Recomendaciones
ATENCIÓN INICIAL Y TRATAMIENTO PRE-HOSPITALARIO
- Terapia farmacológica Pre-hospitalaria
- Fibrinolisis Pre-hospitalaria
ATENCIÓN EN URGENCIAS Y HOSPITALIZACIÓN
- Primero, Clasificación del Riesgo
- Segundo, Métodos diagnósticos con electrocardiograma no diagnóstico y biomarcadores de necrosis miocárdica negativos
- Tercero, Terapia farmacológica en SCA sin ST y SCA con ST
- Cuarto, Terapia de Revascularización en el síndrome coronario agudo sin elevación del ST
- Quinto, Terapia de Revascularización en el síndrome coronario agudo sin elevación del ST
- Sexto, Enfermedad de tres vasos o de tronco principal izquierdo. (Lea también: Síndrome Coronario Agudo, Socialización de las GAI)
PREVENCIÓN SECUNDARIA
- Terapia farmacológica
- Control de factores de riesgo cardiovasculares
- Programa nutricional
- Prueba de esfuerzo cardiopulmonar
- Rehabilitación cardíaca
- Bibliografía
La fortaleza de las recomendaciones fue determinada teniendo en cuenta la calidad de la evidencia, el balance entre los beneficios y los riesgos, los valores y preferencias de los pacientes y usuarios; y los recursos necesarios, como se explica en Metodología.
Todas las estrategias de búsqueda de la evidencia y los métodos para incluir cada estudio. Mientras la calidad de la evidencia en algunos desenlaces puede ser baja o moderada, la calidad de la evidencia total es basada en el resumen de todos los desenlaces del escenario clínico, la calificación más baja, es la que determina la medición de la calidad final.
Cada una de las preguntas está clasificada en el siguiente orden: Atención Pre-hospitalaria, Urgencias y Hospitalización; y Prevención secundaria.
Atención inicial y tratamiento pre-hospitalario
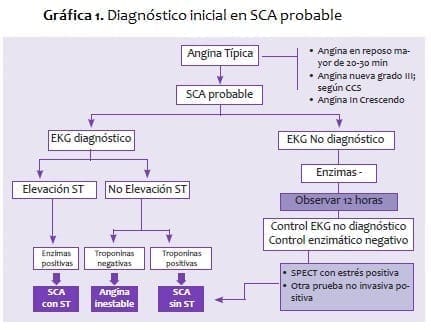
En el primer contacto médico de un paciente que consulte con dolor precordial y angina típica. Es necesario determinar el diagnóstico de síndrome coronario agudo y clasificarlo en SCA con o sin ST. Mediante la realización de un electrocardiograma y las enzimas cardíacas.
1.Terapia farmacológica Pre-hospitalaria
¿En pacientes mayores de 18 años con SCA, la administración de ASA, clopidogrel, morfina, nitratos, inhibidores de la glicoproteína IIb/IIIa, por personal de atención pre-hospitalaria (APH) comparada con la no utilización, disminuye revascularización miocárdica urgente, falla cardiaca, choque cardiogénico, muerte global, muerte cardiovascular, re-infarto y sangrado mayor, a 30 días?
Recomendaciones
Se recomienda la utilización de ASA por personal de atención pre-hospitalaria en pacientes con SCA sin ST.
Recomendación fuerte a favor, calidad de la evidencia moderada en pacientes con SCA sin ST.
Se recomienda la utilización de ASA por personal de atención pre-hospitalaria en pacientes con SCA con ST.
Recomendación fuerte a favor, calidad de la evidencia alta en pacientes con SCA con ST.
Se sugiere la utilización de nitratos por personal de atención pre-hospitalaria en pacientes con SCA.
Recomendación débil a favor, calidad de la evidencia baja.
No se recomienda la utilización de clopidogrel por personal de atención pre-hospitalaria en pacientes con SCA.
Recomendación fuerte en contra, calidad de la evidencia baja.
No se recomienda la utilización de inhibidores de glicoproteína IIb/IIIa por personal de atención prehospitalaria en pacientes con SCA.
Recomendación fuerte en contra, calidad de la evidencia baja.
No se recomienda la utilización de morfina por personal de atención pre-hospitalaria en pacientes en pacientes con SCA.
Recomendación fuerte en contra, calidad de la evidencia baja.
(Lea También: Fibrinolisis Pre-hospitalaria en Pacientes Mayores de 18 Años con SCA con ST)
Introducción
El manejo pre-hospitalario es una de las estrategias que se ha propuesto como potencialmente efectivas en el abordaje de los pacientes con SCA. Pero pocos estudios publicados han evaluado el uso de terapia farmacológica pre-hospitalaria, por lo que las recomendaciones que se han generado son extrapolaciones hechas a partir de los resultados de estudios en el escenario de urgencias (1).
Descripción de la evidencia
ASA:
Estudios de los años 70s y 80s encontraron un claro beneficio con el uso temprano de ASA en pacientes con IAM, con reducción en las tasas de mortalidad y re-infarto (2,4). Uno de estos estudios, el ISIS-2 incluyó 17.187 pacientes a los que se aleatorizó a recibir ASA, estreptoquinasa, ambas o ninguna (3); documentó que ASA sola y estreptoquinasa sola reducían mortalidad, pero el mayor beneficio lo tuvieron aquellos pacientes que recibieron ambos medicamentos.
Un subanálisis del estudio ARGAMI-2 (5) que incluyó 1.200 pacientes con SCA con ST, evaluó el efecto de la administración temprana (previo a trombolisis, 364 pacientes) vs tardía (post trombolisis, 836 pacientes) del ASA, encontrando que su uso temprano estaba asociado a una reducción en la mortalidad a 7 y 30 días y a 1 año. Todos los estudios anteriores fueron realizados en el escenario hospitalario.
Barbash y colaboradores (6) publicaron en 2002 los resultados de un estudio que incluyó 922 pacientes con SCA con ST, evaluó el efecto en la mortalidad a 7 y 30 días, de la administración pre-hospitalaria vs hospitalaria de ASA (>200 mg); éste estudio encontró que había una reducción de la mortalidad a los 30 días con la administración pre-hospitalaria de ASA (4,9% vs 11,1% valor p=0,001).
No hay estudios que hayan evaluado el uso pre-hospitalario de ASA en pacientes con SCA sin ST, por lo que la recomendación con respecto a su uso en este escenario es recomendación de expertos (1, 7-8).
Lopidogrel:
Algunos estudios han encontrado que el uso temprano de clopidogrel en pacientes con SCA sin ST es mejor que su uso tardío (1). Ninguno de estos estudios ha evaluado el inicio del clopidogrel pre-hospitalariamente. El estudio PCI-CURE (9) evaluó el uso de clopidogrel (iniciado en las primeras 24 horas de estancia hospitalaria) comparado con placebo, incluyó 2.658 pacientes con SCA sin ST que iban a ser llevados a intervención coronaria percutánea.
Este estudio encontró que el uso combinado de ASA mas clopidogrel, previo a intervención coronaria percutánea, reducía el desenlace combinado de muerte de causa cardiovascular, infarto de miocardio y revascularización urgente a los 30 días; sin un aumento en la tasa de sangrados mayores, pero sí con un aumento significativo en la tasa de sangrado menor.
El efecto en la reducción del riesgo del combinado de muerte de causa cardiovascular, infarto de miocardio y evento cerebrovascular isquémico fue dependiente del riesgo de los pacientes, encontrando que el grupo general tuvo una reducción del 20% del riesgo relativo de presentar el desenlace combinado, pero en los pacientes sometidos a intervención coronaria percutánea (con riesgo más alto) esta reducción del riesgo relativo llegó al 31% (10).
Basándose en esta premisa, se realizó un análisis (10) del estudio PCI-CURE en el que clasificaron a los pacientes según su puntaje de riesgo TIMI en riesgo bajo, intermedio y alto.
Se encontró que el beneficio de la terapia con clopidogrel se presentó en todos los grupos de riesgo, pero a mayor riesgo, más alta fue la reducción del riesgo relativo de presentar el desenlace primario combinado. Con un número necesario a tratar para prevenir un desenlace primario de 63 para los grupos de riesgo bajo e intermedio y de 21 para el grupo de riesgo alto.
Otro análisis (11), pero del estudio CRUSADE, evaluó el efecto del inicio temprano (en primeras 24 horas de la admisión) comparado con el no uso temprano de clopidogrel. Este análisis incluyó 93.045 pacientes con SCA sin ST y se documentó que los pacientes que iniciaron clopidogrel temprano tuvieron una reducción del riesgo relativo de presentar infarto de miocardio y muerte intrahospitalaria (OR=0.68, IC 95% 0.61 – 0.77).
También se encontró que la tasa de sangrado entre los pacientes que fueron llevados a cirugía de revascularización miocárdica no varió con el uso temprano vs tardío de clopidogrel (9.5 vs 9.5, p=0.9) y de igual forma entre los pacientes que recibieron clopidogrel y los que no lo recibieron (83.5% vs 81.8%, p=0.11).
Nitroglicerina:
Algunos estudios realizados en la era pre-fibrinolítica encontraron algún beneficio con el uso temprano de nitroglicerina en pacientes que se presentaban con SCA (1, 12-14). No hay estudios que hayan evaluado la utilidad de nitroglicerina/nitratos administrados pre-hospitalariamente.
Por lo que la recomendación para el uso de nitroglicerina/nitratos pre-hospitalariamente en las guías evaluadas tiene soporte en la recomendación de expertos.
Morfina:
Un pequeño estudio (15) de 36 pacientes evaluó la utilidad de la morfina comparada con alfentanil, administrados pre-hospitalariamente, para mejorar el dolor anginoso en pacientes con SCA no ST. Encontró que el alfentanil era mejor tolerado y producía un alivio del dolor más rápido.
En otro reporte (16), un análisis del registro CRUSADE, incluyó 57.039 pacientes con SCA sin ST. Un total de 17.003 pacientes recibieron morfina en las primeras 24 horas del ingreso, y comparado con aquellos que no la recibieron, tuvieron un riesgo mayor de muerte (OR=1.48, IC 95% 1.33–1.64) y de infarto de miocardio (OR=1.34, IC 95% 1.22–1.48). Por este resultado algunas guías están en contra del uso de morfina en pacientes que se presentan con SCA no ST (7).
Inhibidores de GP IIb/IIIa:
Hacen parte del grupo de medicamentos antiagregantes plaquetarios. Se han probado dos tiempos de administración: “upstream” y “downstream”. La primera consiste en la administración del medicamento previo a la angiografía coronaria y la segunda en la administración del medicamentos una vez se haya documentado en la angiografía coronaria lesiones trombóticas.
El meta-análisis de De Luca y colaboradores (17) publicado en 2011, incluyó estudios que compararon ambas estrategias. La población total del meta-análisis fue de 19.929 pacientes (9.981 pacientes en estrategia “upstream” y 9.948 pacientes en estrategia “downstream”), se encontró que no hubo diferencia en la mortalidad a 30 días ni en la tasa de reinfarto de miocardio; pero si hubo un aumento significativo de la tasa de sangrado mayor en el grupo de terapia “upstream” (1.8 vs 1.3%, p=0.0002). No hay estudios publicados que hayan evaluado el uso de inhibidores de GP IIb/IIIa en pacientes con SCA no ST en el escenario pre-hospitalario.
Un solo estudio (18) se identificó para el ámbito pre-hospitalario (The Bochum Feasibility Study), es un ensayo clínico aleatorizado abierto, con alto riesgo de sesgo de selección (método no aleatorio, días pares/impares).
No hubo cálculo formal del tamaño de la muestra, el reclutamiento inicial por 3 meses sin aleatorización, solo controles y los incluyeron en el análisis final. La intervención fue eptifibatide IV bolo (180g/kg) seguida por una infusión continua (2g/kg/ min) y cuidado usual (aspirina, nitratos orales, líquidos endovenosos). No hubo diferencias en muerte extra o intrahospitalaria, re-infarto o revascularización.
Efectos adversos
ASA: el beneficio sobrepasó el riesgo de su uso en los estudios analizados.
Clopidogrel: el beneficio sobrepasó el riesgo de su uso en los estudios analizados, aunque ninguno en el escenario pre-hospitalario.
Nitroglicerina: el beneficio en desenlaces críticos no se ha reportado, y el riesgo con su uso es bajo.
Morfina: un estudio que incluyó pacientes con SCA sin ST reportó incremento de la mortalidad en el grupo de pacientes tratados con morfina
Inhibidores de GP IIb/IIIa: su uso pre-hospitalario fue abordado por un estudio de muy pobre diseño y no logró demostrar beneficio. Estudios realizados en el escenario hospitalario encontraron que el uso de estos fármacos previos a definir la presencia de alta carga de trombo, incrementaron el riesgo de sangrado y de desenlaces adversos.