3.1.5.6
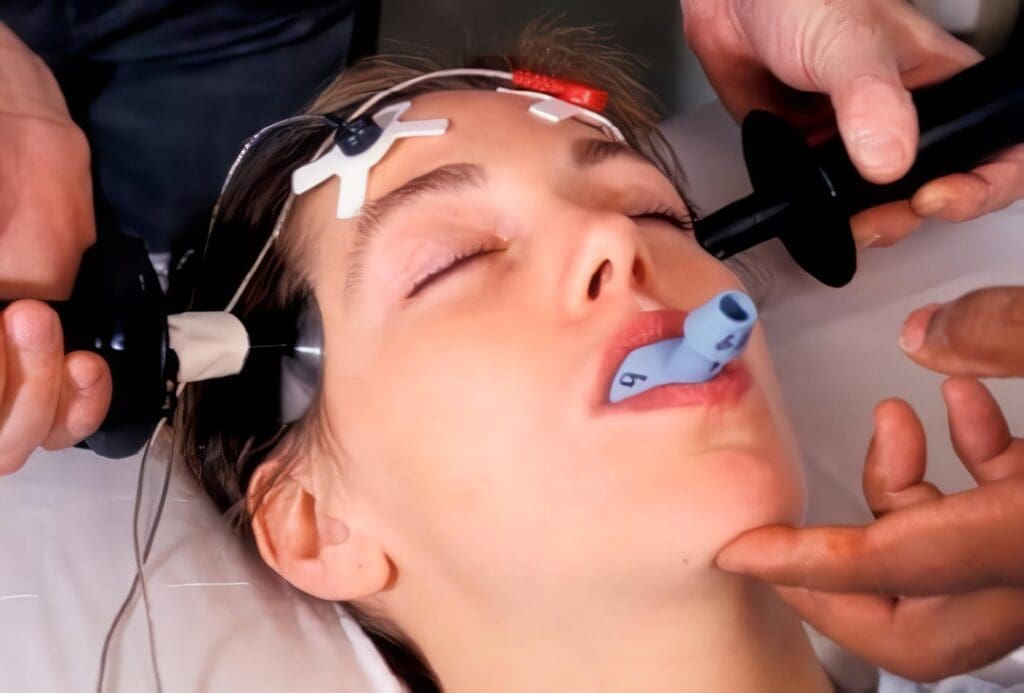
47. La terapia electroconvulsiva estaría indicada también en adolescentes con depresión mayor y que presenten ideación y/o conducta suicida, que pongan en peligro su vida, y que no han respondido a otros tratamientos. (avalia-t 2012)
Recomendación D
47.1 Se recomienda la terapia electroconvulsiva en aquellos pacientes con depresión mayor grave en los que exista la necesidad de una rápida respuesta debido a la presencia de alta intencionalidad suicida. (avalia-t 2012)
Recomendación C
Puntos de buena práctica
- La decisión de utilizar terapia electroconvulsiva debería tomarse de forma compartida con el paciente (adolescentes (14-18 años) y adultos), teniendo en cuenta factores como el diagnóstico, tipo y gravedad de los síntomas, historia clínica, balance riesgo/beneficio, opciones alternativas y preferencias del paciente. En todos los casos se deberá obtener el consentimiento informado por escrito. (avalia-t 2012)
- Su aplicación debe ser consultada con los padres o allegados del paciente. (Nueva de expertos)
- No se recomienda terapia electroconvulsiva en menores de 12 años. (Nueva de expertos)
(Lea También: Aspectos Preventivos de la Conducta Suicida)
3.1.5.7 Planificación del alta del paciente
48. El seguimiento debe ocurrir en la primera semana después del alta, ya que este es el momento de mayor riesgo para una persona dada de alta del hospital. Esto debería ocurrir incluso si la persona no asiste a su cita de control ambulatorio.
*El seguimiento debe ser realizado por el psiquiatra y con el acompañamiento del equipo de salud mental, también se debe contar con programas de atención domiciliaria para el seguimiento del paciente y apoyo a los familiares y allegados afectados por la conducta suicida. (NZGG 2008)
Recomendación A
49. Si la persona no asiste a su cita de seguimiento y se cree que todavía tiene un riesgo significativo de suicidio, el clínico debe hacer esfuerzos para contactar a esa persona inmediatamente para evaluar su riesgo de ideación y/o conducta suicida o auto-agresión. (NZGG 2008)
Recomendación D
50. Inicialmente mantenga contacto (a través del teléfono, visitas domiciliares, de cuidadores y familiares, gestores comunitarios, técnicos en salud pública, auxiliares de enfermería y gestores de las EAPB) con más frecuencia (por ejemplo, semanalmente durante los primeros 2 meses) y con menos frecuencia a medida que la persona mejora (de allí en adelante, una vez en 2 – 4 semanas). Si es necesario, considere mantener contacto más intenso o prolongado.
(mhGAP 2016)
51. Ofrezca seguimiento mientras persista el riesgo de suicidio. En cada contacto, evalúe rutinariamente los pensamientos y planes suicidas. Si el riesgo es inminente, tome las debidas precauciones, active apoyo psicosocial y consulte a un especialista de salud mental si está disponible
(mhGAP 2016)
Puntos de buena práctica
- El plan de alta debe ser desarrollado en consulta con la persona y sus personas clave de apoyo (incluyendo la familia si es apropiado) y clínicos. (NZGG 2008)
- Si procede, la familia o los parientes deben ser informados del riesgo de la persona, informados de su próxima cita e invitados a asistir. También deben participar en los procesos de planificación del alta. (NZGG 2008)
- El equipo de cuidado continuo debe recibir al menos un reporte verbal previo al alta. También deben estar incluidos en el plan de alta médica reuniones o proceso de toma de decisiones. (NZGG 2008)
- A la salida del paciente, el médico tratante expedirá la epicrisis junto con la formulación y el plan completo de tratamiento y seguimiento, así como contactos clave para llamar si es necesario. (NZGG 2008).