En los departamentos de Sucre (2, 40), Santander (41) y Cundinamarca (42) se ha reportado la ocurrencia de casos de leishmaniasis cutánea urbana asociados con la presencia del vector.
En los perimetros urbanos de municipios de otros departamentos como el Putumayo (43) y Antioquia (44) también se ha encontrado el vector. Incidencia de leishmaniasis cutánea en Colombia 2000-2005
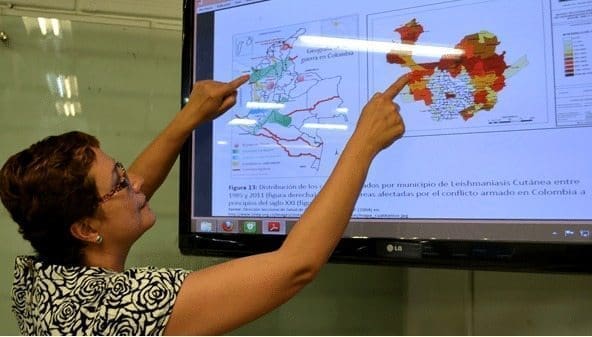
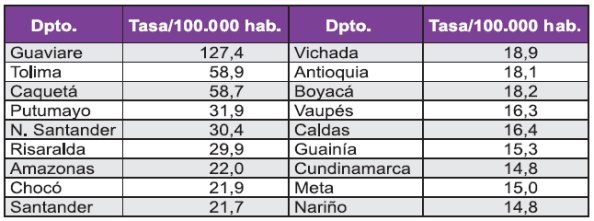
A partir de 2003 se observó un incremento en el número de caso de leishmaniasis cutánea con notificación de casos en todos los departamentos del territorio nacional a excepción de San Andrés Islas. Los departamentos con las mayores tasas de transmisión por 100.000 habitantes para este periodo están consignados en la Tabla 3.
Tabla 3
Incidencia leishmaniasis cutánea en Colombia 2000-2005
A diferencia de la leishmaniasis cutánea, la leishmaniasis visceral esta mas restringida a ciertas áreas en el país. El mayor número de casos de leishmaniasis visceral se presento en los departamentos de Cordoba, Sucre, Bolivar, Tolima y Huila.
Los focos de transmisión de la leishmaniasis visceral (ver mapa anexo) se mantienen gracias a lutzomyia longipalpis principal vector del centro del país (14) y lutzomyia evansi (2, 45), vector en la costa Caribe. Los reservorios de mayor importancia son el didelphis marsupialis (chucho, fara, runcho) (14, 48, 49) cannis familiares (perro) (14, 48, 49) y el hombre (51, 52).
El fenómeno de urbanización de la leishmaniasis no es exclusivo de la leishmaniasis cutánea, la presencia de l. evansi (2, 50) en domicilio y peridomicilio de pacientes que sufrieron leishmaniasis visceral de transmisión urbana en la ciudad de Sincelejo obliga a estar alerta ante la existencia de focos de transmisión peridomesticos de leishmaniasis visceral en el sector urbano en Colombia.
La poblacion que padece leishmaniasis visceral en Colombia es principalmente menor de cinco anos, no obstante esta documentado que en los focos de trasmision entre 51 y 75% de la poblacion presenta pruebas serológicas reactivas para leishmania infantum (14, 51, 52). Esto permite pensar que se presentan cuadros asintomáticos o subclínicos.
También hay que estar atentos a la presentación de casos por reactivación o primoinfección en pacientes con compromiso de la inmunidad mediada por células, como los pacientes infectados por VIH residentes o con antecedente de residencia en focos endémicos.
Factores de Protección
La presentación de cualquiera de las formas clínicas de leishmaniasis requiere que se trate de precisar a través de la historia clínica y de la coordinación con las dependencias de salud publica, el sitio donde el paciente contrajo la infección.
Esto le dará una idea al medico sobre las medidas de protección especificas a implementar acordes con el ciclo epidemiológico de transmisión de la región. Como se describió anteriormente, las diferentes especies de vectores tienen hábitos de picadura y hábitat distintos, que condicionan la efectividad de implementar medidas de protección generales.
Se ha documentado en la literatura las siguientes medidas de protección, pero la efectividad de las mismas es objeto de discusión. Se debe recordar que la leishmaniasis es una enfermedad con implicaciones en salud pública que se debe enfrentar con medidas que trasciendan el individuo (53).
a. Medidas de protección cuando se penetra temporalmente en focos de transmisión selvática de leishmaniasis cutánea:
– Protección personal mediante el uso de prendas de vestir que cubran las extremidades del cuerpo (28)
– Uso de prendas impregnadas con insecticida/repelente (54)
– Utilización de toldillos impregnados con piretroides (deltametrina o lambdacyhalothrina). Las especificaciones de impregnación se encuentran en el manual de lucha contra la leishmaniasis visceral de la OMS (55)
– Permanencia entre el toldillo durante el tiempo de mayor actividad de los vectores (5-11 p.m. y amanecer)
– Uso de repelentes y jabones repelentes en zonas descubiertas reponiéndolo cada 3 a 4 horas (55).
b. Medidas de protección en focos de transmisión peridoméstica de leishmaniasis cutánea y visceral zoonótica (57):
– Vigilancia de sintomatologia en perros, siguiendo las recomendaciones consignadas en el manual de lucha contra la leishmaniasis visceral de la OMS, coordinando la detección y sacrificio de perros infectados con las autoridades de salud publica. Se debe tener en cuenta que el sacrificio de los perros infectados no se puede implementar como medida unica (58)
– Rociamiento de cocheras, establos, vivienda de animales con deltametrina o lambdacyhalothrina (35, 59)
c. Medidas de protección en focos de transmisión intradomiciliaria de leishmaniasis cutánea y visceral zoonótica o antroponótica (55):
– Utilización de toldillos impregnados (deltametrina o lambdacialotrin) (60)
– Fumigación de paredes de las viviendas con insecticidas de acción residual (59, 61)
– Colocación de mallas protectoras y mallas metálicas en puertas y ventanas. (62)
Definición de la Enfermedad
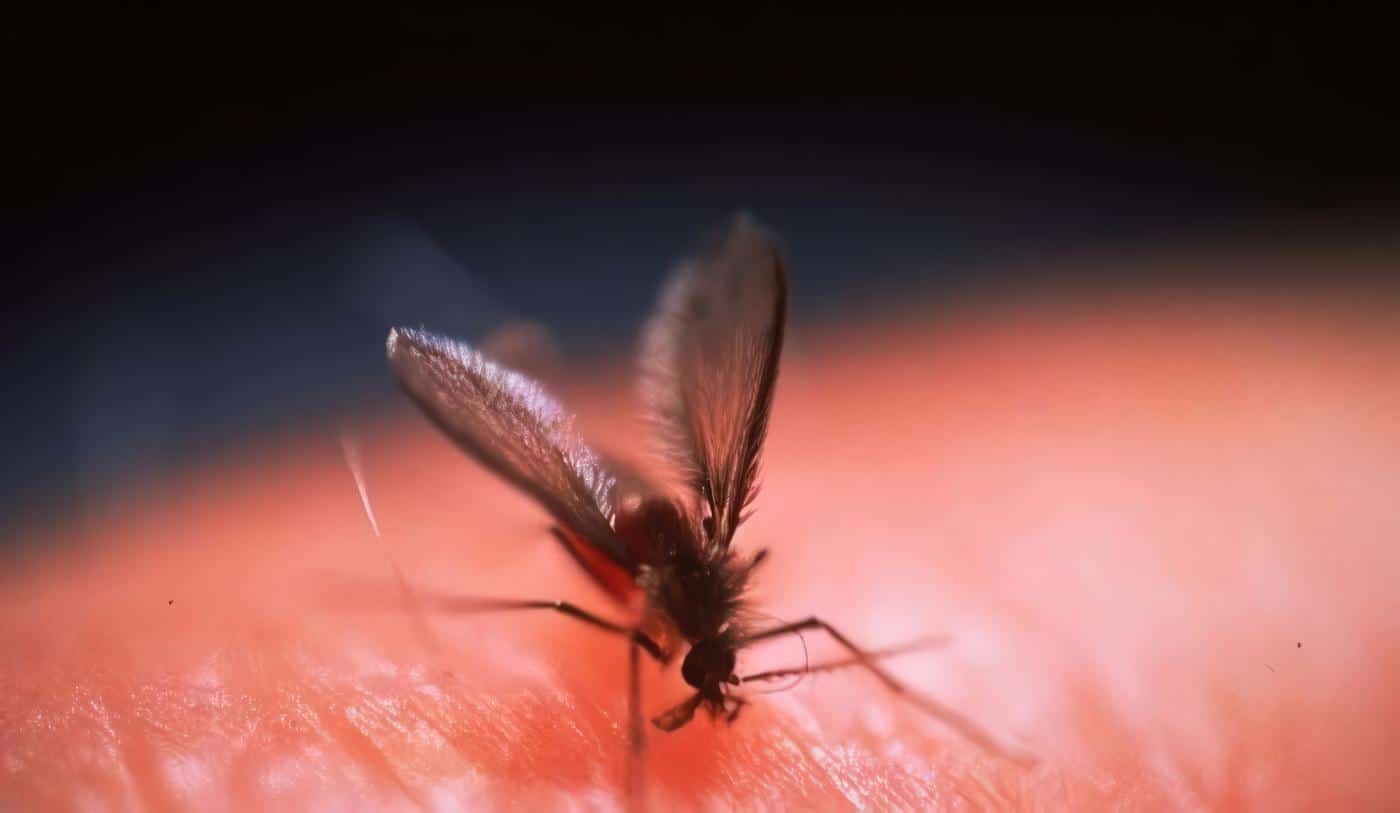
Las leishmaniasis son zoonosis que pueden afectar la piel, las mucosas o las vísceras, resultado del parasitismo de los macrófagos por un protozoario flagelado del genero leishmania, introducido al organismo por la picadura de un insecto flebotomineo.
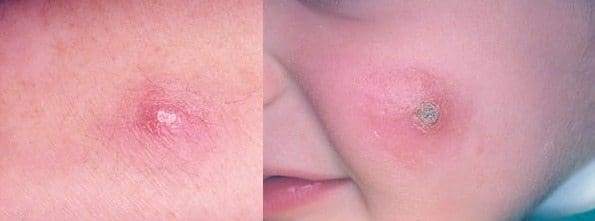
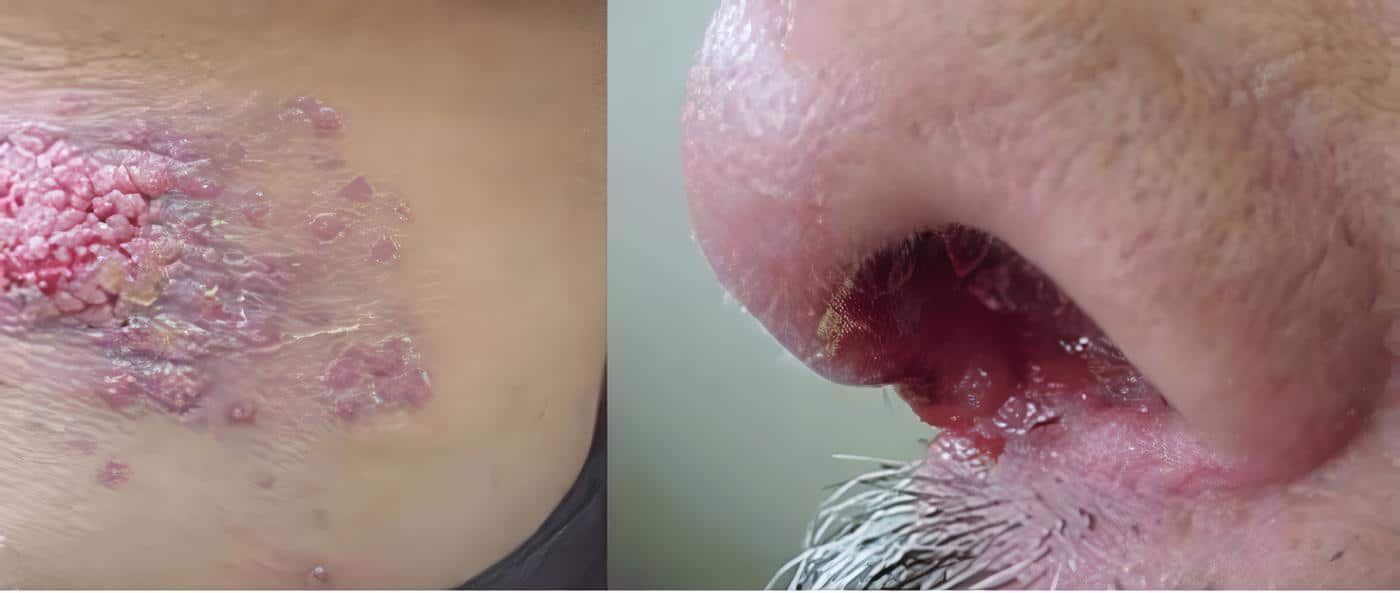
Las presentaciones clínicas de la enfermedad varían de acuerdo con la especie de leishmania, la respuesta inmune del hospedero y el estado evolutivo de la enfermedad (5). Son formas de presentación clínica de leishmaniasis: la forma cutánea, la forma mucosa o mucocutánea y la forma visceral.
Población Objeto
Población que reside o que circula por áreas endémicas de leishmaniasis y todas las personas con diagnóstico de cualquiera de las formas de esta enfermedad.