2.
2.1 Conformación del grupo de adopción
Se conformó un grupo de trabajo para la adopción de las recomendaciones integrado por expertos metodológicos y temáticos. Los expertos metodológicos incluyeron profesionales del área de la salud con formación en epidemiología clínica y experiencia en el desarrollo de novo, adaptación y adopción de guías de práctica clínica (GPC).
Los expertos temáticos incluyeron médicos especializados en nefrología, medicina interna y un profesional en enfermería con especialización en nefrología, todos con experiencia en la atención con pacientes en enfermedad renal crónica. Este grupo de trabajo llevó a cabo el siguiente proceso:
- Búsqueda, evaluación de calidad y selección de GPC.
- Solicitud de permiso para adopción de las recomendaciones.
- Evaluación y ajuste a las recomendaciones para su implementación al contexto nacional.
- Realización de revisión sistemática de la literatura
- Elaboración de propuesta de implementación de las recomendaciones.
Todos los miembros del grupo declararon sus intereses y un comité evaluó sus posibles conflictos de interés y las consecuentes limitaciones de participación en el proceso de adopción de la GPC.
2.2. Búsqueda, evaluación de calidad y selección de GPC
Se llevó a cabo una revisión sistemática de la literatura (RSL) con el propósito de buscar GPC sobre diagnóstico y tratamiento de la enfermedad renal crónica, posteriormente se evaluó la calidad de las GPC encontradas y se seleccionaron aquellas con alta calidad para extraer las recomendaciones para adopción.
2.2.1. Búsqueda de guías de práctica clínica
2.2.1.1. Búsqueda
Se realizó la búsqueda de guías de práctica clínica (GPC) en organismos desarrolladores o recopiladores de guías, en bases de datos académicas (Medline, Embase, Tripdatabase) y en forma manual (bases de datos no académicas y sugerencias de guías por expertos temáticos), siguiendo las indicaciones de la Guía metodológica para el desarrollo de guías de atención integral en el sistema de seguridad social en Colombia (GM) (1).
La búsqueda en organismos desarrolladores y compiladores no se limitó por tiempo, idioma o grupo de edad. La búsqueda en bases de datos se limitó a los últimos cuatro años. Las estrategias de búsqueda empleadas.
2.2.1.2. Tamización
Una vez se realizaron las estrategias de búsqueda, dos metodólogos en forma independiente tamizaron las referencias encontradas teniendo en cuenta los siguientes criterios de elegibilidad, en el orden en que se presentan a continuación:
- El documento es una GPC.
- El documento incluye recomendaciones para el diagnóstico o tratamiento de la enfermedad renal crónica.
- Y el documento está publicado en español o inglés.
2.2.1.3. Preselección
Los documentos que cumplieron los criterios de elegibilidad fueron preseleccionados, por medio de la herramienta 7 propuesta en la GM, para hacer posteriormente su evaluación de calidad. Los ítems de la herramienta 7 son:
- ¿Los alcances y objetivos de nuestra guía están incluidos en la guía evaluada?
- ¿Es una GPC basada en la evidencia? ¿Es replicable la búsqueda de evidencia primaria?
- ¿Tiene un proceso de desarrollo y grupo desarrollador?
- ¿Establece recomendaciones?
- ¿Año de publicación ≥ 4 años? Se consideró la fecha de la última búsqueda de la literatura o actualización de la evidencia.
Si alguna GPC no cumplió uno o más de estos criterios no se evaluó su calidad. Tampoco se evaluó la calidad de guías adaptadas o adoptadas. Sin embargo, dada la falta de disponibilidad de GPC se permitió la evaluación de aquellas desarrolladas de novo, publicadas antes del año 2012.
2.2.2 Evaluación de calidad de las guías de práctica clínica
La calidad de las GPC fue evaluada por medio de la herramienta AGREE II. Este instrumento fue diseñado para evaluar el rigor metodológico y la trasparencia con la cual son desarrolladas las GPC, proporcionar una estrategia metodológica para el desarrollo de guías y establecer la información y la forma en que esta debe ser presentada en las guías. El instrumento tiene 23 ítems, con calificación en escala tipo Likert de 7 puntos, organizados en 6 dominios: alcance y objetivos, participación de los implicados, rigor en la elaboración, claridad en la presentación, aplicabilidad e independencia editorial. En cada uno de estos dominios la calificación máxima posible es del 100 % (9).
Dos expertos metodológicos, con experiencia en el uso del AGREE II, aplicaron la herramienta de manera independiente y utilizaron el algoritmo propuesto en el manual del AGREE II para obtener la calificación de las GPC en cada uno de los dominios.
2.2.3. Selección de guías de práctica clínica
La selección de guías se realizó por medio de un trabajo conjunto entre expertos metodológicos y temáticos. Se utilizó como criterio una calificación de 60 % o más en el dominio 3 (rigor en la elaboración) junto con una calificación de 30 % o más en el dominio 6 (independencia editorial) del AGREE II. Además, se tuvieron en cuenta los aspectos clínicos considerados en las diferentes GPC. Las dos GPC que cumplieron este criterio fueron:
- Early identification and management of chronic kidney disease in adults in primary and secondary care (10).
- KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease (2).
2.3. Solicitud de permiso para adopción de las recomendaciones
Se solicitó autorización al National Institute for Clinical Excellence (NICE) y a Kidney Disease Improving Global Outcomes (KDIGO) para el uso de las recomendaciones publicadas en sus GPC en el proceso de adopción. No fue posible obtener autorización de NICE para el uso y transformación, sin pago, de sus recomendaciones.
2.4. Evaluación y ajuste a las recomendaciones para su implementación al contexto nacional
Con el fin de contextualizar las recomendaciones a la realidad del país y al sistema de salud nacional, el grupo de trabajo revisó para cada una de las recomendaciones la vigencia de las recomendaciones, la disponibilidad de tecnologías, la aprobación de agencias regulatorias, el entrenamiento del personal de salud, y el acceso y l arquitectura del sistema de salud.
Este proceso dio lugar a seis conductas con respecto a cada una de las recomendaciones:
- Adopción sin modificación alguna: la recomendación no requirió cambios en su redacción.
- No adopción de la recomendación: la recomendación no se incluyó debido a que la tecnología propuesta se consideró obsoleta.
- Adopción de la recomendación como punto de buena práctica clínica: dado que ya no existe variabilidad en la conducta incluida en la recomendación, esta se consideró como un punto de buena práctica clínica.
- Adopción con modificaciones: sin cambiar la conducta propuesta en la recomendación original, la recomendación requirió cambios en su redacción o cambios necesarios para facilitar su implementación, tales como ajustes en las dosis propuestas, exclusión de medicamentos o tecnologías sin registro INVIMA e inclusión de escalas de valoración adicionales a las propuestas en las recomendaciones originales
Las recomendaciones que se adoptaron con modificaciones, correspondieron a la última opción fueron presentadas en una reunión de consenso formal de expertos; en esta se revisó la recomendación original y la propuesta de modificación y se discutieron aspectos relacionados con su implementación en el contexto nacional. Los ajustes fueron consensuados por votación individual utilizando una escala tipo Likert con cinco opciones de respuesta:
| 1 | 2 | 3 | 4 | 5 |
| Totalmente en desacuerdo |
En desacuerdo | Ni en acuerdo ni en desacuerdo | De acuerdo |
Totalmente de acuerdo |
Se definió consenso cuando el 70 % o más de los votos se encontraron en los niveles 4 y 5 (se adoptó la recomendación con las modificaciones propuestas) o 1 y 2 (No se adoptó la recomendación con las modificaciones propuestas). De lo contrario se llevó a cabo una segunda ronda de votación precedida de un espacio de discusión y modificación de los ajustes propuestos. En caso de no llegar a consenso en la segunda ronda el ajuste se realizó teniendo en cuenta las preferencias de los representantes de los pacientes.
El panel de expertos estuvo conformado por especialistas de las diferentes áreas relacionadas con el diagnóstico y tratamiento de la enfermedad renal crónica (nefrología, medicina familiar, medicina interna, enfermería), quienes previamente declararon sus intereses, los cuales fueron evaluados por un comité para determinar potenciales conflictos de interés y consecuentes limitaciones parciales o totales en su participación. En la reunión de consenso participaron, además, dos representantes de los pacientes y, en calidad de observadores del proceso, representantes del Ministerio de Salud y Protección Social.
2.5. Realización de revisión sistemática de la literatura
Teniendo en cuenta que la guía de práctica clínica KDIGO Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease consideró la ausencia de evidencia para recomendar o no el uso de agentes para la reducción de la concentración de ácido úrico sérico, como estrategia para retrasar la progresión de la enfermedad renal crónica, se hizo una revisión sistemática de la literatura de novo.
2.5.1. Pregunta
En pacientes con enfermedad renal crónica e hiperuricemia sintomática o asintomática, ¿Cuál es la efectividad y seguridad del uso de agentes reductores del ácido úrico comparado con el no uso de los mismos para retrasar la progresión de la enfermedad renal crónica?
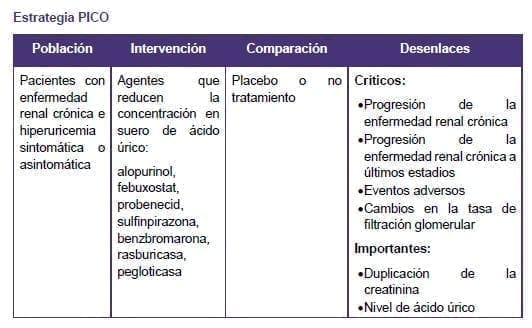
2.5.2. Clasificación de la importancia de los desenlaces
Teniendo en cuenta que se siguió la metodología GRADE (11, 12) se hizo una evaluación de la importancia de los desenlaces. Para esto, cada uno de los expertos temáticos del grupo desarrollador hizo una calificación, en la escala de 1 a 9, en cada uno de los desenlaces, de manera independiente. Posteriormente se calculó la mediana y su intervalo de confianza del 95%; de acuerdo con el valor obtenido por la mediana y su límite inferior, se clasificaron los desenlaces así:
- 7 a 9: desenlaces críticos para la toma de decisiones, se incluyen en el perfil de evidencia.
- 4 a 6: desenlaces importantes pero no críticos para la toma de decisiones, se incluyen en el perfil de evidencia.
- 1 a 3: desenlaces no importantes para la toma de decisiones. No se incluyen en el perfil de evidencia.
La lista de desenlaces calificados se obtuvo a partir de los reportados por los estudios incluidos en la guía de práctica clínica en esta pregunta, así como de la consulta a expertos temáticos.
2.5.3. Búsqueda de la literatura
Se hizo una búsqueda de revisiones sistemáticas de la literatura publicadas en los últimos cuatro años. Además se buscaron ensayos clínicos aleatorizados publicados a partir de la fecha de cierre de las búsquedas de las revisiones encontradas con el propósito de actualizar estas revisiones. Los siguientes fueron los criterios de elegibilidad y estrategias de búsqueda empleados.
Criterios de elegibilidad para revisiones sistemáticas de la literatura
Criterios de inclusión
- El estudio es una revisión sistemática de la literatura de ensayos clínicos aleatorizados.
- Los ensayos clínicos aleatorizados incluidos en la revisión estudiaron pacientes con enfermedad renal crónica e hiperuricemia sintomática o asintomática.
- La intervención evaluada fue el uso de alguno de los agentes propuestos para la reducción del ácido úrico sérico: alopurinol o alopurinol, febuxostat, probenecid, sulfinpirazona, benzbromarona, rasburicasa, pegloticasa.
- La publicación se realizó a partir del año 2012. Esta es la fecha de publicación de las guías adoptadas.
Criterios de exclusión
- El estudio se publicó en un idioma diferente al inglés o español.
- El estudio no estaba disponible en texto completo.
- También, el puntaje AMSTAR del estudio fue menor a 8/11.
- Y el estudio se presentó solamente en forma de resumen.
Criterios de elegibilidad para ensayos clínicos aleatorizados
Criterios de inclusión
- El estudio es una ensayo clínico aleatorizado.
- El estudio incluyó pacientes con enfermedad renal crónica e hiperuricemia sintomática o asintomática.
- La intervención evaluada fue el uso de alguno de los agentes propuestos para la reducción del ácido úrico sérico: alopurinol, febuxostat, probenecid, sulfinpirazona, benzbromarona, rasburicasa, pegloticasa.
- El estudio se publicó a partir del año 2012. Esta es la fecha de publicación de las guías adoptadas.
Criterios de exclusión
- El estudio se publicó en un idioma diferente al inglés o español.
- Tambiáen tenemos El estudio no estaba disponible en texto completo.
- El estudio se presentó solamente en forma de resumen.
Búsqueda en bases de datos electrónicas
La búsqueda de revisiones sistemáticas se realizó en las siguientes bases de datos: Medline por medio de la plataforma Ovid; Embase por medio de su propia plataforma; Cochrane database of systematic reviews por medio del buscador de la Cochrane Library; Lilacs por medio del buscador de la biblioteca virtual en salud. La búsqueda de ensayos clínicos aleatorizados se realizó en las mismas bases además de la base Cochrane Central Register of Controlled Trials (Central) por medio de la plataforma Ovid.
Otros métodos de búsqueda
Se hizo una búsqueda de estudios en las referencias de las revisiones sistemáticas o ensayos clínicos obtenidos en la búsqueda en bases de datos electrónicas, se consultó a los expertos temáticos del grupo desarrollador de la guía y se buscaron estudios por medio del motor de búsqueda google.
Las referencias obtenidas por medio de las estrategias de búsqueda anteriores se exportaron al programa Endnote® en el cual se eliminaron los duplicados.
(Lea También: Enfermedad Renal Crónica, Guía KDIGO)
2.5.4. Tamización de referencias y selección de estudios
Un experto temático y un experto metodológico realizaron una tamización de los estudios obtenidos a partir de la lectura del título y resumen. Esta revisión se hizo de manera independiente y se basó en los criterios de elegibilidad, mediante el siguiente algoritmo:
- Primero, Revisión del diseño: si no era una revisión sistemática de la literatura o un ensayo clínico aleatorizado se descartó, de lo contrario se revisó la población.
- Segundo, Revisión de la población: si no incluyó pacientes con enfermedad renal crónica o hiperuricemia se descartó, de lo contrario se revisó la intervención y comparación.
- Tercero, Revisión de la intervención y comparación: si no incluyó alguno de los agentes para la reducción de la concentración de ácido úrico en suero se descartó, de lo contrario se revisaron los desenlaces.
- Cuarto, Revisión de los desenlaces: si se cumplieron los criterios anteriores pero los desenlaces no incluyeron alguno de los mencionados en el apartado clasificación de la importancia de los desenlaces, el estudio fue excluido.
Los desacuerdos en la tamización de las referencias se resolvieron por medio de consenso entre los dos investigadores. Luego se descargó el texto completo de las publicaciones seleccionadas; si no fue posible acceder a alguno de estos textos, el estudio se excluyó.
2.5.5. Evaluación de la calidad de la evidencia
Se aplicó la herramienta AMSTAR (13) para evaluar la calidad de las revisiones sistemáticas de la literatura y la herramienta para la evaluación de riesgo de sesgos de la colaboración Cochrane (14) para evaluar la calidad metodológica de los ensayos clínicos. Se incluyeron las revisiones con una calificación mayor o igual a 8 en la herramienta AMSTAR.
2.5.6. Extracción de datos y síntesis de la evidencia
Se construyeron perfiles de evidencia GRADE a partir de las revisiones sistemáticas de la literatura y ensayos clínicos aleatorizados, para los desenlaces clasificados como “críticos” o “importantes no críticos”. Un primer experto en metodología hizo la extracción de los datos para la construcción de estos perfiles y un segundo experto hizo un control de calidad comparando la información incluida en el perfil de evidencia con los datos de los estudios originales.
2.5.7. Análisis estadístico
Se propuso realizar metanálisis con los estudios incluidos en las revisiones sistemáticas de la literatura y los ensayos clínicos aleatorizados publicados después de las revisiones. Para esto la población, intervención, comparación y desenlaces debían ser similares a los de los estudios incluidos en las revisiones; en caso contrario se reportaron los datos de estos nuevos estudios y se indicó si los hallazgos tenían la misma tendencia a los presentados en las revisiones.