Historia Clínica
Paciente femenina de 11 años, natural y procedente de Puerto Carreño, Vichada, con cuadro de fiebre y vómito, de un mes de evolución y tres días antes ictericia, sin acolia ni coluria; desde 6 meses antes había notado aumento del perímetro abdominal, y edema de miembros inferiores progresivo.
Antecedentes: Producto de 4 embarazo. Parto atendido por comadrona; RN normal. Alimentación rica en carbohidratos. Esquema de vacunación incompleto, gripas frecuentes y parasitismo por áscaris tratado con remedios caseros.
Examen físico: paciente ictérica, caquéctica con gran retraso pondoestatural, peso de 20 K., talla: 126 cm, TA 90×60, FC 112 xmin, FR 24 x min, mucosas orales secas.
Cardiopulmonar sin alteraciones.
Abdomen: circulación colateral y onda líquida positiva, hepatomegalia leve, bazo no palpable, miembros inferiores: edema con fóvea, grado II. Se administran líquidos parenterales y se toma ecografía que muestra hígado aumentado de tamaño, de aspecto graso, presencia de masa mal definida retroperitoneal que se extiende desde el tronco celíaco, involucra las cadenas ganglionares paravertebrales y rechaza la vena cava hacia delante.
La TAC abdominal confirma la presencia de las masas paraórticas retroperitoneales, ascitis y derrame pleural bilateral.
Otros exámenes: Hb: 9.2g; Hcto.: 27; VSG: 45mm en la hora; eritrocitos: microcitosis e hipocromía; Plaq.: 197000; TP: 36.6 y TPT: 25.2seg.: Bilirrubina total: 8.9; directa: 6.8 mg/dl; TGO: 2300 y TGP: 800 U K, Fosfatasa alcalina: 1840 U; Antígenos febriles: negativos, urocultivo positivo para Klebsiella.
Durante su hospitalización presenta diarrea persistente, sin modificación de la masa, pero con mejoría de los parámetros de laboratorio, disminuyendo las transaminasas a 400 y 300 respectivamente y la fosfatasa alcalina a 400.
La paracentesis: PAP II inflamatorio, negativo para BK y tumor. Se plantea exploración quirúrgica, pero la paciente presenta alcalosis e hipoxemia (Ph 7.5, PCO 22, PO2: 62), dificultad respiratoria progresiva, somnolencia y taquicardia. Hace paro respiratorio irreversible a las maniobras.
Diagnósticos Clínicos Finales – Infección Urinaria por Klebsiella
Falla hepática, sepsis, TBC vs. linfoma, infección urinaria por Klebsiella.
Necropsia
Se encontró paciente ictérica, caquéctica, sin edemas con ascitis de 800 cc, hidrotórax bilateral de líquido amarillento.
Pulmón: edema y bronquilitis aguda; hígado aumentado de tamaño, sin masas, con esteatosis, colestasis y pericolangitis linfoplasmocitaria.
Cavidad abdominal y retroperitoneo: gran masa de 25 cm de diámetro mayor y 650 gr, no encapsulada, blanquecina con zonas centrales amarillentas y áreas necróticas, que se extendía desde el retroperitoneo e involucraba el hilio hepático, las vías biliares extrahepáticas vasos, ilíacos, aorta, vena cava, la transcavidad de los epiplones y superficialmente el páncreas. (Figura No 1); el duodeno estaba rodeado por la masa y el bazo, los riñones y el resto del intestino estaban libres de lesión. Pero con presencia de moderada esplenomegalia congestiva.
Los múltiples cortes de la masa mostraron un tejido fibroso con histiocitos, plasmocitos, neutrófilos escasos y eosinófilos sin evidencia de neoplasia maligna ni de procesos granulomatosos tuberculosos a ningún nivel. (Figura No 2). La inmunoperoxidasa mostró actina muscular positiva, CD20 negativa en fibroblastos y CD68 positiva en infiltrados linfoides.
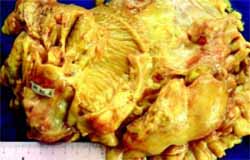
Figura No. 1
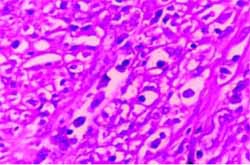
Figura No. 2
Diagnósticos Definitivos
Tumor miofibroblástico inflamatorio (seudotumor inflamatorio) retroperitoneal y abdominal con obstrucción de la vía biliar, hipertensión portal por obstrucción del hilio hepático, desnutrición marasmática mixta y edema pulmonar con bronquiolitis aguda.
Conferencia Clínico Patológica No. 38
El caso analizado anteriormente presenta un cuadro de masa cuyo componente histopatológico está caracterizado por un proceso fibrótico con infiltrado linfoplasmocitario e histiocítico; se documentaron además síntomas constitucionales como pérdida de peso, anemia microcítica hipocrómica y VSG elevada.
El diagnóstico de malignidad sugerido por la clínica, no pudo descartarse porque las condiciones de la paciente no permitieron hacer ningún procedimiento invasivo.
El pronóstico fue evolutivo y fatal por el compromiso de vísceras abdominales, por disfunción de órganos y por el gran compromiso del estado general.Las descripciones clásicas nos muestran que el pseudotumor inflamatorio se comporta como una verdadera neoplasia. Dando cuadros compresivos u obstructivos de los órganos vecinos a su ubicación y síntomas constitucionales generales como fiebre, fatiga sudoración y pérdida de peso.
En todos los pacientes se encuentra velocidad de sedimentación elevada y anemia microcítica hipocrómica y en algunos pocos plaquetopenia, hipergamaglobulinemia y plasmocitosis de la médula ósea. Cualquier grupo de edad puede estar afectado, sin embargo, se encuentra mas frecuentemente en niños y adultos jóvenes1,2,3
Desde la primera descripción hecha por Brumm en 1939 (citado por Scot y cols.),3 en un caso ubicado en el pulmón, la entidad ha suscitado mucha controversia, en cuanto a su denominación; a partir de esa fecha, se han descrito lesiones con estas características y con diferentes nombres como «granuloma de células plasmáticas, lesión fibroesclerosante, seudosarcoma, hamartoma linfoide, fibroxantoma, xantofibroma, xantoma fibroso, fibroxantogranuloma y seudolinfoma, fibrosarcoma inflamatorio etc.» 5,6,7.
En la actualidad y con la identificación del «miofibroblasto» como componente no solo de los procesos reparativos sino de estos pseudotumores. Se prefiere la denominación de « Tumor miofibroblástico inflamatorio» que define mejor las características de esta patología.2,4
El pseudotumor ha sido descrito en múltiples sitios:
Pulmón tráquea, cerebro, medula espinal, ojo, pericardio, corazón vejiga, riñón, tracto genital masculino, cavidad pélvica, tracto gastrointestinal, páncreas tiroides, bazo, etc.1,3,4,6,8
El diagnóstico solo puede hacerse por estudio histopatológico y la identificación del componente fibrótico e inflamatorio con plasmocitos, linfocitos y miofibroblastos, organizados de tal forma que constituyen masas circunscritas o mal delimitadas e infiltrantes; algunas veces se encuentran focos de necrosis o de calcificación y en algunos pocos casos se han cultivado bacterias y hongos diversos y virus del grupo Epstein Barr.7
Se definen tres patrones histológicos: uno, con predominio de células inflamatorias, en un estroma predominantemente laxo mixoide; un segundo, con mayor cantidad de células estromales fusiformes, dispuestas en fascículos con abundancia de plasmocitos y un tercero, con un predominio de matriz colágena densa.2
En general los pseudotumores tienen un comportamiento benigno; algunos son resecables en su totalidad. Otros se resuelven espontáneamente después de la biopsia y otros responden a los corticoides o a la radioterapia.
Se han empleado otras terapias como AINES y colchicina con resultados similares., La cirugías radicales están contraindicadas. Hasta un 37% de los casos hace recidiva.7 Las imágenes escanográficas y de RM determinan la presencia de la masa o los signos secundarios de compresión, pero por lo general plantean diagnósticos de lesión maligna de tipo sarcomatoso.2
Diagnóstico diferencial – Infección Urinaria por Klebsiella
El diagnóstico diferencial debe hacerse con otras entidades fibroinflamatorias denominadas por Dehner y Coffin1,2 como « Desórdenes fibrosantes idiopáticos», que probablemente están relacionadas nosológicamente con el seudotumor, pero que no han podido ser separadas como entidades distintas; todas comparten los mismos componentes histológicos descritos para el seudotumor y pueden tener algunas otras características como vasculitis, calcificaciones, variación en la intensidad de la infiltración a órganos vecinos, presencia de abundantes células xantomatosas o el sitio de presentación.
Estas son: Fibrosis retroperitoneal, mesenteritis esclerosante (retráctil), peritonitis eslclerosante, mediastinitis esclerosante, colangitis esclerosante, tiroiditis fibrosante (Estruma de Riedel): fibroesclerosis multifocal, miositis focal, pólipo fibroide inflamatorio del tracto gastrointestinal, seudotumor fibroso calcificante, tumefacción fibroinflamatoria de cabeza y cuello.
Si los miofibroblastos presentan atipias (formas celulares irregulares, núcleos hipercromáticos grandes y vesiculares y nucleolo eosinofílico que semeja una inclusión viral), y la entidad cursa con un comportamiento clínico agresivo con recidivas o metástasis, el tumor se debe llamar Fibrosarcoma inflamatorio.8
En cuanto a la etiología del pseudotumor, la teoría mas aceptada es que se trata de una respuesta inmunológica benigna aberrante e inusual a injurias variadas tales como infecciones, trauma, estados postquirúrgicos neoplasias.1,2,3,6
Otros mecanismos propuestos son procesos autoinmunes en especial para los localizados en el bazo.5
En los casos que han presentado recidivas de la lesión o metástasis, se han encontrado anomalías clonales cromosómicas como la presencia de un cromosoma extra derivado del der, con translocación del brazo largo del 2 y el corto del 92,9 (q1,3;p2,2)7 y por citometría de flujo aneuploidia de las células, demostrándose con estos últimos hallazgos que algunos de estos son verdaderas neoplasias.7
El tumor miofibroblástico inflamatorio es una entidad clínica que suscita múltiples controversias y a pesar de que sus componentes son predominantemente de carácter inflamatorio y benigno, debe ser diagnosticado por estudio histológico de la masa resecada o de la biopsia y este material debe ser sometido a análisis para detectar sus componentes de DNA euploide por citometría de flujo.4
Referencias – Infección Urinaria por Klebsiella
- 1. Dehner LP, Coffin Ch M: Idiophatic fibrosclerotic disorders and other inflamatory pseudotumors. Semin diagnos Pathol 1998,15: 161:173.
- 2. Coffin Ch M Dehner LP, Meis-Kindblom JM: Inflamatory myofobroblastic tumor, inflamatory fibrosarcoma and related lessions: an histological review with differential diagnostic considerations. Sem Diag Pathol 1998; 15:102.110.
- 3. Scott L, Blair G, Tayklor G et al: Inflamatory pseudotumor in children. J Pediat surg 1988;23:755758.
- 4. Biselli R, Ferlini CR, Fattorossi A et al : Inflamatory myofobroblastic tumor ( inflamatory pseudotumor) Cancer 1996;77:778-784
- 5. Dehner LP: Extrapulmonary inflamatory myofobroblastic tumor: the Inflamatory pseudotumor: another expression of the fibrohistyocitic complex. Lab invest 1986. 54: 215ª (abstract).
- 6. West Sg, Pittman DL, Coggin JT: Intracraneal plasma cell granuloma. Cancer 1998; 46: 330-335
- 7. Arber DA, Weiss LM, Chang KL: Detection of Epstein – Bar virus in inflamatory pseudotumor. Sem. Diag Pathol 1998; 125: 155-160
- 8. Moran CA Suster S, Abbondanzo S Inflamatory pseudotumor of lymph nodes: a study of 25 cases with enphasis on morphological heterogeneity Hum Pathol 1997; 28:332-338
Autores – Infección Urinaria por Klebsiella
Susana Murcia Profesora Titular de Patología Departamento de Patología Facultad de Medicina Universidad Nacional de Colombia Hospital de la Misericordia Bogotá.
Sergio Rueda Residente V Cirugía pediátrica. Departmento de Cirugía, Facultad de Medicina, Universidad Nacional de Colombia Hospital de la Misericordia Bogotá