Para instalar el CVCP hay que tener en cuenta que el pequeño tamaño de las venas de los RN interfiere con su postura, siendo a veces un procedimiento que consume mucho tiempo, con lo cual se puede agredir al pa-ciente, en particular a los prematuros, ya que los expone a ambientes que de no estar termorregulados pueden afectar seriamente su homeostasis. El método que por lo general se utiliza es el set de tres componentes que se ilustra en la figura 1;55 este consiste en un dilatador por donde se introduce el catéter, el cual es puesto en el interior de la vena por medio de la punción con aguja 24F estándar y un trocar adicional.

Figura 1. Técnica de instalación de los CVCP. Modificado de Fisher y cols.55
En todo caso, la instalación busca instalar una camisa de acceso puncionando la mejor vena periférica disponible, sea en las extremidades inferiores o supe-riores, y aún en las del cráneo (figura 2), luego de preparar la zona como si fuese a realizarse una cirugía, apoyán-dose en el uso cuidadoso de un torniquete para dilatar la vena al detener su flujo retrógrado. El torniquete se retira una vez se introducen los primeros 5 cm del catéter, después de lo cual se termina de insertar el catéter hasta lograr que la punta alcance la vena cava correspondiente o la aurícula derecha.32, 37
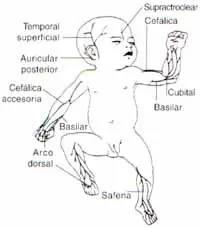
Figura 2. Sitios donde se puede insertar un CVCP. Modificado de Fisher y cols.55
En general el catéter es fácil de instalar, con tasa de éxito informada de entre 38,7%9 y 97%,22 lo cual depende de la experiencia desarrollada en su instalación, el tipo de catéter, el peso de los bebés y de la ayuda de imagenología, pero en general más de 90% de los caté-teres se instalan en el primer intento.29, 31, 34, 37, 39 Sólo dos series mencionan el tiempo que se invierte en colocarlos, el cual en uno fue en promedio de 26 minutos (rango 10 a 85 minutos)48 y el otro en promedio de 10 minutos (rango 3-32 minutos).37 La aplicación tópica de lidocaína o pro-licaína en el sitio de punción mejora la proporción de éxito al instalar un CVCP, al igual que el bloqueo del plexo braquial en caso de instalación en miembros supe-riores de RN no sedados.56
Un punto crítico es saber en qué lugar queda insta-lada la punta. El método estándar son los Rayos X de tórax una vez se instala el CVC,31, 57 aunque existe la alternativa de los Rayos X de baja intensidad58 o la ecografía de alta resolución,59 la cual tiene una consis-tencia de 87% para ubicar correctamente la punta del CVCP frente a los Rayos X. Una estrategia de seguridad es insertar el CVCP con monitorización electrocardio-gráfica, pues al llegar la punta del catéter a la aurícula se pueden producir cambios en el patrón registrado, mo-mento a partir del cual se puede retirar el catéter un par de centímetros; para algunos autores esto es suficiente para establecer que el catéter está en un sitio seguro, aunque esta recomendación sólo se puede hacer en pacientes sin trastorno previo del ritmo, a condición de apreciar la variación electrocardiográfica que produce la punta al entrar en contacto con el miocardio.60-62
La recomendación de utilizar solamente el control electrocardiográfico durante la instalación del catéter adquiere como medida de seguridad adquiere más peso con el trabajo de Thiagarajan y cols,57 quienes estudiaron 587 CVCP en pacientes de 0 a 22 años, y encontraron que la localización en vena periférica de la punta de catéter no implica mayor frecuencia de complicaciones que cuando la punta está en posición central (cavas o aurí-cula), siempre y cuando no se apliquen soluciones hiper-tónicas. Sin embargo, existe el riesgo de que el estímulo al miocardio sea tal que dispare un proceso arrítmico que lleva a la muerte del neonato, por lo que dicha propuesta no se ha generalizado.63
Otras complicaciones durante la instalación de los CVCP están relacionadas con el trauma local en el sitio de inserción y la presencia de rutas inadecuadas o falsa mientras este se introduce. Como se dijo atrás, lo ideal cuando se pone un CVCP es que la punta quede en la porción central del sistema venoso, lo cual no se logra en el primer intento en hasta 33% de los casos, y es necesario reposicionar el catéter, e incluso, removerlo.64 Los CVCP colocados en las extremidades superiores pueden avanzar hacia la cabeza vía el sistema yugular,63 enrollarse en la aurícula derecha,64 penetrar al ventrículo derecho causando disfunción valvular65 e ir, incluso, hasta en 0.2% de los CVCP instalados al árbol pulmonar,37 donde pueden causar edema pulmonar;66 los CVCP instalados en las extremidades inferiores pueden irse por las venas renales67 o una vena lumbar ascendente y ubicarse en el canal peridural.68 Si estas ubicaciones no se detectan y corrigen pueden presentar serias com-plicaciones al momento de infundir soluciones que por su osmolaridad o volumen superen la elasticidad de las venas que los alojan.64
Complicaciones Durante el Mantenimiento del Catéter
Los CVCP en RN pueden mantenerse tanto tiempo como sea necesario; de hecho, se espera que 50% de los catéteres estén en su lugar entre 25 y 32 días después de instalados.26, 28 Stenzel y cols69 encontraron que el tiempo de sobrevida libre de complicaciones fue de 23.3 días entre 379 catéteres puestos en niños hospitalizados en cuidado intensivo, sin que el riesgo de complicaciones se incrementara en función del tiempo de instalación.
La proporción de catéteres que se retiran electiva-mente varía de 26.2% de una de las primeras series31 a 88% reportado por Batín y cols.;69 la mayoría de series informan esta proporción entre 50 y 70%.12, 18, 22, 24, 28, 29, 34, 35, 43 Por el contrario, en adultos entre un 40 y 60% de los catéteres se retiran de manera electiva.50, 52-54, 70
Quizás uno de los problemas más frustrantes y que con más frecuencia se aprecian es la salida accidental de los catéteres que se instalan con miras a que permanezcan largo tiempo, lo que en muchos casos se presenta a las pocas horas de colocado, a menos que se fije adecuadamente. Esto es responsabilidad del operador, quien debe asegurarse que la línea venosa quede adecuadamente fijada luego de limpiar y secar la superficie cutánea adyacente a la entrada del CVCP con cinta adhesiva, tanto al catéter que entra como al asa redundante que queda fuera de la piel. Algunos catéteres tienen dispositivos que permiten fijarlo mejor.71 La fijación adecuada es relevante si se tiene en cuenta que la flexión y extensión de la extremidad donde se instaló en CVCP produce una variación de 1-4 cuerpos vertebrales72, 73 al punto que el movimiento puede hacer que los catéteres bien puestos en un principio cambien a posiciones inadecuadas, y viceversa.74
Complicaciones Infecciosas
Los datos siguieren que los CVCP tienen una menor tasa de incidencia de infecciones asociadas que en los otros tipos de catéteres no tunelizados;75 incluso, los CVCP instalados por las venas antecubitales tiene la menor tasa de infección que las instaladas en los miembros inferiores (3.9% vs. 60%).25 Sin embargo, al revisar la información disponible en las 35 series halladas sobre CVCP, es evidente que la incidencia de infecciones secundarias a los mismos dependiendo de las definiciones utilizadas, la población estudiada, el método utilizado para buscar y confirmar la infección, y el tiempo de seguimiento, como se veía en la tabla 1.76
Cairns33 en un estudio hecho entre 61 CVCP vs. 92 catéteres periféricos puestos entre prematuros de hasta 1.500 g, encontró que los factores de riesgo para infección son la aplicación de líquidos parenterales (Odds ratio [OR] 4.4, IC 95% 2.7 a 12.0) y la aplicación de presión positiva intermitente (OR 2.5, IC 95% 1.0 a 6.1). Chatas y cols24 hallaron en un estudio de 481 CVCP en 317 RN, 241 de menos de 1.000 g, que los factores de riesgo implicados para infección secundaria al catéter eran tener infección previa en otro sitio, infección neonatal temprana, extremadamente bajo peso al nacer e inestabilidad clínica prolongada. López y cols45 informaron en 787 RN entre quienes se instalaron 939 CVCP que los factores de riesgo para sepsis por catéter fueron el peso
Un punto en discusión que no se ha resuelto es so-bre la probabilidad de que la infección secundaria al catéter dependa del tiempo que este lleva instalado, pues algunos estudios apoyan esta idea75 mientras que otros no lo hacen.45, 46
La presencia de CVCP es un factor de riesgo para bacteremia por bacilos Gram negativos en RN hospita-lizados en cuidado intensivo (OR 4.9, IC95% 1.8 a 11.8) junto con historia de uso de antibióticos intraparto (OR 4.9, IC95% 1.9 a 12.6).77 Igualmente, Kawagoe y cols.78 del Hospital Israelita Albert Einstein de São Paulo, Brasil, encontraron que los factores de riesgo para infección nosocomial entre la cohorte de RN hospitalizados en su unidad de cuidado intensivo de ocho camas entre 1993 y 1997 fueron la ruptura prematura de membranas (Hazard ratio [HR] 4.04, IC 95% 1.67-3.53), la enfermedad materna (HR 1.57, IC 95% 1.18-2.07), la aplicación de ventilación mecánica (HR 2.43, IC 95% 1.67-3.53), la instalación de un CVC (HR 1.70, IC 95% 1.21-2.41) y la utilización de NP total (4.04, IC 95% 2.61-6.25).
Una estrategia para reducir la incidencia de infe-cciones es el uso de apósitos impregnados con clorhe-xidina, lo que es más efectivo que la limpieza periódica con yodopovidona a 10%,46 aunque se ha visto que con mejorar la calidad con la que se instala y mantiene el CVCP se logra bajar la incidencia de sepsis relacionada con catéter, tal como lo presentaron Rorke e Higgins,43 quienes lograron bajar la incidencia de 22 episodios por cada 1.000 días-catéter a 8/1.000.
Otra alternativa para reducir la frecuencia de infecciones relacionadas con el catéter es la administración profiláctica de antibióticos como vancomicina79 o amo-xicilina,80 pero la evidencia disponible a la fecha no permite hacer recomendaciones al respecto.81 Ahora bien, una vez se piense en la infección, hay que iniciar el tratamiento antibiótico correspondiente, debiéndose retirar el catéter en las primeras 24 horas de hecho el diagnóstico,82, 83 pues el no hacerlo aumenta la probabilidad de fracaso en la terapia de tal proceso infeccioso en 9.8 veces.84
Complicaciones Mecánicas
De las complicaciones mecánicas, la más temida es la causada por la salida de la punta de catéter del espacio vascular. La frecuencia de esta complicación no depende de la calidad profesional del operador que instala el CVCP, siempre y cuando esté entrenado.40, 50 Ahora bien, entre 1,1% y 3,3% de los CVCP puestos en RN de muy bajo peso pueden presentar perforaciones,31, 85, 86 sin que se encuentre en la literatura referencia alguna que señalase al bajo peso como un factor de riesgo para esta complicación, aunque una única publicación refiere que uno de cien RN de muy bajo peso canalizados con CVCP murió como consecuencia de taponamiento cardía-co causado por el catéter.85 El único factor que se ha identificado con claridad es que son más frecuentes estas complicaciones con los catéteres de polietileno86 y de silicona,87 pero no se refieren exclusivamente a CVCP sino en general a CVC.
El derrame pericárdico y el posterior taponamiento cardíaco, es la complicación mecánica secundaria a caté-ter que se registra en la literatura con más frecuencia. Por lo general, se manifiesta con clínica de choque, la cual tiene muy alta mortalidad si no hay gran suspicacia clínica para hacer diagnóstico temprano y tratamiento oportuno.25, 85, 86, 88-93 Se presentan entre 0.3 y 0.8 de los catéteres puestos.32, 42, 47, 63 Para evitar esta complicación se recomienda no dejar la punta del catéter ubicada en la aurícula sino en la vena cava correspondiente,94 ya que se aduce que la causa más que perforación directa está dada por degeneración del miocardio secundaria al flujo hipertónico de NP que desemboca muy cerca de la pared cardíaca.95, 96
Como se mencionó atrás, la punta del catéter puede orientarse hacia el canal medular, en donde el flujo de NP puede producir graves complicaciones neurológicas;97-100 Chen y cols. registran doce casos de esta compli-cación, tres de los cuales (25%) quedaron con secuelas y cinco (42%) murieron.68 Otras complicaciones derivadas de la salida de la punta del lecho venoso son el derrame pleural,17, 43, 63, 85, 76 la presencia de orina pseudoquilosa por desviación de la punta del catéter de NP al sistema colector del riñón,67 y la acumulación de líquido en el retroperitoneo.1
Por otro lado, se aprecia edema de la extremidad canalizada en grado variable, desde 8,2% informado por Raad y Umphrey,37 hasta 26,9% de Vale y cols.31 Estas cifras son similares a las reportadas entre no RN que reciben CVCP,72, 101 pero mucho menores a las que se encuentran con los catéteres puestos por venodisección.102
Un problema poco frecuente pero muy temido es la fractura del catéter y la posterior migración del segmento resultante al tronco pulmonar103 o solamente para que-darse en las cavidades cardíacas,104, 105 lo que obliga una cirugía mayor de urgencia, que se requiere cada vez menos gracias al desarrollo de las técnicas vasculares percu-táneas.103, 104, 106, 107
Otro problema es que al momento de retirar un CVCP que lleva largo tiempo instalado no sea fácil hacerlo;108, 109 una explicación es el crecimiento de la íntima de la vena alrededor del catéter que contiene.110 Este fenómeno también se plantea para explicar la razón por la cual no se aprecia un incremento en la tasa de infecciones secundarias a CVC con el tiempo de instalación,111 pero es una hipótesis que no se ha probado.71
Finalmente, la oclusión de la línea venosa es el pro-blema mecánico más frecuentemente encontrado (Tabla 2). Se ha registrado que esta oclusión puede deberse a precipitación de fosfato de calcio, colonización micótica, trombos y otros factores.71
Aschner y cols.112 cultivaron ex profeso en busca de Malassezia furfur 25 CVCP puestos en sendos RN; además, cultivaron para el mismo microorganismo exten-didos tomados de la piel de 58 RN internados en la misma unidad de cuidado intensivo en quienes no se instaló CVCP y 33 RN sanos que asistían a la consulta de rutina de crecimiento y desarrollo. Encontraron que 8 de los 33 CVCP tenían el hongo (24.2%, IC 95% 11.1%-42.3%), 6 de 21 (28.6%, IC 95% 11.3%-52.2%) RN hospitalizados por menos de una semana en cuidado intensivo y 31 de los 37 (83.8%, IC 95% 68.0%-93.8%) que llevaban más de una semana en tal sitio, proporciones mayores que la hallada entre los RN no hospitalizados: uno de 33 (3.0%, IC 95% 0.1%-15.8%).
Tan sólo dos de los RN con CVCP colonizado por M. furfur presentaron clínica de sepsis, y se resolvió en uno luego de retirar el catéter y sin requerirse antimicóticos, mientras que el otro falleció por la infección sistémica, la cual sólo se diagnosticó luego de la muerte del paciente. Este estudio alerta sobre la necesidad de investigar más a fondo el papel que juega este hongo tanto como patógeno que amenaza la vida de los RN, como causal de pérdidas por obstrucción de CVCP, ya que aparentemente en los pacientes de cuidado intensivo la colonización cutánea normal que se da en los primeros años de vida es mucho más rápida, y por ende, implica un riesgo que no existe en los pacientes no hospitalizados allí.
De hecho, se ha reportado que este hongo causó un brote de obstrucción de CVCP utilizados para NP, sin lograse establecer con certeza cuál fue la fuente de contaminación,113 eventualidad que se ha observado en otros casos aislados.71, 109
En adultos los CVCP de menor calibre se tapan más; por ejemplo el 18.4% de los CVCP de calibre 20F se obstruyen, frente 8.2% de los 18F.114 Ross y cols115 informaron que 13 de 118 CVC de todo tipo se obstruyen (11.0%, IC 95% 6.0%-18.1%), siendo más frecuente esta complicación en los CVC no periféricos.116, 117 Para tratar de dilucidar la causa de tal obstrucción, Tanke y cols 118 evaluaron prospectivamente con ecografía de alta re-solución 193 RN con CVC, encontrandose que 25 (13.0%, IC 95% 8.6%-18.5%) tenían trombos en la punta del catéter; apreciaron una mayor proporción de catéteres umbilicales con esta complicación que en los catéteres subclavios. Nakamura y cols.,119 al observar la punta con microscopía, encontraron obstrucción total o parcial en 13 de 20 CVPC puestos en RN (65%, IC 95% 40.8%- 84.6%).
Un punto crítico para la obstrucción es el comportamiento reológico de la infusión, a más que sus componentes pueden reaccionar con las paredes del catéter.120 La Ley de Poiseulle (Q = r4DP/8hL) plantea que la velocidad del flujo (Q) que pasa por un catéter es directamente proporcional a la cuarta potencia del radio del mismo (r) y a la diferencia de presión entre los extremos (DP), e inversamente proporcional con ocho veces el producto de la viscosidad de la infusión (h) y la longitud del catéter (L).
Estas características explican el porqué ante los bajos flujos que son posibles en los CVCP más peque-ños, cuando los requerimiento hídricos parenterales dis-minuyen por el aumento de la capacidad enteral, la NP
–que es más viscosa que los cristaloides –, o los productos sanguíneos, los CVCP se tapen con más facilidad.121
El estudio de Ross y cols.115 sobre CVC en RN y lactantes es el único que se refiere a los factores de riesgo para trombosis, donde se refiere que esta se relaciona más con prematuridad, uso de NPT o infusión continua por el catéter, más que con la duración de la cateterización, pero este artículo es solamente descrip-tivo y no permite afirmar con suficiente validez que estas sean los factores realmente implicados. Igual plantea-miento sobre los factores asociados se propone para los catéteres tunelizados tipo Broviac.122
En los CVC femorales la heparina en la infusión reduce la frecuencia de trombosis.102, 123 Randolph124 hizo un metaanálisis donde encontró que la heparina en la infusión no es más útil para mantener los catéteres venosos periféricos sin obstrucción que los lavados con solución salina, sin que haya evidencia suficiente para evaluar su utilidad en catéteres periféricos arteriales; Shah y Shah igualmente en un metaanálisis afirman que no hay evidencia para recomendar o no la adición de heparina en la infusión que pasa por los CVCP para reducir la incidencia de obstrucción de los mismos.125
Para resolver la trombosis del CVCP, sea para desobstruirlo o para evitar las subsecuentes com-plicaciones de la embolización del trombo se ha utilizado agentes trombolíticos asociado a heparina,115 anticoa-gulación sin retiro del catéter,126 alteplasa,127 activador del plasminógeno tisular recombinante128 y urokinasa,129, 130 sin que existe evidencia acerca de la real utilidad de estas alternativas ni cuál pudiese ser la mejor. Tan sólo se encuentra que la casa fabricante de estreptokinasa no la indica para restaurar la permeabilidad de los CVC.127
No se conocen cuales son las posibles consecuen-cias a largo plazo de la postura del CVCP sobre la función vascular de los segmentos intervenidos, ni qué ocurre cuando en tal zona se presenta una complicación. La única información disponible acerca del tema, es una investigación afín hecha por Rand y cols.131 quienes siguieron ecográficamente por 3.7±1.5 años a 40 niños en quienes se hizo cateterización de la vena yugular interna en el período neonatal, y encontraron que en nueve (22.5%, IC 95% 10.8% a 38.5%) quedaron con secuelas venosas ligeras, tres de ellos con síntomas (7.5%, IC 95% 1.6% a 20.4%).
Referencias
1. Duck S. Neonatal intravenous therapy. J Intraven Nurs 1997; 20(3):121-8.
2. Srinivasan HB, Komatanon V, Patton J, Tonse R. Six year experience with a structured program to reduce percutaneous central venous catheter related sepsis in newborn infants. Pediatr Res 1999; 45(4 pt 4):78A.
3. Kanarek KS, Kuznicki MB, Blair RC. Infusion of total parenteral nutrition via the umbilical artery. J Parent Enteral Nutr 1991; 15(1):71-4.
4. Rand T, Kohlhauser C, Popow C, et al. Sonographic detection of internal yugular vein thrombosis after central venous catheterization in the newborn period. Pediatr Radiol 1994; 24(8):577-80.
5. Wardle SP, Kelsall AWR, Yoxall CW, Subhedar NV. Percutaneous femoral arterial and venous catheterization during neonatal intensive care. Arch Dis Child Neonatal Ed 2001; 85:F119-22.
6. Metz RI, Lucking SE, Chaten FC, Williams TM, Mickell JJ. Percutaneous catheterization of the axillary vein in infants and children. Pediatrics 1990; 85(4):531-3.
7. Oriot D, Defawe G. Percutaneous catheterization of axilarry vein in neonates. Crit Care Med 1988; 16(3):285-6.
8. Ziegler M, Jacbowski D, Hoelzer D, Eichelberger M, Koop CE. Route of pediatric parenteral nutrition: Proposed criteria revision. J Pediatr Surg 1980; 15(4):472-6.
9. Ainsworth SB, Furness J, Fenton AC. Randomized comparative trial between percutaneous longlines and peripheral cannulae in the delivery of neonatal parenteral nutrition. Acta Pædiatr 2001; 90(9):1016-20.
10. Shaw JCL. Parenteral nutrition in the management of sick low birthweight infants. Pediatr Clin North Am 1973; 29(2):333-58.
11. Wilmore DW, Dudrick SJ. Growth and development of an infant receiving all nutrients exclusively by vein. JAMA 1968; 203:860-2.
12. Puntis, Ball PA, Booth IW. [Percutaneous central venous feeding lines in infants: do they as well as surgically positioned catheters?]. Z Kinderchir 1987; 42(6):354-7. (Resumen Medline)
13. Chatas MK, Paton JB. Parenteral nutrition for hospitalized infants: 20th-Century advances in venous access. J Obstet Gynecol Neonatal Nurs 1995; 24(5):441-8.
14. Shulman RJ, Pokorny WJ, martin CG, Petitt R, Baldaia L, Roney D. Comparison of percutaneous and surgical placement of central venous catheters in neonates. J Pediatr Surg 1986; 21(4):348-50.
15. Alhimyary A, Fernández C, Picard M, et al. Safety and efficacy of total parenteral nutrition delivery via a peripherally central venous catheter. Nutr Clin Pract 1996; 11(5):199-203.
16. Martín FF, González JC, Domíguez R, Shafhauser E, Cárdenas I. Complicaciones mecánicas del abordaje venoso profundo en una unidad de cuidados intensivos. Rev Cuban Pediatr 1999; 71(1):28-32.
17. De Gamarra E, Ometto S, Moriette G, Murat I, Relier JP. [Percutaneous catheterization. Experience in a neonatal intensive care unit]. Arch Fr Pediatr 1982; 39(7):492-32. (Resumen Medline)
18. Dolcourt JL, Bose CL. Percutaneous insertion of Silastic central venous catheters in newborn infants. Pediatrics 1982; 70(3):484-6.
19. Evans JR, Allen AC, Stinson DA. Percutaneous insertion of central venous catheter. Pediatrics 1983; 71(4):668.
20. Luz O, Frisch H. [Percutaneously implanted silastic catheters in the neonate]. Padiatr Padol 1985; 20(3):243-8. (Resumen Medline)
21. Goutail-Flaud MF, Laguerie G, Bargy F, Esteve C, Couturier C, Saint-Maurice C. [Percutaneous or surgical central catheters in the newborn infant]. Ann Fr Anesth Reanim 1986; 5(2):124-7. (Resumen Medline)
22. Durand M, Ramanathan R, Martinelli B, Tolentino M. Prospective evaluation of percutaneous central venous silastic catheters in newborn infants with weights of 510 to 3,920 grams. Pediatrics 1986; 78(2):245-50.
23. Ramanathan R, Durand M. Blood cultures in neonates with percutaneous central venous catheters. Arch Dis Child 1987; 62(6):621-3.
24. Chatas MK, Paton JB, Fisher DE. Percutaneous central venous catheterization. Three years´ experience in a neonatal intensive care unit. Am J Dis Child 1990; 144(11):1246-50.
25. Neubauer AP. [250 central venous silastic catheters in premature infants less 1,500 g.] Monatsschr Kinderheilkd 1991; 139(12):810-5. (Resumen Medline).
26. Klein JF, Shahrivar F. Use of percutaneous silastic central venous catheters in neonates and the management of infectious complications. Am J Perinatol 1992; 9(4):261-4.
27. Harms K, Herting E, Kruger T, Compagnone D, Speer CP. [Percutaneous silastic catheters in newborn and premature infants. A report of experiences with 497 catheters in 5 years]. Monatsschr Kinderheinkd 1992; 140(8):464-71. (Resumen Medline).
28. Rodríguez I, Rodríguez A, Torres J, et al. Utilización de los catéteres percutáneos en neonatología: Inserción de 105 catéteres. Bol Méd Hosp Infant Méx 1993; 50(3):162-6.
29. Soong WJ, Hwang B. [Percutaneous central venous catheterization: Five year experiment in a neonatal intensive care unit. Zhonghua Min Guo Xiao Er Ke Yi Xue Hui Za Zhi 1993; 34(5):356-66. (Resumen Medline)
30. Sterniste W, Vavrik K, Lischka A, Sacher M. [Effectiveness and complications of percutaneous central venous catheters in neonatal intensive care]. Klin Padiatr 1994; 206(1):18-21. (Resumen Medline)
31. Vale WJC, Liem KD, Geven WB. Seldinger technique as an alternative approach for percutaneous insertion of hydrophilic polyurethane central venous catheters in newborns. J Parent Enter Nutr 1995; 19(2):151-5.
32. Neubauer AP. Percutaneous cental i.v. access in the neonate: Experience with 535 silastic catheters. Acta Pædiatr 1995; 84(7):756-60.
33. Cairns PA, Wilson PA, McClure BG, Halliday HL, McReid M. Percutaneous central venous catheter use in the very low birth weight neonate. Eur J Pediatr 1995; 154(2):145-7.
34. Soong WJ, Jeng MJ, Hwang B. The evaluation of percutaneous central venous catheters – A convenient technique in pediatric patients. Intensive Care Med 1995; 21(9):759-65.
35. Herrera R, Mayor J, Vásquez ML. El catéter venoso percutáneo: Una opción económica y segura para niños pretérmino de muy bajo peso. Colomb Méd 1996; 27(1):11-5.
36. Hernández R, Aguilar E, Martínez EM, et al. Estudio prospectivo de las complicaciones infecciosas en RN con catéteres finos de silicona utilizados para infundir nutrición parenteral. An Esp Pediatr 1996; 45(6):626-30.
37. Carrera G, Liberatore A, Arena S, Minili I. Percutaneous central IV access in the neonate: A simplified approach. Acta Pædiatr 1996; 85(11):1385-6.
38. Chatas MK, Paton JB. Meeting the special nutrition needs of sick infants with a percutaneous central venous catheter quality assurance program. J Perinat Neonat Nurs 1997; 10(4):72-87.
39. Chowdahary SK, Parashar K, Buick RG, Corkey JJ. Central–venous access through the peripheral route in surgical neonates: An audit of 125 consecutives lines from a regional neonatal center. Pediatr Surg Int 2001; 17(5-6):433-5.
40. Suban MT, Dalal J, LaGamma EF. Peripherally inserted central venous catheter (PICC)-related infections correlate with the degree of immaturity rather than operator defines risk factors. Pediatr Res 1998; 43(4 Suppl 2):197.
41. Yeung CY, Lee HC, Huang FY, Wang CS. Sepsis during total parenteral nutrition: Exploration of risk factors and determination of the effectiveness of peripherally inserted central venous catheters. Pediatr Infect Dis J 1998; 17(2):135-42.
42. Bhardwaj H, Krieger P, DuBrow I, Puppala B, Angst DB, Binder L. The incidence of percutaneous central venous catheter (PCVC) thrombosis in high risk neonates, and the relationship of thrombosis to the occurrence and persistence of bacteremia. Pediatr Res 1998; 43(4 Suppl 2):243.
43. Rorke J, Higgins RD. Quality improvement intervention utilizing percutaneous central catheter in a neonatal intensive care unit. Pediatr Res 1998; 43(3 Suppl 2):192.
44. Peralla JA, Moise AA, Hegemier S, Gest AL. Percutaneous central catheters and peripheral intravenous catheters have a similar infection rates in very low birth weight infants. J Perinatol 1999; 19(4):251-4.
45. López JB, Fernández B, Coto GD, Ramos A. Estudio prospectivo sobre catéteres epicutáneos en RN. Grupo de Hospitales Castrillo. An Esp Pediatr 2000; 53(2):138-47.
46. Garland JS, Alex CP, Mueller CD, et al. A randomized trial comparing povidone-iodine to a chlorhexidine gluconate-impregnated dressing for prevention of central venous catheter infections in neonates. Pediatrics 2001; 107(6):1431-7.
47. Batín M, Page B, Knight D. Percutaneous intravenous central catheters. J Paediatr Child Health 2001; 37(5):527.
48. Tiran-Rajaofera I, Sampériz S, Trouilloud C, et al. Cathéters épicutanéocaves 27 gauge: Utilization chez les nouveau-nés de très faible poids de naissance et les grands prématurés dans un service de réanimation néonatale. Arch Pediatr 2001; 8(6):816-23.
49. Sherman MP, Vitale DE, McLaughlin GW, Goetzman BW. Percutaneous and surgical placement of fine silicone elastomer central catheters in high-risk newborns. J Parent Enter Nutr 1983; 7(1):75-8.
50. Fong NI, Holtzman SR, Bettmann MA, Bettis SJ. Peripherally inserted central catheters: Outcome as a function of the operator. J Vasc Interv Radiol 2001; 12(6):723-9.
51. Cowl CT, Weinstock JV, Al-Jurf A, Aphgrave K, Murray JA, Dillon K. Complications and cost associated with parenteral nutrition delivered to hospitalized patients through either subclavian or peripherally-inserted central catheter. Clin Nutr 2000; 19(4):237-43.
52. Loughran SC, Barzatta M. Periperally inserted central catheters. A report of 2506 catheters days. J Parent Ent Nutr 1995; 19(2):133-6.
53. Ng PK, Ault MJ, Ellrodt AG, Maldonado L. Peripherally inserted central catheters in general medicine. Mayo Clin Proc 1997; 72(3):225-33.
54. Horattas MC, Trupiano J, Hopkins S, Pasini S, Martino C, Marty A. Changing concepts in long-term central venous access: Catheter selection and cost savings. Am J Infect Control 2001; 29(1):32-40.
55. Fisher JE, Fanconi S. Percutaneous venous catheterization in premature infants: A method for faciliting insertion of silastic catheters via peripheral veins. Pediatrics 1998; 101(3):477-8.
56. Messeri A, Calamandrei M. Percutaneous central venous catheterization in small infants: axillary block can facilitate the insertion rate. Pædiatr Anaesth 2000; 10(5):527-30.
57. Thiagarajan RR, Bratton SL, Gettmann T, Ramamoorthy C. Efficacy of peripherally inserted central venous catheters placed in noncentral veins. Arch Pediatr Adolesc Med 1998; 152(4):436-9.
58. Blocker SH, Corriveau S, Chao WT, Perlman J, Ternberg JL. Use of low intensity roentgen ray imaging for determination of tube catheter placement in the young primate: Implication for use of the lixiscope in the surgical neonate. J Pediatr Surg 1986; 21(4):351-4.
59. Ohki Y, Tabata M, Kuwashima M, Takeuchi H, Nako Y, Morikawa A. Ultrasonographic detection of very thin percutaneous central venous catheter in neonates. Acta Pædiatr 2000; 89(11):1381-4.
60. Hoffman MA, Langer JC, Pearl RH, et al. Central venous catheters – No X-rays needed: A prospective study in 50 consecutive infants and children, J Pediatr Surg 1988; 23(12):1021-3.
61. McGee WT, Ackerman BL, Rouben LR, Prasad VM, Bandi V, Mallory DL. Accure placement of central venous catheters: A prospective, randomized, multicenter trial. Crit Care Med 1993; 21(8):1118-23.
62. Lumb PD. Complications of central venous catheters. Crit Care Med 1993; 21(8):1105-6.
63. Nadroo AM, Lin J, Green RS, Magid MS, Holzman IR. Death as a complication of peripherally inserted central catheters in neonates. J Pediatr 2001; 138(4):599-601.
64. Hogan MJ. Neonatal vascular catheters and their complications. Radiol Clin North Am 1999; 37(6):1109-25.
65. Wynsma LA. Negative outcomes of intravascular therapy in infants and children. AACN Clin Issue 1998; 9(1):49-63.
66. Carrera G, Liberatore A, Villa G, Riboni G. [Pulmonary edema. A rare complication of the percutaneous insertion of silastic central venous catheters]. Minerva Pediatr 1989; 41(10):521-4. (Resumen Medline)
67. Tsai HY, Wu TJ, Chen HJ, Lu CW. Chylus-like urine as a complication of percutaneous hyperalimentation catheter in an infant: report of one case. Acta Pædiatr Taiwan 2001; 42(1):46-8. (Resumen Medline)
68. Chen CC, Tsao PN, Yau KI. Paraplegia: complication of percutaneous central venous line malposition. Pediatr Neurol 2001; 24(1):65-8. (Resumen Medline)
69. Stenzel JP, Green TP, Fuhrman BP, Carlson PE, Marchessault RP. Percutaneous central venous catheterization in a pediatric intensive care unit: A survival analysis of complications. Crit Care Med 1989; 17(10):984-8.
70. Lam S, Scannell R, Roessler D, Smith MA. Peripherally inserted central catheters in an acute-care hospital. Arch Intern Med 1994; 154(6):1833-7.
71. Chowdhary SK, Parashar K. Central venous access in neonates through the peripheral route. Curr Op Clin Nutr Metab Care 2000; 3:217-9.
72 Ohki Y, Nako Y, Morikawa A, Maruyama K, Koizumi T. Percutaneous central venous catheterization via the great saphenous vein in neonates. Acta Pædiatr Jpn 1997; 39(3):312-6. (Resumen Medline)
73. Danan C, Guigonis V, Janaud JC, Mellah D, Dassieu G. the ecographic assessment of percutaneous venous central catheter (VCKT) position in the premature newborn allows an elective positioning. Pediatr Res 1996; 39(4 Suppl 2):204.
74. Rastogi S, Bhutada A, Sahni R, Berdon WE, Wung JT. Spontaneous correction of the malpositioned percutanoues central venous line in infants. Pediatr Radiol 1998; 28(9):694-6.
75. Pearson ML, the Hospital Infection Control Practices Advisory Committee. Guideline for prevention of intravascular device-related infections. Infect Control Hosp Epidemiol 1996; 17(7):438-73.
76. Trotter CW. Catheter-related sepsis in the neonate: Thinking critically about a persistent problem. J Perinat Neonat Nurs 1997; 13(1):52-7.
77. Shah SS, Ehrankranz RA, Gallagher PG. Increasing incidence of Gram-negative rod bacteremia in a new born. Pediatr Infect Dis J 1999; 18:591-5.
78. Kawagoe JY, Segre CAM, Pereira CR, Cardoso MFS, Silva CV, Fukushima JT. Risk factors for nosocomial infections in critically ill newborns: A 5-year prospective cohort study. Am J Infect Control 2001; 29(2):109-14.
79. Spadford PS, Sinkin RA, Cox C, Reubens L, Powell KR. Prevention of central venous catheter-related coagulase-negative staphylococcal sepsis in neonates. J Pediatr 1994; 125(2):259-63.
80. Harms K, Herting E, Kron M, Schiffmann H, Schulz-Ehlbeck H. Randomized, controlled trial of amoxacillin prophylaxis for prevention of catheter-related infections in newborn infants with central venous silicone elastomer catheters. J Pediatr 1995; 127(4):615-9.
81. Mermel LA. Prevention of intravascular catheter-related infections. Ann Intern Med 2000; 132(5):391-402.
82. Raad II, Umphrey J. Catheter-related bloodstream infections: Evaluation of CDC guidelines. In: Abrutyn E, Goldmann DA, Scheckler WE (eds). Saunders infection control reference service. The experts´ guide to the guidelines. W.B. Saunders, Philadelphia, 2 ed, 2001: 281-4.
83. Mermel LA, Farr BM, Sheretz RJ, et al. Guidelines for the management of intravascular catheter-related infections. J Intraven Nurs 2001; 24(3):180-205.
84. Benjamin DK, Miller W, Garges H, et al. Bacteremia, central catheters, and neonates: When to pull the line. Pediatrics 2001; 107(6):1272-6.
85. Leipala JA, Petaja J, Fellman V. Perforation complications of percutaneous central venous catheters in very low birthweight infants. J Pædiatr Child Health 2001; 37(2):168-71.
86. Kenney SE, Richardson CJ. Extravascular extravasation of fluid as a complication of central venous lines in the neonate. J Perinatol 1995; 15(4):284-8.
87. Rudin C, Nars PW. A comparative study of two different percutaneous venous catheters in newborn infants. Eur J Pediatr 1990; 150(2):119-24.
88. Fioravanti J, Buzzard CJ, Harris JP. Pericardial effusion and tamponade as a result of percutaneous silastic catheter use. J Neonatal Nurs 1998; 17(5):39-42. (Resumen Medline)
89. Wirrell EC, Pelausa EO, Allen AC, Stinson DA, Hanna BD. Massive pericardial effusion as a cause for sudden deterioration of a very low birthweight infant. Am J Perinatol 1993 Nov;10(6):419-23.
90. Scharf J, Rey M, Schmiedl N, Stehr K. [Pericardial tamponade as a complication of the use of peripheral percutaneous silastic catheters]. Klin Padiatr 1990; 202(1):57-9. (Resumen Medline)
91. Fioravanti J, Buzzard CJ, Harris JP. Pericardial effusion and tamponade as a result of percutaneous silastic catheter use. J Neonatal Nurs 1998; 17(5):39-42.
92. Garg M, Chang CC, Mwerrit RJ. An unusual case presentation: Pericardial tamponade complicating central venous catheter. J Perinatol 1989; 9(4):456-7.
93. Rodríguez I, García M, Sánchez GR, Marroquín AR. Taponamiento cardíaco “tardío”: Una complicación rara de los catéteres venosos centrales. Rev Mex Pediatr 2000; 67(4):180-3.
94. Darling JC, Newell SJ, Dear PRF. Placement of neonatal central venous catheter tips in the right atrium: A practice to be avoided? Arch Dis Child Fetal Neonatal Ed 2001; 85(2):F146.
95. Sasidharan P, Billman D, Heimler R, Nelin L. Cardiac arrest in an extremely low birth weight infant: complication of percutaneous central venous catheter hyperalimentation. J Perinatol 1996; 16(2 Pt 1):123-6.
96. Aiken G, Porteus L, Tracy M, Richardson V. Cardiac tamponade from a fine silastic central venous catheter in a premature infant. J Pædiatric Child Health 1992; 28(6):467.
97. Vidwans A, Neumann DP, Hussain N, Rosenkrantz T, Sanders MR. Diagnosis and management of spinal epidural space extravasation complicating percutaneous central venous line placement in a premature infant: case report and review of literature. Conn Med 2000; 64(2):79-82. (Resumen Medline)
98. Rajan V, Waffarn F. Focal neurological manifestations following aberrant central venous catheter placement. J Perinatol 1999; 19(6 Pt 1):447-9.
99. Lussky RC, Trower N, Fisher D, Engel R, Cifuentes R. Unusual misplacement sites of percutaneous central venous lines in the very low birth weight neonate. Am J Perinatol 1997; 14(2):63-7.
100. Bass WT, Lewis DW. Neonatal segmental myoclonus associated with hyperglycorrhachia. Pediatr Neurol 1995; 13(1):77-9.
101. Goh AY, Lum LC, Chan PW, Roziah M. Percutaneous central venous catheterization in critically ill children. Med J Malaysia 1998; 53(4):413-6. (Resumen Medline)
102. Meland NB, Wilson W, Soontharotoke CY, Koucky CJ. Saphenofemoral venous cutdowns in the premature infant. J Pediatr Surg 1986; 21(4):341-3.
103. Adhesion of percutaneously inserted silastic central venous lines to the vein wall associated with Malassezia furfur infection. J Parenter Enteral Nutr 1993; 17(5):458-60.
104. Courcoux MF, Jouvet P, Bonnet D, Iserin F, Bonhoeffer P. [Intravascular rupture of a central venous catheter in a premature infant: retrieval by a nonsurgical technique]. Arch Pediatr 2000; 7(3):267-70. (Resumen Medline)
105. Ochikubo CG, O’Brien LA, Kanakriyeh M, Waffarn F. Silicone-rubber catheter fracture and embolization in a very low birth weight infant. J Perinatol 1996; 16(1):50-2.
106. Watkin SL, Stephenson TJ. Embolization of a percutaneous central venous catheter. Clin Pediatr (Phila) 1994; 33(2):126-7.
107. Abbruzzese PA, Chiappa E, Murru P, Stefanini L, Longo S, Balagna R. Surgical retrieval of an embolized central venous catheter in a premature baby. Ann Thorac Surg 1998; 66(3):938-9.
108. Hwang B, Hsieng JH, Lee BC, et al. Percutaneous removal of a nonopaque silastic catheter from the pulmonary artery in two premature infants. J Cardiovasc Intervent Radiol 1997; 20(4):319-21.
109. Bautista AB, Ko SH, Sun SC. Retention of percutaneous venous catheter in the newborn: a report of three cases. Am J Perinatol 1995; 12(1):53-4.
110. Adhesion of percutaneously inserted silastic central venous lines to the vein wall associated with Malassezia furfur infection. J Parenter Enteral Nutr 1993; 17(5):458-60.
111. Pollard AJ, Sreeram N, Wright JG, Beath SV, Both IW, Kelly DA. ECG and echocardiographic diagnosis of pulmonary thromboembolism associated with central venous lines. Arch Dis Child 1995; 73(2):147-50.
112. Lloyd DA, Shanbhogue LKR, Doherty PJ, Sunderland D, Hart CA, Williams DF. Does the fibrin coat around a central venous catheter influence catheter-related sepsis? J Pediatr Surg 1993; 28(3):345-9.
113. Aschner JL, Punsalanf A, Maniscalco WM, Menegus MA. Percutaneous central venous catheter colonization with Malassezia furfur: Incidence and clinical significance. Pediatrics 1987; 80(4):535-9.
114. Azimi PH, Levernier K, Lefrak LM, et al. Malassezia furfur: a cause of occlusion of percutaneous central venous catheters in infants in the intensive care nursery. Pediatr Infect Dis J 1988; 7(2):100-3.
115. Lam S, Scannell R, Roessler D, Smith MA. Peripherally inserted central catheters in an acute-care hospital. Arch Intern Med 1994; 154(6):1833-7.
116. Ross P, Ehrenkranz R, Kleinmn CS, Seashore JH. Thrombus associated with central venous catheters in infants and children. J Pediatr Surg 1989; 24(3):253-6.
117. Pippus KG, Giacomantonio JM, Gillis DA, Rees EP. Thrombotic complications of saphenus central venous lines. J Pediatr Surg 1994; 29(9):1218-9.
118. Marsh D, Wilkerson SA, Cook LN, Pietsch JB. Right atrial thrombus formation screening using two-simensional echocardiograms in neonates with central venous catheters. Pediatrics 1988; 81(2):284-6.
119. Tanke RB, van Megen R, Daniels O. Thrombus detection on central venous catheters in the neonatal intensive care. Angiology 1994; 45(6):477-80.
120. Nakamura KT, Sato Y, Erenberg A. Evaluation of a percutaneously placed 27-gauge central venous catheter in neonates weighing less than 1200 grams. J Parenter Enteral Nutr 1990; 14(3):295-9.
121. Puntis JWL, Wilkins KM, Ball PA, Rushton DI, Booth IW. Biochemical stability during parenteral treament: Do practices count? Arch Dis Child 1992; 67(12):1475-7.
122. Angle JF, Matsumoto AH, Skalak TC, O´Brien RF, Hartwell G, Tegtmeyer CJ. Flow characteristics of peripherally inserted central catheters. J Vasc Interv Radiol 1997; 8(4):569-77.
123. Mehta S, Connors AF, Damish EH, Grisoni E. Incidence of thrombosis during central venous catheterization of newborns: A prospective study. J Pediatr Surg 1992; 27(1):18-22.
124. Krafte-Jacobs B, Sivit CJ, Mejía R, Pollack MM. Catheter-related thrombosis in critically ill children: Comparison of catheter with and without heparin bonding. J Pediatr 1995; 126(1):50-4.
125. Randolph AG, Cook DJ, Gonzales CA, Andrew M. Benefit of heparin in peripheral venous and arterial catheters: Systematic review and meta-analysis of randomized controlled trials. Br Med J 1998; 316(17):969-75.
126. Shah P, Shah V. Continous heparin infusion to prevent thrombosis and catheter occlusion in neonates with peripherally placed percutaneous central venous catheter. In: https://www.nichd.nih.gov/cochrane/ shah4/shahl (Consultado 08/X/2001).
127. 082. Kenney BD, David M, Bensoussan AL. Anticoagulation without catheter removal in children with catheter-related central vein thrombosis. J Pediatr Surg 21996; 31(6):816-8.
128. Choi M, Massicotte MP, Marzinotto V, Chan AKC, Holmes JL, Andrew M. The use of altepalse to restore patency of central vanous lines in pediatric patients: A cohort study. J Pediatr 2001; 139(1):152-6.
129. Jacobs BR, Haygood M, Hingl J. Recombinat tissue plasminogen activator in the treatment of central venous catheter occlusion in children. J Pediatr 2001; 139(4):593-9.
130. Delaplane D, Scott JP, Riggs TW, Silverman BL, Hunt CE. Urokinase therapy for a catheter-related right atrial thrombus. J Pediatr 1982; 100(1):149-52.
131. Curnow A, Beherens E, Toomey F, Georgeson K. Urokinase therapy for Silastic catheter-induced intravascular thrombi in infants and children. Arch Surg 1985; 120(11):1237-40.
132. Davey AM, Wagner CL, Cox C, Kendig JW. Feeding premature infants while low umbilical artery catheters are in place: A prospective, randomized trial. J Pediatr 1994; 124(5 pt 1):795-9.