Dr. Pablo Rosselli Cock*,
* Instructor Ortopedia Instituto Ortopedia Infantil Roosevelt.
Dr. Rodolfo Reyes A.**,
** Cirujano plástico Instituto Ortopedia Infantil Roosevelt.
Dr. Luis José Céspedes Pinto***,
*** Fellow Ortopedia Instituto Ortopedia Infantil Roosevelt.
Dra. Astrid Medina Cañon****
**** Fellow Ortopedia Instituto Ortopedia Infantil Roosevelt.
Resumen
Una de las principales dificultades en el tratamiento quirúrgico del pie equino varo congénito tanto inveterado (PEVC) como teratológico es el cierre primario de la piel una vez lograda la corrección de las deformidades.
En algunos casos se logra con tensión, y en otros sencillamente no es posible afrontar los bordes de la herida. Se han planteado varias alternativas para solucionar esta dificultad, como la utilización de injertos libres, cierres quirúrgicos con corrección parcial y progresiva de las deformidades, uso de fijadores externos (Ilizarov), y cierres por segunda intención, con grados variables de éxito1, 5, 9, 12.
Este trabajo describe la técnica quirúrgica y los resultados en 11 pacientes con PEVC después de utilizar un expansor tisular previo a la corrección quirúrgica de las deformidades. Se obtuvieron buenos resultados en 8 de 11 pies (73% de los pacientes), sin recidiva de las deformidades.
Se sugiere el uso de expansores tisulares como una opción para lograr el cierre primario de la herida quirúrgica luego de la corrección en PEVC inveterado y/o teratológico.
Palabras claves: Pie equino varo congénito – inveterado – teratológico – expansores tisulares – cierre primario de herida quirúrgica.
Introducción
El pie equino varo congénito (PEVC) es la deformidad congénita más frecuente del pie que se caracteriza por varo y equino del talón, aducto y supinación del antepie y en algunos pacientes cavo y torsión tibial interna4, 9, 11.
Se presenta en uno de cada mil nacidos vivos, es más frecuente en el sexo masculino (2:1) y es bilateral en 50% de los casos4, 9, 11.
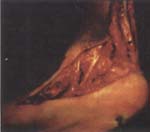
Su tratamiento depende del grado de rigidez y de la magnitud de las deformidades. En algunos casos responde a tratamiento ortopédico con manipulaciones e inmovilización con botas de yeso, mientras que en otros requiere un tratamiento quirúrgico, idealmente durante el primer año de vida. En nuestro medio, por las características socioeconómicas de la población, se presenta el PEVC sin tratamiento en etapas tardías de la niñez, en la adolescencia y aun en los adultos (figura 1).
En estos casos, las deformidades se estructuran disminuyendo la capacidad de remodelación de las incongruencias articulares y aumentando la morbilidad de los tratamientos quirúrgicos. Por esta razón, los resultados funcionales son menos buenos que cuando se realiza la corrección quirúrgica en la infancia temprana11.
Después de la corrección quirúrgica del PEVC, el cierre primario de la herida quirúrgica puede ser difícil e incluso imposible especialmente en los casos severos, en las deformidades teratológicas, en los pacientes mayores, y en las cirugías de revisión (figura 2)1. Para evitar esta dificultad, se ha utilizado la corrección progresiva con el tutor externo de Ilizarov, que permite mejorar las deformidades en los tres planos.
Esta técnica, frecuentemente dolorosa, puede presentar complicaciones como infección, disestesias, alteraciones vasculares, osteopenia, formación de quistes óseos, subluxación anterior del talo y separación de la fisis tibial distal. Puede requerir en forma simultánea liberación de tejidos blandos. No restablece la congruencia articular, y en muchos casos es el preámbulo de una triple artrodesis5, 12.
Fig. 1. En Colombia es frecuente el PEVC
sin tratamiento en etapas tardías de la niñez, en la
adolescencia e inclusive en los adultos.

Fig. 2. Después de la corrección quirúrgica del PEVC, el cierre
quirúrgico de la herida quirúrgica puede ser difícil, e incluso
imposible, especialmente en los casos severos, en las
deformidades teratológicas, en los pacientes mayores y en las
cirugías de revisión.
Se han utilizado también los injertos libres de espesor total de piel que producen una piel insensible, con predisposición a zonas de presión e incluso a úlceras al estar en contacto con el calzado. También se ha intentado el cierre de la herida quirúrgica con colgajos fasciocutáneos, con cierres primarios y correcciones progresivas con yesos, con resultados poco satisfactorios1.
La talectomía ha sido empleada como último recurso para obtener un pie plantígrado, generalmente en pies artrogripóticos. Da como resultado un pie con pobre apariencia y función (rigidez), con unos maléolos bajos que se adaptan pobremente al calzado11.
Los expansores tisulares, motivo de este trabajo se han utilizado como una opción quirúrgica para cubrimiento de defectos donde exista una carencia de tejido o éste sea insuficiente para la cobertura cutánea luego de corrección de deformidades severas, para el tratamiento de cicatrices y para reconstrucción mamaria7.
La expansión tisular, ofrece un medio para proporcionar cualidades casi perfectas de color, textura y sensibilidad de tal manera que las deficiencias de tejido sean iguales a la piel circundante. Mediante esta técnica se minimizan las cicatrices en el área donante y en el tejido de sustitución como en los injertos de piel8.
Esta técnica se utilizó desde hace pocos años en el IOIR, por lo que quisimos revisar nuestra experiencia.
Materiales y métodos
Se incluyeron pacientes de ambos sexos, que fueron tratados con expansores tisulares en el Instituto de Ortopedia Infantil Roosevelt, con diagnóstico de PEVC inveterado o teratológico desde el año 1996, y que cumplieron con los siguientes criterios de inclusión: pacientes con PEVC idiopático severo mayores de 5 años.
La severidad se estableció con base en la clasificación de Di Meglio4. Pacientes con PEVC teratológico severo mayores de 3 años. La selección de estas edades obedece a la observación de que en niños menores la piel usualmente cierra sin problemas en un solo tiempo quirúrgico11.
El implante (expansor) seleccionado es de forma circular u ovalada (figura 3). El volumen nominal del implante se calcula de acuerdo al tamaño del área así:
• Niños de 3 a 5 años: volumen de 20-60 cc.
• Niños de 5 a 7 años: volumen de 40-80 cc.
• Niños mayores de 7 años: volumen de 60-100 cc.
Fig. 3. El implante seleccionado es de forma circular u ovalada.

La técnica se realiza en dos tiempos: en el primer tiempo se introduce el implante y en el segundo tiempo, luego de lograr la expansión deseada, se retira el dispositivo y se realiza la corrección de la deformidad y el cierre de la herida quirúrgica. En los pacientes adultos, o en los que se encuentren cerca de la maduración esquelética, se les realiza simultáneamente triple artrodesis.
Se dibuja sobre la piel el perímetro del expansor de acuerdo a las medidas ya conocidas, estableciéndose un punto de referencia para los límites de la disección. Se selecciona el sitio de incisión, tomando como parámetro la parte inicial del abordaje para la liberación posterointerna ampliada (LIPIA) descrito por Codivilla. Éste se proyecta de distal a proximal desde la articulación metatarsofalángica del hallux en el plano de intersección de la piel del dorso con la piel de la planta, sin llegar a ascender al área paraaquiliana9 (figura 4).
Fig. 4. Se dibuja en la piel el perímetro del expansor.
(Véase técnica quirúrgica).

Posteriormente se incide la piel y el tejido celular subcutáneo superficial a la fascia profunda. Se realiza una disección roma del bolsillo con una cuidadosa hemostasia para evitar la formación de hematomas y la lesión de estructuras adyacentes. Se mide la longitud desde la zona disecada hasta la posición de la válvula, que corresponde al tercio medio de la pierna en su tercio interno.
Luego se realiza una incisión longitudinal de aproximadamente 3 cm, y se diseca nuevamente el bolsillo donde se ubicará la válvula. Con un pasatendón se comunican los dos bolsillos.
Se comprueba con solución salina la integridad del expansor y de la válvula, y posteriormente se extrae todo el contenido, dejándolo vacío y listo para su colocación.
Se corta el tubo del expansor 3 cm distal a la válvula, ligando previamente sus extremos para no perder el vacío y se sutura el ojal del pasatendón para pasarlo a través del túnel. Posteriormente se unen los dos extremos del tubo mediante un conector incluido en el set del expansor. Finalmente se sutura el tejido celular subcutáneo con vicryl 5-0 y la piel con prolene 5-0, con cuidado de no puncionar el implante o la válvula.
En la segunda semana postoperatoria (tiempo en el cual se inicia la maduración de la cicatriz) se inicia la insuflación inyectando el 10% del volumen del expansor con solución salina al 0.9% semanalmente.
Luego de alcanzar el volumen deseado, se realiza en un tiempo quirúrgico el retiro del expansor, la corrección del PEVC y el cubrimiento del defecto con la piel expandida (véase figura 5). Se debe lograr un cierre de la piel sin tensión (figura 6). El pie se inmoviliza en una bota corta de yeso con ventana o férula posterior para la evaluación del colgajo de piel durante el postoperatorio.
Fig. 5. Luego de alcanzar el volumen deseado, se realiza
en un tiempo quirúrgico el retiro del expansor, la
corrección de las deformidades y el cubrimiento del
defecto con la piel expandida.
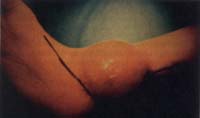
Fig. 6. Se debe lograr el cierre de la piel sin tensión.

La valoración de los resultados se realizó de acuerdo a los siguientes parámetros clínicos:
Tensión: resistencia ofrecida por la piel a la presión y que calificamos como baja (TB) si a la presión digital se produce fóvea; ideal (TI) si al presionar la piel ésta retorna a su posición inicial a la misma velocidad con que se retira la presión, y alta (TA) cuando no se produce depresión en la piel al realizar la digitopresión.
Llenado capilar: se calificó como lento (LLL) si era mayor a 2 segundos; normal (LLN) menor a 2 segundos y ausente (LLA) si no había llenado capilar.
Síntomas: ninguno (SN) tensión (ST); dolor (SD).
La evaluación de la piel en el postoperatorio se realizó desde las primeras 24 horas e incluyó las siguientes variables:
• Normal: sin alteraciones cutáneas.
• Isquemia leve: se produce epidermolisis e hiperemia.
• Isquemia moderada: se produce llenado capilar lento y cianosis.
• Isquemia severa: necrosis cutánea.
