El alineamiento mecánico ideal después de una osteotomía en valgo no es conocido. Los estudios que han mostrado que un ángulo femorotibial de cinco a trece grados es ideal, no están basados en radiografías de toda la extremidad y por esta razón su validez es limitada.
Algunos autores han demostrado que los buenos resultados clínicos, están correlacionados con el eje mecánico postoperatorio que pasa a través del compar-timento lateral aproximadamente a un tercio de la periferia del platillo tibial lateral.
Basados en esta información, un eje mecánico postquirúrgico es dibujado en la radiografía A. P. de la extremidad, que va desde el centro de la cadera hasta un punto a través del tercio interno del compartimento lateral.
Posteriormente se dibuja una segunda línea que va desde el borde medial de la osteotomía hasta el centro del tobillo.
Finalmente, una tercera línea es dibujada desde el borde de la osteotomía hasta interceptar el eje mecánico postoperatorio a nivel de la línea del tobillo. El ángulo entre la segunda y la tercera línea es el ángulo de la cuña de la osteotomía1, 2, 10, 12, 14.
Técnica quirúrgica
La osteotomía autobloqueante descrita por Ogata, es una modificación de la osteotomía lateral , proximal de cierre de la tibia10.
Este procedimiento tiene ventajas tales como:
• El área de contacto y la estabilidad en el sitio de la osteotomía, se aumentan debido al efecto bloqueante de las corticales anteriores y posteriores de la tibia.
• El estrés en la superficie patelar se disminuye al realizarse el avance del tubérculo anterior de la tibia.
Los requisitos para realizarla son:
1. Artrosis femorotibial debida a mal alineamien-to en varo, con dolor e incapacidad resultantes que interfieran con las actividades diarias del paciente.
2. Compartimento lateral con cambios artrósicos mínimos o sin ellos.
3. Capacidad del paciente para utilizar muletas después de la cirugía y posesión de fuerza muscular suficiente y motivación para llevar a cabo un programa de rehabilitación postqui-rúrgico.
4. Buen estado vascular, sin insuficiencia arterial grave o várices importantes.
Las contraindicaciones para la técnica son:
1. Pérdida de hueso con depresión del com-partimento medio o presencia de hueso subcondral de menos de algunos milímetros, ya que ello puede condicionar un desplazamiento lateral de la tibia y sirve como indicador del compromiso bicompartimental, aun cuando las evidencias radiográficas respecto a ello puedan ser dudosas.
2. Inestabilidad secundaria a una cirugía o traumatismos previos.
3. Retracción en flexión mayor de 15 grados, con limitación de la flexión más allá de 90 grados.
4. Deformidad en varo mayor de 15 grados.
5. Compromiso de ambos compartimentos.
El mecanismo discoideo no es una contraindicación para realizarla si no hay síntomas en el compartimento lateral.
Para determinar el ángulo de corrección se debe evaluar el eje mecánico de todo el miembro inferior. Lo deseable es realizar una sobrecorrección, para localizar el eje mecánico ligeramente lateral, en el sitio de unión entre el tercio interno y central del compartimento lateral.
El procedimiento es básicamente una osteotomía lateral de cierre de la tibia proximal. Se realiza una incisión transversa o longitudinal, esta última de aproximadamente 5 cm sobre el aspecto anterolateral de la pierna entre el tubérculo tibial y la cabeza de la fíbula.
Como una alternativa se puede realizar una incisión longitudinal extendiéndose medialmente sobre el tubérculo de gerdy hasta el aspecto lateral del tubérculo tibial y después distalmente sobre la cresta tibial en una longitud de 5 cm, que fue el abordaje utilizado en el presente trabajo.
La metáfisis tibial proximal se expone subperiósticamente. Se colocan las guías teniendo en cuenta la planificación preoperatoria. La osteotomía proximal se realiza paralela a la superficie articular, aproximadamente 5 mm proximal al tubérculo tibial (véase Figura 1).
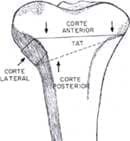
Fig. 1 Osteotomía autobloqueante
Posteriormente se remueve una cuña en forma de ventana en el aspecto anterolateral de la tibia, por debajo del tendón patelar hasta alcanzar, mas no penetrar, la cortical tibial posterior y posteromedial (véase Figura 1 y Figura 2).
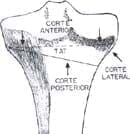
Fig. 2 Osteotomía autobloqueante
La técnica modificada en este trabajo consiste en que no se remueve la cuña, sino solamente la cortical lateral, las corticales anterior y posterior se dejan unidas a los fragmentos proximal y distal (véase Figura 3).
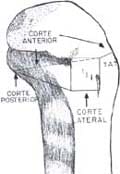
Fig. 3 Osteotomía autobloqueante (Vista lateral).
Con la cortical medial y el periostio intactos, se cierra la osteotomía comprimiendo el hueso esponjoso aplicando una fuerza en valgo y rotación interna que generalmente no necesita más de 5o para bloquear los fragmentos. Sin embargo, en los casos de severa artrosis patelofemoral con subluxación lateral de la patela, se requiere mayor rotación para lograr un avance anterior del tubérculo tibial.
Posteriormente se realiza fijación con una grapa o con una placa angulada como se realizó en este estudio. Luego se realiza una radiografía intraoperatoria, para verificar la adecuada realización de la osteotomía.
Por una incisión lateral diferente al abordaje de la tibia, se realiza una osteotomía proximal del tercio medio del peroné (de deslizamiento). Independientemente de cualquier técnica utilizada la parálisis del nervio peroneal es una complicación frecuente y la rama motora del extensor hallucis longus presenta gran riesgo de lesión.
La distancia entre el punto de origen del tronco del nervio peroneal profundo y de la cabeza de la fíbula va desde 68 a 192mm. El curso de los nervios entre estos puntos de origen y la entrada en el extenso hallucis longus va desde 4 a 69mm. La lesión aislada del extensor hallucis longus puede estar asociada con el uso de dispositivos de fijación externa que causan lesión del nervio de este músculo.
En estudios realizados en especímenes, la región de más alto riesgo se localizó entre dos puntos, entre 68 y 153mm distales a la cabeza peroneal. Otra zona de alto riesgo se localizó aproximadamente 30mm distal a la cabeza peroneal, donde se encuentran bandas fibrosas entre la rama motora del tibial anterior y el perone.
La osteotomía peroneal puede realizarse en forma segura entre el tercio medio y distal de la fíbula aproximadamente 160mm. Distal a la cabeza peroneal15.
Manejo postquirúrgico
En el postquirúrgico se inmovilizaron con un vendaje bultoso y se iniciaron ejercicios isométricos a las 24 horas y arcos de movilidad de rodilla activos y pasivos según tolerancia del dolor.
Los ejercicios se continuaron hasta tres semanas posteriores a la cirugía y después se dieron indicaciones y recomendaciones para manejo ambulatorio, iniciando apoyo parcial a las cinco semanas.
Justificación
En la artrosis de compartimento medial de la rodilla se presenta una asociación que se puede ver con alguna frecuencia significativa como es la artrosis patelofemoral
La osteotomía propuesta en este trabajo permite en un mismo procedimiento corregir el mal alineamiento tibiofemoral y conseguir un efecto Maquet que nos ayuda a disminuir el dolor patelofemoral.
El manejo de la artrosis unicompartimental de rodilla asociado a genu varo puede ser manejado con osteotomía valguizante. Muchas de estas osteotomías se inmovilizan con vendaje enyesado o se fijan con material de osteosíntesis (grapas) que no proporcionan suficiente estabilidad, lo cual prolonga el tiempo de consolidación y rehabilitación y además existe la posibilidad de pérdida de la corrección obtenida.
Realizándose una fijación con un material de osteosíntesis (placa en L o placa en horquilla-angulada) se evitan la complicaciones anteriormente enunciadas.
Objetivos
Objetivos generales
1. Presentar la osteotomía autobloqueante como una alternativa en el manejo preventivo y terapéutico de la artrosis del compartimento medial de la rodilla y la artrosis patelofemoral asociada.
Objetivos específicos
1. Demostrar que el dolor asociado a la artrosis unicompartimental medial asociada a genu varo, mejora con osteotomía (autobloqueante) valguizante y con efecto Maquet simultáneo.
2. Acortar el período de consolidación, el proceso de rehabilitación y reincorporación a las actividades diarias en los pacientes a quienes se les realiza osteotomía valguizante, mediante la osteosíntesis con una fijación estable.
Metodología
Material y métodos
Tipo de diseño
El presente trabajo es un estudio descriptivo en el cual se comparan dos técnicas quirúrgicas con diferente método de estabilización para fijar la osteotomía.
El primer grupo o técnica quirúrgica, es la osteotomía cupuliforme inmovilizada con yeso inguinopédico (G1), y el segundo grupo, el manejado con osteotomía autobloqueante estabili-zada con placa en L o placa en horquilla (G2).
Estos dos grupos en estudio no son concurrentes. El G1 se intervino de enero de 1995 a febrero de 1997, y el G2 se intervino de enero de 1996 a febrero de 1997. Iniciándose evaluación de los dos grupos en mayo de 1997.
Los resultados de tratamiento del (G1) y (G2) se evaluaron en términos de dolor, tiempo de consolidación y tiempo de recuperación del arco de movilidad de la rodilla.
Población a estudio
Se incluyeron en el estudio todos los pacientes que cumplían con los requisitos técnicos y biomecánicas para realizar osteotomía valgui-zante en tibia proximal.
Grupo 1 (osteotomía cupuliforme ) total de 7 pacientes y en un paciente se realizó un procedimiento bilateral. en total 8 rodillas intervenidas.
Grupo 2 (osteotomía autobloqueante) total 14 pacientes.
Variables
Las variables independientes fueron: edad, sexo, técnica quirúrgica (variable de intervención), tiempo de seguimiento, varo prequirúrgico y dolor prequirúrgico.
Las variables dependientes (resultado) fueron:
• Varo postquirúrgico (grados de corrección).
• Dolor (cambios en el dolor).
• Tiempo de recuperación del arco de movilidad de la rodilla (duración en semanas).
• Tiempo de consolidación (duración en semanas para la consolidación).
