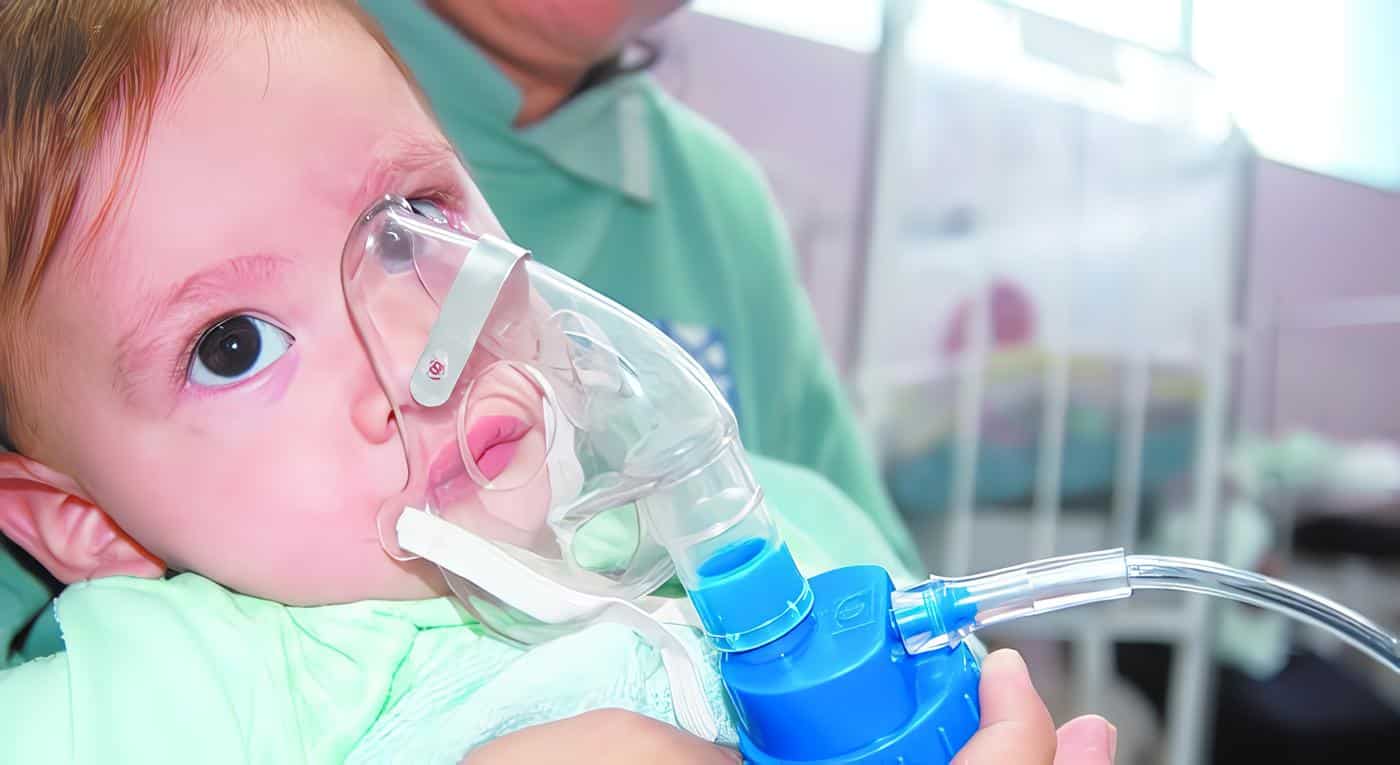
El virus sincitial respiratorio es prácticamente ubicuo, el 66% de los niños se infectan en el primer año de vida y el 100% en el segundo. Constituye la primera causa de IRA grave y de hospitalización por IRA en niños, constituyéndose en el principal riesgo respiratorio para niños hospitalizados o con displasia broncopulmonar. Este agente causa 25% de las hospitalizaciones por neumonía, 90.000 hospitalizaciones al año en U.S.A. y una mortalidad entre 2 y 5 %.
Se consideran factores de riesgo el hacinamiento, las guarderías, los fumadores pasivos, los prematuros de la UCIN o con displasia broncopulmonar y los cardiópatas. El tratamiento es mayormente sintomático e incluye medidas de soporte, terapia respiratoria, corticoides, broncodilatadores y el agente antiviral rivabirina en pacientes que requieren ventilación mecánica. (Lea también: Resfriado común versus influenza)
*Antonio Gómez, MD; Consultor de Pediatría y Neonatología Fundación Santafé de Bogotá.
Introducción y antecedentes
Desde hace varios años se ha intentado darle un enfoque inmunológico al control de la infección pero desafortunadamente dos vacunas han fracasado.
Una, inactivada con formalina y usada a finales de los años 60, no brindó ninguna protección, dado que la respuesta de anticuerpos neutralizantes era mínima, y aumentó el riesgo de hospitalización 15 veces en menores de un año, probablemente por el disbalance generado en C4 y C8 aumentando la respuesta inflamatoria pulmonar.
Una vacuna más moderna de subunidades proteicas neutraliza la proteína responsable de la formación del sincitio y genera títulos mayores de anticuerpos neutralizantes, a pesar de esta evidencia de protección no ha probado ser útil en niños seronegativos.
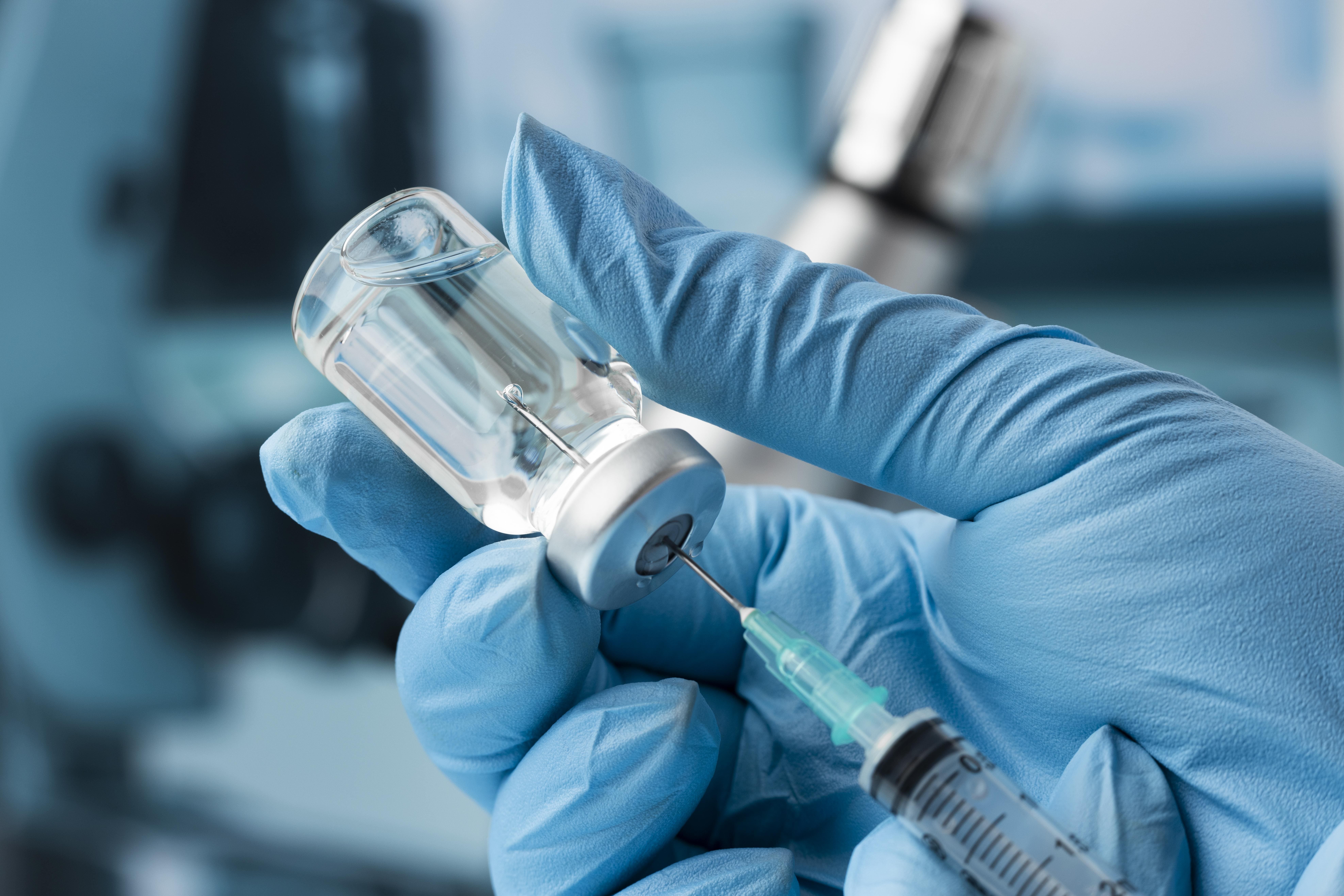
Una globulina hiperinmune para uso IV, (15 ML por Kg.), fue probada en un ensayo doble ciego en 249 prematuros y en otro similar de 500 niños que recibieron 750mg por Kg. o placebo disminuyendo en 62% la hospitalización y la estancia hospitalaria, en 82% los ingresos y en 97% los días de UCI. Solo el 5% de los pacientes tuvieron reacciones adversas y fue aprobada por la FDA en 1996.
Enfoque mucho más moderno y racional
Un anticuerpo murino ha sido humanizado mediante ingeniería genética producido en células B inmortalizadas mediante la fusión con células B de ratones con mieloma múltiple y ensamblando en un sintetizador de DNA 4 oligonucleótidos humanos y 3 murinos para cada cadena pesada y liviana de IgG generando un anticuerpo, indistinguible del humano, no imunogénico y dirigido contra la proteína F del virus, constante en los subtipos A y B y responsable de la unión virus célula y de la diseminación célula célula (sincitio).
La administración de 15 mg por Kg. I.M. produce concentraciones de 50 mcg por Ml a los 30 días. Un estudio controlado, doble ciego, randomizado de 1502 pacientes que recibieron 5 dosis, con E.G. promedio de 29 semanas, peso al nacer promedio de 1.3 KG. y peso actual de 4.9 Kg. demostró que el PALIVIZUMAB (Synagis), es 100 veces más potente que la inmunoglobulina hiperinmune reduciendo la hospitalización en un 55% en todos los niños y en más del 80% en prematuros de 32 a 35 semanas.
También disminuyó en forma estadísticamente significativa los dias de hospitalización, los días con O2, los días con dificultad respiratoria, las admisiones y los dias en UCI.
Indicaciones de uso
La Academia Americana de Pediatría ha indicado su uso en:
1. Todos los menores de 2 años con diagnóstico de displasia broncopulmonar.
2. Todos los menores de 1 año nacidos con edad gestacional menor a 28 semanas.
3. Todos los menores de 6 meses nacidos con edad gestacional menor a 32 semanas.
4. Todos los menores de 6 meses, durante la epidemia, nacidos con edad gestacional de 32 a 35 semanas.
5. Niños con factores de riesgo adicionales: fumador pasivo, cuidado en guardería y que conviva con más de 4 personas en la casa.
6. Niños hospitalizados cuando haya más de un caso en la UCIN.
7. Niños con cardiopatía congénita no significativa con DBP o prematurez.
En nuestro país deben administrarse por lo menos 3 dosis, durante la epidemia, a las poblaciones de riesgo definidas por la Academia.
El uso de synagis no substituye las medidas de control de infección como el lavado de manos, evitar las guarderías y contactos, la alimentación con leche materna y el aislamiento.