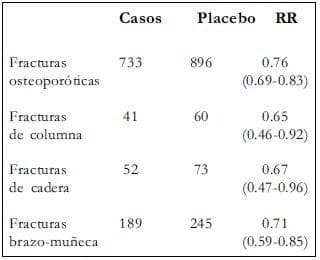
La terapia hormonal posmenopáusica (TH) efectivamente reduce el número de fracturas osteoporóticas, fue la conclusión ahora documentada por estudios randomizados controlados con placebo31-39. En el WHI (Women’s Health Initiative) el resultado de fracturas basado en un promedio de seguimiento de 5.6 años, comparándolo con el grupo placebo, que el tratamiento con 0.625 mg diarios de estrógenos equinos conjugados, EEC, más 2.5 mg de acetato de medroxiprogesterona, AMP (resultados similares fueron reportados en el brazo de solo estrógenos del estudio clínico)39,40.
WHI- Resultado de fracturas
Hay razones para creer que el impacto de la terapia hormonal es mayor que el reportado por WHI. Los estimados por el Kaplan-Meir del impacto de la terapia hormonal indicó que la reducción de fracturas continuaba en el tiempo. Sugiriendo que un efecto muy poderoso se podría alcanzar con el tratamiento de larga duración. Además, las fracturas vertebrales incluyeron solamente las clínicamente sintomáticas (sabiendo que representan cerca de un tercio de las fracturas vertebrales); de nuevo el efecto global fue probablemente mayor si todas las fracturas vertebrales se hubieran incluido. El efecto benéfico fue alcanzado aun cuando el uso de bisfosfonatos aumentó de 1% basal a cerca de 6% en el grupo de estrógenos-progestina y 10% en el grupo placebo. El efecto pudo haber sido mayor si el bisfosfonato no se les hubiera prescrito por los médicos participantes. La reducción en las fracturas fue también subestimada porque las participantes del WHI no fueron seleccionadas para obtener un grupo de mujeres de alto riesgo para fracturas, sino por el contrario, estas mujeres en general estaban a bajo riesgo de fracturas. El reporte dijo que la terapia hormonal disminuye el riesgo de fractura de cadera en un 60% entre mujeres con adecuada ingesta de calcio de base, pero no en aquellas con una baja ingesta. Esto demuestra la importancia de enfatizar a los pacientes las consecuencias de una inadecuada ingesta de calcio y vitamina D. El impacto de la terapia hormonal fue mayor en mujeres delgadas como uno espera. Así, los resultados del WHI nos muestran evidencia clínica de una terapia que protege contra las fracturas en una población no seleccionada para tener osteoporosis.
La terapia estrogénica estabiliza el proceso de osteoporosis o previene que este ocurra. Al lado de inhibir la actividad de resorción osteoclástica, los estrógenos aumentan la absorción intestinal de calcio, aumentan la 1.25 dihidroxivitamina D (la forma activa de la vitamina D), aumentan la conservación renal de calcio y apoyan la supervivencia del osteoclasto. Con la terapia de estrógenos uno puede esperar una disminución del 50% al 60% en las fracturas del brazo y la cadera41,44 y cuando los estrógenos se suplementan con calcio, se observó una reducción del 80% en las fracturas vertebrales por compresión45. Esta reducción se ve primariamente en pacientes que toman estrógenos por más de cinco años46,47. La protección contra las fracturas disminuye con la edad, y se necesita uso de estrógenos por largo tiempo para la máxima reducción de fracturas después de los 75 años de edad.
Debido a que la mayoría de las fracturas osteoporóticas ocurren tarde en la vida, mujeres y clínicos deben entender que del uso de estrógenos a corto plazo inmediatamente después de la menopausia no se puede esperar protección contra las fracturas en la séptima o en la octava década de la vida. Alguna protección a largo plazo se alcanza con el uso de estrógenos de siete a diez años después de la menopausia, pero el impacto es mínimo después de los 75 años de vida48. En un estudio de cohorte prospectivo de mujeres de 65 años de edad o más, en las mujeres que suspendieron el uso de estrógenos, y en aquellas mayores de 75 años de edad y que habían suspendido los estrógenos aun se había usado estrógenos por más de 10 años, no hubo un sustancial efecto en el riesgo de fracturas49.
El impacto efectivo de los estrógenos requiere el inicio dentro de los cinco años de la menopausia y utilizarlo hasta los años mayores. El efecto protector de los estrógenos se disipa rápidamente después de que se suspende el tratamiento puesto que la suspensión es seguida de una rápida pérdida ósea.
En el período de tres a cinco años después de la suspensión del tratamiento, ya sea por la menopausia o después de la suspensión de la terapia estrogénica, hay una acelerada pérdida de hueso50-54. El estudio PEPI, sin embargo, encontró que esta tasa de pérdida ósea fue comparable con la de las mujeres que no estaban en terapia hormonal55. Pero en un estudio caso-control suizo se dice que la mayoría del efecto benéfico de la terapia hormonal se perdió a los cinco años después de suspender el tratamiento44. Un estudio americano randomizado concluyó que las mujeres más viejas que suspendieron las hormonas perdieron más densidad ósea que lo ganado mientras las tomaban56. La máxima protección contra las fracturas osteoporóticas, por lo tanto, requiere terapia por largo tiempo, protección por largo tiempo requiere diez o más años de tratamiento, y la protección contra fracturas se pierde después de cinco años de suspensión del tratamiento57,58. La dosis estándar de estrógenos administrada transdérmicamente (50 ug) protege contra fracturas como también las dosis orales44. Un estudio randomizado de mujeres con terapia de liberación transdérmica de 50 ug de estradiol y estrógenos orales demostró que ambos protegen igual contra la pérdida ósea posmenopáusica59.
Por muchos años se creyó que la terapia con estrógenos podría prevenir o disminuir la pérdida ósea, pero no produce ganancia de densidad ósea. Estudios modernos indican que este no es el caso. Por ejemplo, en el estudio PEPI, al final de tres años, las mujeres recibiendo tratamiento hormonal habían experimentado una ganancia de cerca del 5% en DMO en la columna y 2% en la cadera comparado con aproximadamente una pérdida del 2% en el grupo placebo63. ¿Por cuánto tiempo continúa la ganancia de hueso? En un estudio con seguimiento a diez años en mujeres que recibían terapia de estrógenos y progestina, la densidad ósea de la columna aumentó establemente, alcanzando un nivel de 13% sobre la línea de base en un período de tiempo de diez años61. En otro estudio de cohorte, las usuarias de hormonas experimentaron una pérdida de hueso en la cadera en un período de diez años; sin embargo, la incidencia de fracturas vertebrales, de cadera y muñeca se redujo significantemente en las usuarias de hormonas62.
El efecto de iniciar el tratamiento tarde en la vida es un tema de controversia. La idea de posponer el tratamiento para prevenir la osteoporosis hasta tarde en la vida tiene sus méritos. Los cambios de densidad ósea en los primeros años posmenopáusicos no tienen mayor efecto en las fracturas tarde en la vida, excepto en los individuos que ya tienen baja densidad ósea. Esto pasa en solamente el 5% de las mujeres en sus primeros años posmenopáusicos, y la mayoría de este 5% van a tener factores de riesgo como fumar, fracturas a edad joven, delgadez, o consumo excesivo de alcohol.
Ha sido demostrado el impacto positivo de la terapia hormonal en el hueso que tiene lugar en mujeres mayores de 65 años de edad, y aun en mujeres mayores de 75.46-49,63-65.
Este es un fuerte argumento a favor de tratar mujeres muy viejas que nunca han tomado estrógenos. Se ha documentado que el uso de estrógenos entre los 65 y 74 años de edad protege contra fracturas43. Sin embargo, un estudio de una cohorte grande no pudo detectar impacto significativo en fracturas no vertebrales49. En un análisis posterior de esta misma cohorte, se observó alguna reducción en el riesgo de fractura en mujeres que comenzaron terapia después de los 60 años, pero una reducción estadísticamente significativa se presentó solamente en aquellas que comenzaron tratamiento antes de los 60 años y permanecían con él66. Hasta que tengamos mejores datos, debemos continuar promoviendo el inicio temprano y prolongado de terapia hormonal con el objetivo de máxima protección contra las fracturas osteoporóticas.
Estudios han demostrado que una dosis de 0.625 mg de estrógenos conjugados es necesaria para preservar la densidad ósea62. El criterio convencional ha establecido que se requieren niveles sanguíneos de 40-60 pg/ml de estradiol para protección de pérdida ósea68,69. Ahora sabemos que cualquier cantidad de estrógenos puede tener impacto, aunque es muy posible que algunos grados de protección se pierden cuando las dosis son menores que el equivalente a 0.625 mg de estrógenos conjugados. La tasa de pérdida ósea y la incidencia de fracturas vertebrales y de cadera están inversamente relacionadas con los niveles circulantes de estrógenos en mujeres mayores70,71. Niveles de estradiol tan bajos como 10 pg/ml tienen un impacto benéfico en la densidad ósea y las tasas de fracturas comparados con niveles por debajo de 5 pg/ml. Así, pues, cualquier incremento en estrógenos, aun dentro del rango posmenopáusico usual, puede ejercer un efecto positivo.
Esto explica cómo un efecto positivo sobre el hueso se observó aún con la utilización de anillo vaginal que libera muy pequeñas cantidades de estrógenos con mínima absorción sistémica72.
El Women’s Health Osteoporosis, Progestin, Estrogen (HOPE) reclutó 800 mujeres posmenopáusicas en una evaluación dosis-respuesta de estrógenos conjugados y acetato de medroxiprogesterona. La dosis más baja, 0.3 mg de estrógenos conjugados solos o con 1.5 mg de AMP, produjo una ganancia de densidad ósea73. Una preocupación con dosis más bajas es la posibilidad de que haya un significantemente mayor número de no respondedoras. Sin embargo, una dosis más baja de estrógenos puede ser más aceptable (pocos efectos secundarios) en mujeres mayores. Las pacientes que elijan ser tratadas con dosis más bajas deben tener un seguimiento de la respuesta con medidas de densidad ósea o marcadores bioquímicos urinarios.
La adición de testosterona a un programa de terapia estrogénica se ha reportado que no provee beneficios adicionales de impacto en el hueso o en el alivio de los síntomas vasomotores74,75. Otros han demostrado un mayor aumento en la densidad ósea con una combinación estrógenos-andrógenos comparada con estrógenos solos, aunque se alcancen mayores niveles de estrógenos sanguíneos que los asociados con terapia hormonal posmenopáusica76. En otro estudio, solo una dosis muy farmacológica de metiltestosterona agregó a la densidad ósea alcanzada con estrógenos solos77.
Bisfosfonatos
Los bisfosfonatos son efectivos en la prevención de la pérdida ósea, aumentando la apoptosis de los osteoclastos e inhibiendo la resorción ósea. Los bisfosfonatos se unen al mineral óseo donde permanecen por años, haciendo el hueso menos susceptible a la acción de los osteoclastos. La primera generación de bisfosfonatos (etidronato) también inhibía la mineralización del hueso, y por lo tanto se necesitaba una terapia intermitente. La segunda generación de bisfosfonatos permite la formación ósea mientras se inhibe la reabsorción y esto hace posible que se use la terapia continua en lugar de la intermitente. Alendronato (Fosamax) y risedronatos (Actonel) son los dos productos más comúnmente usados para prevención y tratamiento de osteoporosis.
Los bisfosfonatos deben ser tomados con el estómago vacío, con bastante agua y al menos 30 minutos antes de cualquier alimento o líquido para alcanzar una absorción adecuada. La falta de estar de pie por al menos 30 minutos y hasta después de la ingesta de la primera comida después de la ingestión del bifosfonato puede resultar en una injuria esofágica, tal como esofagitis, úlcera esofágica y erosiones esofágicas con sangrado78.
Problemas altos gastrointestinales en los estudios clínicos (con sujetos cuidadosamente instruidos y monitorizados) son similares cuando se compara el alendronato con el placebo, indicando que un uso impropio es la culpa79,80.
El risedronato, 5 mg día, es tan efectivo como el alendronato para la prevención de pérdida ósea, y provee protección similar contra las fracturas y es mejor tolerado81-85.
El mecanismo para las reacciones gastrointestinales es una interferencia con el proceso normal de cicatrización que repara el trauma asociado con comer. Con exposición menos frecuente, se permite que esta cicatrización se haga normalmente. La administración periódica con eficacia ósea equivalente es posible debido a la alta afinidad de los bisfosfonatos con el hueso. Así, la administración semanal de alendronato y risedronato, cada uno a dosis de 35 mg para prevención y 70 mg para tratamiento, reduce los efectos colaterales y produce un aumento similar en la densidad ósea, comparado con el régimen diario86-90.
En mujeres con osteoporosis, la administración de alendronato (10 mg/día) reduce el riesgo de todas las subsecuentes fracturas en un 30% y fracturas vertebrales en 50% en tres a cuatro años de tratamiento91-93. En mujeres posmenopáusicas normales, el alendronato aumenta la densidad ósea en la columna y la cadera, y la dosis de 5 mg (la dosis preferida para la prevención) fue más efectiva que 2.5 mg94,96. De los datos derivados de un promedio de seguimiento de 4.432 mujeres por 4.2 años, una reducción estadísticamente significativa de fracturas fue demostrada solamente en mujeres con T escore inicial de -2.5 o menos, una reducción de 36% en todas las fracturas y un 50% de reducción en fracturas vertebrales.
Efecto de alendronato en el riesgo de fractura

Hay importantes interpretaciones de estos datos. El tratamiento obviamente beneficia a mujeres que ya tienen DMO baja o fractura vertebral previa. Si el alendronato beneficia a las mujeres que no tienen osteoporosis, se necesita más de cuatro años para observar el efecto. Esta es una predicción razonable. El risedronato reduce las fracturas vertebrales y de cadera en mujeres con osteoporosis con un impacto similar al alendronato83,97. Después de cinco años de tratamiento con risedronato, el riesgo de nuevas fracturas vertebrales disminuye en un 59%; una mejoría de 49% sobre la reducción después de tres años96.
El estudio EPIC (Early Postmenopausal Intervention Cohort) concluyó que en un período de cuatro años el alendronato y la terapia hormonal en EUA producía resultados similares sobre la DMO. El mayor aumento notado en Europa con la terapia hormonal probablemente refleja el uso de progestinas derivadas de la 19 nortestosterona, las cuales se sabe que tienen un efecto aditivo sobre la densidad ósea cuando se combinan con estrógenos. La combinación de la terapia hormonal con los bifosfonatos produce una ganancia en la densidad ósea. Las mujeres que estaban tomando terapia hormonal también recibían alendronatos (10 mg) por un año, la ganancia de densidad ósea fluctuaba entre 0.9% en el cuello femoral y 2.6% en la columna99. En mujeres con osteopenia, la terapia con alendronato 10 mg y 0.625 mg de estrógenos conjugados producía un 1% a 2% de mayor ganancia de densidad ósea en un período de dos años de tratamiento; similares resultados se reportaron con un estudio de un año con risedronato100,101. Pero eso no significa que esta diferencia se trasladara en la diferencia de incidencia de fracturas más tarde en la vida. Indudablemente, no parece. Además, hay una preocupación teórica de que la sobresupresión de resorción puede a lo último hacer huesos más frágiles.
La adherencia con alendronatos ha sido sobrestimada en los estudios clínicos. Es bien conocido que las participantes en estudios clínicos están mejor motivadas, más apoyadas y se comportan mejor. En el Kaiser Permanent Medical Care Program en California, cerca de una tercera parte de las pacientes tenían sínto mas relacionadas con acidez y una de ocho requería tratamiento102. Cerca del 50% de los pacientes no cumplían las indicaciones y cerca del 50% descontinuaban la terapia en un año102,103. En Massachussets, la adherencia a un año después de iniciada la terapia con estrógenos o alendronatos fue similar, cerca del 70%104. Las mediciones de densidad ósea se recomiendan para medir la adherencia y dar motivación para continuar. Los programas con buen soporte de los pacientes han reportado adherencia a largo plazo con terapia hormonal: 65% a 7.5 años en una población australiana y 61% a 7 años en el Reino Unido105,106.
Debido a los aparentes beneficios asociados con la terapia con alendronatos, los estudios clínicos fueron suspendidos después de cuatro años, aunque el seguimiento ha indicado persistente ganancia de DMO a través de diez años107. Después de la suspensión, la pérdida ósea aparece, pero es muy gradual. ¿Es el alendronato verdaderamente suprimido e inactivado por el proceso de remodelamiento? Hay alguna evidencia de que el alendronato ya en el hueso puede recircular cuando el hueso conteniendo alendronato es remoldeado108. Así, tal vez el tratamiento a largo plazo es innecesario, pero la duración óptima del tratamiento no ha sido establecida. Los beneficios esqueléticos han sido más o menos mantenidos después de la suspensión, comparado con los grupos placebo, pero no se sabe cuánto tiempo, y si esto podría contribuir a la protección contra fractura109,110. Comparando la pérdida ósea después de la suspensión del tratamiento, comienza un rápida pérdida ósea después de estrógenos y raloxifeno, pero un efecto residual de densidad ósea se mantiene por más de siete años después que el alendronato es suspendido111-114. Sin embargo, se recomienda que se continúe el tratamiento, pues la pérdida de hueso después de la suspensión eventualmente puede ser significante115. El ácido zoledrónico (zoledronato) es un bifosfonato que ha demostrado reducir el recambio óseo cuando se administra endovenoso una vez al año116.
Resultados con raloxifeno
Los agonistas-antagonistas de estrógenos pueden tener acciones selectivas en órganos blancos específicos. El raloxifeno no ejerce efecto proliferativo en el endometrio pero produce respuesta favorable en el hueso y los lípidos117,118. Los caminos en la remodelación ósea producida por el raloxifeno son consistentes con el efecto agonista de los estrógenos119. Como con la terapia estrogénica, la suspensión del raloxifeno es seguida de un nuevo inicio de la perdida ósea111.
El aumento en la densidad ósea asociada con el raloxifeno es menos que el visto con alendronato120-122. El estudio MORE (Multiple Outcomes of Raloxifene Evaluation) de administración de raloxifeno a mujeres osteoporóticas reportó resultados de cuatro años de seguimiento123.
Mujeres con bajo T escore tienen aproximadamente un 50% de reducción en fracturas vertebrales con tratamiento con raloxifeno, y con fracturas vertebrales previas cerca del 35%. Sin embargo, no ha habido evidencia de reducción de fracturas en cadera o muñeca después de ocho años de seguimiento. Aunque la reducción en las fracturas vertebrales es similar a la vista con alendronato y estrógenos, ¿por qué no hay disminución de las fracturas de cadera, a pesar que la respuesta de la densidad ósea es ligeramente menor que la asociada con alendronato?
Resultados de cuatro años de raloxifeno

Hay al menos dos posibles explicaciones. El estudio no fue de suficiente duración para demostrar un impacto en la población que fue relativamente joven para fracturas de cadera. O un impacto más débil en la densidad ósea produce un menor efecto en la cadera, que tiene una combinación de hueso cortical y trabecular que responde menos comparada con la columna con su gran contenido de hueso trabecular. Como el alendronato, no tenemos datos de fractura en mujeres tratadas con raloxifeno quienes originalmente tenían densidades óseas normales
Una reducción en las fracturas vertebrales equivalente a la de los estrógenos o bifosfonatos a pesar de un menor aumento en la densidad ósea es fuerte evidencia de que la reducción del riesgo de fractura no es simplemente reflexión de la densidad ósea. Así unos pocos puntos de porcentaje de diferencia comparando las densidades óseas entre las dos terapias no se traslada a una diferencia en la protección contra fracturas. Por esta razón, los datos de fractura son importantes, y no podemos concluir que pequeñas diferencias predigan menores o mayores efectos en la protección contra fracturas. Otro ejemplo es la gran ganancia de densidad ósea asociada con la combinación de tratamiento con alendronato y estrógenos; esta ganancia grande no es necesariamente significativa a una mayor protección contra fracturas.
Tibolona
La tibolona es un esteroide, relacionado con la familia de los 19 nortestosterona, que es efectiva para el tratamiento del hueso y los fogajes a dosis de 2.5 mg por día124,125. Una dosis más baja de 1.25 mg diario también da protección ósea, pero es menos efectiva y hay más sangrado vaginal.
La tibolona se metaboliza en tres isómerosesteroideos con propiedades estrogénicas, progestagénicas y androgénicas. Los metabolitos difieren de sus actividades y dominancia de acuerdo al órgano blanco. Así mismo la tibolona provee acción estrogénica en el hueso y los fogajes, pero el índice atrofia el endometrio125. En el endometrio, la tibolona se convierte localmente (por la 3 beta hidroxiesteroide dehidrogenasa-isomerasa endometrial) a su isómero Delta 4 progestacional, explicando su efecto no proliferativo en el endometrio127.
Su impacto benéfico sobre el hueso (dosis 3.5 mg) es comparable o aun mejor que la dosis de terapia hormonal estándar128. En un estudio randomizado, la tibolona aumenta la densidad ósea en tres años en contraste con 0.625 mg de estrógenos conjugados y 10 mg de acetato de medroxiprogesterona en un régimen secuencial, en la cual la densidad ósea se mantuvo después de un aumento limitado a los primeros seis meses129. La tibolona tiene un efecto estrogénico en la vagina, y las mujeres reportan mejoría de los síntomas de sequedad vaginal y dispareunia y aumento del disfrute sexual y la libido130,131. Una mayor ventaja de la tibolona (2,5 mg diario) es su baja incidencia de sangrado vaginal (10-20%)126. En un estudio randomizado comparando tibolona con terapia combinada estrógenos-progestinas, hubo menos dolor mamario y 50% menos sangrado y manchado con tibolona132. Debido a que la tibolona inhibe la proliferación de las células mamarias in vitro, es posible que estudios futuros vayan a indicar que la tibolona ofrece alguna protección contra el cáncer de mama.