Doctor Guilllermo López Escobar*
Jefe de Clínica de la Universidad Nacional
Introducción
Ha sido dicho con razón que: “La Maternidad es prerrogativa y privilegio de toda mujer, privilegio que nadie tiene el derecho de rehusar sin una razón poderosísima”. Por esto nos alegramos de que haya sido abandonados los viejos aforismos de Peters (57) para la mujer cardíaca: “Doncella no te cases, esposa no concibas, madre no amantes”.
Las opiniones son hoy más optimistas. Ya desde hace treinta años Osler (54) escribía: “Las mujeres por lo general soportan las lesiones valvulares mejor que los hombres, en parte que llevan una vida más sosegada, en parte porque las coronarias son menos afectadas y en parte por la mayor frecuencia de lesiones mitrales. Embarazo y parto son factores agravantes en ellas, pero menos serios de lo que ciertos autores nos querrían hacer creer”.
Durante las últimas décadas, un mejor control de las cardíacas embarazadas y un mejor entendimiento de la mecánica circulatoria han traído como resultado una conducta y terapéutica mejores. Esto ha disminuido considerablemente el porcentaje de una de las causas más frecuentes de mortalidad materna. Sin embargo un 25% de las muertes maternas son debidas a la presencia de una complicación cardiaca (37) y en un pasado reciente Fraser (30) afirmaba que entre las muertes maternas no causadas por complicaciones primariamente obstétricas, las cardiacas solamente cedían el primer lugar pulmonares y no tuberculosas.
Y es más: muchos conceptos sobre cardiacas embarazadas, conceptos en que la divergencia de opiniones es tan grande que, obviamente, la conclusión final no será alcanzada sino a través de mayores búsquedas e investigaciones (37). Fue pues con el objeto de adquirir una mejor compresión del problema y de contribuír en algo a su solución que el presente trabajo se inició.
Consideraciones Generales sobre las Cardiopatías durante el Embarazo
Diagnóstico
En la mayoría de los casos la paciente es vista por el obstetra cuando ya está embarazada.
Para este entonces la influencia fisiológica del embarazo sobre la circulación se ha hecho ya manifiesta y el diagnóstico de enfermedad cardíaca es frecuentemente difícil (71).
Gammenfolt (32) encontró que durante los meses finales del embarazo, un 16,3% de las embarazadas presentaban signos que sugerían enfermedad cardiaca sin que esta pudiera demostrarse una vez pasada la gestación. Por lo tanto cada síntoma debe ser evaluado a la luz del estado gravídico. Cambios en signos auscultatorios son muy frecuentes sobre toda acentuación o desdoblamiento de los ruidos pulmonares (12). Soplos funcionales se presentan en un 5 a un 75% de todas las embarazadas (2-23-24-43). Ligera taquicardia, estrasístoles irregulares, disnea y edema en varios grados, son en circunstancias normales, un hecho común durante la gravidez y de todos es conocida la vieja controversia sobre dilatación o hipertrofia del músculo cardíaco durante el embarazo normal. El confundir un ” corazón gestatorio” con un caso de enfermedad cardíaca llevaría a gastos, angustias y tratamientos innecesarios.
Así, pues, el diagnóstico debe ser basado sobre síntomas o signos en los que se pueda confiar. Hamilton (1) en un magnífico libro, trae los siguientes cuatro puntos, cada uno de los cuales él califica como de “sorprendentemente adecuados para seleccionar mujeres jóvenes cardíacas”.:
Definido aumento del tamaño del corazón, si es necesario confirmado po Rayos X.
Un soplo diastólico.
Desórdenes peligroso del ritmo.
Signos o historia de descompensación cardíaca.
Incidencia:
A través de la literatura (1-2-19-23-29-34-38-43-49-52-53) la incidencia de enfermedades cardíacas orgánicas en mujeres embarazadas varía de un 0.16% a un 4 o 5%. Esta discrepancia es probablemente debida a diferencias en criterio diagnóstico y situación geográfica. Bien sabida es la desigualdad distribución del Reumatismo Cardíaco. En general la mayoría de las cifras caen entre 1 o 2%. Las estadísticas son aún más disparejas cuando se trata del número de muertes maternas ocasionadas por complicaciones cardíacas. Algunas investigaciones traen datos tan altos como 25% (38) mientras que otras presentan sólo un 0,7% (49). Estas variaciones son, talvez, el resultado de diferente tratamiento. Con los adelantos en el manejo de pacientes cardíacos la tasa de mortalidad ha disminuido definitivamente de los que acostumbraba ser un 10 a 15% a un 1 o 4% (44-24).
En el período de ocho años de 1939 a 1946 inclusive, 16.385 mujeres dieron a luz en el Desloge y el St. Mary´s, dos de los Hospitales del Grupo de la Universidad de St. Louis. En 68 de ellas se encontró una lesión cardíaca definitiva. Una incidencia de 0,41%.
Etiología:
El Reumatismo Cardíaco Crónico hace las más de las enfermedades cardíacas durante el embarazo (34-43-59-61). Esto es de esperar puesto que la edad en que la mujer concibe más frecuentemente, es entre los 20 y los 40 años. El Reumatismo Cardíaco Agudo es muy raro (40) aunque más factíble de ocurrir cuando más jóven sea el grupo de futuras madres.
El resto de los casos está constituido por: Enfermedad Cardíaca Congénita, Enfermedad Cardio-vascular Luética o Hipertensiva. Endocarditis Bacterial Subaguda y ocasionalmente Tirotoxicosis. (25).
La Estenosis Mitral es la Lesión más común en el reumatismo valvular crónico de las paciente obstétricas, así como en las mujeres no embarazadas. Hamilton (1) en sus casos halló un 83,3% de estenosis mitral con o sin dilatación valvular. El diagnóstico clínico de la lesión valvular es hecho mucho más fácilmente, claro está, cuando hay signos cardíacos, pero a pesar de esto, Sheehan y Sutherland (62) en un estudio de gran número autopsias de embarazadas cardíacas, encontraron que el diagnóstico había sido hecho correctamente tan sólo en la mitad de los casos.
Los factores etiológicos encontrados en el grupo de pacientes de la Universidad de St. Louis, Reumatismo Cardíaco 85,3%, Congénitas cardíacas 3,5% Enfermedad Cardio-vaculo-renal Hipertensiva, 5%, Taquicardia paroxística, 5,5%
Clasificación:
Antes de La Primera Guerra Mundial, la clasificación de las enfermedades cardíacas se hacía principalmente desde un punto de vista anatómico (65).Más tarde los cardíologos reconocieron que el estado fundamental del músculo cardíaco y la reserva cardíaca eran un mejor índice. Pardee (55) en 1922 aplicó tal clasificación a las cardíacas embarazadas y después bajo los auspicios de la New York Heart Association fue introducida la clasificación funcional que ha sido tan ampliamente usada. Las pacientes son divididas de acuerdo con su función cardíaca, así:
Clase I: Pacientes cardíacas que son capaces de llevar a cabo ordinaria actividad física sin disconfort o dificultad alguna.
Clase III: Pacientes cardíacas capaces de llevar a cabo ordinaria actividad física sin dificultad alguna.
Clase II: Pacientes /cardíacas capaces de llevar a cabo ordinaria actividad física, pero que tienen dificultad al hacerlo.
Clase III: Pacientes cardiacas que tienen dificultad en llevar a cabo actividad física menos que ordinaria.
Clase IV : Pacientes cardíacas que son incapaces de llevar a cabo cualquier actividad física sin dificultad.
Posible Enfermedad Cardíaca: pacientes con signos o síntomas achacables al corazón pero en quienes el diagnóstico de enfermedad cardíaca es incierto.
Enfermedad cardíaca Potencial: Paciente sin enfermedad cardíaca, pero a quienes es aconsejable vigilar por la historia de un factor etiológico que puede ser la causa de enfermedad cardíaca:
Las de la clase I es de esperar que no se descompensen durante el embarazo. Las de la clase II probablemente no se descompensarán, S pero hay una gran posibilidad de que las de clase III lo hagan. Las de la clase IV son extremadamente difíciles de manejar y probablemente tendrán una alta mortalidad.
La aplicación de esta clasificación a la práctica es algunas veces muy difícil. Casos límites son comunes. Pacientes que un principio son colocadas en la clase I, con el progresivo aumento de trabajo del corazón debido al embarazo, tienen que ser cambiadas de clase. Debido a esto Hamilton (1) ha propuesto una clasificación diferente, con: con un primer grupo que comprende todas las verdaderas cardíacas subdividiéndose en Favorables y no Favorables, de acuerdo con etiología, factores anatómicos, etc. Un Segundo Grupo que corresponde a los llamados Posibles y Potenciales en la clasificación de la New York Hert Association y un Tercer Grupo formado por aquellas pacientes funcionales no verdaderas cardíacas.
Sin embargo en las manos de Jensen (2) y Opell (53) la clasificación de New York Heart Association ha sido de gran valor y la reacción de las pacientes a las actividades diarias ha constituido un índice adecuado. Es necesario tener en cuenta, si el hecho de que el estado cardíaco de una paciente durante el embarazo no es estático (65), sino que más de la carga propia de la gravidez, hay factores extrínsecos que pueden precipitar la descompensación cardíaca. Hagamos una breve revista de éstos.
Factores Superimpuestos que pueden Precipitar la Descompensación Cardíaca:
Hay muchos factores adicionales que juegan un importante papel en el desencadenamiento de la descompensación. En general tales factores pueden ser hallados en un 50% de los casos (63). Algunos de ellos son extracardíacos y favorecerían la aparición de la descompensación en pacientes cuya patología cardíaca por sí sola pudiera no haber causado dificultad alguna.
La edad tiene una importancia definitiva. La mayoría de las descompensaciones se producen en mujeres por encima de los 30 (27-57-63). Hamilton (1) halló duplicada la incidencia por encima de los 35. De ahí que se aconsejable el que la cardíaca se case y dé luz joven, aunque no debe olvidarse que son más frecuentes las reincidencias de la fiebre reumática aguda en las pacientes demasiado jóvenes.
A pesar de que el riesgo de descompensación se repite con cada embarazo sucesivo, la multiparidad no parece aumentar la frecuencia de ella si no es por el hecho de estar asociado con una más avanzada edad. (1).
Infecciones intercurrentes, sobre todo del tracto respiratorio superior ; anemia; obesidad; choques emocionales y sobre-ejercicios, que sean debidos a actividades sociales o a coito fatigantemente repetido, o a pesados trabajos caseros o a excursiones de compras a las que son tan aficionadas las mujeres; son todas cargas indeseables. No está por demás el recalcar sobre la necesidad de una vigilancia médica estricta.
La Fibrilación Auricular presenta durante el embarazo, se acompaña de una gran mortalidad (43).
La Hipertrofia Cardíaca refleja un severo esfuerzo y sin embargo Sheehan y Sutherland (62) no encontraron en su estudio de autopsias indicación que les permitan suponer que descompensación y muerte están mucho más frecuentes en pacientes con gran hipertrofia que en aquellas que con poca.
Hipertensión, Endocarditis Bacterial, o el antecedente de una descompensación previa añaden, claro es peligros peculiares no reflejados por la clasificación funcional pero que deben ser tenidos en cuenta.
La Sobrecarga del Embarazo en Relación con la Época más Frecuente de Descompensación
El útero grávido con el feto y la placenta representa un órgano parásito de gran lecho v vascular, por el cual existe un alto aumento de la circulación maternal. (4). Para ajustarse a tales cambios el organismo de la madre tiene que sufrir algunas alteraciones.
Durante el embarazo la frecuencia y la presión del pulso aumentan. El débito cardíaco en casi un 50% (4-31-66). Hay también un aumento del volumen sanguíneo y del consumo de oxígeno(16). Estos son los cambios que constituyen la carga del embarazo sobre la circulación. Pero cuándo se halla esta carga en un máximum? Cuándo, por el hecho de que la carga gravídica ha alcanzado la cima, es la enferma cardíaca más propensa a descompensarse?. La determinación de este máximum es de una gran importancia desde el punto de vista pronóstico y de la conducta con la cardíaca embarazada.
El trabajo era considerado como la época más peligrosa.
Desde que Burwell (10-11) ha demostrado la analogía entre la circulación placentaria y una fístula arterio-venosa, fuera lógico presumir que el tiempo de formación de la placenta, esto es hacia el tercero o cuarto mes, debería ser un tiempo peligroso. Los hechos clínicos no soportan esta presunción.
Cohen y Thompson (16) han probado que el aumento del volumen sanguíneo y del débito cardiaco comienza muy temprano en el embarazo y ascienden progresivamente para alcanzar una máxima altura al rededor del octavo o noveno mes lunar. Durante el último mes lunar el retorno hacia la normalidad principia. Hamilton (1) ha confirmado estos hechos clínicamente, sus casos presentaron una mayor incidencia de descompensación del octavo al noveno mes y es muy rara la aparición de ésta, por primera vez, durante el parto. La pequeña serie de casos presentados en este estudio parecen sustentar tales aserciones, cincuenta por ciento de los casos que presentaron signos de descompensación comenzaron a hacerlo del séptimo al octavo mes.
Una explicación adecuada del por qué de esta ligeración de la carga durante el último mes no ha sido encontrada. En varios estudios. (2-53-65) de casos numerosos no se ha hallado época especial del embarazo durante la cual fuera más probable que ocurriera la descompensación cardíaca. Esto, unido al hecho de que la mayoría de las muertes cardíacas ocurren después del parto (39) y de que nuestra observaciones (ver Capítulo III) en embarazadas normales muestran una disminución neta de la capacidad vital y ligero aumento de la velocidad de circulación en los días inmediatamente postpartum, nos ha hecho pensar que tal vez el período más peligroso sea en estos días inmediatamente después del parto.
Conducta y Pronóstico de la Embarazada Cardíaca
“No importa que tan altamente califique uno su habilidad para estimar la capacidad cardíaca de una paciente, ni siquiera se piense que uno pueda prescindir con certeza cómo tal corazón individual reaccionará durante el embarazo.”. Hamilton (37). De ahí la falacia de interrumpir un embarazo solamente basados en el diagnóstico de una definida lesión cardiaca orgánica, puesto que al mayor número de las cardíacas les irá bien durante un embarazo llevado bajo apropiado cuidado. Daly (21) ha recalcado que casi toda mujer cardíaca puede llevar con éxito un embarazo.
Marx White (75) afirma: “Es mi creencia que cuando uno más entiende del corazón enfermo, cuanto más uno has tratado desórdenes funcionales y orgánicos de la circulación, tanto uno más profundamente uno siente la responsabilidad para con la madre y para con el hijo y tanto menos a menudo seria consideración se le es dada a la interrupción se le es dada a la interrupción del embarazo antes del término”.
En las mayoría de las clínicas en donde los esfuerzos del obstetra y del cardiológo han sido combinados en el cuidado bien coordinado de la mujer embarazada cardíaca, el número de abortos terapéuticos se han reducido considerablemente (25). La cuidadosa vigilancia del embarazo ha suplantado la interrupción del mismo. Jensen (2) opina que desde 1930 en el St. Louis Maternity Hospital, ningún embarazo ha sido interrumpido por enfermedad cardíaca hasta que feto no fuera razonablemente viable y que no han habido razones para lamentar tal conservatismo.
Cuando una embaraza es vista por primera vez en descompensación cardíaca, las indicaciones para un aborto terapéutico son aún menores. Bajo ninguna circunstancia deben hacerse intentos de evacuar el útero, sea cual fuere el medio, mientras la paciente esté en descompensación congestiva (29), esto es cierto tanto en los primeros como en los últimos meses.
“Descompensación cardíaca más parto forzadamente provocado es igual a muerte” (17). Es mucho más seguro conservar tal paciente en cama, bajo terapéutica médica, que someterla a esfuerzo adicional que un trabajo inducido representa. Si ella no sobrevive a las medidas médicas, es mucho menos probable que sobreviva al schock de un parto provocado (59).
Es de todos aceptado que el trabajo es, en general, bien soportado por el paciente no descompensada. Así, pues ha sido sugerido que se induciera el trabajo antes de término con el objeto de tener con un feto más pequeño un trabajo más fácil.
Esta solución aparentemente feliz no es correcta. Inducción hecha antes del término usualmente resulta, si se logra, en un tipo insatisfactorio de trabajo. Según Sampson y Rose un aumento del consumo de oxígeno sigue a la administración de Pítuitrinas y aumento del consumo de oxígeno significa mayor trabajo cardíaco. Aún más, dos de las pacientes en el presente estudio, cayeron en descompensación por vez primera, después de repetida inducción médica. Todos estos hechos nos han permitido apreciar qué tan cierta es aquella frese de que “no hay medio mágico para hacer desaparecer el embarazo” (19), y de que la inducción en cardíacas debe ser usada, si lo es, con sumo cuidado.
Descubrimiento Precoz de la Descomposición.
Para establecer medidas terapéuticas adecuadas, la descompensación debe ser sospechada tan pronto como sea posible. El descubrimiento de la temprana descompensación está basado en las manifestaciones clínicamente usuales, pero no hay terreno para creer que la congestión pulmonar ocurre probablemente de manera más fulminante durante el embarazo que en otras épocas. Al decir de Opell (53) “sería precipitada por el embarazo”.
Hamilton (1) cree que la presencia de estertores persistentes en la base de los pulmones es el que aparece más pronto de los signos de confianza.
Una marcada disminución de la capacidad vital, excepto inmediatamente después del parto, es también una evidencia temprana.
Edema, tos persistente y disnea progresiva serán de ayuda en el reconocimiento de la descompensación.
Presiones venosas altas no son un signo precoz, sino más bien, una indicación del grado de dificultad en las pacientes severamente descompensadas.
Las determinaciones de la Velocidad de Circulación, aunque a “grosso modo” un test útil, no parecen muy indicativas debido a la amplia escala de variaciones en los resultados.
Mendelson y Pardee (50) han demostrado que una taquicardia por encima de 110 por minuto con aumento del número de respiraciones por encima de 24, durante el primer período de trabajo, procedió cada uno de sus casos de descompensación intra o post-partum, con tiempo suficiente como para estar sobre aviso de la inminente aparición de fenómenos congestivos.
Así, pues, el descubrimiento precoz de descompensación en la cardíaca debe estar basado, no en un síntoma, signo o test en particular sino en el conjunto de todos ellos y en la observación repetida y cuidados de la paciente.
Medidas Terapéuticas
La más simple y eficaz medida terapéutica en la embarazada cardiaca es el reposo en cama (14). Profilácticamente por una o dos semanas antes del parto es aconsejable a la mayoría de ellas. El reposo en cama debe ser, también, instituido en cualquier momento en que la descompensación cardiaca parezca más probable, si hay signo reales de descompensación, el reposo absoluto, sin permitir que la paciente se levante para nada, debe ser recalcado. Y una vez que la descompensación haya ocurrido, la enferma guardará cama hasta tres o cuatro semanas después del parto.
Durante la descompensación cardíaca hay mayores probabilidades de formación de trombos intracardíacos y son necesarias a lo menos tres semanas para que se adhieran firmemente a las paredes del corazón (1). Súmese a esto el conocido hecho de que los accidentes embólicos son más frecuentes en los días que siguen a procedimientos obstétricos u operatorios.
La última de nuestras fatalidades cardíacas, no incluída en estas series, nos impresionó muchísimo. Se trata de una multípara de edad, obesa, con embarazo avanzado, quien llegó al servicio en severa descomposición. Fue atendida , tratada y dió a luz cuando aún estaba en ligera descompensación, Durante la primera semana post-partum, bajo cuidadosa terapia, mejoró notablemente. El edema y la dispnea desaparecieron. La capacidad y la dispnea desaparecieron. La capacidad vital aumentó de 1.000 a 1.450 centímetros cúbicos. La presión venosa descendió de 300 a 200 milímetros . La velocidad de circulación (brazo a lengua) que previamente era de 40 segundos disminuyó a 18 segundos. Ella se sentía mucho mejor y en general el pronóstico parecía ser bueno cuando repentinamente al octavo día del puerperio, después de haber sido colocado en el pato, la enferma se puso cianótica, extremadamente agitada, dispneica, con movimientos convulsivos y finalmente cayó en estado semicomatoso para morir una horas más tarde. El diagnóstico más probable fue embolia cerebral. Desgraciadamente la autopsia no fue permitida por los familiares.
Con la esperanza de disminuír accidentes como el descrito, hemos comenzado a usar profilácticamente el (3,3′ – Metilenebis (4-Hidroxicumarina). Dicumarol durante las dos primeras semanas después del parto de cardíacas descompensadas, subrayando la importancia de que durante este tiempo el reposo en cama absolutamente estricto. Nuestra experiencia a este respecto es aún corta y sólo el tiempo podrá decir si esta sugestión es de valor (*).
La reducción de fluídos, sedantes, dieta, diuréticos Oxígeno y Digitalización son medidas bien, conocidas que no necesitan comentarios.La conducta en el parto mismo de las cardíacas es aún motivo de discusión, aunque la tendencia general hoy día es hacia más partos por vía vaginal.
Después de toda intervención abdominal, la paciente debe pasar por un período de convalecencia a menudo más fatigoso que el trabajo mismo. (22). Curtis y Mendelson (49) comunican 1.038 partos vaginales de cardíacas sin muerte alguna, mientras que en 45 casos por vía abdominal hubo tres muertes. En ambos grupos habían cardíacas severas, clases III y IV.
Puesto que en general, morbilidad y mortalidad son mayores después de cesáreas (34), la mayoría de los obstetras están de acuerdo en que la enfermedad cardíaca “per se” es rarísimamente, si acaso, una indicación para operación casárea (1-35).
La fuerza expulsiva del pujo en el segundo período de trabajo que ocasiona un brusco aumento de consumo de oxígeno (60) debe ser evitada con el uso de forceps y episiotomía.
La anestesia local (68) o en su defecto éter dado con gran porcentaje de oxígeno es el anestésico más seguro en las embarazadas cardíacas.
Después del parto el uso el uso de un gran vendaje abdominal y almohadillas ha sido aconsejado (29-38). Esto tendería a contrarrestar la repentina disminución de presión intra-abdominal y la reducción de la circunstancia torácica, que son probablemente la causa de la disminución de la capacidad vital en esta época.
(*) N. B.: Este trabajo fue presentado en abril de 1947. Afines del mismo año tuve oportunidad de asistir a las reuniones del “Staff” del Departamento de Ginecología del Columbia Medical Center en Nueva York y durante una de ellas, en un trabajo sobre este mismo tema presentado por uno de los miembros del Saff, con sorpresa y satisfacción oí presentar esta misma sugestión encomiásticamente, como uno de los probables medios para disminuír el porcentaje de muertes cardíacas maternas debidas a trombos y embolias.
Duración del Trabajo y Tamaño del Recién Nacido en Madres Cardíacas
Existe la impresión general de que el trabajo en pacientes cardíacas es de más corta duración. A pesar de que pocas observaciones reales se han hecho, tal afirmación es oída de labios de muchos obstetras. Como posible explicación de esto , se ha sugerido que el tamaño de los recién nacidos de madres cardíacas es menor que el promedio normal. Se ha dicho también que estos recién nacidos son más pequeños porque se han desarrollado en un ambiente un tanto anóxico. El feto creciendo en el útero de una cardíaca, especialmente si existe descompensación, recibiría sangre a baja tensión de oxígeno.
Los datos de las cardíacas del presente estudio no confirman tan generalizada creencia.
La duración del trabajo en setenta y seis partos de madres cardíacas, y el peso y medidas de los recién nacidos de ellas fueron tomados. El material fue obtenido de los siguientes hospitales: Firmin Desloge, St. Mary´s, St. John´s, St. Anthony´s, y De Paul del Grupo de la Universidad de St. Louis.
En este grupo de pacientes había treinta primíparas, diez y siete multíparas de dos embarazos, diez de tres, cuatro de cuatro, cinco de cinco, cinco de seis, una de ocho y una de nueve embarazos previos. La duración del trabajo no fue tomada en once de ellas.
En el cálculo promedio del peso de los recién nacidos, los siguientes fueron excluidos por razones obvias: un par de gemelos (2.100 y 2.700 gramos) y cinco prematuros.
El promedio de duración del trabajo de las cardíacas fue de: 14 horas 91/2 minutos para las primíparas.
7 horas y 33 minutos para las multíparas.
Si correlacionamos estas cifras con le promedio dado por Fordel (28) para primíparas y multíparas: 14 horas y cinco minutos y 8 horas y cinco minutos y 8 horas y cuarenta y un minuto respectivamente, la diferencia es nula.
Comparando con los promedios de Standar (3) 18 horas para primíparas y 12 horas para primíparas, nuestras cifras parecen un tanto menores. Esta disparidad es fácilmente comprensible si consideramos que en las pacientes cardícas la aplicación de forceps reemplazo usualmente el segundo período del trabajo.
El tamaño promedio de los recién nacidos de madres cardíacas fue:
Peso: 3135,5 gramos.
Longitud: 50,1 cms.
El promedio de la longitud y peso de los recién nacidos de mader normales es dado generalmente (3) como de 50 cms y 3.200 gramos respectivamente De nuevo aquí no se ve la diferencia entre los normales y los nacidos de madres cardíacas.
Tampoco fueron apreciadas diferencias notables al comparar las medidas de las circunferencias cefálicas, torácicas o abdominales. (*).
(*) El Resumen de las Historias de las pacientes cardíacas fue omitida aquí.
Determinación de Capacidad Vital y Velocidad de Circulación durante el Embarazo
Mencionamos previamente que existe notables cambios en la mecánica de la circulación durante el embarazo, particularmente en las semanas que precedían y seguían parto. Afirmamos también, que en estas semanas cuando se presentaba una mayor insidencia de descompensación y fatalidad en las cardíacas.
Los tests más usados en Clínica General para estimar descompensación cardíaca son: Capacidad Vital, Preión Venosa y Velocidad de Circulación. Varios investigadores han investigados las variaciones de esto tests durante el embarazo. pero su resultado son bastante desacorde la divergencia es aún mayor cuando setrata de los trés últimos meses de embarazo. Cualquiera que lea el capítulo sobre capacidad Vital del Libro de Jensen (2) comprobará que no hay acuerdo alguno entre los resultados de los diversos autores. He creído de valor observar el comprotamiento de la Capacida Vital y la Velocidad de Circulación durante el época inmediatamente pre y post-partum.
Las observaciones fueron hechas sobre 55 embarazadas normales de la Clínica Obstétrica del Desloge Hospital. Veinticuatro de ellas eran multíparas y treinta y una primípara. Excepto dos que tenían una vagísima historia de fiebre reumática durante la infanica, todas las demás eran normales desde el punto de vista historia y exámen físico.
Hubo también una que más tarde desarrolló una ligera preeclapsi.
La edades variaban de 15 a 43 años; la mayoría entre 20 y 30.
Las determinaciones fueron hechas e la mañana, la mayor de las veces en ayunas o después de un muy descaso desayuno (una tostada).
Las siguientes instrucciones les eran repartidas cada vez que se las citaba para un test. Coma una ligera comida la noche anterior al día que debe ír usted a la clínica.Vaya a cama temprano.
No se bañe esa mañana. No se apresure al vestirseni al coger el bus o al tranvía ni al llegar al hospital.V
Capacidad Vital.
El espirómetro de agua del “Mc Kesson Metabolor” fue el empleado. A cada una de las pacientes de les enseñó como practicar el test y durante él contínuamente se las instaba a dar un máximo rendimiento. La mayor de las lecturas en decúbito dorsal y la mayoría de tres lecturas en la posición sentada era anotada.
Un total de 1.260 observaciones fueron hechas, en las dos posiciones. En 22 de las pacientes hubo determinaciones pre-natales solamente. En número de lecturas pre-natales solamente. En treinta y tres sólo hubo determinaciones pre y post-natales.El número de lecturas pre-natales va´ió en cada paciente entre 2 y 6 y fueron hechas durante los últimos tres meses del embarazo. Las observaciones post-natales, enla mayoría de los casos fueron hechas el primer día, el séptimo día y cinco a seís, semanas después delparto.
De las 55 pacientes originales, 4 fueron desechadas más tarde por falta de cooperación.
Resultados.
Como en la mujer no embaraza, las observaciones hechas en la paciente sentada son usualmente más altas que cuando ella está acostada.
Así también, las mismas pacientes mostraron de semana en semana, fluctuaciones de 100 centímetros cúbicos promedio, por encima o debajo de las lecturas anteriores.
El factor entrenamiento fue importante notorio. El 59 por ciento de la pacientes, las lecturas hechas durante la primera visita fueron las más bajas del período prenatal.
La cifras encontradas en este estudio están dentro de las dadas para mujeres no embarazadas.
Puesto que no se conocen tablas para determinar la superficie corporal de las mujeres embarazadas, no hemos hecho tentativa de correlacionar la Capacidad Vital con la superficie del paciente. La estimación de la norma para una paciente dada es, talvez, hecha de un modo más satisfactorio por comparación entre los niveles pre-partum. Esta última lectura se supone ser la Capacidad Vital normal para tal paciente.
La Capacidad Vital no se encuentró que disminuyera durante los últimos tres meses de embarazo. Las observaciones pre-natales son las mismas o ligeramente más altas que las últimas lecturas post-partum.
Contrariamente a los resultados de otros autores (5) no hubo reducción durante el último mes lunar del embarazo. Las cifras son las mismas o ligeramente más altas que las de las semanas anteriores.
Es más, de las 33 pacientes con observaciones pre y post-partum sólo siete mostraron después del parto, un aumento de 100 centímetros cúbicos o más por encima de la última cifra pre-partum
Inmediatamente después del parto hay una caída indisputable de la capacidad vital. Nuestras observaciones durante el primer día post-partum fueron las más bajas de todas las anotadas. Varias sugerencias han sido hechas para explicar este cambio: repentina disminución del perímetro torácico, cambio de tonos en los músculos de la respiración o talvez la fatiga al parto.
La Capacidad Vital aumenta firmemente durante la primera semana post-partum para alcanzar casi su nivel normal al séptimo día.
En la posición sentada, la menor y la mayor de las determinaciones pre-natales fueron: 1.900 centímetros cúbicos y 4.200 centímetros cúbicos respectivamente. La menor y la mayor post-natal fueron: 1.450 y 3.900 centímetros cúbitos.
La determinación rutinaria de la capacidad vital es, pues, un test responsable para descubrir y estimar la descompensación cardíaca. Cualquier descompensación cardiaca. Cualquier disminución notoria, excepto el primer día post-partum, es evidencia de descompensación.
Velocidad de circulación
Uno de los factores importantes en el mantenimiento de la eficiencia circulatoria es la velocidad de la masa sanguínea.
Mucho ha sido escrito durante los últimos años acerca de la determinación del tiempo de circulación y su valor como medio diagnóstico en las enfermedades cardio-vasculares.
Por largo tiempo se ha aceptado que la velocidad de la circulación y su valor como medio diagnóstico en las enfermedades cardio-vasculares.
Por largo tiempo se ha aceptado que la velocidad de la circulación está aumentada durante el embarazo y ésta es una de las razones más frecuentemente aducidas para explicar la frecuencias de soplos funcionales durante este época. Sin embargo es tan solo en años recientes que en realidad se han hecho determinaciones de la velocidad de la corriente sanguínea durante el embarazo. De nuevo aquí también existe gran desacuerdo en los resultados de los diferentes autores.
Tiempos de circulación Brazo a Lengua y Brazo a Pulmón, fueron hechas al mismo grupo de pacientes embarazados en el que bajo condiciones correspondientes, determinaciones de Capacidad Vital se habían practicado.
Se usó éter diluido en el Tiempo de Circulación Brazo a Pulmón, ya que Hussey (41) ha demostrado que el éter es el agente más responsable y que da cifras más exactas.
Se usó solución de sacarina al 50% en agua destilada, para la determinación de Tiempo de Circulación Brazo a Lengua.
El fundamento de los tests y sus técnicas han sido tan ampliamente publicados y comentados en libros y revistas recientes, que no nos detendremos en describirles.
Un total de 356 determinaciones fueron hechas, incluyendo en ellas 187 Tiempos de Circulaciones Brazo a Lengua y 169 Brazo a Pulmón.
En veinticuatro pacientes hubo observaciones pre-natales solamente. Treinta y una tuvieron determinaciones pre y post natales. El número de determinaciones pre-natales varió entre dos y seis por paciente y fueron hechas durante los tres meses del embarazo. La mayoría de las observaciones post-natales fueron hechas el primer día, el séptimo día y cinco a seis semanas después del parto.
De las 55 pacientes originales, varias fueron eliminadas por las siguientes causas: una rehusó al test; cuatro mostraron poca cooperación y en cinco las venas del antebrazo no eran adecuadas.
Resultados.
Se encontraron variaciones considerables en los resultados de la Velocidad de Circulación. Aunque los valores obtenidos son ligeramente más altos que las cifras normales, en el mayor número de los casos estaban dentro de los límites dados para mujeres no embarazadas.
En las determinaciones del Tiempo de Circulación Brazo a Lengua, la menor y la mayor cifra pre-natal fue: 7 segundos y 25 segundos respectivamente; la menor y la mayor cifra post-partum fue: 5 segundos y 14,5 segundos respectivamente.
Con el objeto de prestar todos los resultados en conjunto se dibujaron las gráficas I y II y en ellas se han trazado los valores promedios en una línea continua.
El único resultado notorio constante es una ligera disminución del Tiempo de Circulación en el primer día post-partum, comparada con la última cifra, pre-partum, tanto en de la Circulación Brazo a Pulmón. Por lo demás las variaciones en los resultados son tan considerables, que no creemos pueda sacarse deducción alguna acerca de si la velocidad de circulación está aumentada durante el embarazo o no. Más aún y por la misma razón no puede darse un modelo prefijado de las variaciones del Tiempo de Circulación durante los últimos meses del embarazo.
La explicación del por qué tan amplia variación en los resultados estriba, creo en varias causas como:
En la realización de los test de Velocidad de Circulación, debe usarse la puntuación venosa, y puntuación venosa significa agujas y dolor. La mayoría de nuestros pacientes a pesar de reposo y condiciones basales, se tornaban nerviosas y muy aprehensivas con la manera perspectiva del test. Decían: “me asustan las agujas”. Una de ellas se desmayó simplemente a la vista de la aguja. No es raro que con el éter se presenten ligeras reacciones dolorosas a lo largo del brazo y esto ha sido descrito por otros autores también.
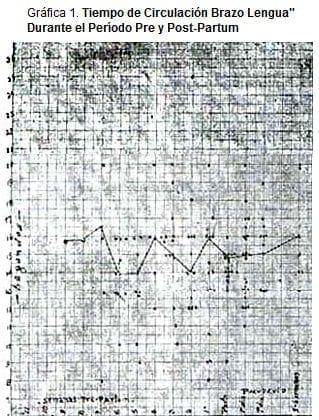
Los puntos negros representan observaciones individuales, la línea continua los resultados pro medios. Unicamente las pacientes con observaciones pre y post-partum fueron incluidas en la gráfica. El Tiempo de circulación “brazo a lengua” fue hecho con Solución de Sacarina al 50%.

Los puntos negros representan observaciones individuales, la línea continúa los resultados promedios. Unicamente las pacientes con observaciones pre y post partum fueron incluidas en la Gráfica. El tiempo de circulación “brazo a pulmón” fue hecho con éter diluido.
Así, pues, dolor, nerviosidad, aprehensión, etc., darán variaciones de la frecuencia del pulso y del débito cardiaco, las que naturalmente se reflejan en otros factores de la mecánica de la circulación.
Es más, con excepción del caso en que el operador percibe el olor a éter, la determinación del Tiempo de Circulación es un test puramente subjetivo y por lo tanto bajo el dominio de influencias emocionales. Una de nuestras pacientes percibió un sabor amargo en vez del sabor dulce peculiar de la sacarina. Muchas de ellas notaron el Sabor de la sacarina al pinchar la vena y antes de que la solución hubiera sido inyectada, esto sucedió más a menudo cuando la enferma ya conocía el test.
Tan sólo otros cuatro autores han presentado una serie tan numerosa de velocidades de circulación durante el embarazo, a saber: Cohen y Thompson (15) y Bernstein y Simkins (8). Al ojear las gráficas de ellos, similares presentadas, observaron individuales, estaban tan desparramados como los nuestros, aunque ellos también presentaban una curva de valores promedios.
Esser (26) en determinaciones de Tiempo de Circulación Brazo a Lengua con Sacarina. En mujeres normales no embarazadas, efectuadas dos veces a cada una en las mismas condiciones, comprobó que: “es regla encontrar diferencias considerables entre los resultados duplicados”.
Entiéndase bien que no pretendemos negar el valor de los resultados del Tiempo de Circulación como un test “a grosso” de descompensación cardíaca en disturbios cardio-vasculares. Las determinaciones hechas en pacientes hechas en pacientes descompensadas, mostraron muy claramente las dificultades circulatorias puesto que varias veces se hallaron valores tan altos como 40 segundos.
Sin embargo, con excepción de la disminución del tiempo de circulación en el inmediato post-partum, de nuestra amplia escala de resultados, no pueden derivarse conclusiones respecto as las variaciones dentro de límites normales de la Velocidad de Circulación durante el embarazo.
Nota: Las observaciones anteriores sobre capacidad Vital y Tiempo de Circulación fueron hechas, como dijimos, en mujeres normales embarazadas. Se hicieron determinaciones de Capacidad Vital, Presión Venosa y Tiempo de Circulación en muchas pacientes cardíacas pero como este estudio no fue sistematizado, los resultados no se presentan.
Sumario
Impresionado por las muchas controversias existente acerca de las enfermedades cardíacas y la mecánica circulatoria durante el embarazo, fue hecho este trabajo.
Se encontró una incidencia de enfermedad orgánica cardíaca de 0.41% en 16.385 partos en el Desloge y el St. Marly´s Hospitals del Grupo de la Universidad de St. Louis, durante los ocho años, de 1939 a 1946 inclusive. El Reumatismo Cardíaco fue la causa en el 85,3% del grupo de pacientes mencionados.
El resto de las lesiones fueron debidas a Enfermedad Cardíaca Congénita, Hipertensiva, Cardio-vascular Taquicardia paroxística.
Se hicieron consideraciones generales sobre las cardíacas durante el embarazo y al mismo tiempo se presentó un repaso de la literatura al respecto. La moderna y feliz tendencia un conservatismo en el manejo de la embarazada cardiaca fue señalada y se dieron sugestiones adicionales.
Se determinó la duración del trabajo y el tamaño promedio de los recién nacidos de madres cardíacas, basados en los records de los recién 76 pacientes de los Hospitales Desloge, St. Mary´s, St. Anthony´s St., Sr. John´s y Depaul del Grupo de la Universidad de St. Louis.
Se hizo un total de 1260 determinaciones de Capacidad Vital en un grupo de 55 mujeres blancas normales de la Clínica Obstétrica del Desloge Hospital.
Sobre el mismo grupo de pacientes se hizo un total de 356 observaciones de Tiempos de Circulación, que incluyen 187 determinaciones Brazo a Lengua y 169 Brazo a Pulmón.
Los resultados son presentados y comentados.
Conclusiones
El tratamiento de las enfermedades cardíacas durante el embarazo el presente es más conservador de lo que ha sido en el pasado. A una disminución de la mortalidad materna, se ha llegado mediante rígida vigilancia y control períodico estricto de la paciente cardíaca embarazada. La importancia del descubrimiento precoz de la descompensación, el reposo en cama y otras medidas han sido señaladas.
La inducción médica del trabajo y el parto forzado no son medidas seguras en la mujer cardíaca y deben ser usadas muy cautelosamente y por ningún motivo mientras la paciente esté en descompensación congestiva aguda.
Las pacientes cardíacas no tiene partos más cortos como se cree. El promedio de duración de trabajo encontrado fue de 14 horas 9 1/2 minutos para multíparas. Comparadas estas cifras con los promedios normales parecen un tanto cortas. Esta disparidad es fácilmente comprensible si se recuerda que la aplicación de forceps en la cardíaca reemplazó usualmente el segundo período del trabajo.
No hubo diferencia entre el tamaño de los recién nacidos de madres normales y los nacidos de madres cardíacas. El tamaño promedio de aquellos nacidos de cardíacas fue: peso: 3135,5 gramos. Longitud: 50,1 centímetros.
No se encontró disminución de la capacidad vital durante los últimos meses del embarazo. La cifras pre-natales son las mismas o ligeramente más altas que la última lectura post-partum. Al contrario de lo hallado por otros investigadores tampoco se notó reducción alguna durante el último mes lunar del embarazo. Hubo sí una indiscutible caída de la capacidad vital inmediatamente después del parto. Las determinaciones de capacidad vital son un test responsable para el descubrimiento y estimación de la descompensación cardíaca durante el embarazo.
Fueron halladas variaciones considerables en los resultados de las determinaciones de la Velocidad de Circulación durante el embarazo. Aunque los valores obtenidos son ligeramente más altos que los dados para mujeres no embarazadas, en la mayor parte de los casos las cifras estaban dentro de los límites normales. Pueden verse por nuestra amplia escala de resultados que con una excepción de una disminución del Tiempo de Circulación en el inmediato Post-Partum, puede derivarse conclusión alguna de las variaciones dentro de los límites normales de las determinaciones de la velocidad de circulación durante el embarazo.
Bibliografía
Libros:
1. Hamilton B. E. y Thomson J. K., The Heart in Pregnancy and the Chidbearing Age. Little Brown and Company, Boston, 1941.
2. Jensen J., The Heart in Pregnancy C. V. Mosby and Con pany. St. Louis. 1938.
3. Stander H. J., Textbook of Obstetrics. D. Appleton-Century. Company. St. Louis, 1945.
4. Grollmann A., The Cardiac Output of Man in Health and Disease. Charles C. Thomas, Editor, Baltimore, 1932.
5. Journals: Alward H.C., Observations on the Vital Capacity During the Last Month of Pregnancy and Puerperium. American Journal of Obstetrics and Gynecology, 20-373-381, 1930
6. Baer S., The Clinical Aplication of the Determination of the Circulation Time. Annals of Internal Medicine, 13-2246-2251, 1940.
7. Bassu M. N. Heart Disease in Pregnancy, CalcuttaMedical Journal, 36-30-37, 1939.
8. Bernstein M., and Simkins S.,On the Magnesium Sulphate and EtherCirculation Times DuringPregnancy. American Journal of Obstetrics and Gynecology, 41-970-978,1941.
9. Boyer N. H. And Nadas A. S., The Ultimate Effect of Pregnancy on Rheumatic HeartDisease. Annals of Internal Medicine, 20-99-107, 1944.
10. Burwell C.S., The Placenta as a Modifield Arterio-Venous Fistula, Considered in Relation to the Circulatory Adjustments to´Pregnancy. American Journal of Medical Science, 195-1-7, 1938.
11. Burwell C. S., et al., Circulation During Pregnancy. Archives of Internal Medicine, 62-979-1003, 1938.
12. Capellari M., Estudio Gráfico de los Ruidos Cardíacos en el Foco Pulmonar en Cincuenta Embarazadas Normales. Revista Argentina de Cardiología, 5-155-160, 1938.
13. Carr. F.B., y Hamilton B. E., Five Hundred Women wiht Serious Pregnancy and Delivery, American Journal of Obstetrics and Gynecology, 26-824-839, 1933.
14. Carr F. B., Heart Disease in Pregnancy. New England Journal of Medicine, 219-231-132, 1938.
15. Cohen M.E., y Thomson J. K., The Velocity of Blood Flow and Related Aspects of the Circulation in Normal Pregnant Women. Journal of Clinical Investigation, 15-607-625, 1936.
16. Cohen M. E., y Thomson J.K., Studies on tre Circulation in Pregnancy. Jornal of the American Medical Association, 112-1556-1562, 1939.
17. Corwin J., y Henrick W. W. Y Valentine M., y Wilson J. J., Pregnancy and Heart Disease. American Journal of Obstetrics and Gynecology, 13-617-622, 1927
18. Clahr J., y Greenstein N. M., y Kllein M. D., Circulation Time Studies in Pregnant Women with Rheumatic Heart Disease. American Journal of Obstetrics and Gynecology, 38-39-47, 1939.
19. Cahr J., y Klein M. D., y Greenstein N.M., Rheumatic Heart Disease in Pregnant Women. New York State Journal of Medicine, 40-1272-1247, 1940.
20. Daichman I., y Kernefeld G., Pregnancy complicating Heart Disease. American Journal of Obstetrics and Gynecology, 30-386-391, 1935.
21. Daly P. A., The Heart in Pregnancy. Journal of the American Medical Association, 82-1439-1441, 1924.
22. Danforth W. C., The Management of Pregnancy and Labor in the Presence of Heath Disease. Illinois Medical Jouernal, 74-88-91, 1938.
23. Easby M. H. The Early Recognition of Cardiac Insufficiency in Pregnancy. Medical Clinics of North America, 21-1059-1971,1937.
24. Eastman N. J., Heart Discase in Pregnancy: The Respective Duties of Insternist and Obtetrician. Medical Clinics of North America, 21-1407-1416, 1937.
25. Embring G. Y Sulton D. C., Heart Disease in Pregnancy. Illinois Medical Journal, 72-147-153, 1937.
26. Esser . H. Y Berliner K., Duplicate Measuremens of Circulation Time made with the Sacharin Method. Annals of Internal Medicine, 19-64-69, 1943
27. Flaxman N., Pregnancy and Heart Disease. American Journal of Obstetrics and Gynecology. 39-814-817, 1940.
28. Fordel, citado por Stander (3) pagina290.
29. Frankenthal L. E., Pregnancy in the Cardiac. Surgical Clinics of North America, 23-35-43, 1943.
30. Fraser, Maternal Mortality and Morbidity. Journal of the American Association, 105-1482-1935.
31. Gammeltfolt S.A. The Reacher sur la Debité Cardique par Minute Pendant la Grossesse. Comtes Rendus de la Societé de Biologie, 94-1099-1101, 1926.
32. Gammeltfolt S.A. The Heart in Pregnancy. Surgery, Gynecology and Obstetrics, 46-382-390, 1928.
33. González S. L., Cardiopatíasy Embarazo. “El Día Médico”, 15-1194-1196, 1943.
34. Gorembergh H. Y McGleary J., Rheumatic Heart Disease in Pregnancy. American Journal of Obstetrics amd Gynecology, 41-44-52, 1941.
35. Gorembergh H., Rheumatic Heart Disease: A Controllable Complication in Pregnancy. American Journal of Obstetrics and Gynecology, 45-835-840, 1943.
36. Hamilton B.E., Sixten years of Experience wiht Heart Disease in Pregnant Women. American Heart Journal, 14-555-561,1937.
37. Hamilton B. E., Heart Disease in Pregnancy. The Journal of the Missouri Medical Association, 44-17-21, 1947.
38. Hermmann G y King E. L., Cardio-vascular Disturbances in the Obstetrics Patients with Special Reference to Electrocardiographic Observations. Journal of the American Medical Association, 95-1472-1476, 1930.
39. Hoffmann G. L., y Jeffers W. J. Rheumatic Heart Disease complicating Pregnancy: American Journal of Obstetrics and Gy7necology, 42-335-343, 1941.
40. Hollander A. G. Y Goldsmith J. W., Acute Rheumatic Fever Complicatibg Advanced Pregnancy. American Journal of Obstetrics and Gynecology, 42-335-343, 1941.
41. Hussey H. H., y Kats S., The Comparative Valus of the Ether and Paraldehyde as Agentes for Measurement of the Arm to Lung Circulation Time in Fifty Patientes with, and Fifty Patientes without Heart Falure. American Journal of Medical Science, 201-669-676, 1941.
42. Hussey H.H., y Wallace J.J.., y Sulivan J. C., The Value of the Combined Measuremenst of the Venous Pressure and Arm to Tongue and Arm to Lung Circulation Time in the Study of Hearth Failure. American Heart Journal, 23-22-36, 1942.
43. Jensen J., Wegner C., y Keys B., Smith Heart Disease in Pregnancy. American Journal of Obstetrics and Gynecology. 39-443-449, 1940
44. Lamb A. E., Heart Disease in Pregnancy. American Journal of Obstetrics and Ginecology. 34-456-469, 1937..
45. Mackenzie, citado por Tilghmann. (71).
46. McLennan C. E., Antecubital and Femoral Venous Pressure in Normal and Toxemic Pregnancy. American Journal of Obstetrics and Gynecology, 45-568-590, 1943.
47. Mendelson C L. Y Pardee H. E., Coongenital Heath Disease During Pregnancy. American Journal of Medical Science, 202-392-402, 1941.
48. Mendelson C. L. Pregnancy and Coarctation of the Aorta. American Journal of Obstetrics and Gynecology, 39-1014-1021, 1940.
49. Mendelson C L., The Managemente of Delivery in Pregnancy Complicated by Serious Heart Disease. American Journal of Obstetrics andGynecology, 48-329-338, 1944.
50. Mendelson C. L., y Pardee H. E., The Pulse and Respiration Rates During Labor as a Guide to the Onset of Cardiac Failure in Women with Rheumatic Heart Disease. 51. Amercan Journal of Obstetrics and Gyncology, 44-370-383, 1942
52. Mitchell F. V., y Davis S.F. y Hollander A. G., Complete Heart Blok Complicating Pregnancy. American Journal of Obstetrics and Gynecology, 45-340-343, 1943.
53. Muser J. H., y Sodeman W. A. Heart Changes of Unusual Etiology in Pregnancy, Transactions of the Association of American Physicians, 54-181-187, 1939.
54. Oppel T. W., Congestive Heart Failure in Pregnancy. American Journal of Obstetrics and Gynecology, 39-24-32, 1940.
55. Osler, citado por Embring y Sulton (25).
56. Pardee H. E. The fifness for Pregnancy of Patients with Heart Disease. Journal of American Medical Association, 78-1188-1890, 1922.
57. Pardee H. E. Experience in the Management of Pregnancy complicated by Heart Disease. American Journal of Obstetrics and Gynecology. 17-255-262, 1929.
58. Peters M., Accidents that may Happen to Pregnant Women Suffering From Diseases of the Heart, British Medical Journal, 2-289-290, 1874.
59. Probst B., Funcionsprufung des Kreislanfes fesunder Schwangerer. Archives fur Gynakologie, 166-59-62, 1938.
60. Reid W. D., The Heart in Pregnancy. Journal of the American Medical Association, 95-1468, 1930.
61. Sampson J. J., y Rose E. M., y Quinn R., Estimation of the work in Obstetrical Labor and its Significance in Heart Disease. American Journal of Obstetrics and Gynecology, 49-719-734, 1945.
62. Semisch C.W., The Management of the Pregnant Cardiac Patient. Medical Clinics of North America, 29-1449-1453, 1945.
63. Sheehan H. L., y Sutherland A. M., The Pathology of Heart Disease in Pregnancy. The Journal of Obstetrics and Ginecology of the British Empire, 47-597-668, 1940.
64. Sodeman W. A., y Burch G. E., The precipitating Causes of Congestive Heart Failure. American Heart Journal, 15-22-27. 1938.
65. Sodeman W. A., Cardiac Changes in Pregnancy Unrelated to the Usual Etiological Type of Heart Disease. American Heart Journal, 19-385-397, 1940.
66. Sodeman W. A., y King E. L., The Hesrt in pregnancy: Prognosis Aspects. Southern Medica Journal, 37-235-239, 1944.
67. Stander H. J., y Duncan E. E. y Sisson W. E. Heard Output During Pregnancy. American Jornal of obstetrics and Gynecology, 11-44-50, 1926.
68. Stander H. J., y Cadden H. F., The Cardiac Output in Pregnant Women. American Journal of Obstetrics and Gynecology, 24-13-19,1932.
69. Stander H. J., Streatment of Heart Disease in Pregnancy. American Thomson J. K., Cohen M. E., Vital Capacite Observations in Normal Pregnant Wome. Surgery, Gynecology and Obstetrics, 66-591-603, 1938.
70. Tomson J. K., y Reid W., y Cohen M. E., Venous Pressure in Normal Pregnant Women with Compensated and Decompensated Heart Disease and in Toxemia. American Journal of Medical Science, 198-665-679, 1939.
71. Tilghmann R. C., Heart Disease in Pregnancy, New York State Journal of Medicine, 39-248-253, 1939.
72. Turino T. R., y Antony A. T., Heart Disease in Pregnancy: Obtetricial Aspects. American Journal of Surgery, 41-453-457, 1938.
73. Turino T. R., y Wallace J. T., Resume of Five Year Period. American Journal of Obstetrics and Gynecology, 45-526-529, 1943.
74. Weyler H., y Dustin C., Paroxisma Tachycardia in Pregnancy New England Journal of Medicine, 227-785-787, 1942.
White, Marx citado de Jensen (2), página 250.
75. Wirh R. W. Heart Disease in Pregnancy. Mississippi Doctor. -15- 1-5, 1937.
