1. Introducción
La enfermedad ulcerosa péptica con sangrado activo es un problema médico común con elevada incidencia de morbilidad y mortalidad.
El análisis de los parámetros clínicos y endoscópicos conducen hacia un manejo adecuado del tratamiento que disminuye la mortalidad.
Se han realizado revisiones críticas de la literatura y consensos de expertos para la realización de guías para aplicación clínica, llegando a conclusiones y recomendaciones, pero aún se necesitan estudios que aporten evidencia que pueda variar algunos de los aspectos considerados (1-4, 6, 8, 12-13, 15, 25).
2. Definición
A. Epidemiología
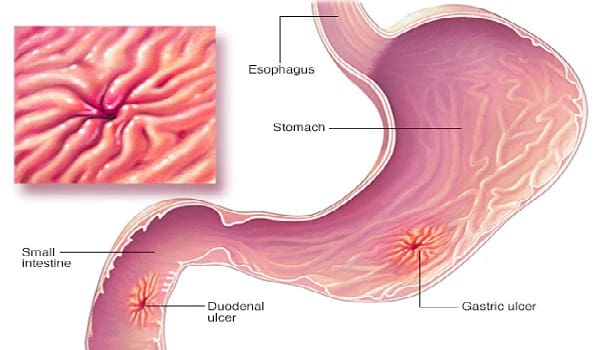
La úlcera péptica ocurre en más de 10% de la población y el sangrado se presenta en aproximadamente 15 a 20% de ellos.
Aproximadamente la mitad de los episodios de hemorragia del tracto digestivo superior se producen por úlcera péptica y la tasa de mortalidad se encuentra en 6 a 7% (7-8).
B. Semiología
Debemos considerar tres categorías de pacientes con hemorragia digestiva alta (HVDA) en su enfoque inicial:
- Hemorragia activa: se manifiesta por hematemesis o salida de sangre rutilante o rosada por la sonda nasogástrica o, en pacientes con melenas, por la necesidad de hemotransfusión continua o masiva y evidencia de hipovolemia o baja en la hemoglobina.
- Hemorragia aguda autolimitada: después del sangrado inicial, el paciente se encuentra hemodinámicamente estable y no hay evidencia de que continúe la pérdida de sangre fresca, o se presentan melenas sin evidencia de compromiso hemodinámico.
- Sangrado crónico (semanas o meses): se manifiesta por presencia de sangre oculta en heces (Ac hemoglobina humana específica) o anemia por deficiencia de hierro.
Para poder clasificar adecuadamente el paciente y definir las indicaciones endoscópicas y la urgencia, es esencial el análisis de la historia clínica desde el estado a la llegada del paciente, su historia actual o reciente, su historia anterior y los datos sociales, además de un completo examen físico.
A. Diagnóstico
El éxito de la endoscopia en pacientes que están sangrando requieren la destreza de un endoscopista bien entrenado y cuidados especiales que permitan que la endoscopia sea bien tolerada, pues hay mayor índice de complicaciones en pacientes con sangrado activo (10).
En el examen endoscópico, cuando puede realizarse en pacientes con sangrado activo, podría darse información sobre el sitio o la zona del sangrado, si es de origen arterial, cuando hay lesiones múltiples se puede identificar cuál sangra, la identificación de vasos visibles de úlceras y los estigmas de sangrado reciente. Con tales observaciones endoscópicas, se puede establecer el diagnóstico, el pronóstico y la decisión terapéutica.
En pacientes con sangrado activo, la endoscopia debe considerarse (4):
- Idealmente después de la estabilización hemodinámica del paciente, y
- Antes de realizar una cirugía, cuando ésta es considerada, orienta la decisión, el grupo de cirujanos ideal y el tipo de cirugía.
Cuando se trate de sangrado activo autolimitado, el procedimiento endoscópico es menos urgente, después de estabilizar hemodinámicamente el paciente. Sólo se considera una endoscopia urgente bajo la sospecha de hipertensión portal, en el paciente con sospecha o enfermedad hepática conocida, o resangrado después de estabilización inicial. En caso contrario y con un paciente estable, el diagnóstico es más adecuado cuando la endoscopia se realiza 24 horas después del sangrado.
En los casos de sangrado crónico, se necesita el estudio del tracto digestivo completo. El origen del sangrado oculto en pacientes asintomáticos usualmente se encuentra en el colon. La historia clínica es esencial para poder indicar una endoscopia del tracto digestivo superior.
El diagnóstico del sangrado no puede ser realizado en 8 a 10% de los casos por endoscopia digestiva y está indicado repetir el examen. En estos casos que permanecen sin diagnóstico, puede estar indicada la angiografía y la scintigrafía (gammagrafía o centelleografía) o la asociación de ambas (16). Si, a pesar de ello, continúa sin conocerse el sitio de sangrado, está indicada la enteroscopia o la endoscopia intraoperatoria.
-
Factores pronósticos Endoscópicos
La endoscopia nos da información sobre la localización, el tipo de sangrado, cuál es la lesión sangrante y la presencia de estigmas de sangrado reciente. Se puede obtener información sobre características endoscópicas que predicen la posibilidad de resangrado y la necesidad de tratamiento endoscópico o cirugía, como sangrado arterial pulsátil, coágulo adherente, protuberancia pigmentada y manchas hemáticas planas. El término vaso visible se ha cambiado por protuberancia pigmentada porque puede representar un coágulo organizado o una dilatación aneurismática de un vaso (11).
Prevalencia en ausencia de tratamiento endoscópico (1-2, 9).
|
ESTIGMA |
PREVALENCIA % |
SANGRADO FUTURO (%) |
|
|
Base limpia |
42 |
0-5 |
(0) (85) |
Se consideran sitios de mayor riesgo, por la proximidad de grandes vasos, a las lesiones localizadas en la curvatura menor del estómago y la pared postero-inferior del bulbo duodenal; también tienen mayor riesgo las pacientes cirróticas con mayor incidencia de sangrado (10 a 78%).
Otros factores asociados a un mayor riesgo de sangrado son la presencia endoscópica de estigmas de sangrado asociados a hipotensión, presencia de malformaciones vasculares, sangrados arteriales, estasia vascular, síndrome de Mallory-Weiss, enfermedad de Dieulafoy.
-
Factores pronósticos Clínicos
Se consideran signos predictores de resangrado la presencia de choque (48%), taquicardia (20%), hematemesis roja o negra, aspirado nasogástrico rojo que no aclara con el lavado y que asociado a heces rojas tiene mortalidad de 30% (14).
Otros factores asociados a mayor mortalidad son: la edad mayor de 60 años, las enfermedades coexistentes, el uso de antiinflamatorios no esteroideos, las coagulopatías y la falla renal crónica.
B. Tratamiento
-
Manejo General
El paciente con sangrado agudo, requiere una evaluación clínica inmediata, con medidas de reanimación, asegurando la vía aérea y el acceso intravenoso; determinación de la severidad del sangrado, análisis de factores de morbilidad asociados; determinación de la necesidad de transfusión y otras medidas de soporte y la necesidad de un grupo interdisciplinario. En la mayoría de los pacientes el sangrado cesa en forma espontánea (más de dos tercios), mientras que no hay evidencia de que la terapia médica cambie el pronóstico. Hay evidencia, por estudios clínicos, del beneficio de la terapia endoscópica hemostática en cuanto al pronóstico (18).
-
Manejo Endoscópico
La habilidad y el entrenamiento son prerrequisitos para la seguridad y el éxito del tratamiento endoscópico del paciente con hemorragia digestiva.
Se han considerado técnicas que aumentan la utilidad de la endoscopia en hemorragia digestiva: la electrocoagulación multipolar o bipolar, la sonda caliente, la inyección, la terapia con láser y la electrocoagulación monopolar. No hay evidencia de la utilidad de agentes terapéuticos tópicos.
En cuanto a la definición del tratamiento endoscópico en pacientes con estigmas de hemorragia, en pacientes con úlcera sangrante, se encuentra que éste está indicado en casos de sangrado activo y en presencia de una protuberancia pigmentada. Hay controversia respecto a la indicación terapéutica cuando se encuentra un coágulo adherido y no hay indicación terapéutica endoscópica ante las manchas planas o el fondo limpio de la úlcera.
En un metanálisis de estudios aleatorizados controlados (23) se encontró un efecto significativo de la hemostasia endoscópica en:
- Primero, Reducción del 62% de resangrado.
- Segundo, Reducción del 64% de la necesidad de cirugía.
- Tercero, Reducción del 45% de mortalidad.
a) Electrocoagulación bi o multipolar:
Se utiliza para la electrocoagulación en pacientes con lesiones sangrantes o vasos visibles no sangrantes (17-18).
Su principio es convertir la energía eléctrica en energía térmica.
Se produce un circuito eléctrico entre dos electrodos ubicados en la punta de una sonda (bipolar) o entre un electrodo en la punta de una sonda y otro alrededor del paciente o placa (monopolar); la diferencia entre ambos es la mayor eficacia de la electrocoagulación y el menor daño de los tejidos a una menor distancia entre los electrodos (bipolar).
Las sondas multipolares poseen tres pares de electrodos bipolares en la sonda, lo que facilita que alguno de los pares esté en íntimo contacto con la lesión sangrante. Otros tipos de sondas son aquellas en espiral, con electrodos que permiten una colocación tangencial para su aplicación.
En teoría, la electrocoagulación bipolar presenta ventajas respecto a la monopolar y el láser ND: YAG por costos y por un menor daño a los tejidos (22).
En general, las ventajas de la electrocoagulación consisten en la disminución de los resangrados, la disminución de la estadía hospitalaria, la disminución de las transfusiones, la disminución de la cirugía y el bajo costo (23).
b) Sonda caliente o sonda térmica:
Produce energía térmica para ser aplicada directamente en la lesión.
Tiene la misma utilidad y aplicación que la electrocoagulación mono, bi o multipolar (19-20).
La diferencia principal está en la práctica y en la disponibilidad para el aplicador.
c) Terapia inyectada:
Se han utilizado desde inyecciones con agua, solución salina, dextrosa al 50% y solución de adrenalina al 1:10.000, hasta esclerosantes como alcohol absoluto, polidocanol, oleato de etalomina y D 50 W.
Cuando son aplicados en la base de una úlcera sangrante, todos tienen utilidad en hacer cesar el sangrado y aún en evitar nuevos resangrados y en disminuir la necesidad de la cirugía y la mortalidad, pero, hay controversia sobre la diferencia al utilizar un producto único o una mezcla de ellos.
La diferencia del mecanismo de acción va desde taponamiento físico (suero, agua) hasta vasoconstricción (epinefrina) y escleroterapia del vaso (alcohol o esclerosantes) (21-22).
Desde el punto de vista clínico, podría considerarse que no hay diferencia significativa entre la electrocoagulación, la sonda térmica y la inyección; son métodos equivalentes, bien sea utilizados como monoterapia o en terapia combinada, sin evidencia que muestre un efecto benéfico de alguno en especial o de su combinación (9).
d) Láser:
La mayoría de los estudios sugiere que es efectivo para controlar el sangrado de las úlceras y reduce el resangrado, la necesidad de cirugía y la mortalidad (20).
En revisiones de hemostasia endoscópica, se ha reportado 10 a 20% de pacientes que resangran después del tratamiento endoscópico y se consigue hemostasia permanente con una segunda intervención endoscópica en 50 a 75% de los casos de resangrado, siendo entonces justificada ésta y dejando para después de esta segunda intervención, la decisión de cirugía o de tratamiento por angiografía (5).
Dado que el sangrado tardío no depende, en principio, de un buen manejo endoscópico con escleroterapia y aún de una segunda opción con inyección de epinefrina, debemos considerar las alternativas terapéuticas actuales para el manejo médico de la úlcera péptica como alternativa de elección.
No hay consenso referente a la decisión del tratamiento del resangrado y debe individualizarse con consulta interdisciplinaria.
Tampoco hay consenso sobre la forma del seguimiento de los pacientes después de la terapia endoscópica, ni se ha establecido la necesidad de la endoscopia electiva.
En los pacientes que son portadores de Helicobacter pylori, su erradicación ha demostrado su utilidad en la prevención de recidivas de úlcera y, por consiguiente, en la disminución de la posibilidad del resangrado tardío (24).
El tratamiento de mantenimiento con la supresión de ácido, ayuda en menor grado a evitar las recidivas y los resangrados y solamente está indicado en casos de alto riesgo, donde el resangrado sería peligroso o no tolerado.
En los casos de úlcera asociada a anti-inflamatorios no esteroideos (AINES):
Además de la terapia de erradicación de Helicobacter pylori cuando se encuentra asociado, lo ideal es poder suspender, o al menos disminuir la dosis de AINES cuando es posible. La terapia de supresión de ácido y el uso de misoprostol han demostrado ser útiles para disminuir la prevalencia de sangrado de úlceras asociadas a AINES pero no reducen el riesgo de recurrencia del sangrado. Las complicaciones de la terapia endoscópica incluyen ulceración, sangrado y perforación y se han reportado en 0 a 3% de los casos (5).
5. Conclusiones
- Primero, Ante un paciente con HVDA, debemos hacer una buena evaluación clínica para determinar el tipo de sangrado, el manejo inmediato y la necesidad de endoscopia digestiva diagnóstica y terapéutica de urgencia o diferida, para lo cual se hace necesario el conocimiento de las técnicas y un entrenamiento adecuado.
- Segundo, Cuando hemos diagnosticado que el sangrado es secundario a úlcera péptica sangrante, la clasificación adecuada de los estigmas de sangrado nos ayudan a definir el pronóstico y el manejo inmediato.
- Tercero, Cuando la úlcera presenta el fondo limpio y manchas de hematina, el tratamiento es medicamentoso.
- Cuarto, Cuando la úlcera presenta sangrado activo o protuberancia pigmentada, debe realizarse tratamiento endoscópico, además del tratamiento medicamentoso.
- Quinto, Cuando se observa coágulo adherido a la úlcera, no hay evidencia y sí controversia en cuanto al tratamiento que debe realizarse, que puede ser medicamentoso o endoscópico.
- Sexto, Los grandes sangrados, las enfermedades concomitantes, las coagulopatías, la edad avanzada y los estigmas mayores de sangrado, así como la localización de la úlcera en la parte alta del estómago y en la región posteroinferior del bulbo duodenal, deben ser considerados como factores de alto riesgo de resangrado.
- Séptimo, En caso de resangrado, debe considerarse una segunda opción de tratamiento con inyección de epinefrina como manejo de elección.
- Octavo, Para prevenir el resangrado inmediato y tardío, debemos tener en cuenta un adecuado manejo médico y medicamentoso del paciente, con erradicación de Helicobacter pylori, supresión de los AINES y terapia de mantenimiento según esté indicado.
Bibliografía
- 1. ASGE Guideline Publication No. 1008. The role of endoscopy in the management of upper gastrointestinal hemorrhage. Guidelines for clinical application Gastrointest Endosc 1988; 34 (supp) 4S.
- 2. ASGE Guideline Publication No. 1019. Revised 1988. The role of endoscopic sclerotherapy in the management of variceal bleeding. Guidelines for clinical application. Gastrointest Endosc 1989; 35: 600-1.
- 3. Gilbert DA, Silverstein FE, Tedesco FJ. National ASGE survey on upper gastrointestinal bleeding: complications of endoscopy. Dig Dis Sci 1981; 26(7 Supplement): 55s-59s.
- 4. Appropriate use of gastrointestinal endoscopy. ASGE Publication, Revised, August 1992.
- 5. James YW et al. Endoscopic retreatment compared with surgery in patients with recurrent bleeding after initial endoscopic control of bleeding ulcers. N Engl J Med 1999; 340: 751-756.
- 6. Silverstein FE, Gilbert DA, Tedesco FJ, et al. The national ASGE survey on upper gastrointestinal bleeding. Part I. Study desing and baseline data. Gastrointest Endosc 1981; 27: 73-79.
- 7. Allan R, Dikes P. A study of the factors influencing mortality rates from gastrointestinal hemorrhage. QJM 1976; 45: 533-550.
- 8. Silverstein FE, Gilbert DA, Tedesco FJ, et al. The national ASGE survey on upper gastrointestinal bleeding. Part II. Clinical prognostic factors. Gastrointest Endosc 1981; 27: 80-93.
- 9. Laine L, Peterson WL. Bleeding peptic ulcer. N Engl J Med 1994; 331: 717-727.
- 10. Laine L, Freeman ML, Cohen H. Lack of unifomity in evaluation of endoscopic prognostic features of bleeding ulcers. Gastrointest Endosc 1994; 10: 411-417.
- 11. Laine L, Cohen H, Brodhead J, et al. Prospective evaluation of immediate versus delayed refeeding and prognostic value of endoscopy in patients with upper gastrointestinal hemorrhage. Gastroenterology 1992; 102: 314-316.
- 12. NIH Consensus Conference. Therapeutic endoscopy and bleeding ulcers Gastrointest Endosc 1990; 36: S1-S65.
- 13. Consensus Conference. Therapeutic endoscopy and bleeding ulcers. JAMA 1989; 262(10): 1369-1372.
Referencias
- 14. Bornman PC, Theodorou NA, Shuttleworth RD, Essel HP, Marks lN. lmportance of hypovolemic shock and endoscopic signs in predicting recurrent hemorrhage from peptic ulceration: a prospective evaluation. Br Med J 1985; 291: 245-257.
- 15. Silverstein FE, Gilbert DA, Tedesco FJ, Buenger NK, Persing J. The national ASGE survey on upper gastrointestinal bleeding lll. Endoscopy in upper gastrointestinal bleeding. Gastrointest Endosc 1981; 27: 94-103.
- 16. Hunter JM, Pezim ME. Limited value of technetium 99m – labeled red cell scintigraphy in localization of lower gastrointestinal bleeding. Am J Surg 1990; 159: 504-506.
- 17. Laine L. Multipolar electrocoagulation in the treatment of active upper gastrointestinal tract hemorrhage. N Engl J Med 1987; 316(26): 1613-1617.
- 18. Laine L. Multipolar electrocoagulation versus injection therapy in the treatment of bleeding peptic ulcer: a prospective, randomized trial. Gastroenterology 1990; 99(5): 1303-1306.
- 19. Mattewson K, Swain CP, Bland M, Kirkham JS, Bown SG, Norhfield TC. Randomized comparison of Nd YAG laser, heater probe, and no endoscopic therapy for bleeding peptic ulcers Gastroenterology 1990; 98: 1239-1244.
- 20. Hi WM, Ng MM, Lok AS, Lai CL, Lay YN, Lam SK. A randomized ccmparative study of laser photocoagulation, heater probe, and bipolar electrocoagulation in the treatment of actively bleeding ulcers. Gastrointest Endosc 1991; 37: 299-304.
- 21. Chung SCS, Leung JWC, Sung JY, Lo KK, Li AKC. lnjection or heat probe for bleeding ulcer. Gastroenterology 1991; 100(1): 33-37.
- 22. Rutgeerts P, Vantrappen G, Broeckaert L, Coremans G, Janssens J, Hiele M. Comparison of endoscopic polidocanol injection and YAG laser therapy for bleeding peptic ulcers. Lancet 1989; 1(8648): 1164-1167.
- 23. Cook DJ, Giuatt GH, Salena BJ, Laine LA. Endoscopic therapy for acute nonvariceal upper gastrointestinal hemorrhage: a meta-analysis. Gastroenterology 1992; 102: 139-148.
Fuentes
- 24. Jaspersen D, Koerner T, Schorr W, et al. Helicobacter pylori erradication reduces the rate of rebleeding in ulcer hemorrhage. Gastrointest Endosc 1995; 41: 5-7.
- 25. Lichtenstein DR, Berman MD, Wolfe MM. Gastrointestinal emergencies, 2nd edition, Williams & Wilkins 1997; (7): 99-129.
Autores
LUIS FERNANDO ROLDAN M.
Gastroenterólogo. Director Instituto Gastroclínico Medellín