Sonia Echeverri de Pimiento*, José Félix Patiño**, Arturo Vergara***, Claudia María Carvajal♦, Mabel Castillo♠.
* Enfermera Servicio de Soporte Metabólico y Nutricional (SSMN),
Fundación Santa Fe de Bogotá. (FSFB). Certifi cada por la Sociedad
Americana de Nutrición Pareneral y Enteral (ASPEN).
Docente Facultad de Enfermería, Universidad El Bosque.
pimiento@cable.net.co
** Presidente del Comité de SSMN de la FSFB, Docente de la
fa cul tad de Medicina, Universidad de los Andes.
Facmed@fundacionsantafe.com
*** Cirujano, Jefe del SSMN, FSFB aver100@fundacionsantafe.com
♦ Nutricionista dietista SSMN, FSFB. clama88@hotmail.com
♠ Química farmacéutica, SSMN de la FSFB.
Recibido: Octubre de 2004
Aceptado para publicación: Noviembre de 2004
Actual. Enferm. 2005;8(1):32 – 39
Resumen
La forma óptima, por ser la más natural, de nutrir a los pacientes hospitalizados, aún aquellos en estado crítico, es de la vía gastrointestinal. Tal modalidad es menos costosa, más fisiológica e implica menos riesgo que la nutrición parenteral.
Pero al igual que ésta, la nutrición por vía enteral requiere personal debidamente capacitado, la observación de estrictas normas de manejo y la infraestructura de un servicio de soporte metabólico y nutricional bien organizado.(1)
La presente guía pretende: fijar pautas generales para el manejo del soporte nutricional por vía enteral en el paciente hospitalizado, prevenir las complicaciones secundarias a fallas mecánicas, técnicas o metabólicas que pueden presentarse en los pacientes sometidos a regímenes de soporte nutricional por vía enteral; así como describir en forma resumida las diferentes técnicas para la administración de la alimentación enteral en el paciente hospitalizado.(1,2)
Palabras clave: nutrición enteral, sondas de alimentación, guía de enfermería.
Abstract
The optimal method of providing nutritional support to hospitalized patients, even those in critical condition, is by the gastrointestinal route, which is the more natural.
This modality is less expensive, more phy siological and is associated with less risk than parenteral nutrition. But like the parenteral route, it demants duly trained personnel, the observation of strict norms of management, and a well organized service of metabolic support.
This guideline aims: to define general norms for enteral nutrition in hospitalized patients; to provent complications secondary to mechanical, technical or metabolic causes; to summarize the different techniques for enteral nutrition in the hospitalized patients.
Key words: enteral nutrition, feeding tubes, nursing guideline.
Bases Conceptuales
La desnutrición es una condición clínica frecuente en los pacientes hospitalizados. Sin embargo, su in cidencia real sólo se hace aparente cuando se realiza a valoración del estado nutricional como procedimiento rutinario en todo paciente que ingresa a un servicio clínico.(3-6)
Cuando el tracto digestivo funciona y es capaz de asimilar los nutrientes en forma adecuada, éste debe ser preferencialmente utilizado para el soporte nutricional del paciente.
No obstante, es necesario reconocer que en numerosas situaciones clínicas se hace difícil llevar esta conducta a la práctica; entonces es necesario recurrir a la nutrición parenteral.
Por consiguiente, no es sólo el estado del tracto gastrointestinal el factor de decisión principal en cuanto a la selección entre la nutrición por vía parenteral o por vía enteral. (2)
El éxito y seguridad de la alimentación enteral dependen en gran parte de la atención adecuada a las normas de cuidado por parte del personal de enfermería que tiene a cargo su administración.
Según la naturaleza e intensidad de la condición clínica, muchos pacientes incapaces de ingerir alimentos sólidos se benefician con la administración de dietas líquidas, completas o modulares, que pueden ser suministradas fácilmente por vía oral, a través de una sonda nasogástrica/nasoentérica o de una enterostomía.(2)
Es indispensable que el personal médico, de enfermería y de nutrición posean conocimientos sólidos sobre los procesos de digestión y de absorción, sobre las vías de administración de los nutrientes y sobre la composición y características particulares de las di fe rentes fórmulas enterales disponibles. (2)
Antes de iniciar un régimen de so porte nutricional por vía enteral, la nutricionista debe realizar la valoración del estado nutricional, según el protocolo correspondiente, y definir los propósitos del régimen (repleción, mantenimiento y reducción o de pleción) y el plan de administración, teniendo en cuenta los requerimientos proteico calóricos y las condiciones especiales del paciente (figura 1).(7)
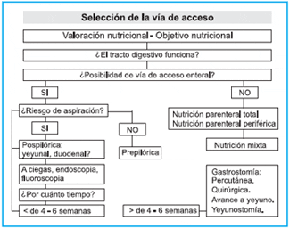
Figura 1. Modificado de Rombeau J. Manual de Nutrición y Alimentación Metabólica
al Paciente Hospitalizado. México: Interamericana, 1987. p.73.
Vías de Alimentación Enteral
La alimentación enteral se define como la técnica de intervención nutricional mediante la cual la totalidad o buena parte de los requerimientos calóricos, proteicos y de micro nutrientes es administrada por vía oral (voluntaria) o por una sonda puesta en el tracto gastrointestinal (sin la parti ci pación activa del paciente). (1,2)
Los tubos para alimentación han estado en uso clínico desde hace 150 años, en tanto que los tubos para succión gastrointestinal sólo se han empleado durante unos 60 años. La tendencia actual es a usar tubos espe cialmente diseñados para alimentación. (2)
El tubo o sonda puede ser:(1,2,7-10)
• Nasogástrico/orogástrico
• Nasoduodenal/oroduodenal
• Nasoyeyunal/oroyeyunal:
Puede ser insertado a ciegas, por endoscopia o bajo visión fluoroscópica.
• Enterostomía:
– Faringostomía
– Gastrostomía
– Yeyunostomía
La sonda duodenal (primera y segunda porción) realmente debe ser tratada como si fuera gástrica, por el fenómeno del reflujo duodenogástrico y el consecuente riesgo de aspiración.(1,2,11,12)
Las sondas o tubos son molestos y producen considerable aprehensión en el paciente, efectos indeseables que se minimizan con la utilización de los nuevos tubos siliconizados y de poliuretano delgados (5-12 Fr), especial mente diseñados para alimentación enteral. Sin embargo, ante la perspectiva de intubación prolongada, se debe con siderar la creación de una gastrostomía, una yeyunostomía o, en casos seleccionados, una faringos tomía.(1,2,7-10) La gastrostomía es el procedimiento de elección en la mayoría de los pacientes. Su principal ventaja es la sencillez de su manejo, por cuanto se preserva la función osmorre guladora del estómago.
A través de una gastrostomía se puede poner un catéter especial de gastrostomía de poliuretano o silicona 18-24 Fr.
La gastrostomía puede ser creada mediante técnica quirúrgica (abierta o laparoscópica) o percutánea (endoscópica o fluoroscópica). La selección entre estos métodos depende de las condiciones del paciente y de la experiencia en la Institución. Sus resultados, según publicaciones recientes, son comparables en cuanto a eficiencia y complicaciones.
En ocasiones se debe combinar la gastrostomía con la inserción simultánea de un tubo yeyunal, lo cual permite la administración de nutrien tes al tiempo que se efectúa la succión gástrica para evitar la aspiración. Este método es preferencialmente utilizado en pacientes neurológicos con disminución de sus funciones cerebra les, en pacientes con obstrucción pilórica que van a ser sometidos a corrección quirúrgica y en aquellos con paresia gástrica postoperatoria (síndrome de atonía gástrica o de vaciamiento gástrico retardado) que se observa después de resecciones gástricas o anastomosis gastroyeyunales.
La técnica de la aspiración gástrica simultánea con la alimentación yeyunal ha sido preconizada con sólida justificación, se utiliza cada vez con más frecuencia y se han observado excelentes resultados.
Rombeau describió una sencilla técnica de gastrostomía/intubación yeyunal, utilizando una sonda de gastrostomía, a través de la cual se pasa un catéter fino que va al yeyuno. El endoscopio es muy útil para posicionar el catéter en el yeyuno.
Un sistema de aspiración gástrica/alimentación yeyunal utilizado con frecuencia en nuestra Institución es el tubo gastroyeyunal o de gastros tomía con avance a yeyuno puesto por técnica quirúrgica, endoscópica o fluoroscópica (Figura 2).(1,2,7-10)
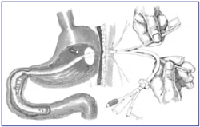
Figura 2. Gastrostomía con Avance a Yeyuno. El Tubo de Gastrostomía Permite la De compresión o Succión Gástrica, la Administración de Medicamentos y la Infusión Simultánea de Nutrición Enteral Distal al Píloro.
Los tubos de doble servicio pueden ser fácil y ventajosamente puestos dudurante el acto operatorio. Los tubos de Moss, de doble y triple servicio, son bien conocidos y pueden ser in ser tados por vía nasal o por gas tros to mía.
El tubo de alimentación yeyunal transgástrico tiene características especiales de flexibilidad que le han merecido creciente favoritismo.(1,2,7-10)
Indicaciones
La alimentación enteral está indicada en aquellos pacientes que por cualquier alteración patológica no pueden ingerir los alimentos en cantidad y calidad suficientes, a pesar de tener un tracto gastrointestinal funcional. Tales alteraciones pueden ser clasificadas en tres grandes grupos, según la patología predominante: enfermedades de origen neurológico/psiquiátrico, gastrointestinal y quemaduras.(1,2,7)
Contraindicaciones
Las siguientes afecciones clínicas contraindican en forma absoluta o parcial, definitiva o temporal, el uso de la alimentación enteral.
– Obstrucción intestinal completa
– Íleo prolongado
– Enfermedades que requieran re poso intestinal
– Fístulas gastrointestinales
– Enfermedades inflamatorias del colon.
Por lo general, las fístulas gastroin testinales constituyen contraindicación para la alimentación enteral. Sin embargo, algunas fístulas del íleon distal o del colon, en casos cuida do samente seleccionados, pueden ser tratadas con alimentación enteral mediante el uso de una técnica meti culosa y de una fórmula elemental o semielemental. (1,2,7)
Inserción de la Sonda Nasogástrica/ Nasoentérica
Características de la sonda
En los últimos años se ha populari zado el uso de sondas flexibles y de diá metro pequeño (5-14 Fr), de sili cona o poliuretano, de 105- 114 cm de lon gitud, con guía metálica y con lastres de mercurio, tungsteno o ace ro ino xidable (Clintec, Flexifló, Rüsh, entre otras) que facilitan su paso a través del píloro y su descenso al ye yuno. (2,13-16)
Equipo(2,17,18)
– Sonda nasoenteral con o sin peso en la punta o para monitoría de pH (5-14 Fr.)
– Guantes
– Lubricante hidrosoluble (K-Y)
– Jeringa de 20 ó 50 ml
– Esparadrapo hipoalergénico
– Marcador
– Vaso de agua, gelatina o compota acuosa
– Estetoscopio
– Cinta de medición de pH* o monitor electrónico de pH**
En caso de pasar la sonda a ciegas el control se hace con tiras de medición pH. **En caso de pasar la sonda a ciegas con monitoría de pH (Zinetics Medical, Accusite pH®).
Procedimiento
La intubación debe ser realizada por el médico, enfermera del Grupo de Soporte Metabólico y Nutricional o por mé dicos y enfermeras debi damente familiarizados con la técnica, efec tu ando los siguientes pasos: (Figura 3)(1,2,7,8,14,18-20)

Figura 3. Procedimiento del Paso de la Sonda Nasogástrica.
– Explicar al paciente el tipo de procedimiento a que será sometido y sus beneficios
– Pedir autorización al paciente para realizar el procedimiento (consentimiento informado)
– Realizar el procedimiento en privado
– Elevar la cabecera de la cama a 45o
– Inspeccionar los orificios nasales y determinar el más competente, haciendo que el paciente respire a través de una fosa nasal mientras la otra es ocluída
– Calcular la distancia aproximada hasta el estómago, midiendo la longitud desde la punta de la naríz al lóbulo de la oreja y desde ahí hasta la apófisis xifoides. Si se pretende una intubación nasoduo denal, añadir a esa medida 20-30 cm
– Irrigar la sonda con la guía puesta, esto facilitará el retiro posterior de la guía metálica
– Lubricar el extremo distal de la sonda.
Si el paciente es capaz de cooperar, pedirle que degluta agua, gelatina o compota para facilitar su paso a través de la faringe
– Hacer que el paciente flexione ligeramente la cabeza, esta maniobra favorece el cierre momentáneo de la vía aérea, y degluta al tiempo que se le introduce la son da.
– Verificar que la sonda no esté enrollada en la boca o en la faringe
– Si el paciente empieza a toser retirar la sonda hasta la nasofaringe e intentar nuevamente
– Asegurar la sonda a la nariz con esparadrapo hipoalergénico.
– Señalizar con un marcador el sitio de salida de la sonda para con trolar su posición posteriormente
– Confirmar si la sonda ha quedado ubicada en el estómago, aspi ran do el contenido gástrico. Si no es posible obtener aspirado gás trico, solicitar una radiografía del abdomen abdomen o en su defecto, una ra dio grafía portátil del tórax en que se vea la cámara gástrica
– Irrigar la sonda con la guía puesta
– Retirar la guía y guardarla en la habitación del paciente
– Registrar en la historia clínica digital la ubicación exacta de la sonda y escribir las órdenes correspondientes.
Técnica de inserción de la sonda nasoenteral bajo fluoroscopia
– Una vez el extremo de la sonda está en el estómago, se debe poner al paciente en posición hori zontal, luego sobre el costado dere cho y guiar la sonda a través del píloro
– Administrar una pequeña cantidad de medio de contraste hidrosoluble (con jeringa de 20 ml) para verificar la posición de la sonda
– Instilar 50 ml de agua a través de la sonda (con la guía puesta) con el fin de evitar que se obstruya con el medio de contraste.(16,21,22)
Técnica de inserción de la sonda nasoenteral a ciegas con control de cinta de pH o monitor electrónico de pH.
Este procedimiento es realizado en general a pacientes de las Unidades de Cuidado Intensivo debido a la dificultad para movilizarlos. En la unidad de cuidados intensivos, especialmente pediátrico de la Fundación Santa Fe de Bogotá, se utilizan las sondas distales con monitor electrónico de pH.
En adultos, la administración de 20 mg de Metoclopramida endovenosos 10 minutos antes de realizar el procedimiento, puede facilitar el paso a través del píloro.
– Una vez el ex tremo de la sonda esté en el estómago (pH <4), se debe poner al paciente en posición horizontal, luego sobre el costado derecho y guiar la sonda a través del píloro – Una medición de pH > 4 puede indicar que el extremo de la sonda se encuentra en el duodeno
– Solicitar una radiografía simple de ab domen con el fin de verificar la ubicación de la sonda.
– Una vez se verifique la posición distal de la sonda, los controles pos teriores se harán unicamente con el monitor electrónico de pH o la cinta de pH.(2,13,15)
Técnica de inserción de la sonda na soenteral bajo endoscopia
• Solicitar interconsulta a la sección de Gastroenterología
• Dejar en ayuno por seis horas.
• enviar la son da con punta de tunsgteno a gastroenterología, junto con una seda 2-3/0, excepto en aquellas sondas nasoenterales que traen una argolla especial en el ex tremo distal.
• Confirmar la ubicación de la sonda por medio de una radiografía simple de abdomen, especialmente en los pacientes en las Unidades de Cuidado Intensivo.(2,17,21,22,24-26)
Sondas de Enterostomía
Aquellos pacientes que por su patología se prevee la necesidad de administrar soporte nutricional durante más de 4-6 semanas o por tiempo indefinido son candidatos para una sonda de acceso enteral. Los accesos más frecuentemente utilizados son la gastrostomía de poliuretano o silicona # 12-24 Fr. o la yeyunostomía de silicona # 14 Fr.; ocasionalmente se emplea el Tu bo en T o Sonda de Kher con buenos resultados. La faringostomía es de muy poca utilización en esta Institución.
La yeyunostomía está indicada especialmente en enfermos con obstrucción gástrica y en pacientes neurológicos en estado de coma con alto riesgo de aspiración.
Las yeyunostomías de catéter son ventajosamente utilizadas en pacientes sometidos a cirugía mayor sobre el esófago distal, estómago, duodeno, páncreas o vía biliar, puesto que permiten la alimen tación postope ratoria in mediata.
La enterostostomía, gastrostomía y yeyunostomía, son procedimientos que sólo pueden ser realizados por un especia lista, quien debe escoger una de la siguientes técnicas con base en las condiciones clínicas del paciente.(1,2,7,9,10,27-38)
– Quirúrgica: abierta o por laparoscopia
– Percutánea endoscópica o fluoroscópica.
La sonda de Foley está contraindicada en enterostomías, por cuanto el balón obstruye parcial o totalmente la luz del intestino y estimula la peristalsis, “arrastrando” con ello la sonda.
Complicaciones de la Intubación Nasogástrica/Entérica y Enterostomías
Las complicaciones principales corres ponden a las siguientes categorías:(1,2,7-12)
Mecánicas o técnicas
- Ulceración de la nariz
- Úlceras de la boca o faringe
- Obstrucción del tubo
- Anudamiento del tubo
- Paso a la tráquea
- Absceso faríngeo
- Otitis media
- Sinusitis
- Lesión ulcerosa del esófago o estómago
- Ruptura de várices esofágicas
- Perforación del esófago
- Meningoencefalitis cuando hay ruptura de la lámina cribosa del etmoides • Neumonía por aspiración
- Infección de la herida de la enterostomía
- Peritonitis
- Obstrucción intestinal
- Desplazamiento o salida de la sonda.
La aspiración broncopulmonar es la más frecuente y temible entre las complicaciones mayores de este grupo.
La obstrucción por mal manejo es de elevada frecuencia y causa incomodidad al paciente y pérdida de tiempo al personal de enfermería.(11)
Gastrointestinales
- Distensión por íleo
- Vómito (que puede dar lugar a broncoaspiración)
- Estreñimiento
- Diarrea causada por: contaminación bacteriana, hiperosmolaridad de la mezcla, intolerancia a la lactosa, enteritis de desnutrición e irradiación, administración de antibióticos (quinidina y otras medicaciones).
La diarrea también puede ser producida por impactación fecal.
Metabólicas
- Alteraciones hidroelectrolíticas que pueden ser causadas por diarrea, diuresis osmótica y consumo proteico excesivo; se acompañan de deshidratación, hipernatremia, hipercloremia, azoemia, confusiónmental, indicativas de déficit de agua corporal por insuficiente administración o por pérdidas excesivas.
- Franco coma hiperosmolar no cetósico, caracterizado por hiperglucemia, hipernatremia, hiperclo remia e hipopotasemia.
Las anteriores complicaciones pueden ser evitadas o eliminadas mediante la cuidadosa observación de las normas y recomendaciones relativas a la selección de la preparación nutriente y de la vía de acceso al intestino, la técnica de administración y su cuidadosa monitoría.
La alimentación enteral requiere el mismo cuidado y la misma observación meticulosa y seguimiento del paciente que la nutrición parenteral total.
