Tumor Retrorrectal: Reporte de un caso de Schwannoma
Retrorectal Tumor: A case report of Schwannoma
Resumen
Introducción. En el espacio retrorrectal o presacro pueden desarrollarse lesiones tumorales, tanto benignas como malignas. La mayoría de los pacientes son asintomáticos y, cuando presentan síntomas, éstos son inespecíficos. Entre los tumores retrorrectales se destaca el grupo de origen neurogénico, donde el Schwannoma es el más frecuente.
Caso clínico. Mujer de 32 años, con tumor retrorrectal, que producía una sintomatología escasa e imprecisa, diagnosticado durante una intervención quirúrgica por mioma uterino, que finalmente resultó ser un Schawnnoma.
Conclusión. La tomografía computarizada y la resonancia magnética son importantes para el diagnóstico y para establecer el nivel de la lesión en relación con el sacro. La piedra angular del tratamiento es la resección quirúrgica. El abordaje puede ser anterior (abdominal), posterior (perineal, transsacro o parasacrococígeo) o combinado, de acuerdo con su localización al nivel S4.
Palabras claves: Schwannoma; neurilemoma; neoplasias; neoplasias del recto; cirugía colorrectal; sacro.
Abstract – Tumor Retrorrectal
Introduction. Both benign and malignant tumors can develop in the retrorectal or presacral space. Most patients are asymptomatic and, when they do present symptoms, they are nonspecific. Among retrorectal tumors, the group of neurogenic origin stand out, where Schwannoma is the most frequent one.
Clinical case. A 32-year-old woman with a retrorectal tumor, which present with imprecise symptoms, diagnosed during a surgical procedure due to a uterine myoma, which finally turned out to be a Schawnnoma.
Conclusion. Computed tomography and magnetic resonance imaging are important for diagnosis and for establishing the level of the lesion in relation to the sacrum. The cornerstone of treatment is surgical resection. The approach can be anterior (abdominal), posterior (perineal, transsacral or parasacrococcygeal), or combined, according to its location at the S4 level.
Keywords: Schwannoma; neurilemoma; neoplasms; rectal neoplasms; colorectal surgery; sacrum.
Introducción – Tumor Retrorrectal
El espacio retrorrectal o presacro puede albergar patologías tumorales de diferente etiología. El diagnóstico representa un verdadero desafío para los cirujanos, tanto por su presentación clínica como por su baja prevalencia. 1 La incidencia de estas lesiones varía de 1: 40.000 a 1: 630.000, siendo más común en mujeres entre 40 y 60 años 2.
En este reporte presentamos el caso de una paciente con tumor retrorrectal, que producía una sintomatología escasa e imprecisa, diagnosticado durante una intervención quirúrgica por mioma uterino, que finalmente resultó ser un Schawnnoma. Se hizo también una revisión de la literatura de esta infrecuente patología.
Caso Clínico – Tumor Retrorrectal
Mujer de 32 años de edad, sin antecedentes de importancia, con cuadro clínico de un año de evolución caracterizado por dolor tipo hincada en zona pélvica y genital, así como parestesias en miembros inferiores. Fue atendida en otro centro hospitalario, donde se realizó una ecografía pélvica que informó como hallazgo, miomatosis uterina. En el mismo centro fue sometida a una laparotomía, donde no hallaron la miomatosis uterina, pero incidentalmente encontraron una tumoración presacra y un quiste de ovario izquierdo.
En el postoperatorio se solicitó una tomografía computarizada que informó la “presencia de una lesión sólida localizada a nivel presacro, de 58 x 50 x 48 mm, adyacente a la cara izquierda del recto, que lo deforma y a la vez ensancha el agujero de conjunción sacro. La tumoración presenta bordes bien definidos con captación de contraste, sugestivo de tumor de extirpe neurogénico. Además, presencia de una tumoración quística a nivel de ovario izquierdo de 55 x 50 mm” (Figura 1).
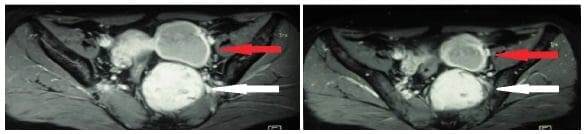
Figura 1. Tomografía computarizada donde se observa la lesión tumoral presacra (flecha blanca)
y la lesión quística anexial izquierda (flecha roja).
La paciente fue atendida y hospitalizada en el Hospital Nacional Edgardo Rebagliati Martins – EsSalud, Lima, Perú, debido al incremento paulatino de la intensidad de los síntomas, y se realizaron los estudios complementarios. El tacto rectal y la colonoscopía no encontraron hallazgos significativos. La resonancia magnética informó “una lesión sólida ovoidea en región presacra de 65 x 50 mm, que remodela el sacro por contacto directo, no es de origen óseo y se localiza a nivel de la tercera vértebra sacra. Además, describía la presencia de una lesión quística anexial izquierda de 55 x 45 mm” (Figura 2).
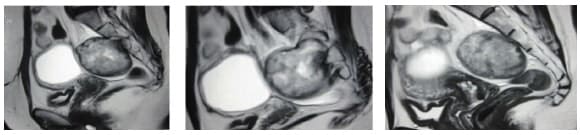
Figura 2. Resonancia magnética abdominopélvica que muestra una lesión solida ovoidea en región presacra, de 65 x 50 mm, que se localiza a nivel de la tercera vertebra sacra. También se aprecia una lesión quística anexial izquierda de 55 x 45 mm.
La ecografía transvaginal evidenció una masa sólida heterogénea retrorrectal o presacra, que medía 65 x 55 x 48 mm.
Se decidió realizar una exploración quirúrgica con un abordaje anterior (abdominal), donde se identificó un tumor presacro de 60 x 50 x 40 mm adherido a la fascia presacra y el sacro a nivel de S3, encapsulado, poco móvil, de consistencia dura y coloración blanquecina, y una tumoración quística, adherida a trompa y ovario izquierdo, de 60 x 50 x 40 mm, móvil y de consistencia renitente. Se resecó la tumoración retrorrectal (Figura 3) y se practicó salpingooforectomía izquierda.
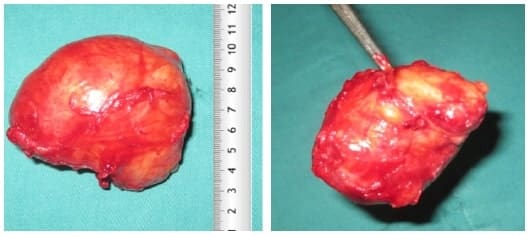
Figura 3. Tumor retrorrecal resecado, consistente en Schwannoma, de 7 cm de diámetro mayor.
La paciente evolucionó favorablemente y fue dada de alta al quinto día postoperatorio. El informe de anatomía patológica indicó que la tumoración presacra correspondía a un Schwannoma de 7 cm de diámetro mayor, que al estudio adicional de inmunohistoquímica presentó marcadores S-100 positivo y Ki-67 en 0-1 %. La otra pieza correspondía a una trompa sin alteraciones significativas y al ovario con cuerpo lúteo quístico y quistes foliculares.
Discusión – Tumor Retrorrectal
El espacio retrorrectal, también llamado presacro, limita en su cara anterior con la cara posterior del recto, por detrás con el sacro, lateralmente está demarcado por los uréteres, los vasos ilíacos y las raíces nerviosas sacras, el límite superior es la reflexión peritoneal y el inferior el músculo elevador del ano 1. Este espacio contiene múltiples restos de tejidos embriológicos, que pueden originar lesiones benignas y malignas 3.
La gran mayoría de estos tumores son asintomáticos y, cuando presentan síntomas, éstos son vagos e imprecisos, por lo que resultan ser de difícil diagnóstico 4.
Baeck 3 utiliza la clasificación de los tumores retrorrectales descrita por Uhlig y Johnson, quienes los dividen en congénitos, neurogénicos, óseos, inflamatorios y misceláneos. Los más frecuentes son los congénitos (60,4 %), seguido por los de origen neurogénico (14,8 %) y un grupo de misceláneos, donde se destacan los leiomiomas, fibromas y tumores estromales del tracto gastrointestinal (GIST). Schleinstein 2 refiere que los tumores benignos representan el 70 %, siendo las lesiones congénitas las más frecuentes. La mayoría de los pacientes no tienen antecedentes familiares.
Los Schwannomas son tumores de la vaina nerviosa que surgen de las células de Schwann de la cresta neural 5.
Están asociados con la neurofibromatosis tipo 2, en su mayoría son benignos y solo el 1 % suelen malignizar 6. El Schwannoma maligno puede surgir de novo, sin ninguna lesión previa, o puede corresponder a la degeneración de un Schwannoma preexistente, a menudo en el contexto de la neurofibromatosis tipo 2. La naturaleza benigna o maligna del Schwannoma depende del contexto, la evolución y el tamaño del tumor 7.
Klimo 8, describió tres tipos de Schwannoma en función a su localización anatómica; el tipo I, intracanalicular, está confinado al sacro; el tipo II, mixto, intracanalicular y presacro; y el tipo III, puramente presacro. El caso reportado correspondió al tipo III.
El diagnóstico preoperatorio de los Schwannomas retrorrectales es difícil por su presentación poco frecuente y la ausencia de síntomas o signos específicos.
Debido a su crecimiento lento pueden alcanzar un tamaño muy grande e incluso erosionar el sacro; estos casos se presentan con dolor abdominal bajo o dolor lumbar, que son los síntomas más frecuentes 7,9. Sin embargo, la mayoría de estos tumores permanecen asintomáticos, hasta que alcanzan un tamaño lo suficientemente grande como para causar síntomas por compresión a los órganos adyacentes.
La presentación clínica más común es la masa asintomática que se encuentra en el examen proctológico. Las masas retrorrectales son palpables al tacto rectal hasta en un 97 % de los casos, por lo que un examen rectal cuidadoso es esencial para determinar el diagnóstico en más del 90 % de los pacientes 2,7, aunque en el caso reportado, ni el tacto rectal ni la colonoscopía detectaron la masa retrorrectal.
Este tumor suele estar bien encapsulado y es sólido cuando es pequeño. A medida que el tumor aumenta de volumen, pueden aparecer focos necróticos centrales.
Las técnicas de imagen más utilizadas son la tomografía computarizada y la resonancia magnética, que confirman el diagnóstico de un tumor retrorrectal, sugieren el diagnóstico de Schwannoma, y sirven para planificar la técnica quirúrgica.
La tomografía computarizada de la pelvis puede identificar tumores pequeños, distinguir una lesión quística de una lesión sólida y revelar el compromiso sacro o invasión de estructuras adyacentes, como en esta paciente.
La resonancia magnética de pelvis es particularmente útil para delinear planos de tejidos blandos, delimitar claramente la presencia de una cápsula y evaluar la presencia o ausencia de invasión ósea y afectación nerviosa, por lo que se constituye en el procedimiento diagnóstico de elección para este tipo de tumores 7,10. La diferenciación entre Schwannomas benignos y malignos, así como entre Schwannomas y otros tumores de tejidos blandos, como fibrosarcomas y liposarcomas, constituyen un desafío debido a la falta de características distintivas 4.
El diagnóstico diferencial comprende quistes vestigiales (dermoides, epidermoides, tumores congénitos vestigiales como el teratoma), formaciones no vestigiales (hamartoma, cordoma, meningocele), tumores nerviosos (neurofibroma, ependimoma, ganglioneuroma), tumores óseos (tumor de Ewing, condrosarcoma, osteosarcoma, mieloma) y sarcoma de tejidos blandos (incluido el schwannoma maligno) 7,9. También puede ser difícil diferenciar de un GIST de cara posterior de recto 11.
La resección quirúrgica completa es la piedra angular en el manejo de los tumores retrorrectales.
Los tumores retrorrectales benignos requieren una resección macroscópica completa, mientras que los tumores malignos requieren una resección radical, incluida la resección en bloque de los órganos adyacentes comprometidos 3. La escisión en bloque elimina el riesgo de complicaciones como infección, compresión, posibilidad de recurrencia y degeneración maligna 3,9. Después de la escisión completa del tumor, la recurrencia es rara. Se ha informado de 10 a 50 % de recurrencia después de resecciones incompletas. No se recomienda el tratamiento adyuvante en estos casos 5.
Se han propuesto tres abordajes quirúrgicos principales para la resección de tumores retrorrectales: el abordaje anterior (abdominal), el abordaje posterior (perineal, transsacro o parasacrococcígeo) y el abordaje combinado. La técnica adecuada depende de la ubicación y el tamaño de la lesión, así como de la relación del tumor con las estructuras adyacentes 2,3,9.
El abordaje anterior se utiliza para lesiones pequeñas y altas (con extremo caudal hasta el nivel S4), sin evidencia de compromiso sacro. Puede ser abierto o laparoscópico 3,5. El recto se libera en su cara posterior y lateral, respetando el plano embriológico y se procede a la enucleación del tumor 2. Ofrece la ventaja de proporcionar una visión directa de las vísceras y de las paredes laterales pélvicas 1. En el caso reportado, las indicaciones mencionadas justificaron la elección del abordaje anterior.
El abordaje posterior (perineal, transsacro o parasacrococcígeo) se utiliza para tumores pequeños ubicados distalmente a S4 9.
Cuando el borde superior del tumor es palpable y móvil en el examen rectal, debe considerarse este abordaje. Además, se prefiere en casos de afectación nerviosa, dada la mejor visualización de los nervios. Sus principales desventajas son el riesgo de hemorragia pélvica intraoperatoria importante y la posibilidad de lesión de los nervios pélvicos laterales 3.
El abordaje combinado está indicado en tumores grandes, en aquellos adheridos a la fascia presacra o al recto. Proporciona una mejor visualización de las estructuras vitales como los uréteres, vasos principales, nervios pélvicos y recto 2,3,9
Recientemente, se han implementado innovaciones adicionales para el tratamiento quirúrgico de los Schwannomas retrorrectales. La utilización de la cirugía laparoscópica y robótica en el tratamiento de esta afección está siendo cada vez más frecuente 2,9,12-15
Conclusión – Tumor Retrorrectal
Los Schwannomas retrorrectales son entidades clínicas de presentación infrecuente, con cuadro clínico variable e inespecífico, que pueden tratarse quirúrgicamente de forma segura, con abordajes anterior o posterior, de acuerdo con su ubicación en relación al nivel S4.
Cumplimiento de normas éticas
Consentimiento informado: se obtuvo el consentimiento informado de la paciente que se encuentra a disposición de quienes lo requieran.
Fuentes de financiación Conflicto de interés: los autores certifican que no hay conflicto de intereses
Fuentes de financiación: este trabajo fue autofinanciado por los autores.
Contribución de los autores:
Concepción y diseño del estudio: David Ortega-Checa. Adquisición de datos: Katherine Ríos-Quintana.
Análisis e interpretación de datos: David Ortega-Checa, Iván Vojvodic-Hernández.
Redacción del manuscrito: David Ortega-Checa, Iván Vojvodic-Hernández
Revisión crítica: David Orteg- Checa, Iván Vojvodic- Hernández, Katherine Ríos-Quintana.
Referencias – Tumor Retrorrectal
1 Dozois EJ, Jacofsky DJ, Dozois RR. Presacral tumors. In: Wolff BG, Fleshman JW, Beck DE, et al., editors. The ASCRS textbook of colon and rectal surgery. New York: Springer; 2007. p. 501–14.
2 Schleinstein HP, Curiati PA, Averbach M, Popoutchi P. Retrorectal tumor: a case report of a patient with “schwannoma”. Arq Bras Cir Dig. 2015;28:151-2. https://doi.org/10.1590/S0102-67202015000200018
3 Baek SK, Hwang GS, Vinci A, Jafari MD, Jafari F, Moghadamyeghaneh Z, Pigazzi A. Retrorectal tumors: A comprehensive literature review. World J Surg. 2016;40:2001-15. https://doi.org/10.1007/s00268-016-3501-6
4 Kalagi D, Bakir M, Alfarra M, Aborayya A, Anwar I. Two unusual presentations of presacral Schwannoma; A case series. Int J Surg Case Rep. 2019;61:165-8. https://doi.org/10.1016/j.ijscr.2019.07.042
5 Jatal S, Pai VD, Rakhi B, Saklani AP. Presacral Schwannoma: laparoscopic resection, a viable option. Ann Transl Med. 2016;4:176. https://doi.org/10.21037/atm.2016.04.07
6 Vilos GA, Vilos AG, Hollett-Caines J, Abu-Rafea B, Jacob GP, Ettler H. Retroperitoneal pelvic tumours in women: diagnostic and therapeutic challenges. Facts Views Vis Obgyn. 2020;11:299-306.
7 Makni A, Fetirich F, Mbarek M, Ben Safta Z. Presacral Schwannoma. J Visc Surg. 2012;149:426-7. https://doi.org/10.1016/j.jviscsurg.2012.07.001
8 Klimo P, Rao G, Schmidt RH, Schmidt MH. Nerve sheath tumors involving the sacrum. Case report and classification scheme. Neurosurg Focus. 2003;15:E12. https://doi.org/10.3171/foc.2003.15.2.12
Bibliografías – Tumor Retrorrectal
9 Pennington Z, Reinshagen C, Ahmed AK, Barber S, Goodwin ML, Gokaslan Z, Sciubba DM. Management of presacral schwannomas -a 10-year multi-institutional series. Ann Transl Med. 2019;7:228. https://doi.org/10.21037/atm.2019.01.66
10 Hughes MJ, Thomas JM, Fisher C, Moskovic EC. Imaging features of retroperitoneal and pelvic schwannomas. Clin Radiol. 2005;60:886-93. https://doi.org/10.1016/j.crad.2005.01.016
11 Pérez-Calvo J, Castellví-Valls J, Viso-Pons L, Ortiz de Zárate L, González-Santin V, Petrone P. Tratamiento neoadyuvante con Imatinib en un tumor gigante del estroma gastrointestinal rectal. Rev Colomb Cir. 2019;33:428- 32. https://doi.org/10.30944/20117582.90
12 Yin J, Wu H, Tu J, Zou C, Huang G, Xie X, et al. Robot-assisted sacral tumor resection: a preliminary study. BMC Musculoskelet Disord. 2018;19:186. https://doi.org/10.1186/s12891-018-2084-9
13 Song JY, Kim SY, Park EG, Kim CJ, Kim DG, Lee HK, Park IY. Schwannoma in the retroperitoneum. J Obstet Gynaecol Res. 2007;33:371-5. https://doi.org/10.1111/j.1447-0756.2007.00539.x
14 Carvalho BJ, de Almeida Medeiros KA, Ramos Martines R, Nii F, Pipek LZ, Antunes de Mesquita GH, et al. Laparoscopically excised retroperitoneal presacral Schwannoma: atypical pre and postoperative manifestations – case report. BMC Surg. 2019;19:148. https://doi.org/10.1186/s12893-019-0611-8
15 Konstantinidis K, Theodoropoulos GE, Sambalis G, Georgiou M, Vorias M, Anastassakou K, Mpontozoglou N. Laparoscopic resection of presacral schwannomas. Surg Laparosc Endosc Percutan Tech. 2005;15:302-4. https://doi.org/10.1097/01.sle.0000183252.96808.78
Autores – Tumor Retrorrectal
1 David Ortega-Checa Iván Vojvodic-Hernández, Médico, FACS, especialista en Cirugía General, Departamento de Cirugía General y Digestiva, Hospital Nacional Edgardo Rebagliati Martins – EsSalud; profesor, Universidad de San Martín de Porras, Lima, Perú.
2 Katherine Rios-Quintana, Médica, asistente Servicio de Cirugía de Colon y Recto, Departamento de Cirugía General y Digestiva, Hospital Nacional Edgardo
Rebagliati Martins – EsSalud, Lima, Perú
Fecha de recibido: 20/04/2021 – Fecha de aceptación: 23/05/2021 – Publicación en línea: 04/02/2022 Autor de correspondencia: David Ortega-Checa. Dirección: Jr. Trujillo 340 Magdalena. Lima. Perú. Teléfono: 51 997306025
Correo: davidortegach@gmail.com Citar como: Ortega-Checa D, Vojvodic-Hernández I, Rios-Quintana K. Tumor retrorrectal: Reporte de un caso de Schwannoma. Rev Colomb Cir. 2022;37:324-9. https://doi.org/10.30944/20117582.875
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es