Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional. Incidencia, Factores de Riesgo y Desenlaces en más de 60.000 Pacientes
Early Infection of the Surgical Mesh in Incisional Herniorrhaphy. Incidence, Risk Factors, and Outcomes in more than 60,000 Patients
Resumen
Introducción. La infección de la malla en cirugía de reparación de hernias de pared abdominal es un desenlace pobre, asociado a un incremento en el riesgo de complicaciones. El objetivo del presente estudio fue analizar la incidencia, los factores asociados y desenlaces en pacientes llevados a herniorrafia incisional con malla con posterior diagnóstico de infección temprana.
Métodos. Estudio de cohorte retrospectiva. Se utilizaron los datos de egresos hospitalarios de la National Inpatient Sample (NIS) de los Estados Unidos de América para identificar a todos los pacientes adultos llevados a herniorrafia incisional durante los años 2010 a 2015.
Se utilizaron modelos de regresión logística bivariada y multivariada para evaluar los factores de riesgo en infección temprana de la malla, y finalmente, modelos de regresión logística y lineal, según el tipo de variable dependiente, de tipo stepwise forward para evaluar la asociación entre el diagnóstico de infección de malla y los desenlaces adversos.
Resultados. En total se incluyeron 63.925 pacientes. La incidencia de infección temprana de la malla fue de 0,59 %, encontrando como factores asociados: comorbilidades (obesidad, desnutrición proteico calórica, anemia carencial y depresión), factores clínico-quirúrgicos (adherencias peritoneales, resección intestinal, cirugía laparoscópica y complicaciones no infecciosas de la herida) y administrativos o asistenciales.
Conclusiones. La infección temprana, aunque infrecuente, se asocia con un aumento significativo en el riesgo de complicaciones. La optimización prequirúrgica con base en los factores de riesgo para este desenlace nefasto es un elemento clave para la reducción de la incidencia y mitigación del impacto de la infección en los pacientes con herniorrafía incisional con malla.
Palabras clave: hernia incisional; herniorrafia; incidencia; factores de riesgo; complicaciones postoperatorias.
Abstract
Introduction. Mesh infection in abdominal wall hernia repair surgery has poor outcome, associated with an increased risk of complications. The objective of this study was to analyze the incidence, associated factors, and outcomes in patients undergoing incisional herniorrhaphy with mesh and subsequent diagnosis of early infection.
Methods. Retrospective cohort study. Hospital discharge data from the National Inpatient Sample (NIS) of the United States of America were used to identify all adult patients undergoing incisional herniorrhaphy during the years 2010 to 2015.
Bivariate and multivariate logistic regression models were used to evaluate risk factors in early mesh infection, and finally, logistic and linear regression models, according to the type of dependent variable, of the stepwise forward type to evaluate the association between the diagnosis of mesh infection and adverse outcomes.
Results. A total of 63,925 patients were included. The incidence of early infection of the mesh was 0.59%, finding as associated factors: comorbidities (obesity, protein-caloric malnutrition, deficiency anemia and depression), clinicalsurgical factors (peritoneal adhesions, intestinal resection, laparoscopic surgery and surgical site complications) and administrative or healthcare.
Conclusions. Early infection, although rare, is associated with a significantly increased risk of complications. Presurgical optimization based on risk factors for this poor outcome is a key element in reducing the incidence and mitigating the impact of infection in patients with mesh incisional herniorrhaphy.
Keywords: incisional hernia; herniorrhaphy; incidence; risk factors; postoperative complications.
Introducción – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
La herniorrafia con colocación de malla ha demostrado ser más resistente, sin tensión y con un menor riesgo de recurrencias al compararla con la reparación sin malla, por lo que actualmente es considerado el método de elección 1-4.
Sin embargo, el uso de la malla se ha relacionado con múltiples complicaciones, siendo la infección una de las más complejas, con una incidencia estimada de alrededor de 3 % en procedimientos por vía laparoscópica y del 6 a 10 % en la vía abierta 5-8.
La infección de la malla representa un desenlace catastrófico aumentando la estancia hospitalaria, el uso de antibióticos y la reintervención quirúrgica para desbridamiento, resección intestinal o explantación de la misma, con un incremento en el riesgo de recidivas de hasta el 67 % 3,5-7.
Dentro de los potenciales factores de riesgo que se han asociado a la infección del paciente por herniorrafia de pared abdominal con malla se destacan, la edad avanzada, ASA mayor de 3, tabaquismo, obesidad, antecedente de infección del sitio operatorio (ISO), diagnóstico de enfermedad pulmonar obstructiva crónica (EPOC), una mayor duración del procedimiento quirúrgico, la técnica quirúrgica utilizada, las características de la hernia, y procedimientos como la enterotomía o la aparición de una fístula enterocutánea 1,3,5,6.
Los estudios que evalúan los factores asociados a la infección temprana de la malla en el contexto específico de pacientes con herniorrafia incisional son escasos, con tamaños muestrales pequeños y evaluación de pocos factores de riesgo.
Teniendo en cuenta las diferencias de las hernias incisionales en comparación con los otros defectos herniarios de la pared abdominal, resulta relevante la evaluación detallada y exhaustiva de los factores asociados a la infección de la malla en este escenario en particular.
El objetivo del presente estudio fue analizar la incidencia, los factores asociados y desenlaces en pacientes con diagnóstico de infección temprana de la malla luego de la realización de herniorrafia incisional, haciendo uso de una base de datos administrativa de pacientes de los Estados Unidos de América.
Métodos – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
La National Inpatient Sample (NIS) es una base de datos de pacientes hospitalizados en los Estados Unidos de América (EE.UU.), desarrollada y liderada por la Agencia para la Investigación y la Calidad de la Atención Médica (AHRQ, por sus siglas en inglés).
Se compone de una muestra nacional del 20 % de todos los registros de alta hospitalaria de hospitales de EE.UU., excluyendo a todos los pacientes admitidos para observación (no-hospitalizados), y también a aquellos admitidos en hospitales de rehabilitación a corto plazo, cuidados no agudos a largo plazo, hospitales psiquiátricos y unidades de dependencia de alcohol o sustancias.
Esta base de datos contiene información no identificada con respecto a cada hospitalización, destacando las características demográficas, las comorbilidades, los diagnósticos de egreso, los diagnósticos de los procedimientos realizados durante la estancia, los desenlaces al egreso, datos administrativos y el costo total de la admisión, entre otras.
El diseño de la NIS cambió durante el periodo del estudio actual; mientras que en el periodo comprendido entre 2003 y 2011 la NIS incluyó todas las altas hospitalarias de una muestra aleatoria del 20 % a nivel nacional de hospitales de cuidados intensivos en los EE.UU., desde el 2012 comenzó a incluir un muestreo sistemático del 20 % de los egresos de los hospitales estratificados por diferentes parámetros como división del censo, estado de propiedad, ubicación, estatus de hospital universitario y número de camas, con el fin de hacer más representativa la información.
Fuente de datos y verificación de casos
Los datos de alta hospitalaria se obtuvieron de la NIS durante el periodo 2010-2015 e incluyeron características demográficas (edad, sexo y raza), pagador principal de la estancia hospitalaria, ingreso socioeconómico, datos administrativos, códigos de diagnóstico y procedimientos, duración de la estadía, disposición del alta y costos por la hospitalización.
Inicialmente se identificaron los ingresos hospitalarios asociados con un diagnóstico principal de hernia incisional no estrangulada haciendo uso de la Clasificación Internacional de Enfermedades en su novena edición (ICD-9-CM).
Los códigos utilizados fueron: 55321 (“Hernia incisional sin mención de obstrucción o gangrena) y 55221 (“Hernia incisional con obstrucción”).
Se incluyeron solo aquellos pacientes en quienes el código de diagnóstico de la ICCD fuera el principal con el fin de identificar aquellas hospitalizaciones cuyo problema base era la hernia, promoviendo la homogeneidad de los datos a evaluar.
Posteriormente, se evaluó el diagnóstico de infección de la malla durante la hospitalización mediante el código 99669 (“Infección y reacción inflamatoria de otro dispositivo, implante e injerto”), con el fin de asegurar la relación de este código con el compromiso específico de la malla quirúrgica, todos los pacientes con implantes o prótesis de otro tipo fueron excluidos.
Desenlaces
El desenlace primario fue la infección de la malla quirúrgica durante la estancia hospitalaria.
Los desenlaces secundarios fueron la incidencia de infección de la malla quirúrgica por año, y los desenlaces de los pacientes con infección de la malla en comparación con aquellos sin esta condición (necesidad de reintervención, duración de la estancia hospitalaria, egreso no rutinario, costos asociados a la hospitalización y mortalidad intrahospitalaria).
El egreso no rutinario se definió como aquel en el que el paciente fue remitido a un centro no hospitalario (por ejemplo, un centro de rehabilitación para pacientes hospitalizados, un centro de enfermería especializada, un hospital de cuidados intensivos o intermedios a largo plazo).
Análisis estadístico
Las variables evaluadas se describieron de acuerdo a su naturaleza, presentando aquellas categóricas como valores absolutos y proporciones y aquellas cuantitativas como medianas y cuartiles.
El análisis bivariado se realizó a través de modelos de regresión lineal y logística simples, en los cuales se evaluaron todos los potenciales factores de riesgo para infección de la malla quirúrgica.
Posteriormente, las variables con un valor de p < 0,1 fueron incluidas en un modelo multivariado haciendo uso de una técnica de regresión logística tipo “stepwise forward” para identificar aquellos factores de riesgo independientemente asociados con el desenlace de infección de malla.
Se utilizó un abordaje similar para analizar la asociación entre el diagnóstico de infección de la malla y desenlaces como necesidad de reintervención, duración de la estancia hospitalaria, egreso no rutinario, costos asociados a la hospitalización y mortalidad intrahospitalaria.
Un nivel de α de 0,05 (bilateral) se consideró estadísticamente significativo.
Se calcularon el estadístico C como medida de discriminación y el estadístico de Hosmer-Lemeshow como medida de bondad de ajuste de los modelos evaluados.
El conjunto de datos se construyó y analizó usando Stata/MP®, versión 15.0 (StataCorp, College Station, Texas) y R, versión 3.6 (R Core Team).
Resultados – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
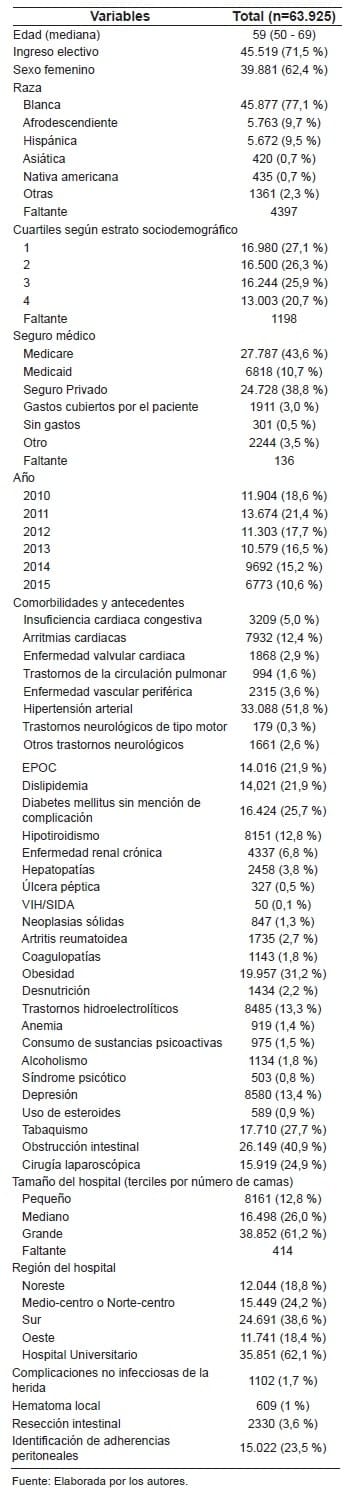
Durante el periodo evaluado se le realizó herniorrafia incisional a 63.925 pacientes, con una mediana de edad de 59 años (Q1:50; Q3:69), en su mayoría pacientes de sexo femenino (62,4 %) y de raza blanca (77,1 %). Las comorbilidades más frecuentemente observadas fueron hipertensión arterial (51,8 %), obesidad (31,2 %) y Diabetes Mellitus (25,7 %).
La mayoría de los pacientes (61,2 %) fueron atendidos en hospitales de tamaño grande según la clasificación de la NIS, siendo en su mayoría hospitales universitarios (62,1 %). La mayoría de los pacientes (71,5 %) fueron intervenidos de forma electiva y por vía abierta (75 %) (Tabla 1).
Tabla 1. Características sociodemográficas, clínicas y
operatorias de los pacientes llevados a herniorrafia incisional.
Durante el periodo evaluado, la incidencia de infección de la malla oscilo entre 0,5 % y 0,6 % (mediana de 0,5 %), sin identificarse diferencias significativas entre los años (p=0,515) o una tendencia a través del tiempo (p=0,378) (Figura 1).
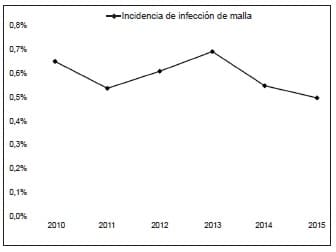
Figura 1. Tendencia de la incidencia de infección de malla en pacientes con herniorrafia
incisional durante el periodo evaluado. Fuente: Elaborada por los autores.
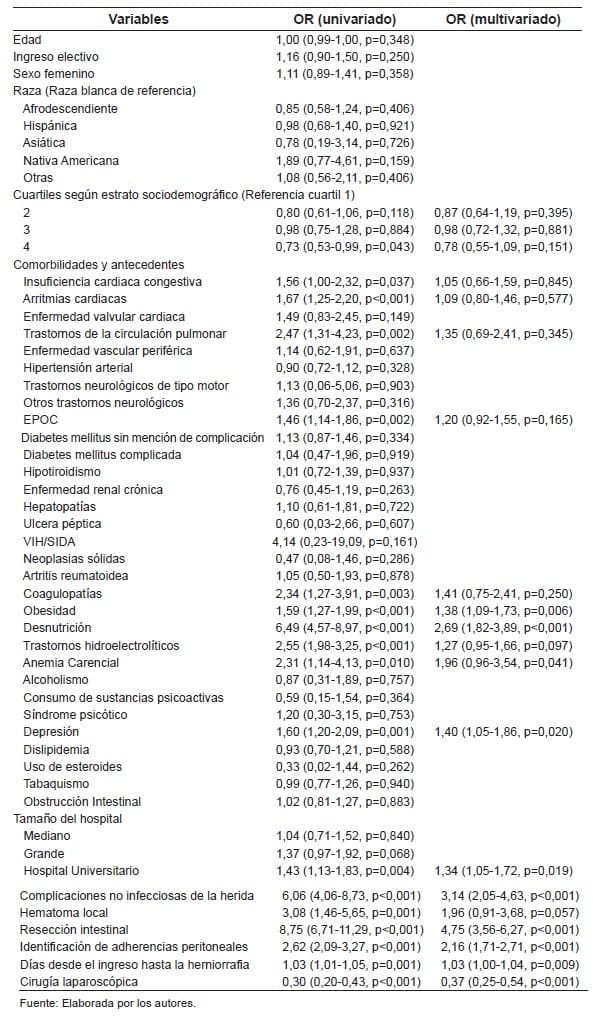
El análisis de regresión logística univariada identificó 17 variables potencialmente asociadas con el desenlace de infección de la malla. Sin embargo, solo 10 fueron estadísticamente significativas después del ajuste multivariado: cirugía laparoscópica (OR 0,37, IC95% 0,25 – 0,54, p<0,001), obesidad (OR 1,38, IC95% 1,09 – 1,73, p=0,006).
Desnutrición (OR 2,69, IC95% 1,82 – 3,89, p<0,001). Anemia carencial (OR 1,96, IC95% 0,96 – 3,54, p=0,041). Depresión (OR 1,40, IC95% 1,05 – 1,86, p=0,020). Hospital universitario (OR 1,34, IC95% 1,05 – 1,72, p=0,019). Complicaciones no infecciosas de la herida (OR 3,14, IC95% 2,05 – 4,63; p<0,001).Resección intestinal (OR 4,75, IC95% 3,56 – 6,27, p<0,001).
Adherencias peritoneales (OR 2,16, IC95% 1,71 – 2,71, p<0,001), y tiempo en días desde el ingreso hasta el procedimiento (OR 1,03; IC95% 1,0 – 1,04, p=0,009). El modelo multivariado final presentó un estadístico C de 0,77, mientras que el test de Hosmer-Lemeshow demostró que el modelo presentaba un ajuste adecuado a la muestra evaluada (p=0,103) (Tabla 2).
Tabla 2. Modelos de regresión logística bivariados y multivariados evaluando
los factores asociados al desenlace de infección temprana en pacientes llevados
a herniorrafia incisional con malla.
En cuanto a la necesidad de reintervención, se observó un riesgo significativamente mayor de este desenlace en los pacientes con diagnóstico de infección de malla en comparación con aquellos sin esta condición (OR 2,94; IC95% 1,45 – 5,97; p=0,003).
El diagnóstico de infección de malla se asoció con un riesgo significativamente más alto de sepsis (OR 4,53; IC95% 2,98 – 6,90; p<0,001), trombosis venosa (OR 4,58; IC95% 2,49 – 8,39; p<0,001) y egreso no rutinario (OR 3,07; IC95% 2,38 – 3,97; p<0,001).
Los pacientes que presentaron una infección temprana de la malla tuvieron una estancia significativamente más prolongada (Coef. 7,26; IC95% 6,74 – 7,78; p=<0,001) y mayores costos hospitalarios (Coef. 89,33; IC95% 82,32 – 96,33; p<0,001).
No se identificó una asociación significativa entre el diagnóstico de infección de la malla con desenlaces como insuficiencia renal aguda, neumonía o infección de vías urinarias.
Tampoco se observó una asociación significativa con el riesgo de mortalidad por cualquier causa (OR 1,95; IC95% 0,73 – 5,26; p=0,185) (Figura 2).
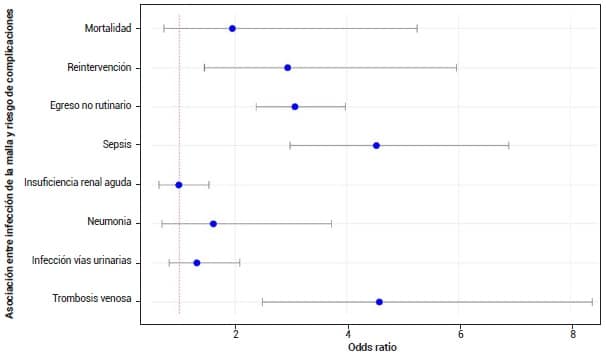
Figura 2. Asociación entre el diagnóstico de infección temprana de la malla
en pacientes con herniorrafia incisional y desenlaces adversos.
Fuente: Elaborada por los autores.
Discusión – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
La creciente importancia de la infección temprana de la malla quirúrgica radica en su impacto negativo en el pronóstico del paciente.
En este estudio se encontró una incidencia de infección temprana de la malla de un 0,59 % y diez factores estadísticamente asociados con esta complicación agrupados en comorbilidades (obesidad, desnutrición proteico calórica, anemia carencial y depresión), factores clínico- quirúrgicos (adherencias peritoneales, resección intestinal, cirugía laparoscópica y complicaciones no infecciosas de la herida) y administrativos o asistenciales (procedimientos realizados en hospitales universitarios y el tiempo pre-quirúrgico).
El diagnóstico de infección temprana de la malla se asoció a un mayor riesgo de complicaciones intrahospitalarias, mayor tiempo de estancia y mayor costo asociados a la hospitalización, incluso después de ajustar por múltiples covariables.
La incidencia de infección de la malla en pacientes sometidos a herniorrafia de pared abdominal oscila entre el 0,5 % y el 10 %, dependiendo de factores como las características clínicas de la población y el uso de técnicas mínimamente invasivas 5,9,10.
Estos resultados provienen de estudios con predominio de hernias inguinales y umbilicales, siendo más escasos los estudios con pacientes llevados a herniorrafia incisional 5,11.
La incidencia de infección de la malla reportada en el presente estudio resulta predeciblemente inferior a la reportada en la literatura, dado que solo se consideró aquel material protésico infectado durante la hospitalización (infección temprana), y no se realizó seguimiento luego del egreso por claras limitaciones intrínsecas a la base de datos utilizada, sin embargo, este dato resulta de gran relevancia, dado que resalta la importancia de la infección temprana de la prótesis como factor asociado a desenlaces adversos en esta población.
Factores de riesgo tradicionales, como la obesidad, presentaron una asociación significativa con el riesgo de infección de la malla en el presente estudio.
Esta comorbilidad predispone a complicaciones intra y postoperatorias producto de dificultades técnicas secundario al volumen de tejido adiposo a nivel subcutáneo y visceral 12,13.
Sin embargo, se ha observado que los pacientes obesos presentan también trastornos en la diferenciación de los macrófagos, que limitan la efectividad de la respuesta inmune, además de una ralentización en sus tiempos de cicatrización, lo cual favorece una exposición más prolongada de la herida a patógenos externos 14-16.
El diagnóstico de desnutrición se asoció también con un riesgo significativamente mayor de infección de la malla en el presente estudio.
Esta relación entre desnutrición/hipoalbuminemia y desenlaces postoperatorios adversos, como la infección, había sido ampliamente aceptada hasta hace poco tiempo, pero recientemente se han publicado múltiples estudios que no apoyan esta hipótesis 17-19.
Más allá de este debate, existe un sustrato fisiopatológico por el cual la desnutrición puede aumentar el riesgo de infección de la malla, principalmente derivado de los trastornos en la cicatrización y alteraciones en la respuesta inmune innata 20-23.
Sin embargo, se requieren más estudios que evalúen en que contextos esta comorbilidad representa un factor de riesgo significativo para el desenlace de infección de la malla en la herniorrafia incisional.
El diagnóstico de anemia carencial se asoció a un mayor riesgo de este desenlace en nuestro estudio. Un probable mecanismo es la reducida distribución de oxígeno a los tejidos, observada en los pacientes anémicos, condición que afecta directamente la cicatrización, incrementando las posibilidades de dehiscencias e infección 24-26.
El menor riesgo de infección de la malla en procedimientos laparoscópicos se ha documentado ampliamente en la literatura, siendo variado el efecto de este abordaje, pero observándose resultados congruentes en los estudios publicados 27-31.
La menor exposición del contenido intraabdominal al exterior, así como la menor manipulación del mismo favorecen una reducción del riesgo de inflamación de las estructuras y colonización bacteriana, lo cual potencialmente explica el menor riesgo de infección de la malla 31.
El hallazgo de un riesgo significativamente mayor de infección temprana en paciente operados en hospitales universitarios puede estar relacionado con la participación de residentes de cirugía.
Esta hipótesis ha sido extensamente debatida en la literatura, observándose un riesgo significativamente mayor de desenlaces adversos en procedimientos quirúrgicos realizados por residentes en las áreas de cirugía ortopédica, gastrointestinal, oncológica y vascular 32–35.
Este aumento de la morbilidad tiene un carácter multifactorial, destacándose las dificultades técnicas intraoperatorias debido a la falta de experiencia y a un potencial incremento en el tiempo operatorio, el cual se ha asociado directamente con el riesgo de infecciones en múltiples contextos 32,36,37.
Dentro de los factores de riesgo encontrados en este estudio llama la atención el diagnóstico de depresión, el cual se asoció con un riesgo significativamente mayor de infección temprana de la malla, incluso después de ajustar por múltiples variables relevantes.
Los trastornos depresivos estuvieron presentes en cerca del 15 % de los pacientes, lo que remarca la potencial importancia del diagnóstico.
Recientemente se ha observado un creciente interés por el impacto potencial de la salud mental en el ámbito quirúrgico, con estudios realizados en los últimos años que sugieren una importante asociación entre los trastornos psiquiátricos y desenlaces postoperatorios relevantes en cirugía de tórax y gastrointestinal 38.
Múltiples estudios han destacado una asociación significativa entre el diagnóstico de depresión y un mayor riesgo de infecciones del sitio operatorio 39–42.
Los hallazgos de este estudio son los primeros que determinan una asociación en la cirugía de reparación de hernias y el desenlace de infección en pacientes tratados con malla.
No hay claridad sobre los potenciales mecanismos detrás de esta asociación depresión-infección del sitio operatorio, pero se han sugerido una serie de cambios inmunológicos a nivel epigenético y post transcripcional inducidos por los trastornos depresivos como los causantes de esta susceptibilidad 43-46.
Otros factores clínico-quirúrgicos presentaron una asociación significativa con el riesgo de infección temprana en el presente estudio, como el tiempo desde el ingreso hospitalario hasta el procedimiento quirúrgico, el cual ha sido identificado como un factor asociado a un mayor riesgo de infecciones de sitio operatorio en otros contextos 47-50.
Su asociación con este desenlace puede derivar de una mayor exposición a patógenos nosocomiales y a la depleción nutricional secundaria al ayuno prolongado en espera de la realización del procedimiento quirúrgico, entre otros 47.
El mayor riesgo de infección de la malla relacionado a la presencia de adherencias peritoneales observado en el presente estudio puede deberse a que estas estructuras sirven de albergue para diferentes microorganismos y limitan la penetración de antimicrobianos, lo cual contribuye a la aparición y mantenimiento del proceso infeccioso 51,52.
La resección de un segmento intestinal, así como la presencia de complicaciones no infecciosas de la herida, han sido ampliamente asociadas con desenlaces adversos en cirugía intestinal visceral 53-56, pero muy poco con relación a la herniorrafia de pared abdominal y específicamente a la incisional, debido a que los estudios publicados tiene un tamaño de muestra limitado 5,57.
Fortalezas y limitaciones – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
La principal fortaleza de este estudio esta dada por el elevado número de pacientes incluidos, y la gran variedad de factores evaluados, potencialmente relacionados con los desenlaces.
El uso de la base de datos de NIS proporciona una garantía de la calidad de la información analizada, y su representatividad del total de pacientes manejados con herniorrafia incisional en los Estados Unidos, durante el periodo evaluado.
Como limitante del estudio se debe mencionar el carácter retrospectivo y la falta de datos clínicos, como la falta de claridad en la definición de infección de la malla.
Aunque se parte del hecho de que este diagnóstico se ha realizado con rigurosidad en el registro, no es posible conocer la consideración de cada cirujano para diagnosticarla.
Otra limitación importante corresponde a la ausencia de información relevante sobre el procedimiento quirúrgico (duración, tamaño del defecto, material de la malla utilizada y su posición, entre otros) pues algunos de estos factores han sido previamente asociados a infección de la malla en cirugía de pared abdominal.
Conclusiones – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
La infección temprana ocurrida en el paciente tratado con malla quirúrgica para la reparación de una hernia incisional representa un desenlace infrecuente, pero su desarrollo se asocia con un aumento significativo en el riesgo de múltiples complicaciones, así como un incremento en la estancia hospitalaria y un mayor costo para el sistema de salud.
En el presente estudio se destaca la asociación de una serie de factores clínico-quirúrgicos y administrativos o asistenciales con el riesgo de infección temprana de la malla, planteando la optimización prequirúrgica y una adecuada estratificación del riesgo en los pacientes llevados a herniorrafia incisional.
Este estudio solo pudo enfocarse en el diagnóstico de infección temprana lo cual, aunque resulta útil para la práctica clínica, no permite determinar si los factores descritos también se correlacionan con la presentación de infección durante el seguimiento, y el efecto de este diagnóstico sobre desenlaces tardíos como la recurrencia de la hernia.
Cumplimiento de normas éticas
Consentimiento informado: el presente estudio se adhiere a los lineamientos de la Resolución 008430 de 1993 del Ministerio de Salud de Colombia, y no requirió consentimiento informado ni aprobación por parte de un comité de ética dado que se basa en información extraída de una base de datos sin identificación.
Los autores cuentan con un usuario autorizado para el acceso a la información y se firmaron los acuerdos de manejo de datos correspondientes.
Conflicto de interés: los autores declaran no tener conflictos de interés.
Fuente de financiación: los recursos de financiación de este proyecto de investigación provienen en su totalidad de aportes de los autores.
Contribución de los autores
Concepción y diseño del estudio: Andrea Carolina Quiroga- Centeno y Sergio Alejandro Gómez-Ochoa.
Adquisición de datos: Andrea Carolina Quiroga-Centeno, Katherine Hoyos-Rizo, Andrés Felipe Chaparro-Zaraza, Pedro Felipe Pinilla-Merchán, María Camila Pinilla- Chávez, Juan Paulo Serrano-Pastrana, Sergio Alejandro Gómez-Ochoa.
Análisis e interpretación de datos: Andrea Carolina Quiroga-Centeno y Sergio Alejandro Gómez-Ochoa.
Redacción del manuscrito: Andrea Carolina Quiroga- Centeno, Katherine Hoyos-Rizo, Andrés Felipe Chaparro-Zaraza, Pedro Felipe Pinilla-Merchán, María Camila Pinilla-Chávez, Juan Paulo Serrano-Pastrana, Sergio Alejandro Gómez-Ochoa.
Revisión crítica: Andrea Carolina Quiroga-Centeno, Katherine Hoyos-Rizo, Andrés Felipe Chaparro-Zaraza, Pedro Felipe Pinilla-Merchán, María Camila Pinilla- Chávez, Juan Paulo Serrano-Pastrana, Sergio Alejandro Gómez-Ochoa.
Referencias – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
1. Plymale MA, Davenport DL, Walsh-Blackmore S, Hess J, Griffiths WS, Plymale MC, et al. Costs and complications associated with infected mesh for ventral hernia repair. Surg Infect. 2020;21:344-9. https://doi.org/10.1089/sur.2019.183
2. Hawn MT, Gray SH, Snyder CW, Graham LA, Finan KR, Vick CC. Predictors of mesh explantation after incisional hernia repair. Am J Surg. 2011;202:28-33. https://doi.org/10.1016/j.amjsurg.2010.10.011
3. Tastaldi L, Petro CC, Krpata DM, Alkhatib H, Fafaj A, Tu C, et al. History of surgical site infection increases the odds for a new infection after open incisional hernia repair. Surgery. 2019;166:88-93. https://doi.org/10.1016/j.surg.2019.01.032
4. Brown RH, Subramanian A, Hwang CS, Chang S, Awad SS. Comparison of infectious complications with synthetic mesh in ventral hernia repair. Am J Surg. 2013;205:182-7. https://doi.org/10.1016/j.amjsurg.2012.02.023
5. Sanchez VM, Abi-Haidar YE, Itani KMF. Mesh infection in ventral incisional hernia repair: incidence, contributing factors, and treatment. Surg Infect. 2011;12:205-10. https://doi.org/10.1089/sur.2011.033
6. Dipp Ramos R, O’Brien WJ, Gupta K, Itani KMF. Incidence and risk factors for long-term mesh explantation due to infection in more than 100,000 hernia operation patients. J Am Coll Surg. 2021;232:872-880.e2. https://doi.org/10.1016/j.jamcollsurg.2020.12.064
7. Bueno-Lledó J, Torregrosa-Gallud A, Sala-Hernandez A, Carbonell-Tatay F, Pastor PG, Diana SB, et al. Predictors of mesh infection and explantation after abdominal wall hernia repair. Am J Surg. 2017;213:50-7. https://doi.org/10.1016/j.amjsurg.2016.03.007
8. Pérez-Köhler B, Bayon Y, Bellón JM. Mesh infection and hernia repair: a review. Surg Infect. 2016;17:124-37. https://doi.org/10.1089/sur.2015.078
Otras Referencias -Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
9. Falagas ME, Kasiakou SK. Mesh-related infections after hernia repair surgery. Clin Microbiol Infect. 2005;11:3- 8. https://doi.org/10.1111/j.1469-0691.2004.01014.x
10. Carlson MA, Frantzides CT, Shostrom VK, Laguna LE. Minimally invasive ventral herniorrhaphy: an analysis of 6,266 published cases. Hernia. 2008;12:9-22. https://doi.org/10.1007/s10029-007-0286-4
11. Narkhede R, Shah NM, Dalal PR, Mangukia C, Dholaria S. Postoperative mesh infection—still a concern in laparoscopic era. Indian J Surg. 2015;77:322-6. https://doi.org/10.1007/s12262-015-1304-x
12. Bamgbade OA, Rutter TW, Nafiu OO, Dorje P. Postoperative complications in obese and nonobese patients. World J Surg. 2007;31:556-61. https://doi.org/10.1007/s00268-006-0305-0
13. Tjeertes EEKM, Hoeks SSE, Beks SSBJC, Valentijn TTM, Hoofwijk AAGM, Stolker RJRJ. Obesity – a risk factor for postoperative complications in general surgery? BMC Anesthesiol. 2015;15:112. https://doi.org/10.1186/s12871-015-0096-7
14. Castoldi A, Naffah de Souza C, Câmara NOS, Moraes-Vieira PM. The macrophage switch in obesity development. Front Immunol. 2016;6:637. https://doi.org/10.3389/fimmu.2015.00637
15. Pence BD, Woods JA. Exercise, obesity, and cutaneous wound healing: evidence from rodent and human studies. Adv Wound Care (New Rochelle). 2014;3:71-9. https://doi.org/10.1089/wound.2012.0377
16. Pierpont YN, Dinh TP, Salas RE, Johnson EL, Wright TG, Robson MC, et al. Obesity and surgical wound healing: a current review. ISRN Obes. 2014;638936. https://doi.org/10.1155/2014/638936
Bibliografías – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
17. Tsantes AG, Papadopoulos DV, Lytras T, Tsantes AE, Mavrogenis AF, Korompilias AV, et al. Association of malnutrition with periprosthetic joint and surgical site infections after total joint arthroplasty: a systematic review and meta-analysis. J Hosp Infect. 2019;103:69- 77. https://doi.org/10.1016/j.jhin.2019.04.020
18. Tsantes AG, Papadopoulos DV, Lytras T, Tsantes AE, Mavrogenis AF, Koulouvaris P, et al. Association of malnutrition with surgical site infection following spinal surgery: systematic review and meta-analysis. J Hosp Infect. 2020;104:111-9. https://doi.org/10.1016/j.jhin.2019.09.015
19. de Luis DA, Culebras JM, Aller R, Eiros-Bouza JM. Surgical infection and malnutrition. Nutr Hosp. 2014;30:509-13.
20. Stechmiller JK. Understanding the role of nutrition and wound healing. Nutr Clin Pract. 2010;25:61-8. https://doi.org/10.1177/0884533609358997
21. Bourke CD, Berkley JA, Prendergast AJ. Immune dysfunction as a cause and consequence of malnutrition. Trends Immunol. 2016;37:386-98. https://doi.org/10.1016/j.it.2016.04.003
22. Grimble RF. Malnutrition and the immune response. 2. Impact of nutrients on cytokine biology in infection. Trans R Soc Trop Med Hyg. 1994;88:615-9. https://doi.org/10.1016/0035-9203(94)90195-3
23. Schaible UE, Kaufmann SHE. Malnutrition and infection: complex mechanisms and global impacts. PLoS Med. 2007;4:e115. https://doi.org/10.1371/journal.pmed.0040115
24. Weber WP, Zwahlen M, Reck S, Misteli H, Rosenthal R, Buser AS, et al. The association of preoperative anemia and perioperative allogeneic blood transfusion with the risk of surgical site infection. Transfusion. 2009;49:1964-70. https://doi.org/10.1111/j.1537-2995.2009.02204.x
Otras Bibliografías – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
25. Malone DL, Genuit T, Tracy JK, Gannon C, Napolitano LM. Surgical site infections: reanalysis of risk factors. J Surg Res. 2002;103:89-95. https://doi.org/10.1006/jsre.2001.6343
26. White MC, Longstaff L, Lai PS. Effect of preoperative anaemia on postoperative complications in low resource settings. World J Surg. 2017;41:644-9. https://doi.org/10.1007/s00268-016-3785-6
27. Howard DPJ, Datta G, Cunnick G, Gatzen C, Huang A. Surgical site infection rate is lower in laparoscopic than open colorectal surgery. Colorectal Dis. 2010;12:423-7. https://doi.org/10.1111/j.1463-1318.2009.01817.x
28. Suh YJ, Jeong S-Y, Park KJ, Park J-G, Kang S-B, Kim D-W, et al. Comparison of surgical-site infection between open and laparoscopic appendectomy. J Korean Surg Soc. 2012;82:35-9. https://doi.org/10.4174/jkss.2012.82.1.35
29. Varela JE, Wilson SE, Nguyen NT. Laparoscopic surgery significantly reduces surgical-site infections compared with open surgery. Surg Endosc. 2010;24:270-6. https://doi.org/10.1007/s00464-009-0569-1
30. Aimaq R, Akopian G, Kaufman HS. Surgical site infection rates in laparoscopic versus open colorectal surgery. Am Surg. 2011;77:1290-4. https://doi.org/10.1177/000313481107701003
31. Shabanzadeh DM, Sørensen LT. Laparoscopic surgery compared with open surgery decreases surgical site infection in obese patients: a systematic review and meta-analysis. Ann Surg. 2012;256:934-45. https://doi.org/10.1097/SLA.0b013e318269a46b
32. Ejaz A, Spolverato G, Kim Y, Wolfgang CL, Hirose K, Weiss M, et al. The impact of resident involvement on surgical outcomes among patients undergoing hepatic and pancreatic resections. Surgery. 2015;158:323-30. https://doi.org/10.1016/j.surg.2015.01.027
Lecturas Recomendadas – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
33. Kiran RP, Ahmed Ali U, Coffey JC, Vogel JD, Pokala N, Fazio VW. Impact of resident participation in surgical operations on postoperative outcomes: National Surgical Quality Improvement Program. Ann Surg. 2012;256:469-75. https://doi.org/10.1097/SLA.0b013e318265812a
34. Deng H, Chan A, Ammanuel S, Chan A, Oh T, Skrehot H, et al. Risk factors for deep surgical site infection following thoracolumbar spinal surgery. J Neurosurg Spine. 2019;32:292-301. https://doi.org/10.3171/2019.8.SPINE19479
35. Olsen MA, Nepple JJ, Riew KD, Lenke LG, Bridwell KH, Mayfield J, et al. Risk factors for surgical site infection following orthopaedic spinal operations. J Bone Joint Surg Am. 2008;90:62-9. https://doi.org/10.2106/JBJS.F.01515
36. Cheng H, Chen BP-H, Soleas IM, Ferko NC, Cameron CG, Hinoul P. Prolonged operative duration increases risk of surgical site infections: a systematic review. Surg Infect. 2017;18:722-35. https://doi.org/10.1089/sur.2017.089
37. Davis SS, Husain FA, Lin E, Nandipati KC, Perez S, Sweeney JF. Resident participation in index laparoscopic general surgical cases: impact of the learning environment on surgical outcomes. J Am Coll Surg. 2013;216:96-104. https://doi.org/10.1016/j.jamcollsurg.2012.08.014
38. Paredes AZ, Hyer JM, Diaz A, Tsilimigras DI, Pawlik TM. The Impact of mental illness on postoperative outcomes among medicare beneficiaries: a missed opportunity to help surgical patients? Ann Surg. 2020;272:419-25. https://doi.org/10.1097/SLA.0000000000004118
39. Doering LV, Cross R, Vredevoe D, Martinez-Maza O, Cowan MJ. Infection, depression, and immunity in women after coronary artery bypass: a pilot study of cognitive behavioral therapy. Altern Ther Health Med. 2007;13:18-21.
40. Bozic KJ, Lau E, Kurtz S, Ong K, Berry DJ. Patient-related risk factors for postoperative mortality and periprosthetic joint infection in medicare patients undergoing TKA. Clin Orthop Relat Res. 2012;470:130-7. https://doi.org/10.1007/s11999-011-2043-3
Otras Lecturas Recomendadas – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
41. Chang SM, Parney IF, McDermott M, Barker FG, Schmidt MH, Huang W, et al. Perioperative complications and neurological outcomes of first and second craniotomies among patients enrolled in the Glioma Outcome Project. J Neurosurg. 2003;98:1175-81. https://doi.org/10.3171/jns.2003.98.6.1175
42. Gordon RJ, Weinberg AD, Pagani FD, Slaughter MS, Pappas PS, Naka Y, et al. Prospective, multicenter study of ventricular assist device infections. Circulation. 2013;127:691-702. https://doi.org/10.1161/CIRCULATIONAHA.112.128132
43. Wang X, Zhang L, Lei Y, Liu X, Zhou X, Liu Y, et al. Meta- analysis of infectious agents and depression. Sci Rep. 2014;4:4530. https://doi.org/10.1038/srep04530
44. Kiecolt-Glaser JK, Glaser R. Depression and immune function: central pathways to morbidity and mortality. J Psychosom Res. 2002;53:873-6. https://doi.org/10.1016/S0022-3999(02)00309-4
45. Glaser R, Kiecolt-Glaser JK. Stress-induced immune dysfunction: implications for health. Nat Rev Immunol. 2005;5:243-51. https://doi.org/10.1038/nri1571
46. Irwin MR, Cole SW. Reciprocal regulation of the neural and innate immune systems. Nat Rev Immunol. 2011;11:625-32. https://doi.org/10.1038/nri3042
47. Sulzgruber P, Schnaubelt S, Koller L, Laufer G, Pilz A, Kazem N, et al. An extended duration of the pre-operative hospitalization is associated with an increased risk of healthcare-associated infections after cardiac surgery. Sci Rep. 2020;10:8006. https://doi.org/10.1038/s41598-020-65019-8
48. Leung Wai Sang S, Chaturvedi R, Alam A, Samoukovic G, de Varennes B, Lachapelle K. Preoperative hospital length of stay as a modifiable risk factor for mediastinitis after cardiac surgery. J Cardiothorac Surg. 2013;8:45. https://doi.org/10.1186/1749-8090-8-45
Referencias Bibliográficas – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
49. Montes FR, Vásquez SM, Camargo-Rojas CM, Rueda MV, Góez-Mogollón L, Alvarado PA, et al. Association between emergency department length of stay and adverse perioperative outcomes in emergency surgery a cohort study in two Colombian University hospitals. BMC Emerg Med. 2019;19:27. https://doi.org/10.1186/s12873-019-0241-6
50. Stewart LM, Spangler EL, Sutzko DC, Pearce BJ, McFarland GE, Passman MA, et al. The association between preoperative length of stay and surgical site infection after lower extremity bypass for chronic limb-threatening ischemia. J Vasc Surg. 2021;73:1340-1349.e2. https://doi.org/10.1016/j.jvs.2020.08.037
51. Saban A, Shoham-Vardi I, Yohay D, Weintraub AY. Peritoneal adhesions are an independent risk factor for peri- and post-partum infectious morbidity. Eur J Obstet Gynecol Reprod Biol. 2019;241:60-5. https://doi.org/10.1016/j.ejogrb.2019.08.001
52. Van-Goor H. Consequences and complications of peritoneal adhesions. Colorectal Dis. 2007;9-Suppl2:25-34. https://doi.org/10.1111/j.1463-1318.2007.01358.x
53. Heniford BT, Ross SW, Wormer BA, Walters AL, Lincourt AE, Colavita PD, et al. Preperitoneal ventral hernia repair: a decade long prospective observational study with analysis of 1023 patient outcomes. Ann Surg. 2020;271:364-74. https://doi.org/10.1097/SLA.0000000000002966
54. Kao AM, Arnold MR, Augenstein VA, Heniford BT. Prevention and treatment strategies for mesh infection in abdominal wall reconstruction. Plast Reconstr Surg. 2018;142-Suppl3:149S-155S. https://doi.org/10.1097/PRS.0000000000004871
55. Hu T, Wu X, Hu J, Chen Y, Liu H, Zhou C, et al. Incidence and risk factors for incisional surgical site infection in patients with Crohn’s disease undergoing bowel resection. Gastroenterol Rep (Oxf). 2018;6:189-94. https://doi.org/10.1093/gastro/goy007
56. Kalakouti E, Simillis C, Pellino G, Mughal N, Warren O, Mills S, et al. Characteristics of surgical site infection following colorectal surgery in a tertiary center: extended- spectrum β-lactamase-producing bacteria culprits in disease. Wounds. 2017;30:108-13.
57. Kaoutzanis C, Leichtle SW, Mouawad NJ, Welch KB, Lampman RM, Wahl WL, et al. Risk factors for postoperative wound infections and prolonged hospitalization after ventral/incisional hernia repair. Hernia. 2015;19:113- 23. https://doi.org/10.1007/s10029-013-1155-y
Autores – Infección Temprana de la Malla Quirúrgica en Herniorrafia Incisional
1 Andrea Carolina Quiroga-Centeno, Katherine Hoyos-Rizo, Andrés Felipe Chaparro-Zaraza, María Camila Pinilla Chávez, Médico, residente de Cirugía general, Universidad Industrial de Santander, Bucaramanga, Colombia.
2 Pedro Felipe Pinilla-Merchán, Médico general, Universidad Autónoma de Bucaramanga, Bucaramanga, Colombia.
3 Juan Paulo Serrano-Pastrana, Médico, especialista en Cirugía general; jefe, departamento de Cirugía, Universidad Industrial de Santander, Bucaramanga, Colombia.
4 Sergio Alejandro Gómez Ochoa, Médico, magíster en Bioinformática y bioestadística, Grupo de Estudios Epidemiológicos, Fundación Cardiovascular de Colombia, Floridablanca, Colombia.
Trabajo ganador del Segundo puesto en el Concurso Nacional de Investigación en Cirugía “José Félix Patiño Restrepo”, 47 Congreso Semana quirúrgica nacional “100 Líderes de la Cirugía Mundial en Colombia”, noviembre de 2021.
Fecha de recibido: 15/08/2021 – Fecha de aceptación: 14/11/2021 – Publicación en línea: 03/02/2022
Autor de correspondencia: Andrea Carolina Quiroga-Centeno, Carrera 33 # 28-126 Bucaramanga, Colombia.
Teléfono: +57 3005688335. Dirección electrónica: caroline_aqc@hotmail.com
Citar como: Quiroga-Centeno AC, Hoyos-Rizo K, Chaparro-Zaraza AF, Pinilla-Merchán PF, Pinilla Chávez MC, Serrano-Pastrana JP, Gómez Ochoa SA. Infección temprana de la malla quirúrgica en herniorrafia incisional. Incidencia, factores de riesgo y desenlaces en más de 60.000 pacientes. Rev Colomb Cir. 2022;37:194-205. https://doi.org/10.30944/20117582.1119
Este es un artículo de acceso abierto bajo una Licencia Creative Commons – BY-NC-ND https://creativecommons.org/licenses/by-nc-nd/4.0/deed.es