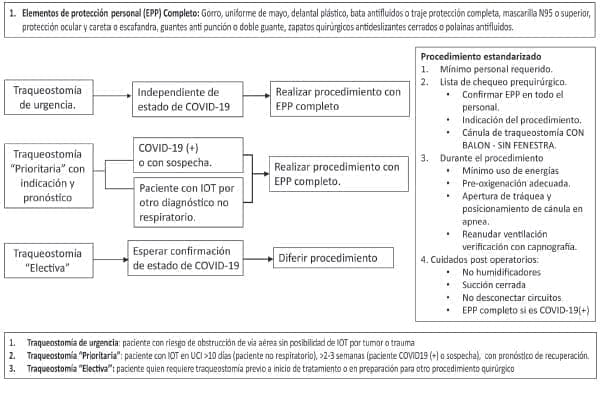
Evite las traqueostomías en pacientes con sospecha o con diagnóstico de COVID-19 durante los períodos de inestabilidad respiratoria o mayor dependencia del ventilador.
La traqueostomía se puede considerar en pacientes con un estado pulmonar estable, pero no debe realizarse antes de las 2-3 semanas posteriores a la intubación; preferiblemente con una prueba COVID-19 negativa. Esto puede cambiar según la fase de la pandemia y según las necesidades institucionales.
Adherirse a los estrictos procedimientos de colocación y retirada del EEP basados en el protocolo institucional.
Limite el número del personal asistencial que participan en el procedimiento de traqueostomía y el manejo posterior al procedimiento.
Mantenga el manguito debidamente inflado después de la cirugía y evite fugas.
Evite las desconexiones de circuito y la succión a través de circuito cerrado.
Coloque un intercambiador de calor húmedo (HME) con filtro viral o un filtro de ventilador una vez que el tubo de traqueotomía se desconecte de la ventilación mecánica.
Retrasar los cambios de rutina de las cánulas de traqueostomía en el postoperatorio hasta que la prueba COVID-19 sea negativa La traqueostomía se considera particularmente un procedimiento de alto riesgo durante la cirugía y en el postoperatorio por la naturaleza de los cuidados que requiere.
Esto para tener en cuenta que se debe contar con la suficiente disponibilidad de equipos de protección personal para todo el personal que atiende este tipo de pacientes.
La realización de procedimientos percutáneos es controversial, se debe valorar su utilidad según la necesidad institucional y la experticia del equipo en su realización. Queda a discreción de cada grupo de trabajo, la elección del procedimiento según las características locativas, de equipos y del personal.
Recomendaciones en traqueostomía urgente (paciente no intubado)
Se ha presentado un elevado número de contagios dentro del personal de salud involucrado con los procedimientos quirúrgicos de urgencia y en especial con la realización de la traqueostomía, por eso se debe ser extremadamente cuidadoso.
En ocasiones, por el rápido deterioro ventilatorio del paciente, la traqueostomía puede ser requerida en situación de emergencia en pacientes no intubados previamente. En estos casos puede ser necesaria la práctica de una cricotiroidotomía utilizando un set prediseñado para tal efecto. La traqueostomía de emergencia se debe evitar en la medida de lo posible al ser realizada en condiciones no idóneas. Se aconseja a los servicios de intensivos o urgencias avisar con antelación al equipo quirúrgico ante la posibilidad de una intubación difícil y tener todo listo para lograr un acceso a la vía respiratoria por traqueostomía o cricotiroidotomía en condiciones controladas.
Pasos del procedimiento:
- Establecer en lo posible una pre-oxigenación adecuada al paciente (oxígeno al 100% por 5 minutos)
- Procurar relajación muscular completa del paciente para evitar movimientos y reflejo tusígeno.
- Si no es posible la intubación orotraqueal (IOT) se procederá a realizar cricotiroidotomía, según la técnica recomendada.
- Colocar la cánula de traqueotomía e inflar el balón.
- Conectar el ventilador mecánico y proceder a la estabilización del paciente.
- Fijar la cánula.
- En caso de haber practicado una cricotiroidotomía, se procederá, una vez estabilizado el paciente, a realizar una traqueostomía reglada utilizando una incisión diferente. La incisión de la cricotiroidotomía se cerrará tras la retirada de la cánula de la cricotiroidotomía y la colocación de la cánula de traqueostomía.
- Conectar el ventilador mecánico y comprobar la ventilación del paciente Recoger todo el material de traqueotomía.
- Retirar el material de protección del cirujano dentro del quirófano o habitación según protocolo institucional.
- Salir del quirófano o habitación según protocolo institucional.
Cuidados postoperatorios
Atención de enfermería / Terapia respiratoria:
Evitar los humidificadores, utilice solo circuitos cerrados para aspiración y evite las aspiraciones innecesarias.
Verifique periódicamente la presión del balón con manómetro, nunca desinfle el manguito sin tener en cuenta los riesgos para el paciente, el personal de salud y el entorno.
No cambie los apósitos a menos que haya signos claros de infección.
Primer cambio de cánula:
Retrase el primer cambio de cánula, y llegado el momento ejecútelo usando todo el EPP. Preferiblemente realícelo con prueba COVID-19 negativa.
En pacientes con ventilación mecánica, suspéndala antes de retirar la cánula. Inserte la nueva cánula, la cual inmediatamente debe ser fijada y reconectada al circuito.
Alta del cuidado intensivo:
Lo ideal sería dar de alta al paciente a un departamento dedicado a pacientes con COVID-19 traqueostomizados, con personal de enfermería y de terapia respiratoria capacitado.
Se deben utilizar cánulas con balón y no fenestradas hasta que se confirme que el paciente tiene COVID-19 negativo.
Retiro de la cánula:
Si el paciente se confirma COVID-19 negativo y debe ser transferido a un departamento que no sea COVID, considere los períodos de prueba con el manguito desinsuflado.
El retiro de la cánula se debe considerar en pacientes que cumpla criterios de decanulación
Pacientes portadores de una traqueostomía o una prótesis / válvula fonatoria
Para su evaluación, se deben tomar siempre las medidas de protección básica, recomendando el uso de bata desechable, protección ocular, mascarilla quirúrgica y guantes desechables. En caso de paciente con sospecha o positivo para COVID-19 se requiere el uso de EPP adecuado.
Atención del paciente traqueostomizado:
Si existe indicación de llevar mascarilla quirúrgica, esta debe ser colocada tanto sobre la nariz y la boca como sobre el estoma. Esta última debe fijarse anudando las cintas superiores al cuello y las inferiores al pecho por debajo de las axilas.
Atención del paciente con válvula fonatoria:
En caso de obstrucción sin fuga de la prótesis fonatoria, se recomienda posponer su manipulación y eventual recambio hasta la curación del paciente y la negativización del virus en las secreciones.
Si hay fuga peri-protésica o trans-protésica, se debe valorar la cuantía y frecuencia de la fuga.
Si existe riesgo de aspiración no controlable con espesantes, se valorará la situación clínica del paciente, la posibilidad de realizar el cambio de prótesis sin trasladar el paciente y la situación general del hospital.
Y Si el cambio de prótesis no puede realizarse en condiciones óptimas, se recomienda posponerlo interrumpiendo la alimentación oral, colocando una sonda nasogástrica y una cánula con balón para sellar la vía aérea con EPP adecuado.
Cumplimiento de normas éticas:
Elaborado y avalado con la colaboración de: Asociación Colombiana de Cirujanos de Cabeza y Cuello (ASCOLCCC), Asociación Colombiana de Otorrinolaringología, Cirugía de Cabeza y Cuello, Maxilofacial y Estética facial (ACORL) y Asociación Colombiana de Cirugía (ACC)
Consentimiento informado: Esta publicación es una revisión de la literatura, y como tal no hay necesidad de un consentimiento informado ni de aprobación del Comité de Ética Institucional.
Conflicto de intereses: Ninguno declarado por los autores
| Ricardo Silva Rueda Presidente Junta Directiva ACORL 2018-2020 |
José Alberto Prieto Rivera Presidente Junta Directiva ACORL 2020-2022 |
Andrés Rojas Gutiérrez Presidente Junta Directiva ACOLCCC |
Liliana Torregrosa Presidente Junta Directiva Asociación Colombiana de Cirugía |
Referencias
- Ai T, Yang Z, Hou H, Zhan Ch, Chen Ch, Lv W, et al. Correlation of chest CT and RT-PCR testing in coronavirus disease 2019 (COVID-19) in China: a report of 1014 cases. Radiology. 2020. (en prensa)
- American Academy of Otolaryncology – Head and Neck Surgery [Internet]. AAO-HNS Position Statement: Otolaryngologists and the COVID-19 Pandemic. Washigton: AAO-HNS; 2020 March 23. Disponible en: https://www.entnet.org/content/aao-hns-position-statement-otolaryngologists-and-covid-19-pandemic.
- Andriolo BN, Andriolo RB, Saconato H, Atallah ÁN, Valente O. Early versus late tracheostomy for critically ill patients. Cochrane Database Syst Rev. 2015;1:CD007271. https:doi:10.1002/14651858.CD007271.
- Australian Society of Otolaringology Head and Surgery [Internet], Australian Guidance for ENT surgeons during the COVID-19 pandemic. Australian: ASOHNS; 20 March 2020. Fecha de consulta: 6 de abril de 2020. Disponible en: www.asohns.org.au
- Cannady S, Coughlin A, Ha P. Information for Head and Neck Oncologists During the COVID-19 Pandemic (from the Survivorship, Supportive Care & Rehabilitation Service) [Internet]. Los Angeles, CA: · American Head and Neck Society; March 23, 2020. Fecha de consulta: 1 de abril de 2020. Disponible en: https://www.ahns.info/wp-content/uploads/2020/03/synthesized-physician-doc.pdf
- Chao TN, Braslow BM, Martin ND, Chalian AA, Atkins JH, Haas AR, et al. Tracheotomy in ventilat patients with COVID-19 [Internet]. Annals of Surgery. 2020. Fecha de consulta: 6 de abril de 2020. Disponible en: https://journals.lww.com/annalsofsurgery/pages/default.aspx
- Chen J, Qi T, Liu L, Ling Y, Qian Z, Li T, et al. Clinical progression of patients with COVID-19 in Shanghai, China. J infection. 19 Mar. 2020. pii: S0163-4453(20)30119-5. https:doi.org/10.1016/j.jinf.2020.03.004
Bibliografía
- Choi KW, Chau TN, Tsang O, Tso E, Chiu MC, Tong WL, et al. Outcomes and prognostic factors in 267 patients with severe acute respiratory syndrome in Hong Kong. Ann Intern Med. 2003;139:715-23. https://doi.org/10.7326/0003-4819-139-9-200311040-00005
- Clec’h C, Alberti C, Vincent F, Garrouste-Orgeas M, de Lassence A, Toledano D, et al. Tracheostomy does not improve the outcome of patients requiring prolonged mechanical ventilation: a propensity analysis. Crit Care Med. 2007;35:132-8. https:doi.org/10.1097/01.CCM.0000251134.96055.A6.
- Combes A, Luyt CE, Nieszkowska A, Trouillet JL, Gibert C, Chastre J.Is tracheostomy associated with better outcomes for patients requiring long-term mechanical ventilation? Crit Care Med. 2007;35:802-7. https://doi. org/10.1097/01.CCM.0000256721.60517.B1
- Confederation of European Otholaryngology – Head & Neck Surgery [Internet]. CEORL-HNS Statement to COVID-19. Vienna: CEORL-HNS; 2020. Irish Head and Neck Society [Interneet]. Considerations on H&N during COVID-19 [Internet]. Irlanda: HNS; 20 de marzo de 2020. Fecha de consulta: 6 de abril de 2020. Disponible en: www.ahns.info.
- Curry SD, Rowan PJ. Laryngotracheal stenosis in early vs late tracheostomy: A systematic review. Otolaryngol Head Neck Surg. 2020;162:160-7.
- Guan WJ, Ni Z, Hu Y, Liang Wh, Ou Cq, He Jx, et al. Clinical characteristics of coronavirus disease 2019 in China. New Eng J Med. 28 de febrero de 2020 (en prensa). February 28, 2020. https:doi.org/10.1056/NEJMoa2002032.
- Harrison L, Ramsden J. Guidance for surgical tracheostomy and tracheostomy tube change during the COVID-19 pandemic. London: ENT UK; 19 de marzo de 2020. Fecha de consulta: 6 de abril de 2020. Disponible en: https://www.entuk.org/tracheostomy-guidance-during-covid-19-pandemic
Fuentes
- Kwan a. Fok WG, Law KI, Lam SH. Tracheostomy in a patient with severe acute respiratory syndrome. Br J Anaesth. 2004;92:280-2. https://doi.org/10.1093/bja/aeh035.
- Leung GM, Hedley AJ, Ho L-M, Chau P, Wong IO, Thach TQ, et al. The epidemiology of severe acute respiratory syndrome in the 2003 Hong Kong epidemic: An analysis of all 1755 patients. Ann Intern Med. 2004;141:662-73.
- Loeb, Mark, McGeer A, Henry B, Ofner M, Rose D, Hlywka T, et al. SARS among critical care nurses, Toronto. Emerg Infect Dis. 2004;10:251-5. https://doi.org/10.3201/ eid1002.030838
- Meng L, Wang C, Li J, Zhang J. Early vs late tracheostomy in critically ill patients: a systematic review and meta- analysis. Clin Respir J. 2016;10:684-92. https://doi. org/10.1111/crj.12286.
- Murthy S, Gomersall CD, Fowler RA. Care for critically ill patients with COVID-19. JAMA. [Published online] 11 Marzo de 2020. https://doi.org/10.1001/jama.2020.3633.
- Patel ZM, Fernandez-Miranda J, Hwang PH, Nayak JV, Dodd R, Sajjadi H, et al. Precautions for endoscopic transnasal skull base surgery during the COVID-19 pandemic. Neurosurgery. 2020 (en prensa).
- Siempos I, Ntaidou TK, Filippidis FT, Choi AMK. Effect of early versus late or no tracheostomy on mortality and pneumonia of critically ill patients receiving mechanical ventilation: a systematic review and meta-analysis. The Lancet. Respir Med. 2015;3:150-8. https://doi. org/10.1016/S2213-2600(15)00007-7.
- Sociedade brasileira de cirurgia de cabeça e pescoço [Internet]. Recomendação da SBCCP para traqueostomias e manejo da via aérea em casos suspeitos ou confirmados de covid-19. São Paulo: 18 de marzo de 2020. P. 4.
Lecturas Recomendadas
- Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello [Internet]. Comisión de cabeza y cuello y base de cráneo de la SEORL- CCC. Recomendaciones de la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello para la realización de traqueotomías en relación a pacientes infectados por coronavirus covid-19. Madrid: SEORL-CCC; marzo de 2020.
- Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello [Internet]. Recomendaciones para la atención al paciente portador de un estoma traqueal durante la pandemia de COVID-19. Maddrid: SEORLCCC; 26 de marzo de 2020.
- Società Italiana di Otorinolaringologia e Chirugia Cervico- Faciale [Internet]. La tracheostomia in pazienti affetti da COVID-19. Roma: SIOeChCF; 25 de marzo de 2020.
- Tong CCL, Kleinberger AJ, Paolino J, Altman KW. Tracheotomy timing and outcomes in the critically ill. Otolaryngology Head and Neck Surgery 2012;147: 44–51.
- van Doremalen, Neeltje et al. Aerosol and surface stability of SARS-CoV-2 as compared with SARS-CoV-1. New Eng J Med. 2020 (In press)
- Wang R, Pan C, Wang X, Xu F, Jiang S, Li M. The impact of tracheotomy timing in critically ill patients undergoing mechanical ventilation: A meta-analysis of randomized controlled clinical trials with trial sequential analysis. Heart Lung. 2019;48:46–54.
- Wei WI, Tuen HH, Ng RW, Lam LK. Safe tracheostomy for patients with severe acute respiratory syndrome. Laryngoscope. 2003;113:1777-9. https://doi.org/10.1097/00005537-200310000-00022.
- Wu C, Chen X, Cai Y, Xia J, Zhou X, Xu S, et al. Risk factors associated with acute respiratory distress syndrome and death in patients with coronavirus disease 2019 pneumonia in Wuhan, China. JAMA Internal Medicine. 13 de marzo de 2020. (en prensa). https://doi. org/10.1001/jamainternmed.2020.0994.