- En hospitales universitarios se recomienda restringir la entrada al quirófano a personal en entrenamiento 2, sin embargo, esto se regirá de acuerdo a las normativas de cada institución universitaria.
- A todo paciente que se lleve a cirugía de urgencias idealmente se le debe practicar una prueba para COVID-19 3, y el paciente debe estar aislado el tiempo de espera del resultado de la misma, pero de no contar con lo anterior, se plantea:
- Aplicar cuestionario para evaluar la probabilidad de estar infectado (ver anexo 1). Dada la fase actual de la pandemia este es un recurso opcional.
Anexo 1. Cuestionario para pacientes que requieran cualquier tipo de procedimiento
Nombre del paciente:
Cédula paciente:
Edad:
Teléfono de contacto:
Fecha del procedimiento:
Procedimiento a realizar:
Marque con una X su respuesta:
1. ¿Ha presentado alguno de los siguientes síntomas?Fiebre Sí _____ No________
|
*Se considera un paciente de alto riesgo aquel que ha respondido afirmativamente al menos alguno de los síntomas o a cualquiera del numeral 2 a 4.
- Realizar tomografía computarizada TAC de Tórax 3, y de no estar disponible realizar radiografía de tórax o ecografía de tórax (de acuerdo a la disponibilidad de personal entrenado) 8.
-
De no contar con las anteriores opciones, dada la fase de la pandemia en la que nos encontramos, todo paciente deberá manejarse como sospechoso o positivo, lo que implica el uso del EPP completo.
- En caso de llevar al paciente a una tomografía, por cualquier otro motivo diagnostico, siempre deberá realizarse tomografía de tórax complementaria.
- Es de anotar, que el riesgo de infección por COVID-19, no es el único riesgo del paciente y no debe sobreponerse sobre otros factores de riesgo, tales como otra infección activa, estado nutricional, enfermedad metabólica no controlada, entre otros.
- No hay sustituto para el buen juicio quirúrgico (figura 1).
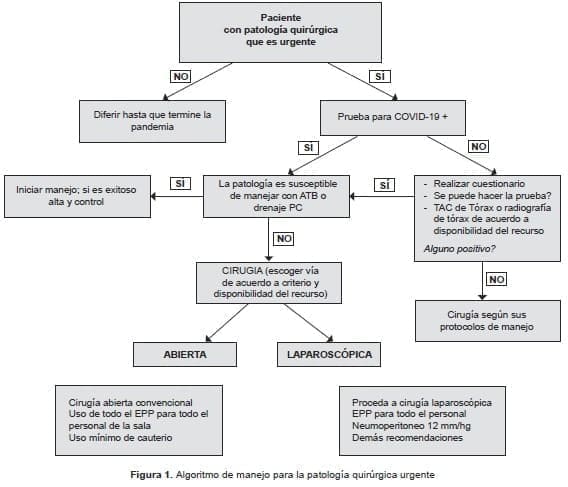
Recomendaciones para los pacientes COVID-19 positivos
- Se debe realizar cirugía por vía abierta con restricciones en el uso de energía para minimizar la producción de humo quirúrgico. Sin embargo, si el beneficio del procedimiento laparoscópico supera el riesgo, el procedimiento laparoscópico se podría realizar de acuerdo al criterio del cirujano, siempre y cuando se cuente con EPP completo. Hasta la fecha no se ha demostrado que la generación de aerosoles sea mayor en la vía laparoscópica en comparación con la vía abierta 9.
- Para los procedimientos laparoscópicos considerados urgentes y necesarios, se recomienda enfáticamente considerar la posibilidad de contaminación viral durante la laparoscopía (aunque se desconoce si el coronavirus tiene esta propiedad, que se ha visto con otros virus) 10 y por lo tanto evaluar el uso de dispositivos para filtrar el CO2 liberado y de esta forma evitar la generación de aerosoles de partículas virales.
Consideraciones técnicas para cirugía laparoscópica
- Usar cualquier tipo de energía, lo mínimo necesario
- Tener más de un equipo de succión permanente en el campo quirúrgico.
- Usar presiones de neumoperitoneo bajas (10 a 12 mmHg), sin que se ponga en peligro el acto quirúrgico.
- Usar trocares de 5 mm en lo posible y la menor cantidad posible. Idealmente trocares con balón retenedor.
- Evitar las fugas de aire si hay escapes alrededor del trocar, obliterar con sutura o pinzas
- Para la evacuación del neumoperitoneo, considerar el uso liberal de dispositivos de succión para remover los aerosoles y el humo quirúrgico.
-
No evacuar el neumoperitoneo de forma abrupta
- Todo el personal de la sala de cirugía debe contar con el equipo de protección personal completo (EPP). Se hace énfasis especial en uso de mascara N95, que filtra gotas mayores a 300 μm (algunos autores hablan que las gotas del COVID-19 oscilan entre 20 a 400 μm, pero no está del todo establecido el tamaño del aerosol responsable de la infección) 4,11,12. Respecto a la seguridad del N95, en el hospital de Zhongan de la universidad de Wuhan, en 493 profesionales de la salud expuestos a pacientes COVID-19 positivos, los que usaron mascaras N95 presentaron menos tasa de infección, razón por la cual se recomienda su uso de forma rutinaria con pacientes infectados o de alto riesgo 13.
- En relación a las mascarillas elastoméricas, son mascaras ajustadas de media careta que están hechas de material sintético o de goma, lo que permite desinfectarlas, limpiarlas y reutilizarlas repetidamente. Están equipadas con cartuchos de filtro que son reemplazables.Por su diseño permiten la exhalación a través de una válvula y por lo tanto se recomienda el uso de tapabocas por encima de esta para garantizar el medio estéril durante la exhalación 12.
- Se debe considerar llevar a procedimiento quirúrgico aquellos pacientes en los que el manejo médico de una afección quirúrgica haya fracasado.
Recomendaciones para el manejo de la sala COVID-19 12,14
- Se debe designar una sala de cirugía para el manejo de los pacientes COVID-19 positivos, y si es posible debería ser una sala que cuente con presión negativa, para reducir la diseminación del virus más allá de la sala de cirugía. Donde no se cuente con esta opción, las cirugías se deben realizar en un quirófano con buena ventilación, es decir, una alta tasa de intercambios de aire por hora (6-12 recambios).
- Se debe disminuir el tráfico y el flujo de aire contaminado cerrando todas las puertas del quirófano durante la cirugía, con solo una posible ruta de entrada / salida.
- Se debe ingresar a la sala solo el equipo y los medicamentos necesarios para el procedimiento, para reducir la cantidad de elementos que necesiten limpieza o desecho después del mismo.
- Durante la inducción anestésica e intubación, solo deben estar en el quirófano el anestesiólogo y la circulante. No debe ingresar más personal a la sala de cirugía.
- El paciente debe ser transportado hacia y desde la sala de cirugía en la que se realizará el procedimiento, a lo largo de una ruta designada, con un contacto mínimo con los demás pacientes y usando una mascarilla facial. La recuperación post anestésica se debe realizar en el mismo quirófano.
- Los pacientes con cáncer son más susceptibles a una infección que las personas sin patología oncológica, por lo tanto, estos pacientes pueden tener un mayor riesgo de COVID-19 y tener un peor pronóstico. Por ello, los pacientes con cáncer, el personal de la salud que está en contacto con ellos y sus familias tienen que conocer y aplicar las medidas de protección de contacto y extremar las precauciones para evitar contraer la infección 15.
Recomendaciones generales para el manejo de las patologías quirúrgicas más frecuentes en urgencias en pacientes positivos para COVID-19 16
Apendicitis aguda no complicada:
Según el criterio del cirujano y la condición del paciente, se puede considerar iniciar el manejo médico con antibiótico. Existe alguna evidencia que sugiere que los pacientes con apendicitis no complicada pueden tratarse con antibióticos por vía intravenosa inicialmente y luego oral. La tasa de fracaso de este enfoque puede variar de 30-50% y esta principalmente relacionada con la presencia de apendicolito y/ o extensión de la enfermedad fuera del cuadrante inferior derecho, generalmente evidenciada en tomografía.
Sin embargo, pese a lo anterior, debe considerarse la apendicectomía de estancia hospitalaria corta o ambulatoria, en cuanto al menor uso de recursos (estancia hospitalaria, uso prolongado de antibióticos, reingreso, analgésicos) en estas circunstancias y esa decisión debe basarse en el juicio del cirujano.
Apendicitis complicada:
La apendicitis complicada puede tratarse según los criterios de la práctica habitual.
Los pacientes que no respondan al manejo medico deben llevarse a procedimiento quirúrgico; el fracaso de este enfoque esta igualmente relacionado con la presencia de apendicolito y/ o extensión de la enfermedad fuera del cuadrante inferior derecho, generalmente evidenciada en tomografía.
- Todos los pacientes con un plastrón apendicular susceptibles de manejo médico, deben recibir antibióticos por vía intravenosa hasta mejorar clínicamente, seguido de la transición a antibióticos por vía oral.
- Los pacientes con absceso periapendicular deben someterse a drenaje percutáneo, si está disponible en la institución.
- Los pacientes con evidencia de perforación pueden tratarse con drenaje percutáneo o cirugía, según la condición del paciente.
Colelitiasis sintomática:
El principal objetivo terapéutico en los pacientes con colelitiasis sintomática y colecistitis crónica debe ser el control del dolor; una vez esto se logre, la cirugía debe realizarse de manera electiva.
En aquellos pacientes sin respuesta al tratamiento o empeoramiento de los síntomas, considerar colecistectomía laparoscópica.
Coledocolitiasis:
Los pacientes con coledocolitiasis sin signos de colangitis pueden tratarse de forma expectante.
Para aquellos con cálculos más grandes, en los que no se espera que el cálculo transite espontáneamente hacia el duodeno, se recomienda una colangiopancreatografía retrograda endoscópica (CPRE) con esfinterotomía, seguida de colecistectomía electiva.
Se deben tomar las precauciones adecuadas para la CPRE en pacientes con infección por COVID-19, ya que es considerado un procedimiento con aerosolización. Considerar la necesidad de realizar exploración de la vía biliar en aquellos pacientes en donde no esté disponible la CPRE o tengan antecedentes quirúrgicos que no permitan realizar la misma, e inclusive la realización de derivación transparieto-hepática, de acuerdo a cada caso.
Colecistitis aguda:
Los pacientes clasificados ASA I o II con colecistitis aguda y clasificación de Tokio grado I o II, deben someterse a una colecistectomía laparoscópica para minimizar la estancia hospitalaria.
Para los pacientes con múltiples comorbilidades, ASA III o superior, o sin sala de cirugía disponible, se sugiere manejo medico con antibiótico por vía intravenosa. Aquellos pacientes que no mejoran clínicamente con antibióticos o con colecistitis aguda y clasificación de Tokio grado III, deben someterse a colecistostomía percutánea o abierta, de acuerdo a la disponibilidad de recursos de la institución.
Colangitis:
En los pacientes con colangitis se sugiere iniciar con manejo antibiótico vía intravenosa de amplio espectro y reanimación, a lo cual responden a menudo. Para los pacientes que no mejoran clínicamente y aquellos con sepsis, se sugiere realizar CPRE y esfinterotomía, tomando las precauciones de protección adecuadas para la CPRE en pacientes con infección por COVID-19, ya que es considerado un procedimiento con generación de aerosoles.
Si existe colecistitis concomitante, la colecistostomía percutánea puede ser una opción a tener en cuenta. La colecistectomía debe realizarse de manera tardía. Considerar la necesidad de realizar exploración de la vía biliar en aquellos pacientes en donde no esté disponible la CPRE o tengan antecedentes quirúrgicos que no permitan realizar la misma, e inclusive la realización de derivación transparietohepática, de acuerdo a cada caso.
Absceso anorectal:
Los abscesos anorectales que son superficiales y localizados pueden tratarse a través de drenaje con anestesia local, según el criterio del cirujano.
El drenaje de abscesos más grandes no debe retrasarse, con el fin de garantizar un drenaje inicial adecuada, evitar la extensión de la enfermedad a una infección más profunda y acortar la estancia hospitalaria.
Infecciones de tejidos blandos:
Los abscesos superficiales y localizados pueden tratarse a través de drenaje con anestesia local. Según el criterio del cirujano, se recomienda el drenaje de abscesos más grandes o aquellos con un componente intramuscular, en el quirófano, para garantizar un drenaje inicial adecuado y acortar la estancia hospitalaria. Los pacientes con sospecha de infecciones necrosantes de tejidos blandos deben ser llevados a desbridamiento urgente.
Enfermedad diverticular:
La diverticulitis no complicada se puede manejar de forma habitual y ambulatoria.
Para la enfermedad diverticular complicada se recomienda:
- Los pacientes con enfermedad diverticular complicada Hinchey I, de acuerdo a la presencia o no de signos de respuesta inflamatoria, tolerancia a la vía oral y control del dolor, pueden ser manejados ambulatoriamente con antibiótico vía oral, o según criterio del cirujano, iniciar antibióticos por vía intravenosa con transición a antibióticos por vía oral y posterior egreso.
- Los pacientes que presentan enfermedad diverticular complicada Hinchey II, deberán ser llevados a drenaje percutáneo, o laparoscópico de no ser disponible el drenaje percutáneo, manejo antibiótico intravenoso y reposo intestinal. Considerar planes de alta temprana de acuerdo a los recursos institucionales.
- Los pacientes que presentan enfermedad diverticular complicada Hinchey III- IV deben someterse a cirugía.
- Evitar anastomosis en estos pacientes.
- Los pacientes que fracasan en el manejo médico, deben ser llevados a cirugía.
Neumoperitoneo, Isquemia Intestinal, Obstrucción Intestinal:
Los pacientes con sospecha de perforación, isquemia u obstrucción intestinal no susceptible de manejo médico o sin respuesta al mismo, deben ser llevados a cirugía de urgencia. El tratamiento no quirúrgico de la obstrucción intestinal con antecedente quirúrgico en donde la principal sospecha es adherencias, puede ser instaurado de forma habitual de acuerdo a criterio del cirujano tratante y la respuesta al manejo médico de cada paciente, con una evaluación juiciosa de la evolución del mismo.
Trombosis o necrosis hemorroidal aguda:
La mayoría de las afecciones hemorroidales agudas son de manejo médico según el criterio del cirujano.
Considerar de acuerdo a la presentación de la enfermedad, procedimientos menores bajo anestesia local. Los procedimientos quirúrgicos de emergencia deben reservarse para pacientes con hemorragias significativas o que no responden al manejo médico o procedimiento menor instaurado.
Necrosis pancreática:
Las indicaciones quirúrgicas para esta patología no cambian, en general se recomienda el enfoque “por pasos” 17.
Síndrome compartimental agudo:
Las indicaciones de manejo quirúrgico no cambian y se sugiere el manejo habitual de esta patología.
Toracostomía cerrada:
Las patologías en las cuales se indica este procedimiento son las habituales. Debe realizarse con anestesia local y en la unidad de cuidados intensivos o urgencias.
Complicaciones urgentes en pacientes oncológicos:
Debería priorizarse el tratamiento de la infección por el virus sobre el oncológico, a excepción de situaciones urgentes (perforación, obstrucción, sangrado). Se sugiere posponer el tratamiento quirúrgico o complementario con quimioterapia o radioterapia. En caso de necesitar cirugía, ésta debe incluir el procedimiento mínimo necesario y con menor posibilidad de complicaciones postoperatorias (considerar anestesia regional, uso de stent, o estomas derivativas, entre otros).
Trauma:
No se debe posponer la atención de los pacientes que ingresen por trauma. La capacidad para reanimación en pacientes que ingresan por trauma agudo y/o una cirugía de emergencia debe asegurarse en todos los centros hospitalarios que atienden urgencias de mediana y alta complejidad.
Se recomienda utilizar un enfoque hipotensor permisivo en todos los grupos, verificar agresivamente el estado de la potencial coagulopatía y corregirla tempranamente.
Minimizar el transporte de estos pacientes dentro del hospital y limitar el uso de imágenes para evitar los periodos de desinfección largos en las áreas de imaginología. Aumente en su lugar el examen clínico repetido y la ecografía a la cabecera del enfermo, lo anterior de acuerdo a la disponibilidad y la experiencia del equipo tratante 18.
Cumplimiento de normas éticas:
Elaborado y avalado por: Grupo de trabajo “Cirugía-ACC-COVID-19” de la Asociación Colombiana de Cirugía.
Consentimiento informado: Esta publicación es una revisión de la literatura, y como tal no hay necesidad de un consentimiento informado ni de aprobación del Comité de Ética Institucional.
Conflicto de intereses: Ninguno declarado por los autores.
Referencias – Cirugía de Urgencias COVID-19
- 1. Zheng MH, Boni L, Fingerhut A. Minimally invasive surgery and the novel coronavirus outbreak: Lessons learned in China and Italy. Ann Surg. 2020 Mar 26 [Online ahead of print]. doi: 10.1097/SLA.0000000000003924. Fecha de consulta: 30 Mar 2020.
- 2. Brindle M, Gawande A. Managing COVID-19 in surgical systems. Ann Surg. 2020; Publish Ahead. doi: 10.1097/SLA.0000000000003923.
- 3. Asociacion Española de Cirugia. Recomendaciones generales de atencion de la patologia quirurgica urgente en el contexto de la pandemia por COVID-19 (SARS cov-2). 2020;19. Fecha de consulta: 30 de marzo de 2020 Disponible en: https://www.aecirujanos.es/files/noticias/152/documentos/Recomendaciones_AEC_en_CIRUGIA_ DE_URGENCIASv2.pdf
- 4. Judson SD, Munster VJ. Nosocomial transmission of emerging viruses via aerosol-generating medical procedures. Viruses. 2019;11:940. Published online 2019 Oct 12. doi: https://doi.org/10.3390/v11100940
- 5. Pryor A. SAGES ans EAES recommendations regarding surgical response to COVID-19. 2020;1–8. Fecha de consulta: 30 Mar 2020. Disponible en: https://www.sages.org/recommendations-surgical-response-covid-19/
- 6. Barrett WL, Garber SM. Surgical smoke – A review of the literature. Is this just a lot of hot air? Surg Endosc. 2003;17:979-87. doi: https://doi.org/10.1007/s00464-002-8584-5.
- 7. Lei S, Jiang F, Su W, Chen C, Chen J, Mei W, et al. Clinical characteristics and outcomes of patients undergoing surgeries during the incubation period of COVID- 19 infection. EClinicalMedicine. 2020 Apr 5;100331. Online ahead of print. doi: https://doi.org/10.1016/j. eclinm.2020.100331.
Bibliografías – Cirugía de Urgencias COVID-19
- 8. Peng QY, Wang XT, Zhang LN, Chinese Critical Care Ultrasound Study Group (CCUSG). Findings of lung ultrasonography of novel corona virus pneumonia during the 2019–2020 epidemic. Intensive Care Med. 2020 Mar 12;1-2. Online ahead of print. doi: 10.1007/ s00134-020-05996-6.
- 9. Morris SN, Fader AN, Milad MP, Dionisi HJ. Understanding the “scope” of the problem: Why laparoscopy is considered safe during the COVID-19 pandemic. J Minim Invasive Gynecol. 2020;27:789-91. Epub 2020 Apr 3. doi: https://doi.org/10.1016/j.jmig.2020.04.002.
- 10. Alp E, Bijl D, Bleichrodt RP, Hansson B, Voss A. Surgical smoke and infection control. J Hosp Infect. 2006;62:1-5. doi: https://doi.org/10.1016/j.jhin.2005.01.014.
- 11. Al Sahaf OS, Vega-Carrascal I, Cunningham FO, Mc- Grath JP, Bloomfield FJ. Chemical composition of smoke produced by high-frequency electrosurgery. Ir J Med Sci. 2007;176:229–32.
- 12. Cook TM. Personal protective equipment during the COVID-19 pandemic – a narrative review. Anaesthesia. 2020 Apr 4. Fecha de consulta: 13 Abr 2020. doi: https://doi.org/10.1111/anae.15071
- 13. Wang X, Pan Z, Cheng Z. Association between 2019- nCoV transmission and N95 respirator use. J Hosp Infect. 2020 Mar 3. Online ahead of print. doi: https://doi. org/10.1016/j.jhin.2020.02.021.
- 14. Wong J, Goh QY, Tan Z, Lie SA, Tay YC, Ng SY, et al. Preparing for a COVID-19 pandemic: a review of operating room outbreak response measures in a large tertiary hospital in Singapore. Can J Anaesth. 2020 Mar 11;1-14. Online ahead of print. doi: 10.1007/s12630-020-01620-9.
Fuentes – Cirugía de Urgencias COVID-19
- 15. Liang W, Guan W, Chen R, Wang W, Li J, Xu K, et al. Cancer patients in SARS-CoV-2 infection: a nationwide analysis in China. The Lancet Oncology. Lancet Publishing Group; 2020;21. p. 335–7. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/32066541 Fecha de consulta: 30 Mar 2020.
- 16. American College of Surgeons. COVID-19: Guidance for triage of non-emergent surgical procedures. Online March 17, 2020. Fecha de consulta: 30 Mar 2020. Disponible en: https://www.facs.org/covid-19/clinical-guidance/triage
- 17. Van Santvoort HC, Besselink MG, Bakker OJ, Hofker HS, Boermeester MA, Dejong CH, et al. A step-up approach or open necrosectomy for necrotizing pancreatitis. N Engl J Med. 2010;362:1491–502.
- 18. NHS England and NHS Improvement. Clinical guide for the management of major trauma patients during the coronavirus pandemic. 26 March 2020 Version 1. Fecha de consulta: 30 de marzo de 2020. Disponible en: https://www.england.nhs.uk/coronavirus/wpcontent/ uploads/sites/52/2020/03/C0070-specialty-guide-major-trauma-clinical-guide-27-march-2020.pdf Fecha de consulta: 30 Mar 2020.