No se encuentran reportes en la literatura sobre el riesgo específico de trasmisión del virus SARSCoV-2 / COVID-19 en cirugía de mínima invasión, por lo que, para emitir recomendaciones específicas sobre las medidas de control del riesgo de trasmisión, se debe tener en cuenta lo que conocemos hasta ahora con respecto al SARSCoV-2 / COVID-19 9,12,13,19.
Debemos establecer que, basados en la mejor evidencia disponible, el SARS-CoV-2 COVID-19, es un patógeno respiratorio. Tanto el ARN como el virus infeccioso se detectan principalmente en muestras del tracto respiratorio.
Los viriones COVID-19 tienen un tamaño de aproximadamente 0,125 micras y se transmiten más comúnmente como gotas de agua respiratoria más grandes (> 20 micras). El virus también puede ser aerosolizado y transmitido en pequeñas gotas (<10 micras) en suspensión de gas. El tamaño de las partículas tiene implicaciones para el tiempo de suspensión y los requisitos de filtración. El ARN del SARS-CoV-2 / COVID-19 también se ha detectado en muestras de sangre y heces, pero se desconoce si el virus infeccioso está presente en estas muestras extrapulmonares 9,12,13,19.
Hasta la fecha, ningún estudio ha identificado el SARSCoV-2 en humo quirúrgico, e incluso si se encuentra, no se sabe si estas partículas virales son infecciosas. Además, aunque se puede detectar ARN viral en la sangre, no se ha documentado ninguna transmisión de SARS-CoV-2 / COVID-19 a través de esta ruta 13,20-22.
En retrospectiva, hemos podido aprender de otras epidemias virales, que el riesgo de transmisión de enfermedades virales con la laparoscopía es prácticamente nulo.
Aunque el SARS-CoV-2 / COVID-19 es una enfermedad nueva, la evidencia de virus respiratorios similares, como la gripe y otros coronavirus (Síndrome Respiratorio Agudo Severo – SARS y Síndrome Respiratorio del Medio Oriente – MERS-CoV), no ha demostrado transmisión de la enfermedad a través del neumoperitoneo ni del humo quirúrgico 9,13,21.
Por otro lado, el ADN viral de los patógenos transmitidos por la sangre, como la hepatitis B y el virus de la inmunodeficiencia humana (VIH), se ha detectado en el humo quirúrgico después del uso de energía durante la cirugía (por ejemplo, electrocirugía), pero no hay evidencia que indique que el uso de electrocirugía durante la laparoscopia aumente el riesgo de transmisión de la enfermedad a través del humo quirúrgico o el neumoperitoneo 5,6.
Además, la cirugía en pacientes con VIH, hepatitis B y C ha estado en curso durante décadas, sin documentar un mayor riesgo de transmisión para los cirujanos, anestesiólogos o el resto del personal en el quirófano por el uso de neumoperitoneo. Por lo cual las técnicas laparoscópicas que minimizan significativamente la exposición de los cirujanos a los patógenos transmitidos por la sangre son preferidas a la laparotomía 12,19,20-22.
Durante la cirugía gastrointestinal el uso del bisturí y la apertura del tracto digestivo pueden generar aerosoles.
La laparoscopia supone la interposición de una barrera física entre el cirujano y la posible fuente de contagio, evitándose la exposición directa del cirujano a los aerosoles potencialmente contaminados con el virus y la infección cruzada.
Si bien los sistemas de evacuación y filtración de humo se pueden usar tanto en cirugía abierta como laparoscópica, la laparoscopia ofrece la ventaja única de poder contener casi por completo el neumoperitoneo y el humo quirúrgico en la cavidad abdominal. Junto con los puertos laparoscópicos herméticos, se puede utilizar un sistema de evacuación / filtración para minimizar la liberación de virus potenciales en el aire de la sala de cirugía, mientras se evacua simultáneamente el humo quirúrgico de forma activa o pasiva.
Lo cual contrasta con la evacuación de humo quirúrgico durante una cirugía abierta o una laparotomía, donde la contención del humo quirúrgico es desafiante o casi imposible.
El evacuador de humo quirúrgico en cirugía abierta debe estar idealmente a un máximo de 2 cm de la fuente, con una pérdida de captura del humo quirúrgico hasta del 50% por cada 1 cm de distancia de la fuente que lo produce 18-22.
Las cirugías mínimamente invasivas transanales, aunque se han llevado a cabo extremando precauciones en China, presentan un alto riesgo de generación de aerosoles y exposición directa prolongada del cirujano durante el tiempo perineal. Además, el uso de estomas (definitivas y temporales) puede generar otro foco de transmisión del virus, tanto para los cuidadores del paciente como para los trabajadores de la salud 19,21,22.
De acuerdo con lo anterior, diferentes grupos quirúrgicos en el mundo han propuesto sistemas para evacuar el neumoperitoneo hacia sistemas cerrados de succión o presión negativa, con trampas de agua y filtros de alta eficiencia, que permitan un mayor grado de control de las partículas que salen de las cavidades del paciente, durante y al finalizar el procedimiento quirúrgico.
Diferentes productos disponibles en el mercado podrían utilizarse también para retirar y filtrar los gases intraoperatorios como el CO2 y el humo quirúrgico, tal como lo recomienda SAGES en su última actualización el 30 de marzo de 2020, los cuales evacuan los gases de manera continua y segura durante procedimientos abiertos, laparoscópicos y endoscópicos, pero tienen un alto costo, lo que para nuestro medio puede ser una limitante 9,19.
Sin embargo, más allá de estas experiencias individuales reportadas, incluyendo el uso de insumos ya existentes en el quirófano que se adaptan para crear sistemas “hechos a mano”, de bajo costo, no existen estudios comparativos que evalúen su impacto clínico, ni en términos de contagio ni en efectividad para extraer de forma segura los gases intraoperatorios 18-22.
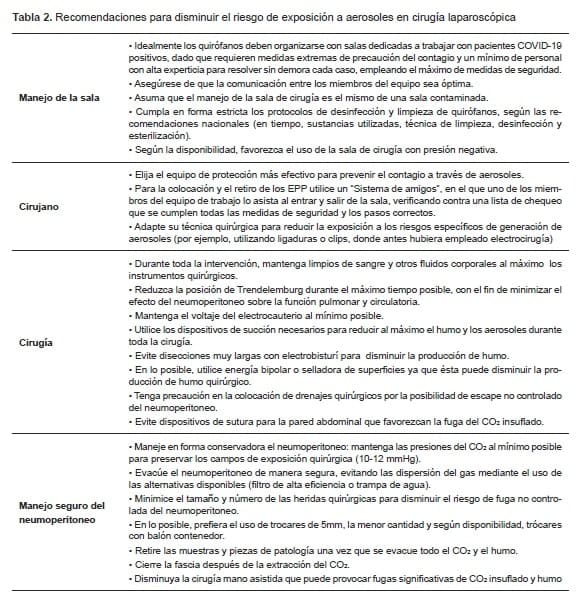
Entonces, se sugiere emplear las siguientes medidas de prevención en cirugía mínimamente invasiva (tabla 2), las cuales se han adaptado de las recomendaciones propuestas por SAGES, el RCS, la Intercollegiate General Surgery Guidance y las expuestas por Min en su publicación de Annals of Surgery para el manejo del COVID-19 en cirugía laparoscópica 9,13,20.
De acuerdo con lo anterior, al momento de escoger la vía de acceso ideal para un procedimiento quirúrgico se deben sopesar todos los factores propios de la condición del paciente, e incluir en esa balanza el riesgo de generación de aerosoles de partículas y su potencial transmisión, pero también el impacto positivo de la cirugía de mínima invasión que permite la recuperación más temprana y en casa para muchos pacientes, y disminuye otras posibles fuentes de contagio intrahospitalario, que en épocas de epidemia pueden afectar tanto a paciente como a los proveedores de la salud.
Medidas que adicionalmente favorecen la utilización eficiente de las camas y del recurso humano en salud 21,22.
(Lea También: Mascarillas Quirúrgicas a Propósito del COVID-19: Algunos Aspectos Técnicos)
Conclusión
Es claro que, al día de hoy, no se ha publicado información conclusiva que respalde la teoría de que los virus respiratorios se transmitan a través del humo quirúrgico o el neumoperitoneo. Por lo tanto, las alertas sobre los riesgos de la laparoscopia emitidas durante las primeras semanas de la pandemia deben ser analizadas con precaución y a la luz de la evidencia cambiante sobre el tema.
Tanto la cirugía abierta como la laparoscópica tienen el potencial de generar aerosoles de partículas y por lo tanto en ambos escenarios es fundamental la protección de todo el equipo de trabajo dentro del quirófano.
Existen diferentes medidas para la protección durante los PGA: los elementos de protección (EPP) se deben utilizar en todos los pacientes atendidos (incluso aquellos con baja sospecha, dada la probabilidad de que se trate de pacientes asintomáticos, pero COVID-19 positivos).
En caso de pacientes sospechosos y COVID-19 positivos, se deben extremar las medidas de protección de todo el personal que atiende al paciente en el periodo perioperatorio.
En todos los procedimientos durante la época de pandemia, se deben buscar las estrategias más efectivas para controlar las potenciales fuentes de trasmisión y minimizar la exposición del personal en los momentos de mayor riesgo, relacionados con el manejo de la vía aérea y las cavidades del paciente 9,15,19,21.
Cumplimiento de normas éticas
Consentimiento informado: Esta publicación es una revisión de la literatura, y como tal no hay necesidad de un consentimiento informado ni de aprobación del Comité de Ética Institucional.
Declaración de conflicto de intereses: Los autores no declaran ningún conflicto de interés.
Fuentes de financiación: Recursos propios de los autores.
Agradecimientos: a Juanita Ayala por la ilustración.
Referencias
- 1. Organización Mundial de la Salud. Prevención y control de infecciones de infecciones respiratorias agudas propensas a epidemias y pandemias en el cuidado de la salud. 2014. Disponible en: https://www.paho.org/hq/dmdocuments/2014/2014-cha-prevencion-control-atencion-sanitaria.pdf
- 2. Bourouiba L, Dehandschoewercker E, Bush J. Violent expiratory events: On coughing and sneezing. J Fluid Mech. 2014;745:537–63.
- 3. World Health Organization (WHO). Modes of transmission of virus causing COVID-19: implications for IPC precaution recommendations. Scientific brief. 29 March 2020. Disponible en: https://www.who.int/news-room/commentaries/detail/modes-of-transmission-of-virus-causing-covid-19-implications-for-ipc-precaution-recommendations
- 4. Del Río C, Malani PN. COVID-19 – New insights on a rapidly changing epidemic. JAMA. 2020 February 28 [Online ahead of print]. https://doi/10.1001/jama.2020.3072
- 5. Xiao F, Tang M, Zheng X, Liu Y, Li X, Shan H. Evidence for gastrointestinal infection of SARS-CoV-2. Gastroenterology. March 2020. https://doi/10.1053/j.gastro.2020.02.055
- 6. Brat GA, Hersey SP, Chhabra K, Gupta A, Scott J. Protecting surgical teams during the COVID-19 outbreak: A narrative review and clinical considerations. Annals of surgery. 2020 [Online ahead of print]. Disponible en: https://umbraco.surgeons.org/media/5164/covid-surgery_vf.pdf
- 7. Tang JW, Li Y, Eames I, Chan PK, Ridgway GL. Factors involved in the aerosol transmisión of infection and control of ventilation in healthcare premises. Journal of Hospital Infection. 2006;64:100-14. https://doi/10.1016/j.jhin.2006.05.022
- 8. Zemouri C, de Soet H, Crielaard W, Laheij A. A scoping review on bio-aerosols in healthcare and the dental environment. PLoS ONE. 2017;12: e017800. https://doi/10.1371/journal.pone.0178007
- 9. SAGES. Resources for smoke & gas evacuation during open, laparoscopic, and endoscopic procedures. 2020 March 29. Disponible en: https://www.sages.org/resources-smoke-gas-evacuation-during-open-laparoscopic-endoscopic-procedures/
Bibliografías
- 10. Siegel JD, Rhinehart E, Jackson M, Chiarello L, and the Healthcare Infection Control Practices Advisory Committee. 2007 Guideline for isolation precautions: Preventing transmission of infectious agents in healthcare settings. Am J Infect Control. 2007;35:S65-164. https://doi/10.1016/j.ajic.2007.10.007
- 11. Alp E, Bijl D, Bleichrodt RP, Hansson B, Voss A. Surgical smoke and infection control. J Hosp Infect. 2006;62:1-5.
- 12. Zheng MH, Boni L, Fingerhut A. Minimally invasive surgery and the novel coronavirus outbreak: Lessons learned in China and Italy. Annals of Surgery. 2020 Mar 26. https://doi/10.1097/SLA.0000000000003924
- 13. The Royal College of Surgeons on Edinburgh. Intercollegiate General Surgery Guidance on COVID-19 update. Disponible en: https://www.rcsed.ac.uk/newsgeneral-surgery-guidance-on-covid-19-update consultado el 31 de marzo 2020
- 14. Pryor A. SAGES ans EAES recommendations regarding surgical response to COVID-19. 2020;1–8. Disponible en: https://www.sages.org/recommendations-surgical-response-covid-19/ [cited 2020 Mar 30].
- 15. American College of Surgeons. COVID-19 Guidelines for Triage of Emergency General Surgery Patients. Updated March 25, 2020. Disponible en: https://www.facs.org/covid-19/clinical-guidance/elective-case/emergency-surgery
- 16. Asociación Española de Cirujanos. Documentos de posicionamiento y recomendaciones de la AEC en relación con la cirugía y COVID-19. Disponible en: https://www.aecirujanos.es/Documentos-de-posicionamiento-y-recomendaciones-de-la-AEC-en-relacion-con-la-cirugia-y-COVID19_es_1_152.html
- 17. Royal College of Obstetricians & Gynaecologist (RCOG) / British Society for Gynaecological Endoscopy (BSGE). Statement on gynaecological laparoscopic procedures and COVID-19. Disponible en: https://mk0britishsociep8d9m.kinstacdn.com/wp-content/uploads/2020/03/ Joint-RCOG-BSGE-Statement-on-gynaecological-laparoscopic- procedures-and-COVID-19.pdf
- 18. American Association of Gynecologic Laparoscopists (AAGL). COVID-19: Joint Statement on Elective Surgeries. Disponible en: www.aagl.org/news/covid-19-jointstatement- on-elective-surgeries.
Fuentes
- 19. Balibrea JM, Badia JM, Rubio I, Antona EM, Alvarez E, García S, et al. Manejo quirúrgico de pacientes con infección por COVID-19. Recomendaciones de la Asociación Española de Cirujanos. Cir Esp. 2020. https://doi/10.1016/j.ciresp.2020.03.001
- 20. Snyman L, Makulana T, Makin JD. A randomised trial comparing laparoscopy with laparotomy in the management of women with ruptured ectopic pregnancy. S Afr Med J. 2017;107: 258-263. https://doi/10.7196/SAMJ.2017.v107i3.11447.
- 21. Morris SN, Fader AN, Milad MP, Dionisi HJ. Understanding the “scope” of the problem: Why laparoscopy is considered safe during the COVID-19 pandemic. J Minim Invasive Gynecol. 2020 Apr 2. https://doi/10.1016/j.jmig.2020.04.002.
- 22. Brücher B, Nigri G, Tinelli A, Lapeña JF, Espin-Basany E, Macri P, et al. COVID-19: Pandemic surgery guidance. EDP Sciences. 2020. https://doi/10.1051/fopen/2020002