Tratamiento
Una vez diagnosticada la isquemia arterial aguda en las extremidades, se debe iniciar de inmediato el tratamiento y remitir al paciente al cirujano vascular lo antes posible. Siempre se debe tener presente que ‘el tiempo es tejido’, pues la viabilidad del tejido puede no depender del cirujano vascular, sino del tiempo que se tarde en ser remitido al servicio18.
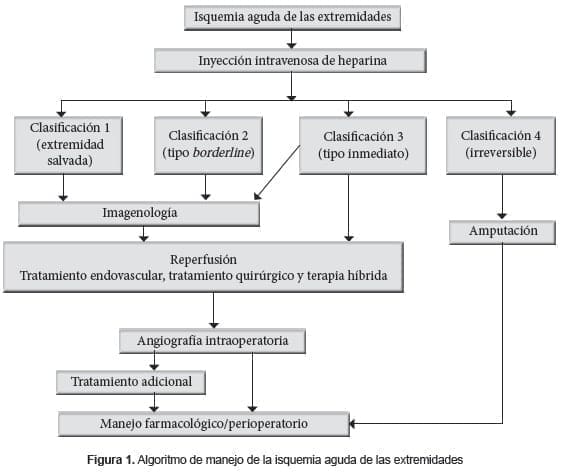
Mientras se lleva a cabo este proceso, se deben ejecutar medidas terapéuticas primarias, como la administración de oxígeno por medio de una máscara facial 19,20, la infusión intravenosa de líquidos y la vigilancia de la producción de orina, ya que estos pacientes se encuentran deshidratados y tienen riesgo de presentar falla renal 21-23. En la figura 1, se presenta el algoritmo recomendado para el tratamiento de la isquemia aguda de las extremidades.
Anticoagulación
Una vez hecho el diagnóstico de isquemia arterial aguda de las extremidades, se debe comenzar de inmediato la heparinización sistémica 24,25.
Probablemente, la mejor alternativa es la heparina sódica intravenosa en bolo en el momento del diagnóstico. Esta forma de anticoagulación permite una rápida reversión, si se precisa para la cirugía. La anticoagulación es necesaria para impedir la progresión de la trombosis distal a la zona de la oclusión arterial y para preservar la circulación colateral.
Embolectomía
La extracción del material embólico y la cola secundaria del trombo mediante un catéter con balón (Fogarty), sigue siendo el tratamiento de elección en la isquemia de origen embólico. Se debe tener en cuenta que, en este tipo de isquemia, las arterias se encuentran más o menos sanas y la isquemia se debe a la oclusión por un material embólico generado a distancia, habitualmente desde el corazón. Esto significa que el tratamiento más adecuado es extraer el material embólico 26,27.
Angioplastia: endoprótesis o derivación
Cuando la isquemia arterial aguda de las extremidades es de origen trombótico, el mecanismo fisiopatológico es diferente al producido por un émbolo. En el primer caso, la lesión primaria está en la propia arteria, generalmente en una placa de ateroma que se complica, produciendo una obstrucción de la arteria y el temido trombo secundario distal.
En este caso, por tanto, la obstrucción no puede solucionarse completamente mediante un catéter con balón porque la lesión es intrínseca a la pared arterial. Sin embargo, en el tratamiento inicial de la isquemia aguda de origen trombótico también se puede intentar retirar el trombo secundario mediante un catéter con balón. Posteriormente, la arteriografía intraoperatoria permitirá decidir cuál es el tratamiento más apropiado. Se puede decir que, en el caso de lesiones focales, suele ser la angioplastia con endoprótesis (stent) y, cuando las lesiones son más extensas, la derivación vascular 28-30.
Trombectomía mecánica endovascular
Los tratamientos mecánicos podrían obviar o complementar la necesidad de utilizar agentes trombolíticos que aumentan el riesgo de hemorragia 31. La trombectomía mecánica endovascular ha demostrado ser eficaz y segura 32. La combinación de la trombectomía mecánica con la trombólisis intraarterial puede ser un tratamiento prometedor. La recanalización es uno de los factores más importantes en la fase aguda isquémica por oclusión de un gran vaso 33. Tanto para el tratamiento con reperfusión sistémica como el endovascular, la recanalización es un marcador habitualmente utilizado para comparar y valorar la eficacia del tratamiento. Centrándonos en el tratamiento endovascular, la escala más usada para valorar el grado de reperfusión es la Trombolysis in Cerebral Infarction Scale 34.
Conclusión
La isquemia aguda de una extremidad es una emergencia vascular caracterizada por dolor, hinchazón y pérdida de la función de la extremidad, además de la necrosis de los tejidos. El grado de daño tisular depende de la magnitud de la red colateral. La importante destrucción tisular no sólo se manifiesta por los daños en la extremidad afectada, sino también, por los efectos que ponen en peligro todo el organismo 35.
En el tratamiento de la isquemia arterial aguda de las extremidades, el pronóstico del daño local y la supervivencia varían según la precisión de la evaluación y las rápidas intervenciones terapéuticas, incluyendo la nueva irrigación o la amputación.
La tomografía computarizada preoperatoria y la angiografía intraoperatoria son extremadamente útiles para lograr un diagnóstico preciso y poder optar por el mejor tratamiento 36.
Cumplimiento de normas éticas Consentimiento informado: este estudio es una revisión bibliográfica y, como tal, no hay necesidad de un consentimiento informado ni de la aprobación del Comité de ética institucional.
Conflicto de intereses: no existe ninguno.
Fuentes de financiación: este estudio fue financiado por los autores.
Referencias
- 1. San Norberto G, Brizuela S, Merino D, Vaquero P. Isquemia aguda de las extremidades. Medicine. 2013;11:2677-83. https://doi.org/10.1016/S0304-5412(13)70681-4
- 2. Lukasiewicz A. Treatment of acute lower limb ischaemia. Vasa. 2016;45:213-21. https://doi.org/10.1024/0301-1526/a000527
- 3. Cheng C, Cheema F, Fankhauser G, Silva M. Enfermedad arterial periférica. Editores: Towsend C, Beauchamp D, Evers M, Mattox K. Sabiston Tratado de cirugía: Fundamentos biológicos de la práctica quirúrgica moderna. 20th edición. USA: Elsevier; 2016. P. 1754-1805.
- 4. Davies B, Braithwaite BD, Birch PA, Poskitt KR, Heather BP, Earnshaw JJ. Acute leg ischemia in Gloucestershire. Br J Surg. 1997;84:504-8. https://doi.org/10.1046/j.1365-2168.1997.02601.x
- 5. Michel T, Victor A, Jean BR, Marie LB, Martin B, Marianne B, et al. Guía ESC 2017 sobre el diagnóstico y tratamiento de la enfermedad arterial periférica, desarrollada en colaboración con la European Society for Vascular Surgery (ESVS). Rev Esp Cardiol. 2018;71:111.e1-e69. https://doi.org/10.1016/j.recesp.2017.12.015
- 6. Aristizábal P, Duque M, Ortega M, Berbesí DY. Caracterización de pacientes con isquemia crítica crónica de miembros inferiores. Rev CES Salud Pública. 2012;3:18-27.
- 7. Vallejo R, Rosa ME, Gómez P, Ortega E, Panadero FJ. Oclusión arterial aguda. Concejo General de Colegios Oficiales de Farmacéuticos. 2017. Fecha de consulta: 22 de julio de 2019. Disponible en: https://botplusweb.portalfarma.com/documentos/2017/2/14/107966.pdf
- 8. Bhatt S, Wehbe C, Dogra VS. Phlegmasia cerulea dolens. J Clin Ultrasound. 2007;35:401-4. https://doi.org/10.1002/jcu.20317
Bibliografías
- 9. Perkins JM, Magee TR, Galland RB. Phlegmasia caerulea dolens and venous gangrene. Br J Surg. 1996;83:19-23. https://doi.org/10.1002/bjs.1800830106
- 10. Miller S, Causey MW, Schachter D, Anderson CH, Sing N. A case of limb ischemia secondary to paradoxical embolism. Vasc Endovascular Surg. 2010;44:604-8. https://doi.org/10.1177/1538574410374656
- 11. AbuRahma AF, Downham L. The role of paradoxical arterial emboli of the extremities. Am J Surg. 1996;172:214-7. https://doi.org/10.1016/S0002-9610(96)00155-9
- 12. Nageshwaran S, Nageshwaran S, Grewal P. Acute limb ischemia. Br J Hosp Med (Lond). 2012;73:C38-41. https://www.ncbi.nlm.nih.gov/pubmed/22411602
- 13. Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FG, et al. Inter-society consensus for the management of peripheral arterial disease. Int Angiol. 2007;26:81-157. https://doi.org/10.1016/j.jvs.2006.12.037
- 14. Martín A, Galindo A, Moñux G, Martínez I, Sánchez L, Serrano F. Isquemia arterial aguda. Medicine. 2017;12:2433-9. https://doi.org/10.1016/j.med.2017.09.011
- 15. Dehesa E, Hernández DA, Peña HG, Salas RR, Tamayo B, Rochin JL. Un caso raro de acidosis láctica persistente. Medicina Interna de México. 2017;33:03.
- 16. Purushottam B, Gujja K, Zalewski A, Krishnan P. Acute limb ischemia. Intervent Cardiol Clin. 2014;3:557-72. https://doi.org/10.1016/j.iccl.2014.07.004
- 17. Sociedad Argentina de Cardiología Área de Consensos y Normas. Consenso de enfermedad vascular periférica.Rev Argent Cardiol. 2015;83(Supl.3):101. Fecha de consulta: 21 de julio de 2019. Disponible en: https://www.sac.org.ar/wp-content/uploads/2016/01/consenso-de-enfermedad-vascular-periferica.pdf
Fuentes
- 18. Jack C, Wayne J. Rutherford’s Vascular Surgery. 8th edition. Washington, USA: Elsevier; 2014. P.1660-74
- 19. Sidawy A, Perler B. Rutherford’s Vascular Surgery and Endovascular Therapy. 9th edition. Washington, USA: Elsevier; 2019. P. 4371-404
- 20. Linnemann B, Schindewolf M, Zgouras D, Erbe M, Jarosch-Preusche M, Lindhoff-Last E. Are patients with thrombophilia and previous thromboembolism at higher risk to arterial thrombosis? Thromb Res. 2007;3:743-50. https://doi.org/10.1016/j.thromres.2007.07.014
- 21. Lijfering WM, Coppens M, van de Poel MH, Middeldorp S, Hamulyák K, Bank I, et al. The risk of arterial and venous thrombosis in hyperhomocysteinaemia is low and mainly depends on concomitant thrombophilic defects. Thromb Haemost. 2007;98:457-63. https://doi.org/10.1160/TH07-02-0138
- 22. Deitcher SR, Carman TL, Sheikh MA, Gomes M. Hypercoagulable syndromes: Evaluation and management strategies for acute limb ischaemia. Semin Vasc Surg. 2001;14:74-85. https://doi.org/10.1053/svas.2001.23156
- 23. De Moerloose P, Boehlen F. Inherited thrombophilia in arterial disease: A selective view. Semin Haematol.2007;44:106-13. https://doi.org/10.1053/j.seminhematol.2007.01.008
- 24. Sobel M, Verhaeghe R. Antithrombotic therapy for peripheral artery occlusive disease: American College of Chest Physicians evidence-based clinical practice guidelines (8th edition). Chest. 2008;133(Suppl):815s-43s. https://doi.org/10.1378/chest.08-0686
- 25. Kempe K, Starr B, Stafford JM, Islam A, Mooney A, Lagergren E, et al, Results of surgical management of acute thromboembolic lower extremity ischemia. J Vasc Surg. 2014;60:702-7. https://doi.org/10.1016/j.jvs.2014.03.273
Lecturas Recomendadas
- 26. Valle JA, Waldo SW. Current endovascular management of acute limb ischemia. Interv Cardiol Clin.2017;6:189-96. https://doi.org/10.1016/j.iccl.2016.12.003
- 27. Kashyap VS, Gilani R, Bena JF, Bannazadeh M, Sarac TP. Endovascular therapy for acute limb ischemia. J Vasc Surg. 2011;53:340-6. https://doi.org/10.1016/j. jvs.2010.08.064
- 28. Byrne RM, Taha AG, Avgerinos E, Marone LK, Makaroun MS, Chaer RA. Contemporary outcomes of endovascular interventions for acute limb ischemia. J Vasc Surg. 2014;59:988-95. https://doi.org/10.1016/j.jvs.2013.10.054
- 29. Taha AG, Byrne RM, Avgerinos ED, Marone LK, Makaroun MS, Chaer RA. Comparative effectiveness of endovascular versus surgical revascularization for acute lower extremity ischemia. J Vasc Surg. 2015;61:147-54. https://doi.org/10.1016/j.jvs.2014.06.109
- 30. Antoniou GA, Georgiadis GS, Antoniou SA, Makar RR, Smout JD, Torella F. Bypass surgery for chronic lower limb ischaemia. Cochrane Database Syst Rev. 2017;4:CD002000. https://doi.org/10.1002/14651858.CD002000.pub3
- 31. Wang Y, Xin H, Tan H, Wang H. Endovascular stent graft repair of complete persistent sciatic artery aneurysm with lower limb ischemia: A case report and review of the literature. SAGE Open Med Case Rep. 2019;7:1-7. https://doi.org/10.1177/2050313X19841462
- 32. Smith WS, Sung S, Starkman S, Saber JL, Kidwell CS, Gobin YP, et al. Safety and efficacy of mechanical embolectomy in acute ischemic stroke: Results of the MERCI Trial. Stroke. 2005;36:1432-8. https://doi.org/10.1161/01.STR.0000171066.25248.1d
Referencias Bibliográficas
- 33. Muli Jogi RK, Damodharan K, Leong HL, Tan ACS, Chandramohan S, Venkatanarasimha NKK, et al. Catheter-directed thrombolysis versus percutaneous mechanical thrombectomy in the management of acute limb ischemia: A single center review. CVIR Endovasc. 2018;1:35. https://doi.org/10.1186/s42155-018-0041-1
- 34. Rengel W, Romero G, De Freytas A, Sanchis JM, Guijarro J, Palmero DC. Trombectomía mecánica en el ictus: análisis retrospectivo en un año de experiencia. Intervencionismo. 2018;18:89-97. https://doi.org/10.30454/2530-1209.2018.18.3.2
- 35. Simon F, Oberhuber A, Floros N, Busch A, Wagenhäuser MU, Schelzig H, et al. Acute limb ischemia-much more than just a lack of oxygen. Int J Mol Sci. 2018;19:E374 https://doi.org/10.3390/ijms19020374
- 36. Hideaki O, Kentaro M, Yuko K. Acute Limb Ischemia.Ann Vasc Dis. 2018;11:443-8. https://doi.org/10.3400/avd.ra.18-00074