Sergio Hoyos
Palabras clave: cirugía general; medicina basada en la evidencia; ensayo clínico controlado aleatorio; investigación aplicada.
Las siguientes reflexiones son personales, basadas en un amplio estudio relacionado con mi especialidad médica y experiencia profesional. No son una crítica abierta y sin fundamento a la medicina basada en la evidencia, de la cual estoy convencido de los grandes aportes que ha traído a la práctica médica. Mucho menos trato de desvirtuar el valor esencial que trae consigo la lectura responsable y constante de los estudiantes y profesionales médicos.
Generalidades
La medicina basada en la evidencia surgió desde la década de los 80. Para muchos, solo se dio a conocer ampliamente con la publicación de una serie de artículos en JAMA en 1992, en la cual un grupo de expertos lanzó una propuesta para desarrollar nuevas habilidades en la búsqueda y aplicación del conocimiento que se desprende de los trabajos de investigación. Se podría decir que allí se plasmaron los pilares de la práctica de la medicina basada en la evidencia, al establecer que “La tradición y el razonamiento teórico de las ciencias básicas serán reemplazados por la evidencia de estudios controlados de asignación aleatoria (Randomized Controlled Trial, RCT) de alta calidad” 1.
Luego del indiscutible éxito y de la utilidad que ha tenido la medicina basada en la evidencia, en los últimos años han surgido algunas críticas de quienes no comparten el hecho de evaluar las ciencias básicas y el conocimiento adquirido en el tiempo (experiencia), además, de quienes cuestionan si todos los pacientes que vemos a diario ‘encajan’ dentro de los estrictos criterios de selección de los estudios controlados de asignación aleatoria 2-3.
Es claro que muchas de las guías que ha generado la medicina basada en la evidencia, han logrado impactar de manera real el manejo y la mortalidad de varias entidades (asma, trombosis venosa profunda, etc.) 4,5, pero también, es indiscutible que algunos se han apropiado de la ‘marca’ “medicina basada en la evidencia”, para intereses indebidos algunas veces, como la industria farmacéutica que busca comercializar cada vez nuevos y más costosos productos. En parte, esto ha generado la proliferación de las unidades de investigación en centros privados y en hospitales que, para muchos, son en realidad unidades de reclutamiento, ya que no tienen injerencia alguna en el diseño de las investigaciones, en el análisis de los datos, etc., y solo se limitan a reclutar pacientes bajo el incentivo de una compensación económica. Además, se aprecia un incremento de las investigaciones sin los resultados esperados, que generan demasiados “resultados alternativos” (surrogate outcomes) y no los “resultados clínicos” (clinical endpoint), planteados a su inicio; esto, ligado a la ya conocida costumbre de publicar solo los resultados positivos y no los negativos 6,7.
Otro aspecto que se debe tener en cuenta es que el volumen de evidencia actual es realmente inmanejable. En una carta publicada en Lancet en el 2005, se critica la explosión de guías en la literatura científica; por ejemplo, reportan que en un turno tranquilo en un centro británico, la valoración de 18 pacientes puede generar fácilmente 44 diagnósticos, los cuales, a su vez, requerirían la lectura de 3.679 páginas de guías, y esto, solo usando las guías del National Institute for Health and Care Excellence (NICE) y las guías británicas de los últimos tres años 8.
Otros aspectos que se deben tener en cuenta son:
• Los hallazgos con significancia estadística, en algunos trabajos, se acompañan de un efecto clínico marginal.
• Se medican muchas condiciones que no son por sí mismas “enfermedades”; esto sucede, principalmente, en los campos de la ginecología y la psiquiatría, en los cuales existe un exceso de medicamentos para no enfermos 9. Incluso, ya existe una red de apoyo para médicos y pacientes, que brinda información de manera sencilla y ágil sobre la real ‘evidencia’ que existe sobre la utilidad de algunos productos o procedimientos diagnósticos 10.
• La tecnología, su costo y los intereses de la industria, no siempre van en la dirección indicada ni buscan los intereses indicados que, en nuestra profesión, se fundamentan en el bienestar de los pacientes.
Fortaleza de los estudios
La fuerza inicial de la medicina basada en la evidencia se fundamentaba en lograr investigaciones con gran calidad metodológica, favoreciendo los resultados obtenidos con base en estudios controlados de asignación aleatoria, restándoles importancia, desde el punto de vista metodológico, a los estudios observacionales analíticos y, por último, a los estudios observacionales descriptivos. Por encima de todos estos, están las revisiones sistemáticas, o no acompañadas de metaanálisis, con las que tratan de aumentar el poder de los resultados haciendo una especie de suma de varios estudios controlados de asignación aleatoria.
Sin embargo, se debe tener presente que, la mayoría de los veces, la responsabilidad de producir estudios controlados de asignación aleatoria está en manos de la industria farmacéutica, y los metaanálisis muchas veces son hechos por expertos en el método y no siempre en el tema clínico que se está investigando, con las posibles malas interpretaciones que esto puede generar por desconocimiento de algunos aspectos y variables de importancia.
Es importante establecer, entonces, el alcance que logra cada uno de estos diseños metodológicos a la hora de responder algún tipo de pregunta de investigación, ya que no todos tienen la misma aplicabilidad al respecto. Por ejemplo, si deseo conocer aspectos epidemiológicos o clínicos de alguna enfermedad, los estudios descriptivos serán una buena fuente de información; si de lo que se trata es de establecerse aspectos diagnósticos, principalmente para estudio de brotes de enfermedades, los estudios observacionales analíticos serán los más indicados. Los estudios controlados de asignación aleatoria, en los cuales se busca la superioridad de un tratamiento sobre otro y se generan hipótesis, tienen su mayor aplicabilidad en el tratamiento, quirúrgico o médico, y, por lo tanto, en sus resultados. Por último, los metaanálisis, al ser una especie de “suma” de mucha información, son útiles para conocer muchos de los aspectos antes mencionados, desde la epidemiología hasta los resultados de diferentes tratamientos (figuras 1 y 2).
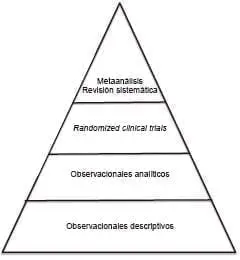 Figura 1. Representación jerárquica de la fortaleza metodológica de los diferentes estudios de investigación, según su diseño
Figura 1. Representación jerárquica de la fortaleza metodológica de los diferentes estudios de investigación, según su diseño
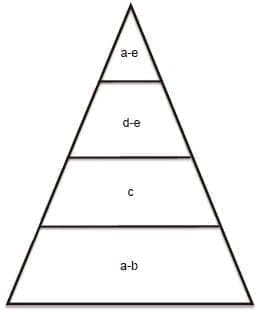 Figura 2. Representación de la aplicabilidad de los diferentes estudios de investigación, según el tópico de la pregunta planteada.
Figura 2. Representación de la aplicabilidad de los diferentes estudios de investigación, según el tópico de la pregunta planteada.
a. Epidemiología
b. Clínica
c. Estudios (diagnóstico)
d. Tratamiento (médico o quirúrgico)
e. Resultados
Aunque esta representación sería ideal para la adquisición del conocimiento médico, en los últimos años han surgido detractores de ciertos aspectos, como Thomas Marciniak, investigador de la Federal and Drug Administration (FDA) de los Estados Unidos. En el 2013, se publicó un artículo muy polémico sobre sus puntos de vista: “Clinical trials system is broken”, en el cual se mencionan muchas de las limitaciones actuales de algunos trabajos de este tipo 11; da ejemplos de algunos protocolos con resultados falsos, critica fundamentalmente el papel de la industria farmacéutica, la cual tiene el control de casi el 100 % de la información y de los análisis de los protocolos y, por lo tanto, solo informa lo que más le conviene, y afirma que no hay reportes de los pacientes que se pierden en estos protocolos ni de los resultados en ellos (que llegan a ser casi el 15 % en algunos trabajos) 12. Por último, manifiesta que la industria farmacéutica se ha convertido en grandes empresas de publicidad y mercadeo, para vender sus productos a toda costa. Un ejemplo de esto es lo que sucedió con el antidepresivo reboxetine en un estudio publicado en el 2010 en el cual se incluyeron datos no publicados en los protocolos; se demostró la poca utilidad del producto comparado con el placebo y la sobreestimación de los datos 13.
Además, está la falta de figuración de muchos de los autores de diversos protocolos de investigación en los artículos publicados, cuando tienen vínculos con la industria farmacéutica, a pesar de su importante participación en el diseño del estudio o en el análisis de los datos. Esta falta de figuración en los trabajos publicados, se ha conocido con el nombre de ‘autoría fantasma’ (ghost authorship). En una publicación de Plos-Medicine, en la cual se evaluaron 44 estudios controlados de asignación aleatoria en Dinamarca, entre 1994 y 1995, se encontraron autores fantasma en 40 de los protocolos; todos se publicaron en revistas reconocidas a nivel mundial y, la mayoría, con participación relevante en temas estadísticos y de manejo de datos 14.
Otro ejemplo muy difundido por la prensa, fue el caso de una investigación con risedronato dirigida por Aubrey Blumsohn, quien, al ser requerido por la empresa patrocinadora de la investigación (Procter & Gamble) para firmar el artículo definitivo, solicitó evaluar personalmente los datos y los análisis estadísticos. Su solicitud no fue aceptada por la multinacional y le generó, no solo la salida del protocolo, sino el despido de su universidad (University of Sheffield). Su jefe, Richard Eastell, validó los datos de la investigación a solicitud de Procter & Gamble. Por este hecho, Blumsohn se convirtió en un activista y promotor de la ética en la investigación. Meses después, la FDA abrió una investigación contra Eastell, quien fue despedido al demostrarse que no había evaluado los datos ni los análisis del estudio, y que, además, la información contenida en el estudio había sido manipulada por los promotores 15,16.
Todo esto indica que la industria ha venido vinculando cada vez más de manera directa a numerosos médicos de reconocido prestigio y credibilidad, haciéndoles figurar en múltiples protocolos y conferencias, algunas veces con beneficios económicos por fuera de sus obligaciones. Este hecho podría comprometer en algunos casos (no siempre, por supuesto) la objetividad de sus opiniones. Esta es una de las razones por las cuales, en estos momentos, los artículos publicados en muchas revistas y las presentaciones en eventos científicos deben ir precedidos de una declaración de conflicto de intereses. El impacto de este conflicto de interés fue evaluado en un artículo de revisión, en el cual se demuestra que los autores con conflicto de intereses dan conceptos favorables del producto que representan de manera significativa, contrario a los autores sin este conflicto de intereses (87 % Vs. 13 %). Por el contrario, los conceptos desfavorables son mucho menos frecuentes, comparados con los de autores sin conflicto de intereses (20 % Vs. 80 %) 17,18.
Cirugía Hepatobiliar y Pancreática, Hospital Pablo Tobón Uribe; Programa de Trasplante Hepático, Hospital Pablo Tobón Uribe-Universidad de Antioquia; Grupo de Gastrohepatología, Universidad de Antioquia, Medellín, Colombia
Conferencia honorífica “Rafael Casas Morales”. 41° Congreso Nacional Avances en Cirugía, “José Félix Patiño”, Bogotá, 2015
Fecha de recibido: 21 de agosto de 2015
Fecha de aprobación: 23 de agosto de 2015
Citar como: Sergio Hoyos. Reflexiones sobre la medicina basada en la evidencia aplicada a la cirugía. Rev Colomb Cir. 2015; 30:170-77.
