HÉCTOR RENÉ HAZBÓN, MD*
Palabras clave: hígado, hepatopatías, pruebas de función hepática, laparoscopia, esclerosis.
Resumen
Introducción. La enfermedad poliquística del hígado es una enfermedad de predominio en la mujer, en la cual se encuentran múltiples quistes en el hígado y el riñón que producen síntomas por su crecimiento y efecto de masa.
Materiales y métodos. Se escogió una paciente vista en consulta externa del hospital de Yopal remitida del servicio de urgencias por una masa en el abdomen y disminución de la ingestión alimentaria de 8 meses de evolución, cuya tomografía abdominal mostraba quistes hepáticos gigantes y quistes renales.
Resultados. Se realizó resección del techo de tres quistes hepáticos en ambos lóbulos hepáticos y punción guiada por ecografía para esclerosar un cuarto quiste gigante de localización central, con lo cual mejoró la sintomatología de dolor y masa, y la tolerancia a la vía oral.
Discusión. El manejo quirúrgico por laparoscopia de la enfermedad poliquística del hígado es factible, aun en los quistes localizados en segmentos posteriores en donde el abordaje laparoscópico está contraindicado por algunos grupos. También es posible su manejo combinado con drenajes percutáneos para esclerosar los quistes, según la localización y la función hepática, para preservar el tejido hepático sano en pacientes con función hepática anormal.
Introducción
La enfermedad poliquística del hígado es una enfermedad poco frecuente que se asocia a quistes en otros órganos (1). La incidencia de la enfermedad quística hepática simple se reporta entre 0,15% y 0,5%, y hace parte de los quistes hepáticos congénitos, tanto solitarios como múltiples. Su prevalencia puede ser de 2% a 7,8%, con una relación de mujer a hombre de 4 a 1; se presenta, principalmente, entre la cuarta y la quinta décadas (2,3). La formación de estos quistes obedece a la presencia de algunos conductos intralobulares aberrantes que no se comunican con el árbol biliar, donde se acumula líquido y se forman los quistes (4,5).
Los síntomas se producen por el crecimiento del quiste y, en promedio, se inician cuando éste alcanza un tamaño de 5 a 10 cm, comprime los órganos vecinos, la cápsula de Glisson y las venas tributarias, y genera hipertensión portal sinusoidal responsable de la ascitis que se encuentra con frecuencia (6). Se puede encontrar la formación de ascitis, aun después de la resección del techo del quiste, como sucedió en nuestro caso. La composición del líquido del quiste es similar a la del plasma, con una concentración de glucosa inferior a 15 mg/100 ml (7). Sólo 5% a 10% de los quistes son sintomáticos y su promedio de formación es de 6 meses (8,9).
Los síntomas de saciedad precoz y pesadez ocurren por crecimiento del quiste y, el edema de los miembros inferiores, por presión sobre la vena cava (10). Por estas razones, decidimos intervenir terapéuticamente sólo cuando el paciente es sintomático o presenta alteración de la función del órgano. Se puede escoger entre la punción guiada por ecografía o la tomografía computadorizada (TC) y la resección del techo del quiste por vía convencional o por vía laparoscópica, teniendo en cuenta el tamaño de las lesiones, su localización y sus características en imágenes, para descartar que no se trate de una lesión maligna o parasitaria que requiera otro manejo más radical diferente al de resección del techo del quiste.
La enfermedad poliquística del hígado es la manifestación extrarrenal más frecuente de la enfermedad poliquística renal autosómica dominante y se asocia en 57% de los casos a quistes en otros órganos, como pulmón, páncreas, bazo y ovario (11,12). La transformación maligna de los quistes es muy rara y sólo se presenta en aquéllos que tienen una duración mayor de 10 años (13); sin embargo, la presentación de metástasis hepáticas quísticas se observa en 4% (14).
Los análisis de laboratorio no definen con claridad las características del quiste y se requieren imágenes diagnósticas complementarias para obtener la caracterización, como la ecografía y la TC, que tienen como criterios diagnósticos los bordes finos con paredes bien redondeadas y sin imágenes en su interior (15,16).
El manejo de esta patología se limita a los quistes sintomáticos mediante resección por vía laparoscópica del quiste o de su techo, teniendo en cuenta que el quiste no esté comunicado con la vía biliar (17).
Descripción del Caso
Se trata de una paciente de 53 años con enfermedad de inicio insidioso y tres años de evolución, caracterizada por dolor abdominal superior acompañado de distensión posprandial y síntomas de gastritis que, al cabo de unos meses, se acompañó de crecimiento del perímetro abdominal con palpación de masa por parte de la misma paciente, lo que motivó la consulta al médico. Al realizar una TC (figura 1) se observaron múltiples quistes hepáticos (clasificación de Gigot tipo I) y quistes renales, sin alteración de la función renal.
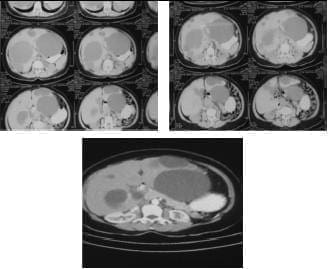
FIGURA 1. Imágenes de poliquistosis hepática.
En los exámenes de laboratorio se encontró una discreta elevación de las enzimas hepáticas aminotransferasa glutámico pirúvica (TGP), 99 mg/ dl, aminotransferasa glutámico oxaloacética (TGO), 155 mg/dl, y albúmina, 2,9 g/dl, con bilirrubinas totales de 0,4 mg/dl, y bilirrubinas directas de 0,2 mg/dl; el tiempo de protrombina fue de 17,3 segundos (control normal: 11,8 seg) y el tiempo parcial de tromboplastina fue de 32,9 segundos (control normal: 30,9 seg).
Debido a la sintomatología de la paciente y al tamaño de los quistes hepáticos, se decidió resecar el techo de los tres quistes, a pesar de la localización posterior de uno de ellos. El tejido resecado se envió para estudio anatomopatológico (figura 2).
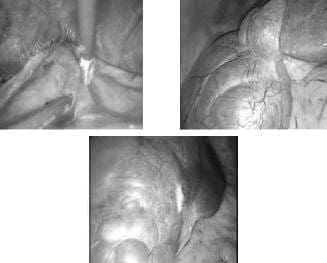
FIGURA 2. Quiste adherido al diafragma, quiste del lóbulo derecho y quiste del lóbulo izquierdo.
Después de resecar el techo de los quistes, debido a la cantidad del líquido drenado y teniendo en cuenta que no se fijó epiplón en su interior, se dejaron sendos drenes, para evaluar las características del líquido que pudiera drenar y evitar su acumulación en caso de ser bilioso. En el control laparoscópico se observó la migración del epiplón hasta el lecho de estos quistes y su incorporación a los mismos (figura 3).
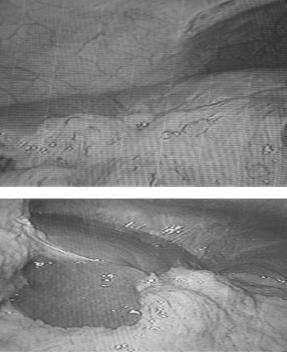
FIGURA 3. Migración de epiplón al lecho de los quistes.
La evolución posquirúrgica fue satisfactoria. Persistió drenaje de 100 a 60 ml de líquido seroso, no biliar, al cabo del tercer día. La paciente toleró la vía oral y presentó leve dolor que se manejó con analgesia oral, y fue dada de alta de la institución (Hospital de Yopal, ESE, de nivel II), para continuar su manejo en control por consulta externa. A pesar de que tuvo una estancia de tres días en el hospital, deambuló en el hospital a partir del segundo día y fue autónoma desde ese momento. El motivo de prolongar su estancia fue sólo para que el médico tratante pudiera observarla, teniendo en cuenta que otras series informan estancias promedio entre 5 y 6 días (26).
En el control de tomografía (figura 4) se observó la persistencia de un quiste gigante, que no se drenó en el primer acto por estar localizado centralmente. Se programó para su aspiración y esclerosis, dada la localización y la necesidad de preservar la mayor cantidad posible de tejido hepático ante la alteración de las pruebas hepáticas presente desde antes de la cirugía y motivados por la mejoría clínica en consulta externa, donde la paciente refirió disminución absoluta del dolor y tolerancia normal de la dieta; además, en la palpación del abdomen no había sensación de masa, como sí se encontró antes de la intervención quirúrgica.
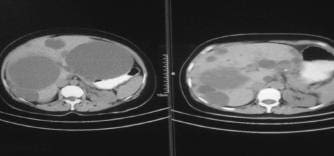
FIGURA 4. Corte tomográfico antes (izquierda) y después de la resección del techo del quiste (derecha), con imagen de quiste central no resecado inicialmente.
El informe anatomopatológico de la pared de estos quistes mostró tejido fibroconjuntivo, con áreas de inflamación crónica y revestimiento de una mono capa de células aplanadas y cuboidales, sin evidencia de maligno en el material examinado.
* Cirujano laparoscopista, Unidad de Invasión Mínima, Hospital de Yopal (Casanare); docente adjunto, Universidad Nacional de Colombia, Bogotá, D.C., Colombia.
