Experiencia del Hospital de La Samaritana 1985 – 2000
Sandra Rodríguez Acosta MD*,
Alexander Ponce Esparza MD**,
Stevenson Marulanda Plata, MD***.
Palabras clave: Dilatación quística, Coledoco, Quistes vía biliar, Todani.
Resumen
En el servicio de Cirugía General del Hospital Universitario de La Samaritana se revisaron 16 años de casuística quirúrgica (1985 y 2000), analizando de forma descriptiva la presentación y tratamiento de la dilatación quística de la vía biliar; se encontraron un total de 21 casos (17 de sexo femenino); el 47.6% de la población fue menor de 25 años, con límites entre 16 y 46 años. La variedad anatómica más frecuente fue la dilatación tipo IV A de la clasificación de Todani en ocho pacientes, seguida de la dilatación tipo I en seis pacientes. Los síntomas predominantes fueron dolor abdominal asociado a ictericia;en ninguno se observó la tríada de dolor abdominal, masa e ictericia. La ecografía hepatobiliar fue el método diagnóstico más utilizado (nueve pacientes) y en todos los casos se realizó el tratamiento quirúrgico, especialmente hepaticoyeyunostomía en “Y” de Roux con asa intestinal subcutánea (catorce pacientes), dos pacientes murieron y a corto y largo plazo no se han presentado complicaciones.
Introducción
La dilatación quística de la vía biliar (D Q V B) se define como un compromiso congénito de la vía biliar extrahepática, asociado o no a una dilatación congénita o adquirida de la vía biliar intrahepática, también conocidos como quistes del colédoco.
La DQVB es una causa rara de ictericia obstructiva, más del 66% de los casos reportados se han originado en Asia y oriente (1); en países occidentales la incidencia oscila entre 1: 100.000 a 150.000 nacidos vivos (2). Solo el 20% de los casos se diagnostica en la edad adulta (3), especialmente en mujeres 75% (1).
Vater y Ezler en 1723 describen los detalles anatómicos de los quistes de la vía biliar (2-4); pero Douglas tiene el crédito de la primera descripción clínica. Alonso Lej en 1958, clasificó en tres grupos la DQVB extrahepática, posteriormente Todani, en 1977, modificó la clasificación de Alonzo Lej y la aumentó a cinco grupos, incluyendo la dilatación de la vía biliar intrahepática: tipo I A quístico, tipo I B fusiforme (son las variedades más frecuentes), tipo II sacular, tipo III coledococele, tipo IV que subdividió en IV A (dilatación de la vía biliar intra y extrahepática) y IV B (dilatación de la vía biliar extrahepática) y finalmente el tipo V, dilatación de la vía biliar intrahepática o enfermedad de Caroli. Manning, 1990, y Serena Serrendel, 1991, subdividen el tipo III de la clasificación de Todani en III A cuando compromete la confluencia del colédoco y el Wirsung y tipo III B cuando el quiste se origina a partir de la ampolla de Vater; además agregan como tipo VI la dilatación quística del conducto cístico.
Las teorías propuestas sobre el origen de esta patología son tres:
1. Anormalidad en la fusión de los conductos biliopancreáticos (1,3,5-7).
2. Canalización incompleta del conducto biliar común (4).
3. Defecto en la inervación autónoma del árbol biliar extrapancreático (2).
La presentación clínica es variada, en el paciente adulto los síntomas más frecuentes son dolor abdominal con o sin ictericia, (1,2,5,8-10). Deziel D. y cols., en su estudio reportaron que el dolor abdominal constituía el principal síntoma de manifestación en un 86% de los pacientes; otros síntomas referidos son ictericia, fiebre, vómito y pérdida de peso. La tríada de dolor abdominal, ictericia y masa abdominal es más frecuente en la población infantil, pues las series revisadas sugieren que esta puede encontrarse entre el 13 y 68% de los pacientes (1,7,11). La duración de los síntomas puede variar desde una semana a 40 años o más. Cerca del 80% de los pacientes con DQVB presenta en forma concomitante alguna de las siguientes patologías:cálculos en el interior del quiste, colelitiasis aguda y crónica, pancreatitis, absceso intrapancreático, neoplasias de la vía biliar, cirrosis, colangitis (1).
Él diagnóstico se basa principalmente en la sospecha clínica; los estudios paraclínicos se enfocan a determinar la condición clínica del paciente y la morfología de la vía biliar. Hay elevación de la bilirrubina total a expensas de la fracción conjugada, aumento de la fosfatasa alcalina y las transaminasas ocasionalmente aumentan las amilasas o el conteo de leucocitos (2,5).
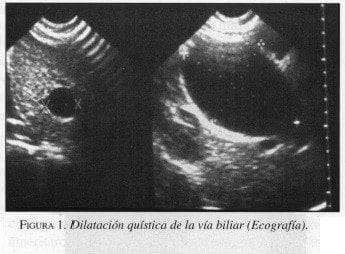
Las imágenes diagnósticas incluyen métodos no invasivos e invasivos, en los primeros, la ultrasonografía de alta resolución en tiempo real puede determinar el tamaño, contorno y localización de la dilatación de la vía biliar, aunque puede arrojar falsos positivos, tiene una sensibilidad del 88% (3) (figura 1). Creemos sinceramente que la absoluta mayoría de dilataciones de la vía biliar pueden ser llevados a cirugía con este estudio solamente.
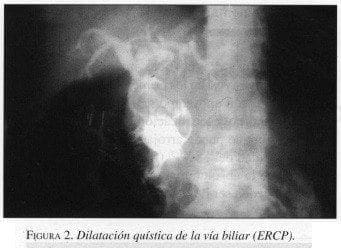
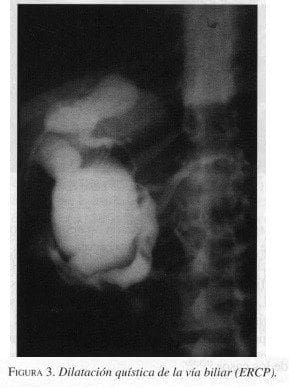
La tomografía computarizada no aporta mayores datos que la ecografía; por último la colangiografia por resonancia nuclear magnética ha demostrado un 100% de especificidad con el inconveniente de sus costos elevados. Los métodos invasivos están constituídos por la colangiografía retrógrada endoscópica (figuras 2 y 3), la colangiografía transparietohepática y la colangiografia intraoperatoria, que pueden confirmar el diagnóstico en el 100% de los casos (1,3,12).
El tratamiento de la DQVB es quirúrgico que puede variar según el tipo de quiste, pero en general se recomienda la resección del mismo en lo posible y una reconstrucción bilioentérica con o sin asa intestinal subcutánea (13), por la cual es posible instrumentar la vía biliar en caso de ser necesario; el manejo médico ha demostrado alta morbimortalidad secundaria a las complicaciones propias de la enfermedad (1); otras técnicas recomendadas son la esfinteroplastia, las resecciones hepáticas o el trasplante hepático en los casos en que esté indicado (14,15).
La incidencia de colangiocarcinoma aumenta con la edad y se calcula entre un 2,5 y 17,5% para estos pacientes, con series que reportan hasta un 36.6% y su asociación con mutaciones en el gen c-Ki-ras (16). Las series japonesas reportan que estos pacientes tienen un riesgo de 1.000 – 2.000 veces más que el resto de la población de presentar colangiocarcinoma (1,11). Otros estudios muestran en un 60% de los pacientes se desarrolla a partir de la pared del quiste, pero en un 40% de los casos se produce en un sitio diferente de la vía biliar (13).
Materiales y Métodos
Se diseñó un estudio descriptivo, tipo serie de casos, en el cual se revisaron las historias clínicas entre los años 1985 y 2000, encontrando 21 pacientes con diagnóstico de DQVB Su distribución se realizó de acuerdo a la clasificación de Todani 1977. Se analizaron las variables de edad, género, síntomas, variedad morfológica, imágenes diagnósticas prequirúrgicas, tratamiento quirúrgico, complicaciones y mortalidad.
Resultados
De los 21 pacientes, 17 fueron mujeres y cuatro pacientes hombres, representando el 81 y 19% respectivamente; el 47.6% era menor de 25 años, con límites entre 16 y 46 años.
La variedad morfológica más frecuente fue el tipo IV A con 8 pacientes, seguido de los tipo I con seis, tipo II y V con tres pacientes cada uno y un paciente con tipo III (tabla 1).

El síntoma predominante fue el dolor abdominal asociado con ictericia o vómito en 19 de los pacientes, uno presentó pancreatitis aguda y otro consultó por hemorragia digestiva alta. En ninguno se observó la tríada de dolor abdominal, ictericia y masa abdominal.
El estudio diagnóstico más utilizado fue la ecografía hepatobiliar en nueve pacientes, la cual se asoció a colangiopancreatografía retrógrada endoscópica (CPRE) en cuatro pacientes, a tomografía computarizada en uno y a C.P.R.E y tomografía computarizada en uno. La tomografía computarizada se realizó en un paciente, C.P.R.E en dos, tomografía computarizada y C.P.R.E en uno y en dos el hallazgo intraoperatorio fue incidental.
En todos los pacientes el tratamiento de elección fue el quirúrgico, cuya técnica se estableció según el tipo de quiste. Se realizaron catorce hepaticoyeyunostomías en “Y” de Roux con asa intestinal subcutánea, en dos se practicó resección del quiste y hepaticoyeyunostomía en “Y” de Roux sin asa intestinal subcutánea, a uno con coledococele se le efectuó esfinteroplastia, a dos con dilatación tipo II se les hizo resección del quiste, coledocotomía y tubo en T y en dos pacientes con enfermedad de Caroli se llevó a cabo hepaticoye-yunostomia con derivación de los segmentos III y VI (tabla 2).

Dos pacientes fallecieron; uno por sangrado en el postoperatorio inmediato imposible de controlar, y una de las pacientes con enfermedad de Carola, quien un año después de la cirugía presentó colangitis supurativa que le causó la muerte.
Discusión
La DQVB es una patología infrecuente en la población adulta; 20 a 30% de los casos se diagnostican en esta etapa y aunque pueden manifestarse en cualquier período de la vida adulta, se ha observado más en adultos jóvenes (1,4,5,17,18); en este estudio encontramos que el 47.6% de la población era menor de 25 años, con un rango entre 16 años y 46 años, con mayor predominio en el sexo femenino (81% de los casos), reportes similares a los de la literatura mundial (1,17). Las publicaciones sobre el tema muestran que la presentación morfológica más frecuente la constituyen las dilataciones quísticas tipo I con un 80-90% del total de los casos; en nuestra revisión fueron las dilataciones quísticas tipo IV A (ocho pacientes), datos que concuerdan con los publicados por Lenriot en 1998 (19); no se encontró ninguno tipo IV B. En cuanto a los síntomas, clásicamente se ha descrito la tríada de dolor abdominal, masa abdominal e ictericia; Tan y Howard la hallaron en el 24% de sus pacientes (7,11), pero hay series que reportan una frecuencia hasta del 68% (1), En ninguno de nuestros pacientes se encontró, debido a que el diagnóstico fue hecho en adultos y estos tienen una pared abdominal más gruesa que impide palpar la masa abdominal a diferencia de la población infantil; el síntoma predominante fue el dolor abdominal asociado a ictericia y/o vómito en 19 pacientes, reportes semejantes registraron Deziel D y cols. (5), al igual que Crittenden y cols.(1) en sus investigaciones.
El método diagnóstico más empleado fue la ecografía hepatobiliar, la cual es rápida, sencilla y de bajo costo
con una sensibilidad del 88%(3), otros estudios usados fueron la tomo grafía computarizada, la CPRE y la colangiografía intra operatoria en los casos que lo ameritaron. Consideramos que la ecografía hepatobiliar
se puede efectuar como único método diagnóstico en dilataciones de la vía biliar extrahepática; ante la sospecha de dilatación de la vía biliar intrahepática se sugiere complementar con otro estudio imagenológico.
El tratamiento quirúrgico continúa siendo la elección; en lo posible debe tratarse de resecar la pared del
quiste y posteriormente realizar una derivación bilioentérica (lO), aunque también puede elegirse la técnica
según el tipo de la DQVB. En nuestros pacientes la cirugía más empleada fue la hepaticoyeyunostomía con “Y” de Roux con asa intestinal subcutánea (catorce pacientes), con buenos resultados hasta el momento.
La enfermedad puede presentar complicaciones propias de si misma o secundarias al tratamiento quirúrgico
(21l, en nuestra serie encontramos mortal idad a corto plazo por sangrado postoperatorio que no fue posible
controlar y en una de las pacientes con enfermedad de Caroli quien un año después de la cirugía presentó
colangitis supurativa y falleció.
Abstract
The experience of the General Surgical Service of the Hospital Universitario de La Samaritana (Bogotá, Colombia) was reviewed covering a 16 year period (1985-2000), identifying and analyzing the presentation and treatment of 21 cases, (17 of the female gender) of cystic dilatation of the biliary tree; 47.6% of patients were younger than 25 years, with age limits of 16 and 46 years. The most frequent anatomical anomaly was the type IV A dilatation of the Todani classification, which was present in 8 patients, followed by the type I dilatation in 6 patients. Predominant symptoms were abdominal pain associated with icterus; none of our cases exhibited the triad of abdominal pain, mass, and icterus. Ultrasonography was the most frequently used diagnostic method (9 patients). All patients underwent surgical treatment, mostly Roux-en-Y hepaticojejunostomy with a subcutaneous intestinal loop (14 patients). Two patients died, and there were no short term or long term complications.
Referencias
1. Crittenden S, McKinley M: Choledochal cyst clinical features and clasification. Am J Gastroenterol 1985; 80:643-647.
2. Lipsett R, Yeo Ch: Choledochal Cysts; in Maingot’s Abdominal Operations, 10Ed 1997 by Appleton and Lange pp 1701-1713.
3. Rodriguez S.J., García R, Prieto R. Quistes del Colédoco Experiencia Institucional, Clínica del Niño Rev Colomb Cir. 1999: 14;104-108.
4. O’Neill J: Choledohal Cyst. Curr Probl Surg 1992 Jun; 29: 363-410.
5. Deziel D, Rossi R , Munson J et al: Management of bile duct cyst in adults. Ach Surg 1986; April; 121:410-415.
6. Murr M, Sarr M: Cystic disorders of the bile ducts , in Current Surgical Therapy of Cameron J, 6 Ed, 1998 by Mosby Inc pp 439-442.
7. Sherlock S, Dooley J: Cysts and congenital biliary abnormalities, in Diseases of the liver and biliary system. 10 Ed. 1997. By Blackwell, Science pp 584.
8. Chaudari A, Dhar P, Sachdev A, et al: Choledochal cyst – differences in children and adults Br J Surg 1996; 83:186-188.
9. Fasler S, Martínez J, Gutiérrez O: Enfermedades de la vesícula y las vías biliares En: Chalem F, Escandon J, Campos J, et al Medicina Interna, 3 Ed, Santafé de Bogotá, Fundación Instituto de Reumatología e Inmunología, 1997, pp 1164-1165.10. Consentino C, Luck S, Raaffensperger J, et al: Choledochal duct cyst: Resection with physiologic reconstruction. Surgery 1992 Oct; 112:740-748.
10. CONSENTINOC, LlJCK S, RAMI’ENSPER(IIR .1, et al: Choledochal duct cyst: Resection with physiologic reconstruction. Surgery 19920ct; 112:740-748.
11. Ishibashi T, Kasahara K, Yaasuda Y, et al: Malignant change in the biliary tract after excision of choledochal cyst. Br J Surg 1997; 84: 1687-1691.
12. Lilly J: Surgery of coexisting biliary malformation in choledochal cyst. J Pediatr Surg 1979; 14: 643-647.
13. Scudamore C, Hemming A , Teare J, et al: Surgical Management of Choledochal Cyst. Am J Surg 1994 May; 167: 497-500.
14. Serrano M, García E, Contreras J. Síndrome de Caroli. Rev Colomb Cir 1993 Jul; 8: 203-206.
15. Schiano T: Adult presentation of Caroli’s syndrome treated with orthotopic liver transplantation. Am J Gastroenterol 1997; 92: 1939-1940
16. Tomono H, Nimura Y, Aono K: Point mutations of the c-Ki-ras in carcinoma an atypical epithelium associated with congenital biliary dilatation. Am J Gastroenterol 1996; 91:1211-1215.
17. Tan K, Howard E: Choledochal cyst: a 14-year surgical experience with 36 patients Br J Surg 1988 Sept; 75: 892-895.
18. Voyles C, Smadja C, Blumgart et al: Carcinome en choledochal cyst. Arch Surg 1983, Aug;118: 986-988.
19. Lenriot J: Bile duct cyst in adults. A multi-institutional retrospective study. Ann Surg 1998; 228:159-167.
20. Moreno E, Garcia I, Hidalgo M, et al: Choledochal cyst resection and reconstruction by biliari-jejuno-duodenal diversion. World J Surg 1989 Mar ; 13:232-237.
21. Yamataka A, Ohshiro K,Okadam Y, et al: Complications after cyst excision with hepaticoenterostomy for choledochal cyst and their surgical management in children versus adults. J Pediatr Surg 1997 Jul; 32: 1097-1102.
Correspondencia:
Stevenson Marulanda, MD
Correo electrónico: refesalud@hotmail.com
Bogotá, Colombia
* Sandra Rodríguez Acosta, Cirujana General Hospital de La Samaritana, Bogotá, Colombia
** Alexander Ponce Esparza, Cirujano General, Gastroen-terología Clínico – Quirúrgica, Universidad de Caldas, Manizales, Colombia.
*** Stevenson Marulanda Plata. Cirujano General – Jefe Cirugía Hospital de La Samaritana, Profesor asociado Departamento de Cirugía. Universidad Nacional Bogotá. Colombia.
Fecha de recibo: Noviembre I de 2002
Fecha de aprobación: Febrero 16 de 2003
