La importancia de la radioterapia preoperatoria en cáncer del recto ha sido objeto de mucha polémica, especialmente en lo referente a supervivencia a largo plazo (1, 7, 11, 15, 16, 18, 20, 28).
A pesar de que muchos trabajos hacen énfasis en que el uso de la radioterapia preoperatoria tiene como consecuencia la disminución de la incidencia de recidiva local y del aumento libre de enfermedad, solamente algunos trabajos aleatorios demostraron aumento de la supervivencia a largo plazo (27).
Es un hecho demostrado, que la mayoría de los pacientes con recidiva local mueren en los dos primeros años luego de la cirugía. Algunas series muestran recidivas locales que van de 12% 25% en los 2 primeros años de seguimiento (15).
De la misma manera, se sabe que la incidencia de recidiva local es una consecuencia directa de la proporción de células indiferenciadas y del grado de invasión de la pared del recto (29), es decir, tumores más diferenciados y menos invasores tienen mejor pronóstico (15, 29).
Teóricamente, cualquier tratamiento capaz de reducir el número de células indiferenciadas y el grado de invasión de la pared del recto, tendría capacidad de disminuir la recidiva local y consecuentemente induciría el aumento de la supervivencia a largo plazo.
En esta serie, un análisis comparativo entre las biopsias antes y después de la radioterapia, mostró una disminución significativa en el número de células indiferenciadas. Hubo pues, un aumento de células diferenciadas.
En realidad la variación en el número (cantidad) de células diferenciadas, contadas antes y después de la radioterapia, fue positiva. El número de tumores con alto grado de diferenciación celular mostró un cambio de 110,5% después de la radioterapia de 38 a 80, lo que muestra un aumento del número de células diferenciadas.
Al mismo tiempo, el número de tumores de bajo grado de diferenciación celular sufrió una reducción significativa de 69,9%; de 153 a 46 luego de la radioterapia.
La interpretación correcta de estos hechos es que la radioterapia aplicada preoperatoriamente disminuyó el número de células carcinomatosas, y lo hizo de tal manera que modificó el pronóstico de los pacientes, disminuyendo la recidiva local. Aquellos pacientes con tumores resistentes, que no modificaron su aspecto en relación con el número de células diferenciadas, presentaron recidiva local.
Un análisis de los tumores según Broders, revela exactamente el mismo aspecto. Un gran número de tumores clasificados preoperatoriamente como Broders IV, se convirtieron en tumores I, II y III después de la radioterapia
– 4 tumores Broders IV (5,2%) pasaron a Broders III
– 40 tumores Broders IV (52,6%) pasaron a Broders II
– 23 tumores Broders IV (30,2%) cambiaron a Broders I
– 9 tumores Broders IV (11,8%) fueron radiorresistentes.
Como respuesta a la reducción considerable del número de células neoplásicas, fue observada una disminución significativa de la recidiva local
Algunos datos de los 10 pacientes con recidiva deben ser anotados:
– 8 (80%) eran Broders IV, clasificados como radiorresistentes
– 7 (70%) de estos 8 pacientes murieron en los primeros 18 meses postoperatorios
– 2 (20%) eran tumores Broders IV y disminuyeron para Broders III, luego de la radioterapia
– 3 (30%) pacientes con recidiva local, fueron reoperados
– 1 paciente (10%) fue sometido a nueva radioterapia y resección local.
Uno de los hechos más importantes es que estos 10 pacientes que se presentaron con recidiva local, habían sido clasificados como tumores de bajo grado de diferenciación al momento del diagnóstico, y la radioterapia no los alteró.
La recidiva sistémica ocurrió en 38 pacientes
– (2,6%) había sido clasificado como Broders IV radiorresistente.
– 36 (94,7%) eran tumores de bajo grado de diferenciación, sin respuesta a la radioterapia.
Resumiendo, de los 15 pacientes con bajo grado de diferenciación celular al momento del diagnóstico, apenas 46 (30%) no tuvieron respuesta satisfactoria a la radioterapia y todos, sin excepción, presentaron metástasis:
– 10 (21,7%) recidiva local.
– 36 (72,8%) metástasis sistémica.
– 8 (17,4%) metástasis local sistémica.
Supervivencia a largo plazo
– 182 (80,1%) de 227 pacientes, sobrevivieron 5 años sin evidencia de recidiva.
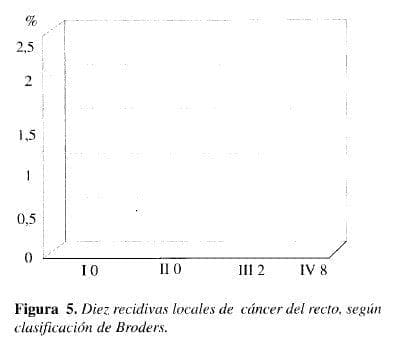
De los 10 pacientes con recidiva local, 7 murieron en los primeros 18 meses del postoperatorio y 3 sobrevivieron 5 años, después de ser reoperados. Estos datos demuestran quehubo un índice de recidiva de apenas 3,48% y que solamente 2,43% murieron de la misma (Figura 5).
Es lógico concluir que la radioterapia, además de disminuir el número de células indiferenciadas y la incidencia de recidiva local, produjo una reducción en la incidencia de muertes debidas a metástasis locales.
Pero, como dijimos anteriormente, la recidiva local depende de la invasión tumoral a la pared del recto (14, 16, 29).
Los resultados observados en este estudio confirmaron una disminución del tumor en cuanto al tamaño y el volumen, secundarios a la radioterapia, constatados por el tacto rectal, la rectosigmoidoscopia y la ecografía endorectal.
Además, en un trabajo anterior (27), f.ue comprobada la existencia de una diferencia estadísticamente significativa en la incidencia de tumores Dukes B y C después de la radioterapia preoperatoria. Al comparar los dos grupos de pacientes estudiados, se observó que en el grupo con radioterapia la incidencia de tumores Dukes B es significativa y proporcionalmente mayor, mientras que en el grupo sin radioterapia predomina la incidencia de tumores Dukes C.
De esta forma, así sea cuestionable afirmar y absolutamente lógico decir, que además de la probada reducción de la cantidad de células indiferenciadas, la radioterapia preoperatoria produce una disminución (regresión) en la infiltración tumoral en la pared rectal.
Sin duda, ambos efectos ocasionados por la radioterapia preoperatoria determinan la disminución en la incidencia de recidiva local y el aumento de la supervivencia a largo plazo.
Conclusiones
La radioterapia preoperatoria es realmente efectiva con relación al efecto en la reducción del número de células indiferenciadas y con la infiltración de la pared rectal. Ambos efectos son responsables de la baja incidencia de recidiva local y la mortalidad secundaria a ella.
El seguimiento a largo plazo, comprueba la mejoría en la supervivencia cuyo aumento es estadísticamente significativo.
Comentarios Finales
Tres preguntas merecen una respuesta:
1.¿Por qué la radioterapia preoperatoria?
El efecto del fotón es mejor observado en las células indiferenciadas antes de la cirugía, probablemente relacionado con el nivel de oxigenación celular (6). Este concepto hace parte de una de las conclusiones emitidas por el reciente Innovative Options in Rectal Cancer Management (1997) como consenso universal.
2.¿Por qué 4.000 cGy?
Porque estudios anteriores con tres grupos de tratamiento (4.000 – 5.000 – 6.000) comprobaron que con los mismosefectos antitumorales, la incidencia de complicaciones fue mayor en el grupo sometido a 6.000 cGy. En este aspecto no hubo consenso en Innovative Options in Rectal Cancer Management (1997).
3.¿Por qué la cirugía se realiza precozmente?
Porque la incidencia de fibrosis, adherencias y hemorragia presacra es menor al realizar la cirugía precozmente.
Tampoco hubo consenso sobre este punto en la reunión Innovative Options in Rectal Cancer Management (1997), pero fue un tema defendido por muchos cirujanos.
Abstract
A total of 287 patientes with adenocarcinoma of the rectum were treated in the period 1978-1996. The protocol used in all patients was: initial doses of 4.000 cGy; daily doses of 200 cGy, for 4 weeks, followed by operation in 10 days. Our results show that preoperative radiotherapy reduced the number of carcinomatous cells thereby modifying the Broders percentage, and simultaneously reducing local recurrence (3,48%) and corresponding mortality (2.43%). Preoperative radiotherapy resulted in statically significant improvement of long-term survival (80.17%).
Referencias
1. Balsev I, Pedersen M, Tegljaerg PS, et al: Postoperative radiotherapy in rectosigmoid cancer Dukens B and C; interim report from a randomized multicente study. Br J Surg 1982; 46:551-6
2. Buroker T, Nigro N, Correa J, Vaitikevicius VK, et al: Combination preoperative radiation and chemotherapy in adenocarcinoma of the rectum: preliminary report. Dis Colon Rectum 1976;19:600-3
3. Cohen AM, Gunderson LL, Welch CE: Selective use of adyuvant radiation therapy in resectable colorectal adenocarcinoma. Dis Colon Rectum 1981;24:247-51
4. Cummings BJ, Rider WD, Harwood AR, et al: Radical external bean radiation therapy for adenocarcinoma of the rectum. Dis Colon Rectum 1938;26:30-6
5. Cummings BJ: Adyuvant radiation therapy for rectal adenocarcinoma. Dis Colon Recturn 1984;27:826-36
6. Flecther GH: Textbook of radiotherapy. Philadelphia:Lea & Febiger;1980. p.704-16
7. Gary-Bobo J, Pujol H, Solassol C, et al: L’irradiation pré-operatoire du cancer rectal: resultants à 4 ans de 116 cas. Bull Cancer 1979;66:461-6
8. Glimenius B, Graffman S, Pahlman L, et al: Preoperative irradiation with high dose fractionation in adenocarcinoma of the rectum and rectosigmoid. Acta Radiol 1982;21:373-9
9. Gunderson LL, Dosoretz DE, Hedberg SE, et al: Low dose preoperative radiation surgery and elective post-operative radiation therapy for resectable rectum and rectosigmoid. Acta Radiol 1928;21:373-9
10. Haskel CM: Cancer treatment. Philadelphia: W. B. Saunders; 1980. p. 276-304
11. Higgins GA, Conn JH, Jordan PH, et al: Preoperative radiotherapy for colorectal cancer. Ann Surg 1975;181:624-31
12. Kligerman MM: Radiotherapy and rectal cancer. Cancer 1977; 39:968-90
13. Kligerman MM, Urdaneta N, Lnowlton A, Vidone R, et al: Preoperative of rectosigmoid carcinoma including its regional lymph nodes. AJR 1972;114:498-503
14. Papilon J: New prospects in the conservative treatment of rectal cancer (abstract). Dis Colon Rectum 1984;27:566-7
15. Papillon J: Rectal and anal cancer. Berlin: Springer-Verlag; 1980. p.24-32
16. Roswit B, Higgins GA, Keehn RJ: Preoperative irradiation for carcinoma of the rectum and rectosigmoid administration randomized study. Cancer 1975;35:1597-602
17. Stearn MW Jr, Deddish MR, Quan SH: Preoperative roentgen therapy for cancer of the rectum. Surg Gynecol Obstet 1959; 109: 25-9
18. Stearn MW Jr: Pre or postoperative radiation in resectable tumors. In: Welwaart K, Blumgart LH, Breuning J, editors. Colorectal cancer. The Hague: Leiden University press. 1980. p. 153-9
19. Stevens KR, Allen CV, Fletcher WS: Preoperative radiotherapy for adenocarcinoma of the rectosigmoid. Cancer 1976; 37: 2866 -8
20. Wassif SB, Langenhort BL, Hop WC: The contribution of preoperative radiotherapy in the management of borderline operability rectal cancer. In: Salmon SE, Jones SE, editor. Adyuvant therapy of cancer. New York: Grune & Stratton; 1979. p. 612-21
21. Wassif SB: The role of preoperative adyuvant therapy in the management of borderlineoperability rectal cancer. Clin Radiol 1982; 3: 353-8
22. Zucali R, Gardani G, Volterrani F: Adyuvant post-operative radiotherapy in locally advanced rectal and rectosigmoidal cancer. Tumori 1980;31:592-600
23. Reis Neto JA, Quilici FA, Cordeiro F: Radioterapia pré – operative do reto. XXIX Congr Bras Proctología; Belo Horizonte. 1979.
24. Reis Neto JA, Quilici FA, Cordeiro F: Radioterapia + cirugía: novos conceitos em cáncer do reto. XXX Cong Bras Proctología; Rio de Janeiro: 1980
25. Reis Neto JA, Quilici FA, Cordeiro F: Preoperative radiotherapy for cancer of the rectum. Colo-rectal mass screening & management; 4th Int Symp Prev and Detect of Cancer. London. 1980
26. Reis Neto JA, Quilici FA, Cordeiro F, Reis JA Jr.: Radiotherapy and survival-rate. XIVth bienal congress ISUCRS; Crete. 1992.
27. Reis Neto JA, Quilici FA, Cordeiro F: A comparison of nonoperative vs preoperative radiotherapy in rectal cancer. A 10 year randomized trial. Dis Colon Recturn 1989;32:702-10
28. Sofo L, Ratto C, Doglietto GB, et al: Intraoperative radiation therapy in integrated treatment of rectal cancers: results of phase II study. Dis Colon Rectum 1996;39:1396-1403
29. Goligher JC: Surgery of the anus, rectum and colon. Ath ed. London: Balliere Tindall; 1980.
Correspondencia: correo electrónico: reisnet@lexxa.comb.br
Información a los autores
La última condición transcrita en el numeral 2 de las “Indicaciones a los Autores” de CIRUGÍA sobre la extensión de los trabajos enviados para su publicación en la Revista, establece que: “Su texto (original) no debe exceder de 10 páginas, (a doble espacio) salvo para las Revisiones de Temas y para algunos trabajos especiales que serán cuidadosamente estudiados por el Consejo Editorial que autorizará un mayor número de páginas, para ser publicados en una o más entregas”.
Aunque a la norma transcrita no se le había dado estricta aplicación, en lo sucesivo se tomará muy en cuenta dada la forzosa necesidad de no exceder las 60 páginas de lectura fijadas como límite máximo para nuestra revista, en atención a la notable disminución del patrocinio económico de la Industria Farmacéutica con el que se ha venido financiando la misma y que no está en nuestras manos superar, motivada por la crisis que actualmente atraviesa el país.
La medida en mención se ha tomado, además, con miras a no limitar el número de colaboradores que puedan participar en cada entrega de nuestro órgano publicitario.