5 Años Antes y 5 Después de la Cirugía Laparoscópica
Estudios Analíticos
CERVANTES J., MD, SCC. (Hon.); ROJAS G., MD. ANTON J., MD.
Palabras clave: Cirugía de vías biliares, Laparoscopia, Colecistectomía.
Se analiza la experiencia de los autores en cirugía de vesícula y vías biliares en dos períodos de 5 años, antes y después del advenimiento de la colecistectomía laparoscópica y se observa que el número total de intervenciones aumentó en un 30.09%, disminuyó en forma importante el número de cirugías de urgencias, de colangiografias transoperatorias y de exploraciones de las vías biliares, y se acortó considerablemente el número de días de hospitalización. En tiempo operatorio, edad y sexo, no hubo diferencias. Las complicaciones disminuyeron del 4.86% en la cirugía tradicional al 3.06% en la cirugía laparoscópica. No se observó mortalidad en las 2 series. Se concluye que la cirugía laparoscópica ha cambiado radicalmente la manera de tratar la patología de vesícula y vías biliares, beneficiando al paciente con todas las innumerables ventajas de la cirugía de invasión mínima.
Introducción
A partir del advenimiento de las técnicas de cirugía laparoscópica en el ámbito de la cirugía general, se han observado cambios notables en la práctica de esta especialidad, siendo más significativos los ocurridos en el campo de la cirugía de vesícula y vías biliares.
Con el objeto de estudiar estos cambios se diseñó un estudio comparativo de la actividad de un grupo quirúrgico durante 10 años, 5 antes y 5 después del inicio de la cirugía laparoscópica, en el tratamiento de los problemas relacionados con la enfermedad vesicular y sus consecuencias.
Material y Métodos
Se estudiaron todos los pacientes sometidos a cirugía de vesícula y vías biliares por los autores en el Hospital A.B.C. de la ciudad de México durante el período comprendido entre el 1 de enero de 1986 y el 31 de diciembre de 1995, siendo los 5 primeros años (86, 87, 88, 89 y 90) los previos a la cirugía laparoscópica (PCL), y los restantes 5 años (91, 92, 93, 94 y 95) los de la mencionada cirugía laparoscópica (CL).
Se reunieron en total 226 pacientes operados por problemas de vesícula y vías biliares en los 5 años PCL, y 294 operados en la era de la CL.
La distribución por años y tipo de cirugía en el grupo PCL se analiza en la Tabla 1.

En estos 226 casos se practicó colangiografía transoperatoria en 196 (86.72%) y exploración de vías biliares en 41 pacientes (18.14%), siendo ésta negativa en 19 casos (46.34%). Hubo 4 pacientes a quienes además de la colecistectomía se les practicó una anastomosis coledocoduodenal (1.76%) siguiendo los criterios tradicionales para las derivaciones biliodigestivas (1).
El número de casos de cirugía de urgencia en estos primeros 5 años fue de 69 pacientes (30.53%), y se presentaron complicaciones en 11 de ellos (4.86%, 2 por insuficiencia hepática, y 1 por cada una de las siguientes patologías: atelectasia, neumonía, embolia pulmonar, dos infartos de miocardio, íleo postoperatorio, fiebre, drenaje persistente de ascitis, colección subhepática y ruptura de la canalización. De éstos, los 3 últimos (1.32%) necesitaron reintervención, 1 para cerrar el orificio de la canalización por donde drenaba abundante líquido ascítico, otro para drenaje abierto de una colección serohemática en el espacio subhepático, y una reintervención para retirar el segmento intraperitoneal de la canalización rota.
No hubo mortalidad relacionada con la cirugía en este grupo de pacientes.
En la Tabla 2 se analizan el número de casos y el tipo de cirugía realizada en los siguientes 5 años.
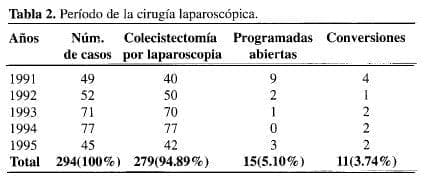
En este segundo período (CL), se efectuaron 29 colengiografías transoperatorias (9.86%) y 6 exploraciones de vías biliares (2.04%), 2 de ellas por laparoscopia (0.68%); hubo 2 anastomosis colédoco-duodenales (0.68%) con la técnica abierta; en 1 caso se trataba de litiasis residual múltiple y colangitis ascendente, manifestada 6 meses después de una colecistectomía por laparoscopia y colangiografia transoperatoria efectuada en este mismo hospital por otro grupo quirúrgico.
En el segundo período el número de casos de cirugía de urgencia fue de 73 pacientes (24.82%). Se presentaron 9 complicaciones en este grupo (3.06%): 2 casos de coledocolitiasis residual (0.68%), 3 hemorragias portoperatorias, 1 fuga biliar, 2 íleos prolongados y 1 caso de biloma subcapsular intra-hepático. Los 2 casos de coledocolitiasis residual ocurrieron en pacientes con pruebas de funcionamiento hepático y diámetro del colédoco normales por ultrasonido, a los cuales durante la colecistectomía por laparoscopia no se les efectuó colangiografía transoperatoria; los 2 regresaron al hospital con cólico biliar típico a los 6 y 13 días de operados y su problema les fue resuelto por esfinterotomía transduodenal endoscópica, procedimiento de 8 y 12 minutos de duración, respectivamente, a cada uno de ellos, quienes fueron enviados a su domicilio unas horas después.
El caso de íleo prolongado tuvo una duración de 6 días y no se precisó su causa. El paciente con la fuga biliar se debió a un problema técnico al perforar la pared posterior del conducto cístico con el catéter de colangiografía transoperatoria. Se detectó la fuga horas después de la cirugía al observar el drenaje biliar por la canalización. El tratamiento fue conservador; por medio de endoscopia se le colocó una prótesis temporal en el colédoco para favorecer el paso de bilis al duodeno, lo que disminuyó gradualmente el drenaje biliar externo, y se retiró la canalización 6 días después. El caso del biloma subcapsular intrahepático se manifesto 2 semanas después de la colecistectomía laparoscópica, se documentó por ultrasonido y tomografía axial computarizada y se le practicó drenaje percutáneo de 1.100 mL de bilis; se recuperó satisfactoriamente. Por ser un problema extremadamente raro, no descrito en la literatura, ameritó publicación (2).
Sólo hubo 2 reoperaciones (0.68%); la primera fue en un paciente con hemorragia postoperatoria, explorado bajo anestesia general 8 horas después de la colecistectomía por laparoscopia, encontrando los 2 clips que se había intentado aplicar a la arteria cística, fuera de lugar, lo que ocasionaba el sangrado activo que fue controlado con un nuevo clip. Se comprobó después que el aplicador reusable de los clips estaba defectuoso, lo que posiblemente originó el problema; la segunda reoperación fue por sangrado de los vasos epigástricos, subsecuente a la introducción del trocar epigástrico; fue operado 36 horas después.
Del total de 294 casos de cirugía de la vesícula biliar que se practicaron por laparoscopia fue necesario convertir a cirugía abierta en 11 ocasiones (3.74%); la mayoría de ellos durante el primer año de nuestra experiencia, y fueron casos difíciles por ser de emergencia o con adherencias por cirugía previa o con fibrosis extensa que dificultaban la disección.
En estos 5 años sólo se programaron 15 colecistectomías abiertas (5.10%), siendo 9 en el primer año, 2 en el segundo, 1 en el tercero, ninguna en el cuarto y 2 en el quinto año. De estos 15 casos, 4 requirieron exploración de las vías biliares y a 2 pacientes de les efectuó anastomosis biliodigestiva.
No hubo muertes atribuibles directamente a la cirugía de la vesícula y vías biliares en este período de 5 años en la era de la cirugía laparoscópica.
El tiempo operatorio varió entre 27 y 330 minutos, con un promedio de 64 minutos para la cirugía del período PCL, contra 20 a 270 minutos, con un promedio de 61 minutos para la cirugía en el período de CL.
No hubo diferencias en cuanto a edad y sexo en los 2 grupos.
La estancia hospitalaria fue de 2 a 6 días con un promedio de 4.48 días para la cirugía PCL, contra 1a 6 días con promedio de 1.62 días para la CL.
Resultados
Del análisis de los datos anteriores podemos observar varias similitudes y diferencias significativas en la experiencia con este grupo quirúrgico que es conveniente analizar.
1. En primer lugar, el número de casos de cirugía de vesícula y vías biliares experimentó un considerable aumento de 30.09% en el período de la CL comparado con el número total de casos de los 5 años previos.
2. El tiempo operatorio se mantuvo igual, con un promedio de 1 hora en los 2 período
3. El número de casos de cirugía de urgencias mostró una disminución de 5.7%, habiéndose presentado 30.53% de los pacientes con problemas de urgencia en los primeros 5 años contra 24.82% en los últimos 4 años.
4. La cantidad de colecistectomías simples aumentó considerablemente en el período de CL, ya que en los 5 años previos se efectuaba colangiografia transoperatoria en un número elevado de casos (86.72%), y en los 5 años siguientes este porcentaje se redujo significativamente a un 9.86%.
5. En cuanto a la exploración de las vías biliares, este procedimiento también se redujo considerablemente de 18.14% durante el período PCL a 2.04% en el de la CL.
6. El tiempo de hospitalización varió significativamente, con un promedio de 4.44 días en el período PCL, a 1.6 días en el de la CL.
7. La morbilidad se redujo en el período de la CL, con sólo 9 complicaciones (3.06%), contra 11 casos con morbilidad (4.86%) en el período PCL.
8. Como ya se dijo no hubo mortalidad en ninguno de lo 2 períodos de estudio.
9. El número de pacientes con litiasis coledociana residual conocido por los autores fue de 0 en el período PCL, y de 2 en el período de CL (0.71%).
10. El total de casos programados inicialmente como cirugía abierta de vesícula y vías biliares se redujo de un 100% PCL a un 5.10% en el período de la CL.
Discusión
No existe la menor duda de que la CL ha significado un profundo cambio en la práctica quirúrgica en lo relacionado con la cirugía de la vesícula y vías biliares (3,4). El volumen de trabajo ha registrado un incremento considerable del 30%, mientras que el número de cirugías de urgencia, colangiografías transoperatorias y casos de exploración de las vías biliares se han visto reducidos en forma importante.
En cuanto a la colangiografía transoperatoria, el cambio se debe indudablemente a dos factores: el primero, a que los pacientes están llegando a cirugía en una fase más temprana de la enfermedad; y el segundo, a que por las experiencias transcritas en la literatura moderna (5-7), las indicaciones de la colangiografía se han modificado considerablemente, pues se sabe que si el paciente no ha estado ictérico, ni ha tenido un ataque de pancreatitis reciente, sus pruebas de funcionamiento hepático son normales y la medición del diámetro del colédoco en el ultrasonido preoperatorio es menor de 5 mm, las posibilidades de tener cálculos en la vía biliar son mínimas (8,9); esto ha obviado la necesidad de efectuar la colangiografía rutinaria que antes era un procedimiento común en la práctica de los autores (10). Lo correcto de esta modificación lo demuestra el hecho de que en 279 colecistectomías por laparoscopia efectuadas en un período de 5 años sin colangiografía de rutina, sólo en 2 casos (0.71%) se observaron cálculos residuales que se manifestaron a los 6 y 13 días del postoperatorio, que fueron tratados satisfactoriamente como pacientes externos por medio de una esfinterotomía y colangiopancreatografía retrógada transduodenoscópica en procedimientos que tuvieron una duración de 8 y 12 minutos, respectivamente.
Otro punto importante de resaltar es el referente a la notable disminución en el número de exploraciones abiertas de las vías biliares; en los 4 años PCL se efectuaron en 41 pacientes, para un 18.14% de los casos operados, mientras que sólo hubo 2 casos de exploraciones translaparoscópicas de la vía biliar en los 5 años de la CL, lo que constituye el 0.68%, y 4 casos de exploración abierta de los conductos biliares.
En el período PCL era común que ante la menor duda se procediera a una exploración abierta de las vías biliares, considerada por los autores como un procedimiento sencillo y rápido, sin mayor morbilidad ni mortalidad.
De acuerdo con las indicaciones clásicas para explorar las vías biliares, se procedía a ello si había cálculos pequeños con un cístico grande, si el colédoco medía más de 1 cm, si había antecedentes de ictericia o pancreatitis, y si la colangiografía transoperatoria mostraba datos sugestivos de patología de la vía biliar.
Al observar los resultados de las exploraciones abiertas de las vías biliares, podemos ver que 46.34% de dichos procedimientos eran negativos, es decir, se exploraba innecesariamente la vía biliar en un número significativo de pacientes, lo que parece indicar que los antiguos criterios para exploración no eran muy acertados y que, siguiendo las nuevas modalidades, las indicaciones y técnicas de cirugía están sufriendo modificaciones importantes.
En lo referente a las complicaciones, llama la atención que éstas disminuyeron de 4.86% en el primer período a sólo 3.06% en el segundo, y que en estos últimos años únicamente 2 pacientes necesitaron reoperación. Se trató de casos de sangrado postoperatorio que fueron reintervenidos entre 8 y 36 horas después de la colecistectomía laparoscópica. Se diagnosticaron al presentar salida de sangre fresca por la canalización y fueron intervenidos antes de que hubiera deterioro hemodinámico. El uso liberal en nuestra práctica de la canalización subhepática semirrígida (Hemovack ¼) (11) con mecanismo de succión, nos alertó precozmente al problema y favoreció su pronta corrección.
Llama la atención que contrariamente a lo reportado en numerosas series, no se observó lo que algunos autores llaman “morbilidad por la curva de aprendizaje” que se incluye en casi todos los informes de pacientes con lesiones de los conductos biliares (12). Este fenómeno se debe sin duda a la decisión de los autores de haber efectuada 3 cursos teórico-práctico en distintos lugares y haber participado en varios casos como observadores y asistentes antes de iniciarse en la aplicación clínica de la colecistectomía por laparoscopia, la cual se efectuó al principio con ayuda de alguien más experimentado, siguiendo todos los lineamientos requeridos por el Comité de Cirugía Laparoscópica de Hospital A.B.C. que de conformidad con lo establecido por SAGES, IFSES y el Colegio Americano de Cirujanos (13,14), fijó las bases para autorizar el inicio de la cirugía laparoscópica por el cirujano general a partir del primer curso de la técnica quirúrgica del procedimiento en el propio Hospital, en el mes de agosto de 1990.
Conclusiones
La práctica de la cirugía general ha experimentado un profundo cambio en lo referente a las técnicas para tratar los problemas de patología de la vesícula y las vías biliares en los últimos años.
Corresponde a los cirujanos responsables mantenerse actualizados y modificar sus prácticas de acuerdo con lo que ha demostrado tener ventajas en cuanto a ofrecer seguridad a sus pacientes adaptándose a los nuevos y mejores procedimientos para poder corregir patologías que antiguamente eran del dominio exclusivo de la cirugía abierta, con métodos de invasión mínima (15).
El análisis comparativo de la práctica quirúrgica anterior y posterior a la aparición de estas nuevas técnicas ofrece oportunidades para desechar o modificar procedimientos que antaño se creían infalibles.
Al asimilar los resultados de estos estudios, el cirujano tendrá más elementos para justificar sus cambios de técnicas y estrategias, siempre pensando en que es lo mejor para su paciente.
Abstract
We have analyzed the authors, experience with cholecystectomy in two periods, five years before and five years after the advent of laparoscopic cholecystectomy. The total number of procedures increased by 30.09%, the number of emergency operations decreased significantly together with the number of intraoperative cholangiographies and commom bile duct explorations, and hospital stay was considerably shortened. Operating time, age, and sex shower no differences. Complications rates decreased from 4.86% for open procedures to 3.06% for laparoscopic cholecystectomy. has changed in a dramatic manner the management of calculous disease of the gall bladder and biliary tract, providing the patient with all the benefits derived from minimall invasive surgery.
Referencias
1. Cervantes J: Anastomosis colédoco-duodenal. Rev Latinoam Cir 1990; 1(2): 7-11
2. Cervantes J, Rojas GA, Ponte R: Intrahepatic subcapsular biloma. A rare complication of Laparoscopic Cholecystectomy. Surg Endosc 1994; 8: 208-10
3. Soper NJ, Stockmann PT, Dunnegan LD, Ashley SW: Laparoscopic Cholecystectomy the new “gold standard”?. Arch Surg 1992; 127: 917-23
4. Perissat J, Collet D, Belliard R, Desplantez J, Magne E: Laparoscopic Cholecystectomy: The state of the art. A report on 700 consecutive cases. World J Surg 1992; 16: 1074-82
5. Haver-Jensen M, Karesen R, Nygaard K, Solheim K, Amlie EJB, Havig O, Roseland AR: Prospective randomized study of routine intraoperative cholangiography during open cholecystectomy: Long term folow-up and multivariate analysis of predictors of choledocolithiasis. Surgery 1993; 113: 318-23
6. Wenner J, Graffner H, Lindell G: A financial analysis of laparoscopic and open cholecystectomy. Surg Endosc 1995; 9: 702-5
7. Unger SW, Rosenbaum G, Unger HM, Edelman DS: A comparison of laparoscopic and open treatment of acute cholecistitis. Surg Endosc 1993; 7: 408-11
8. Habich S, Schlumpt R, Ruchmann P, Frick T, Weder W, Largiader F: Is routine intraoperpative cholangiography in laparoscopic cholecystectomy truly unnecessary?. elv Chir Acta 1992; 58: 977-82
9. Clair DG. Carr-Locke DL, Becker JM, Brooks DC: Routine cholangiography is not warranted during Laparoscopic Cholecystectomy. Arch Surg 1993; 128: 51
10. Cervantes J, Martínez R, Ortiz de la Peña J: Cirugía de la vesícula y vías biliares en la séptima, octava, novena y décima década de la vida. Cirug Ciruj 1987; 54(4): 120-5
11. Cervantes J, Rojas G, Alvarez GR, Caleti G: Colecistectomía por Laparoscopía: Revolución en Cirugía Gastro-intestinal. Cirug Iberoam 1992; 1(4): 337-41
12. Scott TR, Zucker KA, Bailey RW: Laparoscopic Cholecystectomy: A review of 12,397 patients. Surg Laparosc Endosc 1992; 2(5): 191-8
13. Society of American Gastrointestinal Endoscopic Surgeons. Granting of privileges for laparoscopic general surgery. Ann J Surg 1991; 161: 324
14. American College of Surgeons. Credentialing for laparoscopic surgery. Bull Am Col Surg 1990; 75: 23
15. Forde KA: SAGES and Surgery: Barbers, endoscopists, minimal access surgeons, interventionists. Surg Endosc 1995; 9: 669-73.
Correspondencia:
Doctor Jorge Cervantes, Hospital A.B.C. – Consult. 508, Observatorio y Sur 136. México, D.F. 01120.
Doctores, Jorge Cervantes y Guillermo Rojas, del Dpto. de Cirugía del Hosp. A.B.C.; Jorge Antón, Resid. de Cirugía del Hosp. A.B.C., México, D.F.
