Vía Axilar vs Vía Posterior *
A. GONZALEZ di FILIPO, MD, SCC; A. PALMIERI, MD.
Palabras claves: Síndrome del opérculo torácico o costo clavicular, Hiperabducción del miembro superior, estrecho torácico, Costilla cervical, Músculo escaleno anterior y pectoral menor.
Se realizá un estudio prospectivo para determinar las ventajas y desventajas del acceso quirúrgico por la vía axilar vs vía posterior, en pacientes con diagnástico de síndrome del estrecho torácico que no respondieron al tratamiento conservador de fisioterapia, en el Hospital Universitario de Cartagena (ISS de Cartagena y algunos particulares), desde enero 1 de 1989 a enero 1 de 1994 (5 años).
La indicacián quirúrgica estuvo dada por síntomas incapacitantes de predominancia neurolágica (región del nervio cubital, 75%), con la presencia de costilla cervical (en el 87.5% de los casos). En total se operaron 16 pacientes: 8 por vía axilar y 8 por vía posterior, escogidos al azar. La edad promedio .lúe de 24 años con predominio del sexo femenino en el 87.5%. Los métodos diagnósticos incluyeron Rx de tórax y columna cervical, velocidad de conduccián, potenciales evocados en algunos casos y Dopplerpletismografia, de acuerdo con la sintomatología.
Los resultados tanto mediante la vía axilar como la posterior se definieron en cada uno de los dos grupos, así: huenos en 6 pacientes (75%) y pohres en 2 pacientes (25%); se ohservó una alta tasa de no mejoría en los pacientes sin costilla cervical, por lo que se sugiere realizar en estos enfermos un exhaustivo estudio diagnóstico y una terapia conservadora antes de ser llevados a cirugía.
Introducción
El síndrome del estrecho torácico, término usado por primera vez en 1958 por Rob-Standeven (1-3) para definir el cuadro clínico dado por la compresión neurovascular (vasos subclavios y plexo braquial), lo que en muchas oportunidades es difícil de evaluar, creando confusión médica y frecuentemente tardanza en su diagnóstico y tratamiento. Otros términos usados para describir dicha patología son: síndrome del estrecho cérvico-torácico, costo-clavicular, del escaleno anterior, de la costilla cervical, de hiperabducción y del opérculo torácico (1-4).
Se considera la presencia incidental de costilla cervical en el 0.2-1 % de la población general y en sólo el 10-25% de los pacientes operados (3, 5), lo que implica una gran mayoría de asintomáticos con costilla cervical.
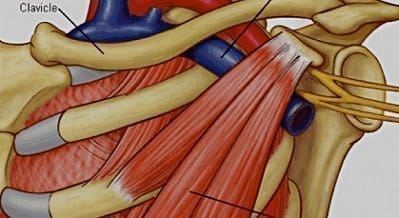
El mecanismo de compresión neurovascular puede estar dado por anormalidades en cualesquiera de los componentes del estrecho ya sea por malformación congénita, trauma, tumores o disfunción músculo-ligamentosa: tejidosblandos (músculo escaleno anterior hipertrófico, bandas fibromusculares congénitas; óseos (costilla cervical supernumeraria, exostosis de la clavícula o primera costilla, apófisis transversa larga de C7; al disminuir el ángulo o unión estemoclavicular (normal de 15-30 grados) por descenso de la clavícula al realizar movimientos especiales que comprimen así las estructuras del estrecho (3-5).
La sintomatología depende del tipo de compresión, la cual es más frecuente en el campo neurológico (plexo braquial), con parestesias de la extremidad superior en el 95%, debilidad motora en el 10%, dolor y parestesia segmentaria en el 75% de los pacientes, relacionadas con la raíz nerviosa C8, TI en el 90% de los casos, incluyendo en ocasiones atrofia de la región hipotenar y de los músculos interóseos; sensación de cansancio de la extremidadsuperior al cambio de posición (peinarse, lanzador de béisbol, nadador); además, exacerbación frente a un trauma leve (2, 3, 6).
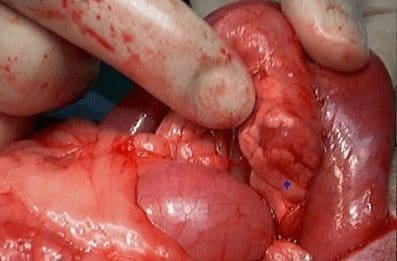
La compresión vascular es infrecuente e incluye frialdad, fatigabilidad fácil del brazo y la mano, dolor de distribución difusa, fenómeno de Raynaud y, en casos de compromiso venoso, edema de la extremidad superior, distensión venosa o trombosis de esfuerzo de la vena subclavia (síndrome de Paget-Schroetter); no hemos visto en el estudio este síndrome causado por el estrecho torácico sino por marcapasos y catéteres subclavios (1-4).
Es importante reconocer la ayuda que nos brinda el desarrollo de las técnicas diagnósticas no invasoras con una sensibilidad y especificidad del Eco-duplex color, del 92 y 95% respectivamente, en la demostración de la compresión vascular y en el 20% de los pacientes asintomáticos vasculares arteriales (7), mientras que con la resonancia magnética es del 79 y 87%, respectivamente, y rata del 10% de falsos positivos (8); estos estudios no son practicados en nuestros pacientes de manera rutinaria, por su alto costo. Los potenciales evocados somatosensoriales se correlacionan con el diagnóstico de síndrome del estrecho torácico en un 92%; por lo tanto, son de mayor ayuda que la velocidad de conducción nerviosa considerada por muchos años como la prueba fehaciente de compresión ner viosa; la electro miografía nos ayuda a realizar el diagnóstico diferencial con otras patologías y cuando no hay costilla cervical el diagnóstico se hace más difícil, por lo que se deben tener en cuenta las múltiples causas que semejan el síndrome del estrecho torácico; la pletismografía es de escaso valor diagnóstico (4). La arteriografía y la flebografía subclavia en posiciones de hiperabducción y neutral no es de utilidad para demostrar en forma rutinaria el compromiso vascular, ya que en la mayoría de los casos con maniobras especiales y un adecuado examen físico son suficientes, a menos que se sospeche una obstrucción arterial intermitente, embolización distal o trombosis vascular aguda, que evidencien el sitio comprometido (2, 3).
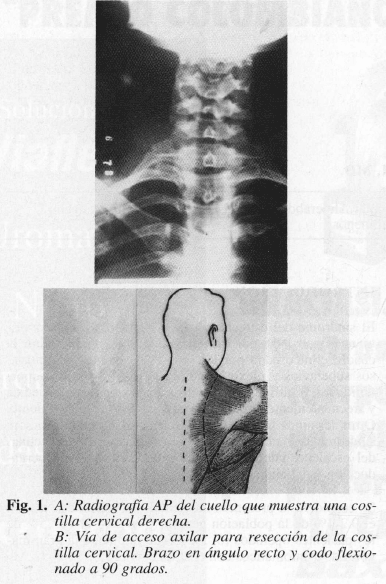
El tratamiento quirúrgico del síndrome del estrecho torácico es uno de los más controversiales, por cuanto hay escepticismo en sus resultados, falta de criterios objetivos en la falla del tratamiento médico, en la estandarización de las pruebas diagnósticas y vías de acceso quirúrgico, todo lo cual conduce, en ocasiones, al sobretratamiento (1-3); peor aún, realizar cirugías en pacientes con facilidades económicas pero recurrir al tratamiento consevador en pacientes de escasos recursos (9, 10).
La vía axilar sigue siendo la de primera elección en la mayoría de los estudios (2, 3, 12, 13, 15), con informes de adecuada exposición, resultados cosméticos y técnica más fácil.
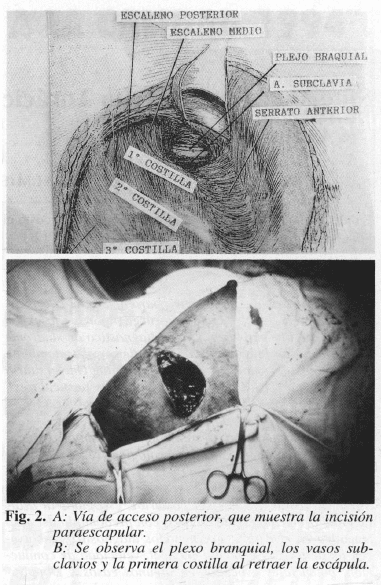
Desde 1962 cuando se dan los primeros informes de la vía de acceso posterior por Clagett, son muy pocos los estudios llevados a cabo mediante el empleo de esta vía (1, 2, 14), indicada especialmente en reoperaciones; sin embargo, puede usarse de primera vez con buenos resultados por cuanto brinda una excelente exposición quirúrgica pero con mayores dificultades técnicas para todo aquel que no tenga la experiencia en este campo, sobre todo cuando las causas del síndrome están relacionadas con el tendón del pectoral menor, ya que por la vía posterior es difícil llegar a estas estructuras; consiste en realizar la incisión alta paraescapular, la cual se prolonga hasta la línea axilar posterior, incidiendo los músculos trapecio, dorsal ancho y el serrato anterior separando la escápula del tórax con un Finochietto anclado en una de las costillas infertores; al llegar a la primera costilla, se desperiostiza y se desinsertan los músculos escaleno anterior y medio, y se reseca la costilla desde su inserción vertebral hasta el esternón (Figs. l y 2) (14, 18, 19).
Los resultados son informados como excelentes cuando el paciente manifiesta ausencia completa de los síntomas presentados en el preoperatorio, retornando al trabajo felizmente; se consideran buenos cuando hay mejoría significativa y el paciente es capaz de trabajar con mínima restricción pero los síntomas no se alivian totalmente; pobres en los casos en que siguen con síntomas residuales incapacitantes, y algunos empeoran, lo que en ocasiones amerita una reoperación (1, JI). Con esta clasificación no nos identificamos, ya que a pesar de la experiencia y el conocimiento del cirujano en este campo, siempre hay algún malestar del paciente por efecto de la misma cicatrización. De aquí que hemos dividido la clasificación con resultados buenos y pobres porque creemos que cas•os excelentes no existen.
El objetivo del presente trabajo está encaminado a comparar las vías quirúrgicas de acceso axilar y posterior y determinar las venjajas y desventajas de cada una de ellas. Los pacientes sin costilla cervical son de diagnóstico más difícil y por lo tanto, no hay que tomar la decisión de intervenir quirúrgicamente en forma precipitada. Proponemos, además, considerar la clasificación del síndrome del estrecho torácico en pacientes con costilla cervical y sin costilla cervical para un mejor enfoque diagnóstico, terapéutico y pronóstico.
Materiales y Métodos
Se realizó un estudio prospectivo descriptivo en 16 pacientes con diagnóstico de síndrome del estrecho torácico, obtenido por la clínica corroborada por radiografía del cuello y tórax, velocidad de conducción nerviosa, potenciales evocados, Doppler- pletismografía, de acuerdo con la sintomatología, durante el período comprendido entre el 1 de enero de 1989 y elide enero de 1994 (5 años) en el Hospital Universitario de Cartagena (lSS y algunos particulares), que no respondieron al manejo conservador con fisioterapia supervisada, quienes presentaban síntomas incapacitantes; llevados a cirugía se utilizó la vía axilar en 8 pacientes y la vía posterior en los 8 restantes, escogiendo la vía al azar por el mismo cirujano (con 10 años de experiencia en ambos procedimientos). A cada uno de los enfermos se le diligenció un formato de historia clínica preestablecida donde se consignaron los datos del paciente en estudio y del tratamiento empleado.
Para el análisis estadístico se utilizaron tablas de distribución de frecuencias y promedios; gráficos con computador IBM, programa HG.