J. A. OSPINA, MD, scc; o. A. GUEVARA, MD; L. A. PARRA, MD; C.A. DIAZ, MD; E. F. CORTES, MD; E. FIGUEREDO, MD; A. RODRIGUEZ, MD.
Palabras claves: Trauma, Índices de trauma, Severidad del trauma; Indice de triaRe (TI); TRISS; RTS; ISS; ATI; PTTI; OIS.
Presentamos una propuesta para la aplicación práctica de métodos de cuantificación del trauma, en el Hospital San Juan de Dios de Santa Fe de Bogotá. Al ingreso del paciente al servicio de Urgencias se calcula un índice fisiológico, el Revised Trauma Score (RTS). En el postoperatorio se realiza enjury Severity Score (ISS), con base en el Abbreviated Injury Scale (AIS), que indica la severidad anatómica de la lesión. Con los anteriores datos y la edad, se calcula el Trauma Score-Injury Severity Score (TRISS), con lo que se obtiene la Probabilidad de supervivencia (Ps). Para el paciente con trauma abdominal, se calcula el Abdominal Trauma Index (ATI), como índice pronóstico de complicaciones, utilizando el Organ Injury Scaling (OIS). Al paciente con trauma torácico se le cuantifica el Penetrating Thoracic Trauma Index (PTTI), con el cual se obtiene como resultado, al sumarlo con el ATI, el Penetrating Trauma Index (PTI).
Con estos índices se pretende cuantifIcar la severidad del trauma y lograr una buena predicción de los resultados, lo que permite evaluar la calidad de la atención, comparar Rrupos e inclusive Ruiar políticas administrativas.
Introducción
El trauma se ha constituido en uno de los principales factores etiológicos de morbimortalidad en nuestro medio, y se convirtió en la primera causa de muerte entre los 15 y los 45 años de edad, en la cual se encuentra la mayoría de la población laboral y económicamente activa.
Así mismo, la variedad de mecanismos de trauma es tan amplia como las lesiones que causan en los pacientes. Todo esto obliga a crear una serie de pautas que unifiquen los criterios terapéuticos del paciente traumatizado. Estas pautas unificadas deben estar dirigidas, tanto al diagnóstico como al tratamiento y al establecimiento de un pronósticode complicaciones y probabilidades de sobrevida. Por otra parte, deben ser susceptibles de una codificación y manejo estadístico apropiados, que permitan la evaluación de la calidad de la prestación de servicios hospitalarios y la comparación de grupos similares de pacientes traumatizados. Dicho de otra forma, es prioritario que todos los centros que manejan trauma “hablen el mismo idioma”. Invitamos a todos estos centros que funcionan en el país, a que adopten la propuesta que planteamos para lograr este objetivo.
Evolución de los Índices de Trauma
En los EE.UU. la primera entidad que estudió y trató de unificar conceptos del tratamiento del trauma fue el Comité de Trauma del Colegio Americano de Cirujanos, fundado en 1913. En 1968 se fundó la Sociedad Americana de Trauma.
Dentro de los intentos por evaluar en forma cuantitativa y dar un pronóstico, cada centro elaboraba su propio esquema sin que hubiera uno solo aceptado universalmente. Uno de los primeros fue la Escala de Coma de Olasgow (ECO), elaborada por Teasdale y Jennet en 1974 (1), que permitía hacer una evaluación y daba un pronóstico neurológico confiable.
En cuanto a índices fisiológicos y de trülRe (clasificación según severidad y prioridad), en 1971 Kirkpatrick y Youmans en EE.UU. idearon el TriaRe /ndex (TI), que evaluaba signos vitales, lesión anatómica, tipo de lesión, condición cardiorespiratoria y permitía estimar si el paciente requería hospitalización. Sin embargo, no tenía buena correlación con morbimortalidad (2, 3).
En 1981 Champion, Sacco y Carnazzo del Hospital Central de Washington D.C., introdujeron el Trauma Score (TS), cuyos parámetros fueron: escala de coma de Olasgow (ECO), presión arterial sistólica, llenado capilar, esfuerzo respiratorio y frecuencia respiratoria, con un puntaje máximo de 16 (mejor pronóstico), siendo el índice mejor correlacionado con supervivencia en ese momento.
Sin embargo, las aplicaciones de campo evidenciaron algunas limitantes para la evaluación correcta del esfuerzo respiratorio y el llenado capilar en las condiciones del trauma (noche, estrés, etc), que obligó a los autores a eliminar estas dos variables con lo que se obtuvo el Revised Trauma Score (RTS), publicado en 1989 (4), con una mayor confiabilidad en la predicción de mortalidad y con una buena sensibilidad como triage. En cuanto a índices anatómicos de severidad del trauma, en 1971 el Comité de la Asociación Médica Americana para los A.spectos Médicos de Seguridad Automovilística, reunió varios modelos previos que unificó en el Abbreviated Injure Seale (AIS) (5), el cual consistía en una lista de más de 100 lesiones divididas por regiones corporales, cada una con un puntaje de severidad. En 1974, Baker y O’Neill produjeron el Injury Severitv Seore (ISS), el cual tomaba el puntaje más alto de cada régión anatómica y sumaba el cuadrado de los tres mayores, siendo el máximo puntaje 75. El AIS ha sido revisado periódicamente (1976, 1980, 1985 Y 1990), con modificación de los puntajes y ampliación de su espectro (inicialmente en el trauma cerrado, ahora también incluye el penetrante (6).
No obstante el empleo separado de los índices fisiológicos o anatómicos no tenía una buena predicción de sobrevivencia para algunos tipos de pacientes con lesiones similares pero con diferente estado fisiológico al ingreso o viceversa. En 1987, Boyd, Tolson y Copes desarrollaron el TRauma score-lnjury Severity Score (TRISS), que reúne una escala fisiológica (RTS), anatómica (ISS) y la edad para estimar la probabilidad de supervivencia (PS) del paciente (7). El TRISS ha sido evaluado ampliamente con el Major Trauma Outeome Study (MTOS), que reúne la información de los pacientes con trauma de 150 centros de EE.UU. y Canadá, y más de 160.000 pacientes hasta 1989 (8).
En cuanto al trauma de regiones específicas, la necesidad de cuantificar el riesgo de complicaciones postoperatorias posteriores al trauma abdominal, dio origen, en 1981, al Penetrating Abdominal Trauma Index (PATI), propuesto por Moore y col s, el cual asignaba a cada órgano abdominal un factor de riesgo de I a 5 y un puntaje a cada lesión del órgano de I a 5, la suma de los cuales se correlacionaba con el riesgo de complicaciones, especialmente sepsis (9). En 1990 el mismo grupo revisó, validó sus resultados y amplió su espectro al trauma cerrado, produciendo el Abdominal Trauma Index (ATI) (10).
En 1987 Ivatury y cols, publicaron el Penetrating Thoracic Trauma Index (PTTI), diseñado para complementar el PATI y que sumados daban como resultado el Penetrating Trauma Index (PTI), que se correlacionaba con la probabilidad de sobrevida en pacientes con trauma toracoabdominal (11).
En 1987 en la reunión anual de la Asociación Americana para la Cirugía del Trauma, su presidente Donald Trunkey creó el Organ Injury Sealing (OIS), para unificar las clasificaciones y los puntajes de severidad del trauma de órganos específicos. En 1989 se publicó la clasificación del bazo, hígado y riñón (12) y en 1990 la del páncreas, duodeno, intestino delgado, colon y recto (13).
Utilización de los Índices de Trauma
Los sistemas de cuantificación del trauma tienen varios usos potenciales:
– La remisión de los pacientes lesionados a los centros de atención adecuada de acuerdo con el triage efectuado en el sitio del trauma.
– La creación de un sistema cuantitativo para evaluar la calidad del servicio de atención del trauma.
– En grandes grupos de pacientes, permite detectar resultados inesperados, para buscar sus causas, corregir las fallas y reforzar los aciertos.
– Permite análisis estadísticos confiables y comparaciones intra e interinstitucionales de grupos de pacientes similares, sometidos a diferentes pautas de manejo o intervenciones terapéuticas.
– Mejora la calidad de los sistemas de atención al ayudar a clasificar los pacientes en categorías e identificar los problemas de estos sistemas.
– Unifica el idioma entre las personas encargadas de tratar el trauma.
– Ayuda a racionalizar el empleo de los recursos humanos y materiales de las instituciones en los diferentes niveles de atención (3, 7).
TRISS
En la búsqueda de métodos cuantitativos que ayuden a predecir la mortalidad en grandes grupos de pacientes, se han integrado índices anatómicos y fisiológicos. Dentro de éstos el más ampliamente utilizado y evaluado con buena confiabilidad es el TRISS, que toma como parámetros el RTS, el ISS y la edad (7).
RTS
Es un índice fisiológico, basado en su antecesor el TS, simplificado a tres variables: ECG, presión arterial sistólica (PAS) y frecuencia respiratoria (FR). Se basó en los datos de 2. l 66 pacientes atendidos en el Hospital Central de Washington entre 1982 y 1985 y fue validado con 26.000 pacientes de 51 instituciones participantes en el MTOS. Para su desarrollo la PAS y la FR se dividieron en cinco intervalos correspondientes a las probabilidades de sobrevida de los intervalos de la ECG, ampliamente utilizados por los neurocirujanos; se asignaron valores de 0 a 4 a cada variable (Tabla 1).

Se han desarrollado dos versiones del RTS: una para triage (T- RTS) y otra para evaluación de la severidad de la lesión y estado final del paciente (RTS). El T-RTS es la suma de los valores codificados de ECG, PAS y FR, con un valor máximo de 12 y su uso práctico puede observarse en el Diagrama de variables del triage.
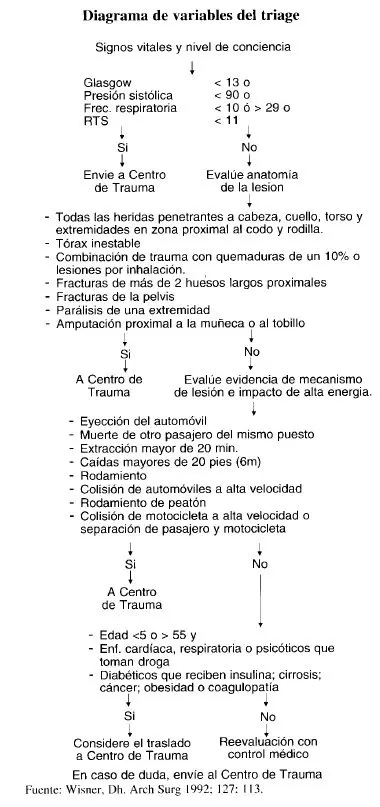
Cuando se usa para triage el valor de 11 o menos, como indicativo de remisión al centro de trauma, tiene una sensibilidad de 97% para detectar los pacientes que no sobreviven (4).
Para correlacionar el RTS con la probabilidad de supervivencia (PS), se asigna una constante para ser multiplicada por cada valor codificado, y se encuentra:
RTS= 0.9368 (ECG) + 0.7326 (PAS) + 0.2908 (FR), lo que da un puntaje máximo de 8 y su valor será utilizado en el cálculo del TRlSS.
Ejemplo: paciente con trauma craneo-encefálico, abdominal y de miembros inferiores, al ingreso ECG de 7, FR 20/min y PAS 80 mmHg.
ECG = 7; valor código 2 x 0.9368= 1.8736
PAS = 80; valor código 3 x 0.7326= 2.1978
FR = 20; valor código 4 x 0.2908= 1.1632
T-RTS= (2 + 3 + 4) = 9 ( debe llevarse a un centro de trauma)
RTS = 5, 23 (se utilizará en el cálculo del TRISS) ISS
Es un índice anatómico de severidad basado en el AIS. El AlS es una lista de más de 100 lesiones, a cada una de las cuales se le asigna un puntaje de severidad de l a 5, siendo l la menos grave y 5 la más severa. Para computar el ISS las lesiones del paciente son divididas en seis regiones corporales:
– Cabeza y cuello
– Cara
– Tórax
– Contenido del abdomen y pelvis
– Extremidades y esqueleto pélvico
– Externa
Los puntajes de AlS más altos en cada región corporal son identificados y los cuadrados de los 3 mayores se suman para obtener el ISS.
Ejemplo: Paciente con heridas múltiples con arma cortopunzante (ACP) en cuello, tórax y abdomen; el diagnóstico final fue: laceración córnea (AIS cara=2), sección vena yugular interna izquierda (AIS cabeza y cuello=3), sección de la arteria mamaria interna izquierda (Al S tórax=4), herida de la arteria mesentérica inferior (AIS abdomen= 3), herida transfixiante del colon transverso (AIS abdomen=4).
El puntaje más alto de cada región es:
Cabeza y cuello= 3
Cara= 2
Tórax= 4
Abdomen= 4
Los 3 más altos se elevan al cuadrado: 16+ 16+9=41; ISS=41.
Hay un grupo de lesiones especiales, tanto para trauma cerrado (Lista 1), como para trauma penetrante (Lista 2), consideradas como máxima lesión, casi siempre fatales, cuyo AIS se califica con 6, que se traduce de inmediato en un ISS de 75, sin tener en cuenta las lesiones de otras regiones corporales (6). Ejemplo: paciente que sufrió caída de un 5° piso; en la toracotomía se encontró sección de la aorta en nivel del cayado y en la laparotomía, estallido del riñón derecho y del bazo.


Esta lesión tiene un AIS de tórax=6, luego su ISS será de 75, independientemente de las otras lesiones existentes.
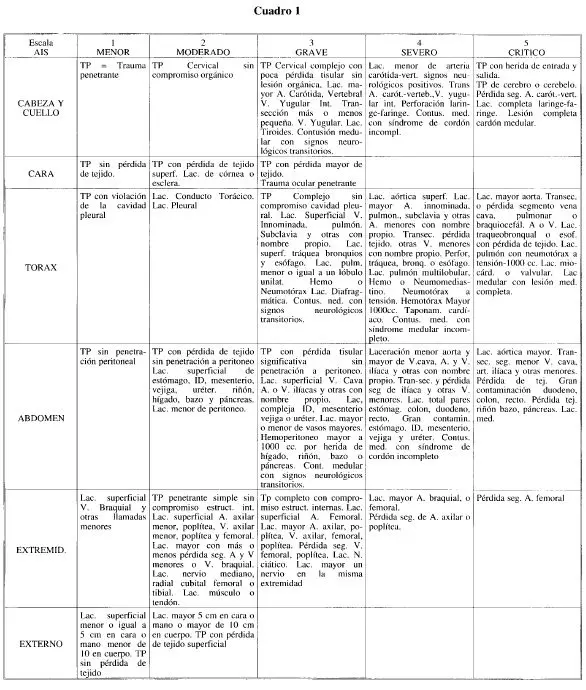
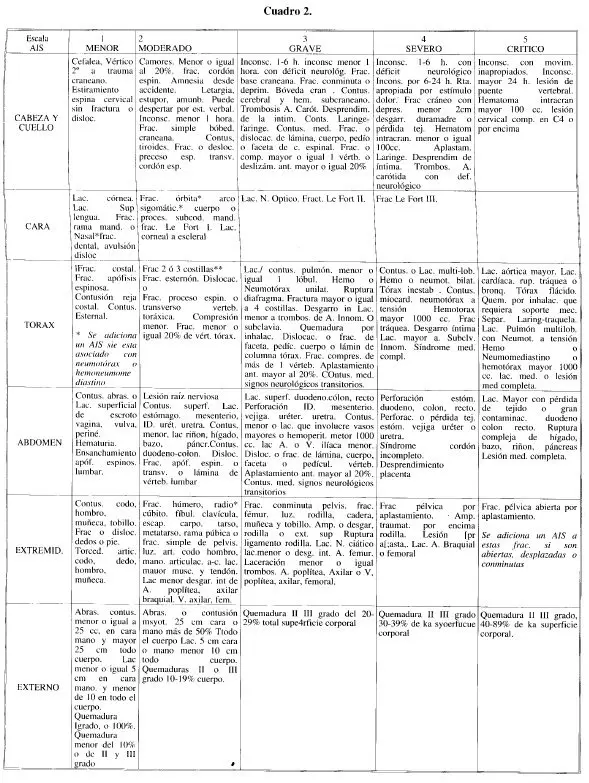
Para la búsqueda del AIS existe el catálogo: Abbreviated lnjury Scale 1985 Revision. Committee on injury scaling. American Association for Automotive Medicine (Arlington Heights. IL 6005, USA). Existen dos cuadros resumidos, uno para trauma cerrado y otro para trauma penetrante, que han mostrado una confiabilidiad similar al catálogo y facilitan su uso (14) (Cuadros l y 2).
Edad
Teniendo en cuenta las diferencias de supervivencia para lesiones similares pero en pacientes mayores de 55 años, en el cálculo del TRISS se da un valor de O para pacientes de 54 años o menos y de l para los mayores.
CALCULO DEL TRISS:
Para el cálculo del TRISS se ha utilizado un método de regresión logística, para derivar la ecuación de regresión:
Ps = 1/(1+e-b)
b = bo+ b1 (RTS) + b2 (ISS) + b3 (edad)
Los b son coeficientes de regresión y hay una constante para cada uno (15-18) (Tabla 2).

Para facilitar el cálculo rápido de la Ps se diseñó el TRISSCAN que presenta una tabla en la cual se encuentra cada combinación de RTS con ISS, teniendo en cuenta la edad y el mecanismo del trauma, que muestra la Ps aproximada sin necesidad de cálculos matemáticos (7).
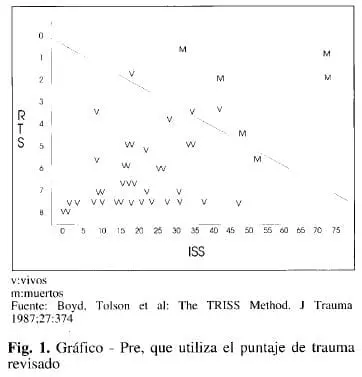
El MTOS utiliza las normas del TRISS en dos metodologías de evaluación: PRE y DEF. El PRE (Preliminary outcome-based evaluation) permite evaluar la calidad del servicio. Utiliza una gráfica de dispersión (Fig. 1), teniendo como variables el ISS (eje de las x) y RTS (eje de las y); los pacientes que se ubican en la diagonal (determinada al aplicar b=O en la ecuación) tienen una sobrevida estimada en un 50%; los sobrevivientes por encima o muertos por debajo de la diagonal se consideran no esperados matemáticamente y deben ser llevados a revisión médica. El DEF (definitive outcome-based evaluation) es un método estadístico para comparar los resultados de dos grupos de pacientes, en este caso, la población en estudio (hospital) y la población base, el MTOS (la norma). En DEF la estadística z compara el número actual de sobrevivientes (A) en el hospital en estudio, con el número de sobrevivientes esperados (E), con lesiones de severidad equivalentes.
z=(A-E/S)
E es la suma de Pi (las Ps de los pacientes en estudio).
S es la raíz cuadrada de la suma de Pi x (l-Pi).
z es positivo o negativo dependiendo de si A es mayor o menor que E.
Los valores absolutos de z mayores de 1. 96, indican diferencias significativas (p 0.(5).
Para las instituciones con puntajes z significativos la estadística W se realiza para describir la significación práctica de las diferencias entre A y E: W= (A-E)/(N/l (0); N es el tamaño de la muestra. Por ejemplo, un valor W de 3.6 significa que de cada 100 pacientes tratados en la institución sobreviven 3.6 más que la norma MTOS (2, 3, 7, 8).
Perspectivas
Aunque el TRISS ha sido el mayor avance en cuantificación y definición de las lesiones y predicción de mortalidad, se han encontrado algunas limitaciones: cuando un paciente tiene múltiples lesiones severas en una misma región corporal, el ISS sólo tiene en cuenta una de ellas, por tanto subestima la severidad de las demás lesiones de la misma región, que pueden ser mayores que las de otras regiones que sí se toman en cuenta. También se tiene como limitación el hecho de clasificar solamente dos rangos de edad (mayores y menores de 54 años). Por esto se está desarrollando actualmente un nuevo método: A Severity Characterization oI Trauma (ASCOT), que utiliza las mismas variables del TRISS, pero toma todas las lesiones más severas, dando un coeficiente diferente según la región corporal, y discrimina las edades en 4 intervalos. Hasta el momento ofrece una modesta mejoría de la capacidad depredicción y deben esperarse resultados futuros con mayor número de pacientes (2, 3, 16, 19).
Doctores: Jorge Alberto Ospina Londoño, Prof. Asist., Jefe del Servo de Urgencias; Oscar Alexander Guevara Cruz., R-IV; Luis Alberto Parra Obando, R-II; Camilo Alberto Díaz Rincón, R-IV; Fabio Felipe Cortés Díaz, R-IV; Edgar Figueredo, R-II; Arnaldo Rodríguez, R-II, Sección de Cirugía General, Hospital San Juan de Dios, Fac. de Medicina, U. Nal.. Bogotá, D.C., Colombia.
Índice de Trauma Abdominal (ATI)
El Abdominal Trauma lndex (ATI) fue diseñado para cuantificar el riesgo de complicaciones subsecuentes a un trauma abdominal. Para realizarlo se asigna un Factor de Riesgo de complicación a cada órgano que luego se multiplica por el puntaje de severidad de la lesión del órgano; ambos tienen un rango de 1 a 5, asignándose el puntaje más alto a la lesión más severa (9). Los Factores de Riesgo de cada órgano, según la última validación (1990) (10), se observan en la Lista 3.

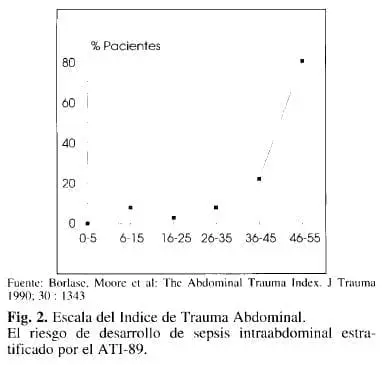
Este índice se basó en un estudio de 108 pacientes con herida con ACP y l 14 con herida por proyectil de arma de fuego (PAF) entre 1975 y 1979 en el Hospital General de Denver por Moore y cols, en el que se encontraron complicaciones en el 48% de los pacientes con puntaje mayor de 25 y sólo 6% en los pacientes con menos de 25 (9) (Fig, 2).
En 1990 Moore y cols, publican la validación de los anteriores conceptos y amplían su espectro al trauma cerrado en 300 pacientes, Encontraron también la correlación con el riesgo de sepsis intraabdominal (Tabla 3), Además, este estudio mostró que la adición de variables fisiológicas, demográficas e inmunológicas no mejoraba la predicción de sepsis abdominal (10). Otro estudio de Croce, Fabian y cols, publicado en 1992 concluye que el ATI es válido para predecir complicaciones sépticas abdominales tanto en el trauma penetrante como en el cerrado (20), El ATI ha sido usado también para establecer categorías entre los pacientes, para instaurar medidas terapéuticas como el soporte nutricional y comparar resultados en grupos equivalentes (21).

Unificación de la clasificación de las lesiones de órganos abdominales
Como un aporte a la unificación de las clasificaciones, la Asociación Americana para la Cirugía del Trauma presentó el Organ Injury Sealing (GIS) en 1989 y 1990 (Lista 4), donde asigna grados a las lesiones de cada órgano abdominal de l a 5, de menor a mayor severidad y las correlaciona con el ICD-9 (International Classifieation of diseases), AIS 85 y AIS 90. Además, propone que el ATI remplace sus puntajes por los del GIS (12, 13). La propuesta de este artículo adopta la unificación de clasificaciones sugerida en el OIS.


Índice de Trauma Torácico Penetrante (PTTI)
Con el fin de complementar el ATI, Ivatury y col, crearon el PTTI, el cual utiliza la misma metodología, asignando los factores de riesgo por órgano, como se observa en la Lista 5. Estos se multiplican por el puntaje asignado según la severidad de la lesión de 1 a 5.

Además, se propone el Penetrating Trauma Index: PTI = ATI + PTTI, para valorar el trauma toracoabdominal, el cual también adoptamos en esta propuesta.
En el trauma cardíaco se adiciona un índice fisiológico (PI), con valores de 5, 10, 15 Y 20 según el estado del paciente al ingreso y correlaciona la sobrevida con el PI y el PTI (11, 22) (Lista 6). Otro estudio en trauma cardíaco mostró buena correlación con sobrevida al utilizar el PTTI y el PI (23).
Abstract
A proposal for the practica application of methods employed at eh San Juan de Dios Hospital, National University of Colomhia in Bogotá, for quantifying the severity of trauma is presented. On admission of the patient to the Emergency Room (ER) a physiologic indexo namely, the RTS (Revised Trauma Score) is calculated and applied. Post- operatively, the ISS (injuri Severity Score) is performed, based on the AIS (Ahhreviated Injury Scale) which indica tes the anatomical severity qf the lesions. With these data and taking into account the age of the patient the TRISS (Trauma Score-Injury Severity Score) is calculated enabling us to ohtaint the Ps (Probability of survival) score. Depending of the different types of trauma le. ahdominal or thoracic, the dUferente indexes ATl (Abdominal Trauma Index) or P1TI calculated and (Perjórating Thoracic Trauma Index) are calculated. These indexes enahle the physician to quantitv the Severity of trauma and to arrive to a c!ose prediction (of the outcome, evaluating the quality of health care and comparing the different groups. it might even provide guidance for administrative policies.
Referencias
l. Teasdale G, Jennett B: Assessment of coma and impaired consiousness: a practical scale. Lancet 1974: 11: 81-84
2. Champion H R, Copes W S, Flanagan M E ct al: Injury severity scoring. In: Border J et al: Blunt multiple trauma. Comprehensive pathophysiology and careo Dekker, New York, 1991. pp 261-76
3. Wisner D H: History and eurrent status of trauma scoring systems. Areh Surg 1992; 127 (1): 111-7
4. Champion H R, Saceo W J, Copes W S et al: A revision of the Trauma Score. J Trauma 1989; 29 (5): 623-9
5. Committee on Medical Aspects of Automotive Safety. Rating the severity of tissue damage, II: the ahhreviated scale. JAMA 1971; 215: 277-80
6. Copes W S, Champion H R, Sacco W J et al: The Injury Severity Score revisited. J Trauma 1988; 28 (1) 69-77
7. Boyd C R, Tolson M A, Copes W S: Evaluating trauma eare: t TRISS. method. J Trauma 1987; 27 (4): 370-8
8. Champion H R, Copes W S. Sacco W J et al: The Major Trauma Outcome Study: establishing nonns for trauma careo J Trauma 1990; 30 ( 11): 1356-5
9. Moore E E, Dunn E L, Moore J B et al: Penetrating Abdominal Trauma Index. J Trauma 1981; 21 (5): 439-45
10. Borlase B C, Moore E E, Moore F A: The Abdominal Trauma Index-a eritieal reassessment and validation. J Trauma 1990; 30 (11): 1340-4
11. Ivatury R R, Nallathambi M N, Stahl W S et al: Penetrating eardiae trauma. Quantifying the severity of anatomic and physiologic injury. Ann Surg 1987: 205 (1): 61-6
12. Moore E E. Shackl’ord S R. Pachter H L et al: Organ lnjury Scaling: spleen, liver and kidney. J Trauma 1989; 29 (12): 1664-6
13. Moore E E, Cogbill T H, Malangoni M A et al: Organ Injury Scaling, II: pancreas, duodenum, small bowell, colon, and rectum. J Trauma 1990; 30 (11):
1427-9
14. Civil I A, Schwab C W: The abbreviated Injury Scale., 1985 revision: a con den sed chart for clinical use. J Trauma 1988; 28 (1): 87-90
15. Karmy-Jones R. Copes W S, Champion H R: Results of a multiinstitutional outcome assessment: results of a struetured peer review of TRISS-designated unexpected outcomes. J Trauma 1992: 32 (2): 196-203
16. Champion H R, Copes W S, Sacco W J: A new characterization of injury severity. J Trauma 1990; 30 (5): 539-46
17. Yates D W: Scoring systems for trauma. Br Mcd J 1990; 301: 1090-4
18. Champion H R, Sacco W J, Copes W S: Trauma scoring. In: Moore E E, Mattox K L, Fciiciano D V: Trauma. 2a. Ed. Norwalk Appleton & Lange, 1991. pp 47-65
19. Copcs W S. Champion H R, Sacco W J et al: Progre ss in characterizing anatomic injury. J Trauma 1990; 30 (10): 1200-7
20. Croce M A. Fabian T C. Stwart R M et al: Corrciation of Abdominal Trauma Indcx and Injury Severity Score with abdominal septic complications in penetrating amI hlunt trauma. J Trauma 1992; 32 (3): 380-8
21. Moorc R R, Joncs T N, Moore F A: Immcdiale postinjury enteral feeding: reducing gut hacteria! translocation. Panam J Trauma 1989; I (1): 31-41
22. Ivatury R R, Rohman M: Penetrating cardiac trauma. In: Turney S Z, Roodrígucz A. Cowley R A: Management of Cardiothoracic trauma. Williams
& Wilkins, Baltimore. 1990. pp 311-27
23. Attar S, Suter e M, Hankins J R et al: Penetraling cardiac injuries. Ann Thorac Surg 1991; 51: 711-76