(tercera parte)
Pacientes con Enfermedad Pulmonar Crónica
Luisa Fernanda Güell Camacho
Enfermera Especialista en Cuidados Respiratorios
Magíster en Educación Universitaria
Directora del Programa de Rehabilitación Pulmonar de la Fundación Neumológica Colombiana
En los pacientes con enfermedad pulmonar crónicas el entrenamiento físico busca romper la espiral debilitante de incapacidad, inactividad, desacondicionamiento, mayor incapacidad.
El ejercicio físico realizado de manera regular y con la frecuencia e intensidad suficiente mejora tanto la capacidad funcional como la resistencia.
En este artículo, la última parte de la serie sobre rehabilitación pulmonar, se establecen los principios básicos para la adecuada prescripción del ejercicio, las metas a alcanzar en el paciente y los mecanismos de evaluación
Palabras Claves: Rehabilitación pulmonar
Key Words: Pulmonary rehabilitation
Entrenamiento Físico
Bases fisiológicas generales
El trabajo mecánico realizado por los músculos requiere energía, dicha energía es aportada por el ATP (adenosín trifosfato) el cual a su vez es sintetizado en la mitocondria mediante la energía obtenida del metabolismo de diversos combustibles como la glucosa y los lípidos.
La eficiencia de esta síntesis es 19 veces mayor en presencia de oxígeno que en ausencia del mismo dado que, por ejemplo, en la glucólisis aerobia el metabolismo de una mol de glucosa produce 38 moles de ATP mientras que en anaerobiosis la glucólisis solo produce dos moles de ATP. De ahí que la eficiencia del trabajo muscular dependa de la inmediata disponibilidad de oxígeno por las fibras musculares.
Para garantizar dicha disponibilidad de oxígeno se requiere un adecuado aporte de oxígeno a los tejidos el cual está dado fundamentalmente gracias al trabajo sincronizado del sistema respiratorio y del sistema cardiovascular.
El primero de estos debe garantizar un adecuado intercambio gaseoso de tal manera que el oxígeno sature la hemoglobina de la sangre, mientras que el segundo por su parte debe garantizar un adecuado transporte de la hemoglobina saturada hacia los tejidos.
Durante el ejercicio el trabajo de los músculos se incrementa y con ello aumentan los requerimientos energéticos y aumentan por lo tanto los requerimientos de oxígeno en los tejidos.
Con el fin de garantizar un adecuado aporte de oxígeno:
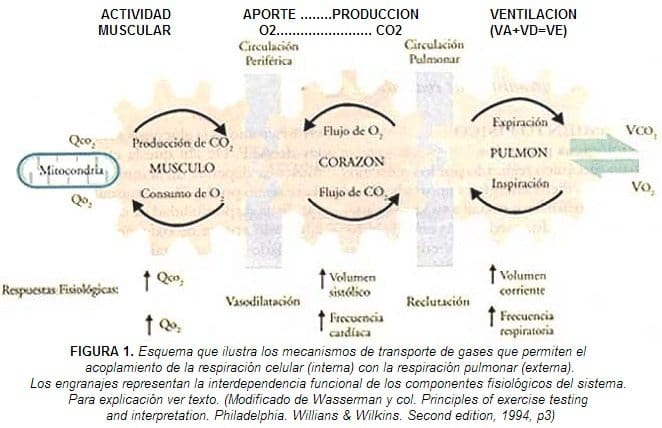
Acorde con el incremento de las necesidades producido por el ejercicio, se ponen en marcha cambios respiratorios, hemodinámicos y musculares tendientes a incrementar dicho aporte: el sistema respiratorio responde aumentando la ventilación minuto y produciendo vasodilatación pulmonar que favorece el intercambio de gases, a nivel cardiovascular aumenta el gasto cardíaco y se redistribuye la circulación hacia las zonas de mayor actividad y a nivel muscular se produce vasodilatación e incremento de la actividad enzimática (Figura 1).
En el paciente con enfermedad pulmonar crónica resulta difícil suplir las elevadas demandas de oxígeno inducidas por el ejercicio, incapacidad que se manifiesta como disnea, la cual lo lleva a una progresiva intolerancia al esfuerzo, a menor actividad física, desacondicionamiento muscular, mayor inactividad, mayor desacondicionamiento muscular y así sucesivamente, en una espiral descendente que lleva al paciente con EPOC prácticamente a la inmovilidad, afectando su capacidad laboral, sus actividades básicas cotidianas, su autoestima y en general su calidad de vida (Figura 1).
La causa de la limitación al ejercicio en pacientes con enfermedades respiratorias crónicas es multifactorial y va unida a una inadecuada respuesta en los tres niveles (respiratorio, cardiovascular y muscular) analizados anteriormente.
A nivel respiratorio la alteración en la relación ventilación perfusión(V/Q) y la obstrucción de las vías aéreas genera un mayor desequilibrio entre la demanda ventilatoria aumentada por el ejercicio y la capacidad de respuesta ventilatoria disminuida por la patología de base (Figura 2).
Los músculos ventilatorios por su parte entran en fatiga como consecuencia del aumento en el trabajo respiratorio y de su disminuida capacidad de contracción, causada entre otros factores por la inadecuada posición del diafragma (debida al incremento en la capacidad funcional residual) y por la hipoxemia, la hipercapnia y la desnutrición.
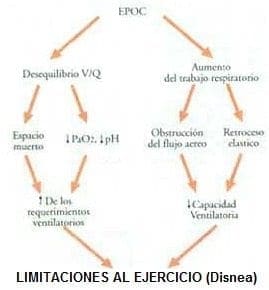
FIGURA 2. Factores que desencadenan la limitación al ejercicio y la disnea en pacientes con EPOC. Estos pacientes
tienen tanto un aumento en los requerimientos ventilatorios para realizar ejercicios como disminución en la capacidad ventilatoria. (V/Q: relación, ventilación perfusión; PaO2: Presión arterial de oxígeno. (modificado de Wasserman K.
y col. Principles of exercise testing and interpretation. Philadelphia: Williams & Wilkin. Second edition, 1994, p87)
A nivel hemodinámico la hipertensión pulmonar por un lado y por el otro la disminución del retorno venoso producida por la compresión de la aurícula derecha y de la cava superior (secundarias al aumento de la presión intratorácica debida al incremento del volumen pulmonar) dan lugar a la caída de la fracción de eyección del ventrículo derecho.
Al disminuir ésta, disminuye obviamente el volumen de llenado del ventrículo izquierdo y como consecuencia de este fenómeno se presenta una caída en la fracción de eyección del ventrículo izquierdo.
Esta da lugar a disminución del gasto cardíaco y por tanto a disminución en el transporte de oxígeno a los tejidos ya que éste es función del gasto cardíaco y del contenido arterial de oxígeno.
La incapacidad para suplir las demandas aumentadas de los tejidos durante el ejercicio hará que el metabolismo muscular se desvíe hacia vías anaerobias que no solo son menos eficientes desde el punto de vista de la producción de energía, como ya se anotó, sino que además dan origen al ácido láctico responsable de acidosis metabólica y de otras consecuencias deletéreas.
La limitación muscular se debe principalmente a atrofia muscular (presente en algunos pacientes debido a la inmovilidad), desnutrición, hipoxemia y a períodos prolongados de tratamiento con glucocorticoides.
La capacidad metabólica del músculo atrofiado se encuentra afectada debido a la disminución en el número de mitocondrias, limitación de la actividad de los sistemas enzimáticos de las células y alteraciones en la microcirculación que dificultan el intercambio de gases a nivel de la fibra muscular. Todos estos factores favorecen la aparición de fatiga muscular.
Programa de Entrenamiento
Un programa de entrenamiento consiste en someter al organismo a un determinado nivel de trabajo con una intensidad, frecuencia y duración también determinadas.
El entrenamiento al ejercicio, se basa en tres principios fisiológicos aplicables a todos los grupos musculares independientemente del estado de salud o enfermedad del individuo:
- Especificidad del entrenamiento: de acuerdo con este principio únicamente se presenta mejoría en el grupo muscular con el cual se está practicando el ejercicio.
- Intensidad del entrenamiento: este principio establece que solamente el ejercicio con una carga por encima de la basal es capaz de inducir un efecto de entrenamiento.
- Reversibilidad del efecto de entrenamiento: según este último principio una vez descontinuado el entrenamiento su efecto desaparece.
En forma general el entrenamiento tiene como finalidad mejorar la capacidad funcional del individuo; esto se logra mediante cambios estructurales y funcionales en el músculo (los cuales proporcionan mayor fuerza y resistencia), mayor movilidad articular y mejor respuesta cardiorrespiratoria que asegure un aporte de oxígeno adecuado a las necesidades metabólicas aumentadas por el ejercicio.
En individuos sanos entrenados los cambios observados a nivel hemodinámico son un incremento en el consumo máximo de oxígeno (VO2max) de 15-20% como consecuencia del incremento en el gasto cardíaco (GC) (a expensas del aumento del volumen sistólico sin cambios en la frecuencia cardíaca) e incremento de la diferencia arterio-venosa de oxígeno (Da-vO2).
A nivel muscular se presenta aumento del número y tamaño de las mitocondrias, aumento de las enzimas aerobias y aumento en la concentración de glucógeno, fenómenos que repercuten en el incremento de la diferencia arteriovenosa de oxígeno ya mencionada.
Finalmente, se consigue una ventilación más eficaz sin incremento de la frecuencia respiratoria.
Con respecto al ejercicio en pacientes con enfermedad pulmonar crónica:
La diferencia fundamental entre los pacientes con enfermedad pulmonar crónica y las personas sanas es que estos últimos no están limitados en su tolerancia al ejercicio por el nivel de ventilación que pueden mantener sino por otros factores como la fatiga muscular; en cambio, en los pacientes con enfermedad pulmonar crónica, mucho antes de que se presente cualquiera de los factores limitantes del ejercicio en las personas sanas se presenta disnea, el primero y quizás el único de los factores limitantes del ejercicio en los pacientes con enfermedad pulmonar crónica.
Esto tiene consecuencias importantes ya que muchos autores han sugerido que debido a la limitación al ejercicio por la disnea, los pacientes con enfermedad pulmonar crónica nunca pueden realizar el esfuerzo muscular suficiente para producir efecto de entrenamiento.
Esta es una de las razones fundamentales por la cual la disnea de manera indirecta da lugar a desacondicionamiento físico.
Característica de pacientes con enfermedad pulmonar crónica
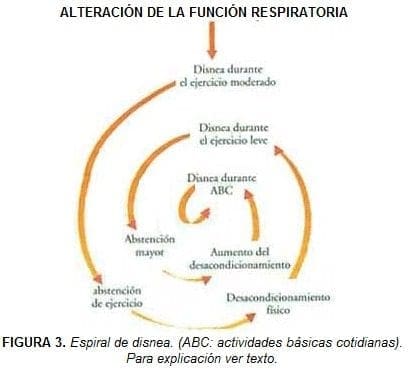
Hass describió en 1991 la espiral de la disnea, característica de pacientes con enfermedad pulmonar crónica (Figura 3), en la cual la sensación de disnea ante el ejercicio moderado hace que el paciente se abstenga de realizarlo presentando desacondicionamiento físico.
Progresivamente el paciente presenta disnea durante el ejercicio mínimo al cual responde con mayor abstención aumentando el desacondicionamiento.
A estos sucesos le sigue la aparición de disnea durante las actividades básicas cotidianas lo que favorece la inmovilidad.
Progresivamente el paciente termina perdiendo su autonomía, su autoestima y su calidad de vida e incrementando su frustración, la dependencia familiar y la dependencia de los servicios médicos, llegando a un deterioro severo de su capacidad funcional y social.
En el paciente con enfermedad respiratoria crónica:
Un programa de entrenamiento tiene como objetivo principal interrumpir la espiral de la disnea y hacer que el paciente alcance la mejor condición física posible dada su enfermedad de base logrando mayor autonomía, mejor calidad de vida y menor aislamiento social.
Prescripción del Entrenamiento
Al iniciar un programa de entrenamiento en un paciente con enfermedad pulmonar crónica se deben tener en cuenta varios aspectos que aseguren una respuesta eficaz a nivel muscular y cardiorrespiratorio.
Entre estos aspectos, la adecuada evaluación del paciente resulta fundamental ya que a partir de ella es posible determinar la intensidad, frecuencia y duración del programa de entrenamiento.
Esta evaluación debe incluir el análisis de factores tales como la motivación del paciente con respecto al programa, su estado clínico actual, la existencia de enfermedades concomitantes (osteoporosis, artritis, reumatoides entre otros) su capacidad funcional y su respuesta al ejercicio.
Aunque idealmente todo paciente con enfermedad pulmonar crónica se beneficia con un programa de entrenamiento, antes de iniciar el mismo se debe estar seguro de que el paciente está estable, es decir, que no cursa con exacerbación de su enfermedad y que está recibiendo apropiadamente su terapia farmacológica.
En los pacientes en quienes durante el ejercicio se incrementa la hipoxemia (pacientes con enfisema severo, enfermedades que alteran la difusión o hipertensión pulmonar severa) un inadecuado entrenamiento puede incrementar la hipertensión pulmonar o empeorar el cor pulmonale preexistente facilitando la aparición de insuficiencia cardíaca y de arritmias que incluso pueden causarle la muerte durante el ejercicio.
Estos pacientes deben ser evaluados cuidadosamente, y será preciso administrar la cantidad necesaria de oxígeno para asegurar una adecuada saturación durante el entrenamiento.
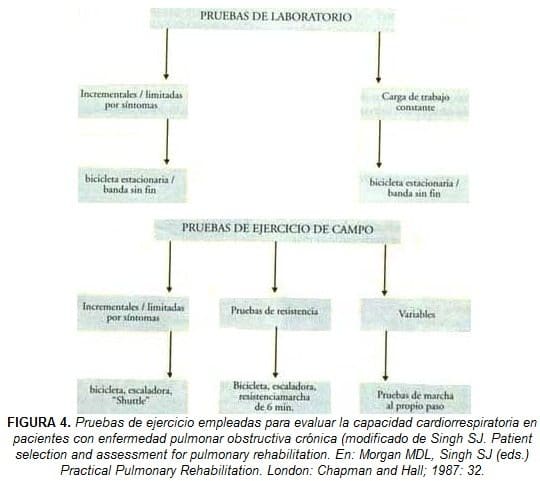
Las pruebas de función pulmonar (espirometría, curva de flujo-volumen, volúmenes pulmonares, etc.):
Nos permiten establecer el diagnóstico y la severidad del compromiso pulmonar, pero debe tenerse en cuenta que dicho compromiso no se correlaciona de manera directa con la capacidad funcional del paciente y, por lo tanto, para evaluar el compromiso funcional de éste se deben utilizar otro tipo de pruebas como la prueba incremental de ejercicio, las pruebas de ejercicio submáximo y las pruebas de marcha (Figura 4).
Capacidad funcional en los pacientes con enfermedad pulmonar crónica
Son muchas las formas de evaluar la capacidad funcional en los pacientes con enfermedad pulmonar crónica y también son múltiples los dispositivos empleados para el efecto (bicicleta estacionaria, banda sin fin).
La prueba de marcha de 6 minutos es frecuentemente usada, dada su simplicidad, su fácil interpretación y la posibilidad de realizarla sin necesidad de equipos complejos.
Sin embargo la información que suministra no va más alla de determinar la distancia recorrida por el paciente durante los 6 minutos, y el comportamiento de la saturación durante la misma y su adecuada realización puede estar limitada por factores externos como el nivel de motivación generado por el elevador.
Cada programa de rehabilitación pulmonar debe tener definidos los protocolos de elevación de la capacidad funcional del paciente, que permitan generar la información necesaria para una adecuada prescripción del ejercicio con el fin de favorecer en el paciente una mejoría de su capacidad cardiorrespiratoria y no el empeoramiento de su enfermedad de base.
Realizada la fase evaluativa se analiza la información obtenida y se elabora el plan de entrenamiento individualizado o en grupo de acuerdo con las características del paciente.
Desarrollo del Programa de Entrenamiento
En la literatura médica mundial no existen programas estandarizados de entrenamiento muscular.
El único criterio establecido en forma general es que el programa de entrenamiento debe tener en cuenta los tres principios fisiológicos de todo entrenamiento: intensidad, especificidad y reversibilidad del efecto de entrenamiento.
Intensidad
En personas sanas la intensidad del entrenamiento aerobio se programa llevando la frecuencia cardíaca al 60-90% de la frecuencia cardíaca máxima predicha (220 menos la edad en años) o llevando el consumo de oxígeno al 50-80% del consumo máximo de oxigeno (VO2max).
Dicho nivel de ejercicio debe ser sostenido por 20 a 45 minutos tres veces a la semana.
Un entrenamiento con esta intensidad (la cual está lejos del umbral anaerobio) logra adaptaciones fisiológicas en los músculos periféricos y mejoría de la función cardíaca en los sujetos sanos incrementando la resistencia al ejercicio.
Ha existido gran controversia en cuanto a la intensidad del ejercicio del paciente con enfermedad pulmonar avanzada, debido a que su limitación ventilatoria dificulta que el entrenamiento se mantenga dentro de los límites aerobios necesarios para que ocurran las adaptaciones fisiológicas benéficas.
Hasta hace poco las recomendaciones sobre prescripción de ejercicio en estos pacientes indicaban bajos niveles de intensidad (30% del trabajo máximo).
Sin embargo, estudios recientes han demostrado que, a pesar de que en pacientes con EPOC es posible observar tempranamente metabolismo anaerobio y acidosis láctica durante el entrenamiento con niveles altos de intensidad (60 a 80% del trabajo máximo), los beneficios conseguidos mediante esta estrategia son mayores que con bajos niveles de intensidad.
En dichos estudios se observó un incremento de las enzimas oxidativas de los músculos periféricos después de entrenamiento de alto nivel pero no en entrenamiento de bajo nivel.
Los estudios mencionados permiten concluir que el entrenamiento de los pacientes respiratorios crónicos a un 60 a 80% del trabajo máximo, produce incrementos sustanciales en la capacidad de ejercicio reduciendo los requerimientos de ventilación y los niveles de lactato para iguales niveles de ejercicio.
¿Por qué llevar a cabo una prueba de ejercicio?
- Para identificar anormalidades funcionales no presentes en reposo
- Para identificar la verdadera extensión de la limitación
- Como ayuda en el diagnóstico diferencial de la limitación al ejercicio
- Para prescribir un programa de ejercicio
- Para evaluar la respuesta a la rehabilitación
La inactividad física da lugar a la perdida de
- Fuerza y masa muscular
- Capacidad de los músculos respiratorios
- Tolerancia al ejercicio
- Captación máxima de oxígeno
- Densidad mineral ósea
Adaptaciones al entrenamiento en resistencia
En personas sanas
- Aumento en VO2 max. (consumo máximo de oxígeno)
- Aumento de la capacidad oxidativa de los músculos entrenados
- Mejor capacidad pico de ejercicio y mejor resistencia al ejercicio
En EPOC
- No se modifica la fisiopatología
- No cambia la función de los músculos respiratorios
- Pequeño incremento en la captación pico de O2
- Mejoría importante en la resistencia al ejercicio
La mayoría de programas de rehabilitación hacen énfasis en el entrenamiento de la tolerancia al ejercicio utilizando períodos de actividad sostenida alrededor de 20 a 30 minutos 3 a 5 veces por semana.
Es de esperar que pacientes con obstrucción severa no puedan tolerar el entrenamiento con esta intensidad y, para tales casos, se recomienda el entrenamiento por intervalos, que consiste en realizar intervalos de 2-3 minutos de ejercicio (o según la tolerancia de paciente) con 60- 80 % de la capacidad máxima de ejercicio, alternando con iguales períodos de descanso, varias veces en una misma sesión (Figura 5).
 FIGURA 5A. Entrenamientos por intervalos en EPOC severo, realizando ejercicio en banda según tolerancia.
FIGURA 5A. Entrenamientos por intervalos en EPOC severo, realizando ejercicio en banda según tolerancia.
 FIGURA 5B. Entrenamientos por intervalos. El paciente, limitado por los síntomas (disnea y fatiga muscular)
FIGURA 5B. Entrenamientos por intervalos. El paciente, limitado por los síntomas (disnea y fatiga muscular)
toma un período de reposo, sentado sobre la misma banda, antes de reiniciar otro intervalo de ejercicio.
En conclusión, para determinar la intensidad inicial del ejercicio en el paciente con enfermedad pulmonar crónica podemos tener en cuenta tres enfoques: 1) si se dispone de los resultados de la prueba integral de ejercicio, se debe establecer un nivel de trabajo inicial que represente un 60-80% del trabajo máximo alcanzado en la prueba o el 60-75 % del VO2max, 2) si la frecuencia cardíaca no se encuentra alterada por patología cardíaca o pulmonar, o por el tratamiento; se puede utilizar un porcentaje de la frecuencia cardíaca máxima para determinar la intensidad (60-80%), 3) si no se cuenta con alguno de los parámetros anteriores, es posible determinar las metas del ejercicio y sus incrementos de acuerdo con la tolerancia sintomática y no con base en medidas predeterminadas (ejercicio limitado por síntomas).
Especificidad del Entrenamiento
Diversos ejercicios han demostrado que poseen capacidad para inducir efecto de entrenamiento; Siempre que el ejercicio da lugar a un incremento sustancial de la tasa metabólica y que se garantice en las sesiones de entrenamientos una frecuencia, duración e intensidad suficientes; será posible alcanzar mejoría en el desempeño aerobio del grupo o de los grupos musculares sometidos al entrenamiento.
Es importante tener presente que solamente mejora el desempeño del grupo de músculos entrenados.
Por lo, tanto actividades como caminar, subir escaleras, montar en bicicleta, nadar y ejercicio isotónico de los miembros superiores pueden ser suficientes para lograr el objetivo de incrementar el VO2max.
Sin embargo, cuando el objetivo va más allá de incrementar el VO2max y pretendemos mejorar la calidad de vida del paciente mediante un mejor desempeño en las actividades básicas de la vida cotidiana, el entrenamiento debe ser integral intentando abarcar el mayor número posible de grupos musculares (Figura 6).
 FIGURA 6. Especialidad del entrenamiento. El objetivo de la rehabilitación pulmonar no es solamente
FIGURA 6. Especialidad del entrenamiento. El objetivo de la rehabilitación pulmonar no es solamente
incrementar el VO2 max sino tambien, mejorar la calidad de vida del paciente.
Para ello es indispensable realizar entrenamiento específico en tareas
de la vida cotidiana como subir y bajar escaleras
Tipos de Entrenamiento
Entrenamiento de resistencia de los miembros superiores
Se ha observado que los pacientes refieren mayor disnea al realizar actividades de la vida cotidiana como bañarse, vestirse, lavarse los dientes, etc., en las cuales se utilizan principalmente los miembros superiores.
Como es bien sabido los requerimientos de energía de los miembros superiores son mayores que los de los miembros inferiores, y por lo tanto, al ser utilizados, se incrementan las demandas ventilatorias y éstas no alcanzan a suplir los requerimientos de energía, aumentando la limitación funcional.
Además, las actividades que involucran los miembros superiores son peor toleradas en los pacientes con enfermedad pulmonar debido a que, como se anotó, algunos de los músculos utilizados son también músculos accesorios de la respiración y por ello el ejercicio de miembros superiores genera mayor incoordinación de los movimientos respiratorios y mayor disnea.
En la mayoría de las personas los miembros superiores están pobremente entrenados debido a que no soportan peso durante la deambulación y por esta razón incluso las personas sanas sólo pueden realizar ejercicios de muy bajo nivel con los miembros superiores sin tener que recurrir a fuentes anaerobias de energía.
Otro hecho importante a tener en cuenta es que la tolerancia al ejercicio con los miembros superiores es mucho más baja si los brazos no se encuentran apoyados o si estos se encuentran elevados por encima de la cabeza.
Por lo anteriormente expuesto, en todos los Programas de Rehabilitación Pulmonar deben incluirse rutinas que mejoren la resistencia de los brazos para realizar actividades de la vida diaria.
Las bandas elásticas son un método eficaz que ha demostrado mejoría en la resistencia de los brazos.
Entrenamiento en resistencia de los miembros inferiores
La mayoría de programas enfatizan el entrenamiento de extremidades inferiores utilizando ejercicio en bicicleta estacionaria, banda sin fin o caminata, solos o en combinación (Figura 7).
Con estos ejercicios se logra un acondicionamiento muscular y una mejor adaptación cardiovascular y respiratoria para un mismo nivel de trabajo siempre y cuando se cumpla con el nivel de intensidad recomendado (60-80% del nivel de trabajo máximo)
 FIGURA 7. Entrenamiento en resistencia de los miembros inferiores en banda sin fin.
FIGURA 7. Entrenamiento en resistencia de los miembros inferiores en banda sin fin.
Entrenamiento en fuerza
Debido a que la debilidad muscular periférica contribuye a la limitación al ejercicio en pacientes con enfermedad pulmonar, el entrenamiento en fuerza tanto para miembros superiores como inferiores es un importante componente del ejercicio durante la Rehabilitación Pulmonar.
Dos estudios aleatorizados controlados han demostrado que el ejercicio con pesas en los pacientes respiratorios mejoran la fuerza muscular si se utilizan cargas entre el 50 y el 85% del peso máximo alcanzado en una prueba incremental.
En estos pacientes no se encontró una mejoría evidente en la tolerancia al ejercicio máximo pero sí una mejor calidad de vida en directa relación con el incremento de la fuerza muscular.
Entrenamiento de los músculos ventilatorios
La fuerza y la resistencia a la fatiga son las dos características básicas a tener en cuenta para el entrenamiento de los músculos ventilatorios.
La fuerza se define como la capacidad de generar presión. Depende de las características de la fibra muscular, de su longitud, de la velocidad de contracción y de la voluntad del individuo.
Para lograr la fuerza máxima existe una longitud y una velocidad de contracción óptimas por encima o por debajo, de las cuales la capacidad para generar fuerza disminuye.
La resistencia a la fatiga es la capacidad que tiene el músculo de trabajar continuamente sin fatigarse y depende principalmente del patrón de contracción muscular (en este caso del patrón ventilatorio).
El principal objetivo del entrenamiento de los músculos ventilatorios, es el incremento en la fuerza y en la resistencia a la fatiga para evitar de este modo la insuficiencia ventilatoria consecuencia de la fatiga muscular.
Este objetivo se consigue al mejorar las condiciones de trabajo de los músculos a entrenar.
Como es lógico, antes de iniciar el programa de entrenamiento muscular ventilatorio, es importante evaluar la fuerza, la resistencia a la fatiga y el patrón respiratorio del paciente.
La fuerza de los músculos ventilatorios se evalúa midiendo la presión inspiratoria y espiratoria máxima (PIM, PEM) y específicamente la presión diafragmática (Pdi); si se desea evaluar la fuerza del diafragma.
Con respecto a la evaluación de la resistencia, varias pruebas se han postulado como cuantificadoras de la resistencia a la fatiga de los músculos inspiratorios (contracciones inspiratorias máximas repetidas, la ventilación voluntaria máxima sostenida, etc.). Hasta el momento estas pruebas no han sido completamente validadas en la literatura médica mundial.
El patrón ventilatorio se evalúa observando el ritmo respiratorio:
La utilización de músculos accesorios y midiendo el volumen corriente, la frecuencia respiratoria, el tiempo inspiratorio, el tiempo total del ciclo respiratorio, el flujo inspiratorio y la presión que se hace en cada inspiración.
Realizada la evaluación se elabora el plan de entrenamiento, el cual debe enfocarse a las necesidades individuales del paciente y a la patología de base.
Es importante determinar si lo que el paciente requiere es entrenamiento o reposo muscular debido a que, en algunas enfermedades como las neuromusculares progresivas en las que el daño estructural y la evolución de la enfermedad imposibilitan la recuperación de la fuerza y la resistencia a la fatiga, un entrenamiento no indicado puede llevar a sobrecarga de trabajo, fatiga e insuficiencia respiratoria.
Hace ya un cuarto de siglo que salió a la luz el trabajo de Leith y Bradley, en el que por primera vez se demostró que los músculos respiratorios de las personas sanas sí mejoraban su fuerza y resistencia a la fatiga mediante entrenamiento.
Diversos trabajos posteriores han permitido establecer que la respuesta al entrenamiento muscular ocurre de manera invariable pero después de un estímulo suficiente.
En los sujetos normales y en los pacientes con fibrosis quística:
Ha sido posible demostrar que el entrenamiento físico general da lugar a una mayor fuerza y resistencia a la fatiga de los músculos ventilatorios, sin embargo en los pacientes con EPOC no ha sido posible reproducir estos resultados.
La explicación parece ser que el ejercicio corporal total en los pacientes con EPOC es realizado a niveles de ventilación muy por debajo de los alcanzados cuando se realiza ejercicio de largo aliento y al parecer dicho nivel es inadecuado para generar en los músculos ventilatorios el incremento apropiado en la resistencia a la fatiga.
De ahí que la mayoría de los estudios en los pacientes con EPOC se hayan enfocado hacia el entrenamiento específico de los músculos ventilatorios.
Para el entrenamiento de los músculos ventilatorios en cuanto a fuerza, se recomiendan estímulos de alta intensidad y baja frecuencia utilizando incrementos en la resistencia inspiratoria y para el entrenamiento de los músculos ventilatorios en cuanto a resistencia a la fatiga, se recomiendan estímulos de baja intensidad y alta frecuencia.
Los métodos más utilizados son tres: (1) el entrenamiento con resistencia al flujo inspiratorio, (2) el entrenamiento con umbral de carga inspiratoria y (3) la hiperpnea voluntaria isocápnica.
En el entrenamiento mediante resistencia al flujo inspiratorio se le pide al paciente que respire a través de orificios inspiratorios con diámetros progresivamente menores.
La meta es incrementar la carga sobre los músculos inspiratorios disminuyendo el diámetro del dispositivo y por lo tanto incrementando la resistencia.
Las cargas se van incrementando progresivamente siempre y cuando se garantice que entre un incremento y otro la frecuencia respiratoria (10-20 respiraciones por minuto), el volumen corriente y el tiempo inspiratorio permanezcan constantes.
El entrenamiento con umbral de carga respiratoria:
Se consigue mediante dispositivos que permiten el flujo de aire durante la inspiración únicamente después de alcanzar una cierta presión inspiratoria, de tal manera que la fuerza requerida para el entrenamiento de los músculos respiratorios es independiente del flujo inspiratorio y dependiente del umbral de presión predeterminado por la válvula del dispositivo.
La hiperpnea isocápnica ventilatoria requiere que el paciente realice períodos prolongados de hiperpnea (hasta de 15 minutos), generalmente dos veces al día.
Este patrón es muy similar al utilizado para mejorar la resistencia a la fatiga y para el ejercicio físico corporal total.
El indicador clave para determinar el nivel de hiperpnea que debe alcanzar el paciente es la capacidad ventilatoria máxima sostenida que se define como el nivel máximo de ventilación que puede ser mantenido en condiciones isocápnicas durante 15 minutos. Debido a lo complejo del circuito de reinhalación requerido para esta modalidad de entrenamiento los estudios al respecto son escasos pero, sin excepción, han demostrado mejoría del 20 al 55 % en la resistencia a la fatiga de los músculos ventilatorios.
Finalmente es importante aclarar que, de acuerdo con el último análisis realizado por la ATS, los ejerccios respiratoiros en el paciente con EPOC no han mostrado un evidencia científica clara y la recomendación es no incluirlos dentro de un plan de entrenamiento dejando como opción el entrenamiento no especifico de los músculos ventilatorios, el cual se logra con un aumento de la ventilación minuto durante el ejercicio arobio asegurando un volumen por encima del 60% del VVM para lograr efectividad.
Reposo de los músculos ventilatorios en pacientes con enfermedad pulmonar crónica
La fatiga se ha definido como la incapacidad para mantener la tensión muscular con la actividad repetida.
Dicha incapacidad podría depender de la falta de un esfuerzo voluntario por parte del paciente o por un defecto en la cadena de eventos que partiendo del sistema nervioso central determinan finalmente la contracción muscular. Por ello, la fatiga puede ser definida como de origen central o periférico.
La fatiga central se define como la incapacidad para mantener la tensión muscular por parte de la voluntad del paciente cuando todavía es posible producir contracción muscular adicional mediante un estímulo eléctrico sobre el nervio.
En el caso contrario la fatiga se considera de tipo periférico y puede deberse a una falla de la transmisión a nivel de la placa motora cuando se generan estímulos a elevadas frecuencias, o a la incapacidad de frecuencias bajas para generar contracción muscular después de un esfuerzo prolongado contra cargas altas.
Existe la hipótesis de que en los pacientes con enfermedad pulmonar crónica se desarrolla fatiga de los músculos ventilatorios como consecuencia inevitable del incremento crónico de la resistencia de las vías aéreas.
Diversos autores, entre ellos Belman en pacientes con enfermedad pulmonar crónica:
No están de acuerdo con el concepto de fatiga muscular respiratoria crónica, apoyados en la confirmación de que en ciertas enfermedades, tales como la cifoescoliosis, la mejoría en la función respiratoria conseguida mediante apoyo ventilatorio intermitente no invasivo (mediante CPAP o mediante dispositivos de presión negativa inspiratoria adosados a la caja torácica) no se correlaciona con el «reposo» de los músculos ventilatorios y cuestionan por ello la denominación del apoyo ventilatorio intermitente como «terapia de reposo».
Sin embargo, algunos estudios han demostrado que un período de varios meses de apoyo ventilatorio intermitente no invasivo da lugar a mejoría en los parámetros gasimétricos, en la función pulmonar y en la fuerza de los músculos ventilatorios, fenómenos que se acompañan de disminución en la disnea y en el número de hospitalizaciones y días de hospitalización por año.
A pesar de las controversias anotadas, algunos autores recomiendan la terapia de «reposo» muscular mediante apoyo ventilatorio intermitente no invasivo en pacientes con debilidad muscular severa (PIM menor de 50 cmH2O en pacientes con EPOC o menor de 25 cmH2O en pacientes con enfermedades neuromusculares), limitación ventilatoria severa (CVF y VEF1 menor de 25% o VVM menor de 40%) o retención de CO2.
En conclusión, la terapia ventilatoria intermitente no invasiva es efectiva en los pacientes con enfermedad pulmonar crónica severa pero, se requieren más estudios antes de establecer a ciencia cierta el mecanismo responsable o el verdadero papel del pretendido reposo muscular.
Reversibilidad del Efecto de Entrenamiento
A los pacientes que ingresan a un Programa de Rehabilitación Pulmonar se les debe insistir en que el entrenamiento debe continuar durante el resto de su vida.
Sin embargo, dado que el entrenamiento dirigido produce cambios benéficos que se incrementan gradualmente hasta alcanzar un máximo, es aconsejable que durante la fase inicial del entrenamiento de por vida del paciente, éste esté acompañado, en un programa dirigido.
La duración óptima de un programa de esta naturaleza se calcula entre tres y cuatro semanas, ya que a partir de ese punto no se ha demostrado incremento en la VO2 max, ni disminución en la frecuencia cardíaca, el nivel de lactato sanguíneo o la epinefrina sérica.
A pesar de lo anterior la mayoría de las investigaciones cuyo objetivo era alcanzar un efecto de entrenamiento significativo utilizaron programas de cinco a diez semanas de duración.
De todas maneras en la mayoría de los casos es importante un tiempo adicional para crear el hábito y para que el paciente aprenda sus rutinas y pueda seguir practicándolas solo.
Bibliografía
- American Thoracic Society: Pulmonary Rehabilitation. Am Rev Respir Dis 1981; 124: 663-666
- ATS Board of Directors. Pulmonary Rehabilitation 1999. Am J Resp Crit Care Med 1999; 159: 1666-1682.
- Belman MJ. Ventilatory muscle training and unloading. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 225-240
- Beytas L, Connors GL. Organization and management of a Pulmonary Rehabilitation Program. En: Hodgkin JE, Connors GL, Bell CW (eds.): Pulmonary Rehabilitation, guidelines to success. Philadelphia: JB Lippincott; 1992.
- Casaburi R. Exercise Training in Chronic obstructive Lung Disease. En: Casaburi R, Petty TL (Eds.) Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 204-224
- Celli BR. Pulmonary rehabilitation in patients with COPD. Am J Respir Crit Care Med 1995; 152: 861-864
- Celli BR. Standards for the Optimal Management of COPD, A Summary. Chest 1998; 113 (4 Suppl): 283S-287S
- Celli BR. The clinical use of upper extremity exercise. Clin Chest Med 1994; 15 (2): 339-348
- Corey M, McLaughlin FJ, Williams M, Et al. A comparison of survival, growth and pulmonary funtion in patients with cystic fibrosis in Boston and Toronto. J Clin Epidemiol 1988; 41: 583-591
- Donahoe M, Rogers RM. Nutritional Assessment and support in Chronic Obstructive Pulmonay Disease. Clin Chest Med 1990; 11 (3): 487-490
- Dudley L. D, Sitzman J. Ambulary care, patient and family education. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 262-263
- Faling LJ. Controlled breathing techniques and Chest Physical Terapy in Chonic Obtructive pulmonary Disease and Allied Conditions. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 167-182
Referencias
- Foster S, Lopez D, Thomas HM. Pulmonary rehabilitation in COPD Patients with elevated pCO2. Am Rev Respir Dis 1988; 138: 1519-1523
- Goldstein R, Avendano MA. Candidate Evaluation. En: Casaburi R, Petty TL (Eds.) Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 317-321
- Gray-Donald K, Gibbons L, Shapiro SH, Macklem PT, Marin G. Nutritional Status and Mortality in Chronic Obstructive Pulmonary Disease. Am J Respir Crit Care Med. 1996; 153: 961-966
- Gray-Donald K, Gibbons L, Shapiro SH, Martin JG. The effct of Nutritional status on exercise performance in COPD. Am Rev Respir Dis 1989; 140: 1544-1548
- Guell L F Rehabilitation pulmonar En: Chaparro C, Alvarez CE, Torres CA, eds Neumología. Fundamentos de medicina. Quinta edición, Medellín: CIB, 1998: 608-632
- Guell R. Casan C. Entrenamiento al esfuerzo como técnica terapéutica en los pacientes con enfermedad pulmonar crónica (EPOC). Arch Bronconeumol 1994; 30: 89-93
- Hodgkin JE. Pulmonary rehabilitation. Clinics in Chest Medicine 1990; 3: 447-46
- Jerman A, Campbell M. Relaxation and Biofeedback: Coping Skills Training. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 366-381
- Killian KJ. Dyspnea: implications for Rehabilitation. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 103-114
- Kirilloff LH, Carpenter V, Kerby GR, et AL: Skills of the health team involved in out-of-hospital care of patientes whith COPD. Am Rev Respir Dis 1986; 133; 948-949
- Knox Aj, Morrison JF. Reproducibility of walking test results in chronic obtructive airways disease. Thorax 1988: 43: 388-392
- Mancino JM, Donahoe M, Rogers RM. Nutrional Assessment and Therapy. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 336- 350
Fuentes
- Morgan M, Singh SJ. Practical pulmonary Rehabilitation. London: Chapman and Hall; 1997
- Niederman MS, Clemnte PH, Fein AM, et al. Benefits of a multidisciplinary pulmonary rehabilitation program. Chest 1991; 99: 798-804
- Novitch RS, Thomas HM. Rehabilitation of patients with Chronic Ventilatory Limitation from Nonobstructive Lung Disease. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 416-423
- O’Donohue WJ Jr. Home Oxygen Therapy. Med Clin North Am 1996; 80(3): 611-622
- Patessio A, Ioli F, Donner CF. Exercise prescription. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 322-335
- Petty T. Pulmonary rehabilitation in chronic respiratory insufficiency. Thorax 1991; 48: 855-862
- Pulmonary Rehabilitation Research, NIH Workshop Summary. Am Rev Respir Dis 1994; 49: 825-893
- Renfroe KL.Effect of progressive relaxation on dyspnea and anxiety state in patients with chronic obtructive pulmonary disease. Heart Lung 1988; 17: 408-413
- Ries AL. Position paper of the American Association of cardiovascular and pulmonary Rehabilitation: Scientific basis of Pulmonary Rehabilitation. J Cardiopul Rehab 1990; 10: 418-441
- Ries AL. The role of exercise testing in pulmony diagnosis. Clin Ches Med 1987; 8: 81-89
- Rodrigues J, Ilowite J. Pulmonnary rehabilitation in the elderly patient. Clinics in Chest Medicine 1993; 14 (3): 429-434
- Tiep BL. Pulmonary Rehabilitation Program Organization. En: Casaburi R, Petty TL (Eds.). Principles and practice of Pulmonary rehabilitation. Philadelphia: WB Saunders Company; 1993: 302-316.
- Wasserman K, Hansen JE, Sve DY, Whipp BJ, Casabisturi R. Principles of Exercise Testing and interpretation. Philadelphia; Williams and Wilkins; second edition, 1994: 1-47 y 97-102