Se define como la presencia de micelios que permanecen confinados al lumen de la cavidad sinusal por meses o años; típicamente en el antro maxilar de un paciente, inmunocomprometido.
Los hallazgos clínicos incluyen obstrucción nasal unilateral, sensación de presión sin dolor, tumefacción ocasional, y rinorrea gris-verde gelatinosa. O puede manifestarse por episodios de sinusitis bacteriana.
El hongo no invade la mucosa adyacente ni el hueso y pueden haber hifas en las capas epiteliales superficiales.
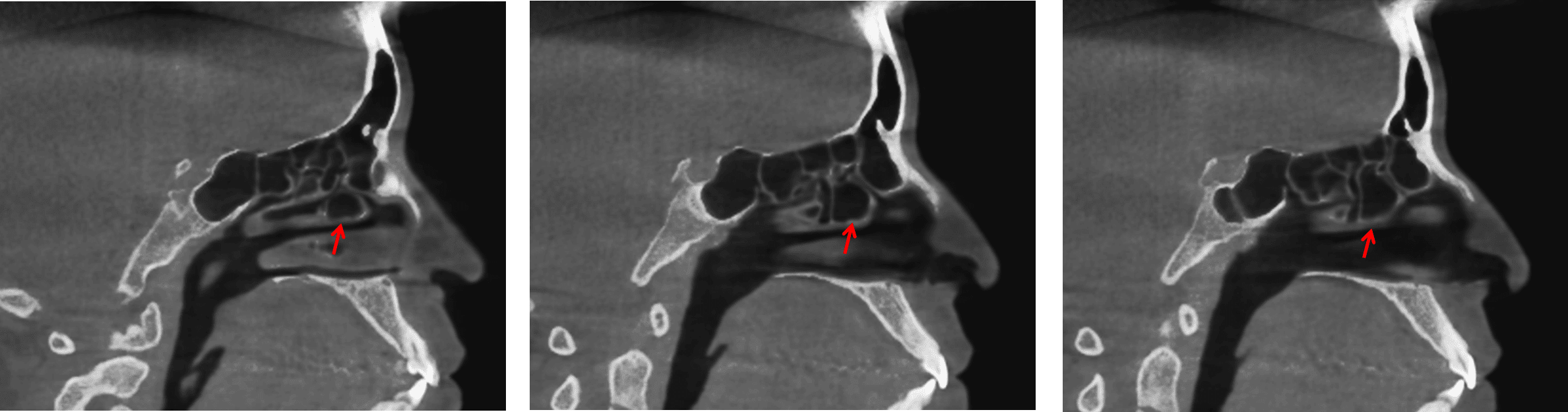
Radiográficamente aparece como un incremento en la densidad de tejidos blandos confinado a un solo seno. El seno maxilar es el mas comúnmente afectado aunque se puede presentar en el seno esfenoidal o frontal. Puede aparecer como opocidades de diferentes densidades en el TAC (1,7).
Los estudios inmunológicos de pacientes con bolas fúngicas son normales.
El factor que contribuye a su presentación es la obstrucción dentro de un pasaje estrecho de complejo osteomeatal dando como resultado una inflamación crónica, alérgica o deformidad anatómica. El crecimiento del hongo comienza sobre secreciones retenidas dentro del seno afectado.
El diagnóstico endoscópico del seno afectado muestra una masa blanda, espesa y con concresiones fúngicas. La mucosa del seno puede aparecer con degeneración polipoide o con inflamación por sobre infección bacteriana sobreagregada.
El cultivo del hongo debe ser aislado y hecho inmediatamente para prevenir deshidratación excesiva. La incubación a 37° C por 14 días en agar Sabourenud con el uso de un antibiótico para inhibir el crecimiento bacteriano.
El único hallazgo para confirmar el diagnóstico es la demostración histológica del hongo, en el material aislado. En el tejido fijado, las hifas pueden ser vistas con tinción de hematoxilina y eosina, o tinciones de plata (Gridley, PAS, y metemanina de plata). El Aspergillus puede ser identificado por los hallazgos anteriormente descritos.
El tratamiento de la sinusitis fúngica no invasiva es del debridamiento quirúrgico por técnica endoscópica para lograr un adecuado drenaje.
No se requieren esteroides locales o sistémicos, o terapia antifúngica sistémica.
La recurrencia es infrecuente aun a largo plazo.
Se debe tomar biopsia de la masa micótica y de la mucosa adyacente la cual debe preservarse.
El uso de trocar a través de la fosa canina puede favorecer la manipulación del material fúngico y facilitar la inspección de todos los rincones del seno.
Sinusitis fúngica invasiva
Se caracteriza por la invasión tisular, resultando en destrucción ósea, con extensión dentro de la órbita o el cerebro.
El paciente puede ser inmunocompetente o inmunocomprometido.
El curso de la enfermedad es lentamente progresivo y se ha asociado con aspergilosis necrotizante pulmonar crónica.
Su invasión esta asociada a la capacidad intrínseca del hongo de cruzar las barreras anatómicas locales.
El hongo al ser aspirado afecta mas frecuentemente el seno maxilar y el etmoides anterior aunque puede extenderse al etmoides posterior, esfenoides o al seno frontal. Puede erodar la lámina papiracea, desplazar el ojo, resultando en hipertetorismo o proptosis.
La extensión hacia el nervio óptico puede originar el síndrome de apex orbitario, el síndrome de la físura orbitaria superior o un abceso orbitario.
La extensión superior puede causar abcesos en el lóbulo frontal o cerebritis. La infección primaria del seno maxilar puede extenderse superiormente para envolver el piso de la órbita y producir proptosis unilateral. Con relación al seno esfenoidal puede invadir la silla turca; o lateralmente resultar en ceguera unilateral por compresión del nervio óptico, el seno cavernoso y la arteria carótida.
Las hifas del Aspergillus han sido encontradas invadiendo la dura, las paredes de los vasos sanguíneos y el hueso.
El compromiso intracraneal puede ocurrir por varios mecanismos:
1. Tromboangeitis de las venas adyacentes por extensión directa de los senos paranasales.
2. Por aneurisma fúngico derivado de diseminación hematógena de senos infectados.
3. El hongo puede envolver la órbita con extensión dentro de la cavidad intracraneal y puede comprometer la arteria carótida interna en su curso intracraneal, el cual puede causar trombosis o ruptura con hemorragia fatal.
Los hallazgos de Laboratorio muestran un conteo de linfocitos y test cutáneos de hipersensibilidad tardía normales. Las concentraciones de IgG, A, M, son normales, pero las IgE puede estar elevada.
La identificación histopatológica del tejido, muestra fragmentos de hifas que invaden la mucosa, la submucosa, el hueso y estructuras contiguas. Las tinciones utilizadas son la metenamina de plata o ácido peryódico de Schiff.
Se deben realizar cultivos y biopsia del material fúngico; el material es usualmente café o verde y puede ser tan espeso y filante que puede requerir curetaje.
El diagnóstico diferencial de la sinusitis fúngica invasiva incluye la mucormicosis o granuloma letal de la línea 1/2, neoplasias, sinusitis crónica con osteomielitis, rinitis atrófica, tuberculosis, rinoescleroma y granulomatosis de Wegener.
La erosión ósea puede presentarse en carcinoma escamocelular, papiloma invertido, meningioma, schwannoma y melanoma maligno.
Radiológicamente, como signo temprano puede haber infiltración de tejido blando.
En el TAC puede evidenciarse el compromiso dural o periantral (1,3) periorbital y la presencia de múltiples áreas difusas atenuadas.
En el TAC y en la resonancia nuclear magnética se observan áreas críticas como las órbitas, los senos cavernosos y el cerebro.
El tratamiento de la sinusitis fúngica invasiva es quirúrgico además de los agentes antifúngicos.
La distinción entre enfermedad invasiva y fulminante es la ocurrencia en está última de neutropenia profunda y la necesidad de transfundir glóbulos blancos.
La resección quirúrgica amplia (hueso y tejido blando) en la sinusitis invasiva fulminante, es mandatoria especialmente si hay un retardo en el reestablecimiento de los leucocitos en aquellos pacientes con menos de 500 células/mm.
Se deben preservar las barreras anatómicas como la dura y el periostio orbitario.
Algunos casos limitan la resección completa y el tratamiento paliativo es el objetivo real.
En aquellos pacientes en que han sido resecada la patología en su totalidad y quienes reciben un curso prolongado de antifúngicos, un TAC debe ser tomado 1 mes después de la cirugía, y luego ser repetido cada 3-4 meses para detectar tempranamente una recurrencia, para tratarla así mismo en forma efectiva.
La amfotericina B es la droga de elección en aspergilosis invasiva y su dosificación esta basada principalmente en la disponibilidad del paciente para tolerar el medicamento.
La dosis usual es de 2-4 g IV por varias semanas; sus efectos colaterales son tromboflebitis, fiebre, cefalea, nauseas, vómito, hipokalemia, nefrotoxicidad ototoxicidad, otros medicamentos utilizables son la amfotericina ribosomal, ketoconazol o itraconazol oral.
Las transfusiones de leucocitos parecen mostrar eficacia (1).
Sinusitis fúngica fulminante mucormicosis
Es una infección oportunista causada por un microorganismo de la familia mucoracea que incluye Rhizopus, Mucor y especies de Absidia.
La forma rinoorbito cerebral suele comenzar con infección de la naríz y de los senos paranasales.
El microorganismo es angioinvasivo, provocando trombosis de los mismos, y necrosis hemorrágica.
Los signos clínicos más comunes son el compromiso de nervios craneales (oftalmoplejía, parálisis facial, proptosis). Radiológicamente el TAC muestra la erosión ósea precoz y la invasión y necrosis de tejido blando.
La resonancia nuclear magnética evalua el compromiso de los vasos (trombosis de la carótida y del seno cavernoso) y la extensión intracraneal.
El tratamiento va encaminado a corregir la patología de base del paciente (acidosis e hiperglicemia) con buenos resultados y con resultados desfavorables en pacientes con SIDA, con neoplasias o insuficiencia renal crónica.
El tratamiento quirúrgico está dirigido al desbridamiento exhaustivo y extirpación de las zonas de tejido isquémico. Puede requerirse exanteración de la órbita de acuerdo a la extensión de la enfermedad.
El tratamiento combinado con amfotericina B y cirugía tienen una tasa de supervivencia de hasta el 80%.
La dosis usual de amfotericina B es de 0,3 mg/kg/dosis, disueltas en 500 cc de dextrosa en 1-3 horas diariamente; luego se aumenta a 0,5 – 0,6 mg/kg/ día. Se mide las concentraciones seriadas de creatinina.
Se administra una doble dosis 1 mg/kg/día interdiario durante semanas o meses, con dosis acumuladas de 2,5 – 4 gramos.
Correspondencia: María Dulce Cardozo, MD. Transversal 5 N° 49 – 00 Tercer piso norte. Otorrinolaringología. Hospital Militar Central. Santafé de Bogotá, Colombia.
Bibliografía
1. Stanckewicz, funcional endoscopic surgery, 1993
2. Stammberger Heinz. – Functional endoscopic Sinus Surgery B.C. Decker 1991
3. Carter, KD; Graham – SM, Carpenteer – KM. Ophthalmic manifestations of allergic fungal sinusitis. Am – J Ophthalmol. 1999. Feb; 127 (2): 189-95
4. Kinsella-JB; Bradfield-JJ; Gourley – WK. Allergic fungal sinusitis, Clin- Otolaryngol. 1996.OCT 21 (5): 389-92
5. Schubert – M.S Goetz . DW Evaluation and treatment of allergic fungal sinusitis. Demographics and diangosis J- Allergy – Clin – Immunol-1998 Sep; 100 (3): 387-94
6. Gungor – A; Adusumilli-V; Corey-J.P. Fungal Sinusitis, Progression of disease in immunosupresion – a case report Ear-Nose-Throat. J. 1998. Mar 77 (3): 207-10
7. Dahniya – MH; Makkar-R; Grexa-E, Cherian – J Al Marzouk-N. Appearances of paranasal fungal sinusitis on computed tomography Br-J Radial. 1998. Mar 71 (843):340-4)
8. Klapper-SR Lee-AG; Patrinely-JR; Stewart-M; Alford-El. Orbital invaluement in allergic fungal sinusitis. Ophtalmology 1997 DEC; 104 (12): 2094-100
9. Kupfer berg – SB; Bent -JP – 3rd; Kuhn -FA Prognosis for allergic fungal sinusitis Otolaryngol – Head – Neck – Surg. 1997 Jul, 117 (1) (35-41).
10. Quraishi – HA; Ramadon – HH. Endoscopia Treatment of allergia Fungal Sinusitis, Otolaryngol – Head Neck – Surg. 1997 Jul; 117 (1): 29-34
11. Mabry – R -L Marple – B.F; Folker RJ Inmunoterapy for allergia fungal sinusitis Otolaryngol – Head – Neck Surg 1998 Dec; 119 (6) 648-51
12. Folker – RJ; Marple- BF Treeatment of allergic fungal sinusitis: a comparison trial of postoperative immunotherapy with specific fungal antigens. Laryngoscope. 1998 Nov; 108
13. Silverman – CS Hancuso AA periontral soft tissue infiltration and its relevance to the early detection ofnuasive fungal sinusitis: AJNR -AM-J 1998 FEB: 19(2) 321-5