José Ramón Muñoz S., MD*; Aderito De Sousa F., MD**; Livia Inciarte F., MD***
* Anestesiólogo. Adjunto al Servicio de Anestesiología del Instituto
Médico La Floresta. Jefe del Servicio de Anestesiología
Ambulatoria del Centro Médico Docente La Trinidad. Caracas, Venezuela.
** Otorrinolaringólogo. Otorrinolaringoendoscopista.
Coordinador del Fellowship en Endoscopia Rinosinusal del Instituto Médico La Floresta. Caracas, Venezuela.
*** Otorrinolaringólogo. Cursante del Fellow en Endoscopia
Rinosinusal (Julio 2000-Junio 2001). Instituto Médico La Floresta. Caracas, Venezuela.
Resumen
La cirugía endoscopica rinosinusal se ha convertido en una técnica de gran aceptación y respeto para el tratamiento delas sinusitis crónicas y otras patologías relacionadas con alteraciones en la ventilación y fisiología de los senos paranasales. Esta situación clínica en particular, es otro gran ejemplo de la necesaria e imprescindible necesidad de mantener una óptima combinación y sinergia entre las variables: técnicas, destrezas y equipamientos en cirugía y anestesia.
Un adecuado estudio del perfil del paciente y tipo de cirugía en cuanto a duración, magnitud, etc., es muy importante para el éxito del procedimiento. El estudio pre-operatorio estándar y rutinario, como es el perfil de laboratorio para todo paciente y la evaluación cardiovascular preoperatoria para los que han alcanzado la tercera década de la vida, resulta elemental e imprescindible. Sobre todo, deben ser identificados aquellos pacientes que reciben medicación con efecto directo cardiovascular así como aquellas drogas moduladoras de la coagulación como la warfarina, heparina, aspirina y analgésicos no-esteroideos, con el fin de realizar las recomendaciones y modificaciones pertinentes.
Palabras clave: Anestesia, cirugía endoscópica, senos paranasales.
Características en otorrinolaringología
En la gran mayoría de las anestesias generales, el anestesiólogo está próximo y en constante contacto directo con la cabeza y vías aéreas del paciente, lo que ofrece un mayor control y seguridad sobre sus actos (por lo menos ésta es la impresión más frecuente), mientras que en procedimientos de otorrinolaringología, este puesto lo ocupan los cirujanos, y el anestesiólogo guarda una mayor distancia (lo cual no debe representar menor seguridad para el paciente, si el puesto es cedido una vez estén presentes las condiciones necesarias de seguridad y control, y se mantenga una estrecha comunicación ante las eventualidades).
Las complicaciones mayores o graves que se describen en este tipo de procedimientos como son: lesión de nervio óptico, lesión de duramadre, meningitis e inclusive muerte, han sido reportadas tanto en anestesia general como en anestesia local. Factores relacionados y determinantes han sido: los movimientos inadvertidos del paciente, la instrumentación poco delicada y el sangrado durante la cirugía (1). El tratamiento y enfoque de estos problemas abren el campo al anestesiólogo para lograr controlarlos o minimizarles y así permitir unas condiciones quirúrgicas excelentes. En este sentido, al ofrecer: anestesia general en vez de local, hipotensión controlada, cambios posturales y conocimientos aplicados de un extenso campo farmacológicos nos convertimos en un profesional de valiosa ayuda para el otorrinolaringoendoscopista.
Las distintas técnicas anestésicas son capaces de influenciar el sangrado trans-operatorio a través de variados mecanismos, tanto fisiológicos como farmacológicos. La presión hidrostática arterial puede ser alterada fisiológicamente por cambios en los patrones ventilatorios, presiones positivas al final de la expiración y por la posición del individuo.
También, los mecanismos farmacológicos ofrecen la capacidad de alterar y modificar la contractilidad miocárdica y el tono vascular periférico. Otros aspectos como la hipoxia y la hipercapnia, afectan definitivamente los diámetros vasculares, principalmente en los lechos capilares (2).
Cuando nos referimos a qué tipo de anestesia se recomienda actualmente, debemos comenzar por analizar las diferencias entre anestesia local sola, anestesia local más sedación y anestesia general. Comenzaremos descartando el procedimiento con anestesia local solamente, pues esto es intolerable para el paciente e inconcebible profesionalmente, cuando disponemos hoy en día de drogas y técnicas capaces de ofrecer un excelente margen de seguridad y suprimir el recuerdo, la incomodidad, la queja y el dolor. Con respecto a agregar sedación en la anestesia local, es importante definir que se entiende por “sedación”, y no creer que todo lo que se coloca endovenosamente sin realizar una intubación endotraqueal se define como sedación, tal como lo presentan en un trabajo de la revista Acta-Otorhinolaryngol-Belg. Jorissen, Heulens y colaboradores, en el que definen anestesia local para rinoendoscopias, previa administración intramuscular de Meperidina (Demerol®) y Promethazina (Largactil®) a los pacientes (3), medicamentos que distan enormenente del concepto de sedación, pues uno es un potente analgésico narcótico y el segundo un potente antipsicótico. Además debemos estar claros en cuáles son los beneficios adicionales de esta elección. En este sentido cabe mencionar a Gitetelman y colaboradores (4) quienes presentan una comparación retrospectiva entre anestesia local con sedación intravenosa y anestesia general en la Universidad de New York para el año de 1993, con un total de 232 pacientes, encontrando:
a) Sangrado de 23 ml por lado en anestesia local mientras que con anestesia general se reportaron unos 58 ml por lado.
b) Con anestesia local la tasa de complicaciones operatorias generales fue de 8,7% con un 1,6% de complicaciones mayores.
c) Con anestesia general la tasa de complicaciones operatorias generales fue de 2,4% con 0% de complicaciones mayores.
Concluyendo que la anestesia local es un procedimiento altamente estresante a pesar de una menor tasa de sangrado, mientras que la anestesia general resulta ser una opción segura y más confortable tanto para el paciente como para el cirujano. Con respecto a la mayor tasa de sangrado, encontrada en anestesia general, no se describieron claramente las técnicas ni agentes empleados.
Infiltración con vasopresores
El nivel de absorción es siempre impredecible, así como la inyección intravascular. Los efectos, también serán impredecibles, tanto en intensidad como en consecuencias ya que puede inducir un importante número de complicaciones potencialmente peligrosas desde el punto de vista circulatorio y electrofisiológico (5).
En la literatura y en la práctica diaria se han reportado diversos casos de complicaciones relacionados con la infiltración como el relatado por Reinhart y colaboradores (6), en donde el paciente presentó una exagerada respuesta hipertensiva posterior a la inyección del anestésico local con vasopresores, lo cual produjo una importante inestabilidad cardiovascular, con marcada depresión del segmento S-T y déficit neurológico en la recuperación postoperatoria. En este caso reporte los autores discuten acerca de la posibilidad de que la infiltración de un volumen cercano a los 20 ml fuese intracerebral, pues de haber sido intravascular lo primero es observar una taquicardia refleja e inmediata.
En todos los pacientes que se les infiltró adrenalina y lidocaína se encontraron niveles plasmáticos dentro de los siguientes 4 minutos independiente de la edad, el sexo, el peso, y la cantidad total inyectada (7). Por esto el cirujano y el anestesiólogo deben estar muy atentos.
La adrenalina y otras aminas simpaticomiméticas son las más frecuentes usadas como vasoconstrictores locales. La concentración de adrenalina deberá ser lo suficiente para inducir una vasoconstricción aceptable del campo quirúrgico, sin causar una vasoconstricción persistente con riesgo de necrosis local. Concentraciones de 1:200.000 a 1:400.000 son usadas comúnmente, y éstas son similares a las usadas para el uso de anestesia local infiltrativa. La dosis total de adrenalina debe ser limitada a un máximo de 500 mg. (2), lo cual representa media ampolla (0,5 cc.) de la presentación 1:1.000 (1mg/ml).
Los carpules usados en la práctica diaria, para la infiltración de anestésicos locales y vasopresores son de lidocaína al 2% con epinefrina 1.100.000, los cuales poseen un volumen total de 1,8 ml., es decir, cada carpul aporta un total de 18 mg. de epinefrina. Como en una cirugía habitual, requiere la administración de un máximo de 6 carpules, se estarían administrando unos 120 mg. de epinefrina, cantidad que parece muy por debajo de la dosis permitida. Sin embargo, la inyección intravascular inadvertida de adrenalina puede ocurrir durante la infiltración, por esta razón el uso y selección del anestésico inhalatorio a emplear deben ser los menos arritmogénicos, para evitar la potenciación de los efectos indeseables.
Katz y Bigger (8), reportan que la administración de 0,15 ml/kg de una solución de epinefrina 1:100.000 sin exceder de 0,45 ml/kg puede ser segura en anestesias generales con halothano. Mientras que Johnston, Eger y colaboradores (9) sugieren no exceder la siguiente dosificación de epinefrina, pues nos encontraremos ante los inevitables efectos arritmogénicos: con alothano 2,1mg/ Kg, con isoflurano 6,7 mg/Kg y con enflurano 10,9 mg/Kg de epinefrina. Para mayor detallate observemos la siguiente tabla comparativa.
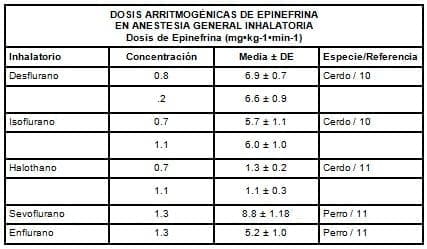
Con respecto a la concentración a emplear, mucho se ha discutido acerca de cuál debe ser la más apropiada; pensando por intuición, que mientras más concentrada esté con adrenalina, más efecto se logrará, y lo que se logrará en realidad es una mayor tasa de complicaciones. Para aclarar esto, revisemos el siguiente trabajo de O’Malley y colaboradores (12), quienes elaboraron un estudio prospectivo doble-ciego en 23 pacientes a quienes se le realizaron distintos procedimientos quirúrgicos de cabeza y cuello bajo anestesia general, midiendo el efecto de la infiltración subdérmica de lidocaína al 1% con concentraciones variables de epinefrina. Para esto utilizaron un Flujómetro Laser-Doppler con el que midieron el flujo sanguíneo cutáneo. Una comparación del comienzo y magnitud de la vasoconstricción capaz de disminuir el flujo sanguíneo fue realizada con varias concentraciones de epinefrina, lidocaína al 1% y solución salina la cual sirvió de control. No se observó ninguna diferencia significativa (p > 0.5) entre las concentraciones de epinefrina de 1:400.000, 1:200.000, 1:100.000 y 1:50.000 cuando se evaluaron tanto el tiempo de comienzo como la magnitud de la vasoconstricción.
Los agentes inhalatorios
Una gran cantidad de estudios “in vivo” tanto en animales como en humanos, han demostrado que las anestesias generales con halothano incrementan significativamente el tiempo de sangría e inhiben la agregación plaquetaria. Los estudios “in vitro”, también han demostrado un efecto inhibidor de la agregación plaquetaria con el uso de halothano. El efecto de otros agentes inhalatorios es menos resaltasen en comparación con el halothano, cuando se comparan a concentraciones alveolares equivalentes (13).
• Halothano
El halothano produce una moderada acción vasodilatodora, estimada en una reducción de un 15 a 18% de la resistencia vascular periférica. La vasodilatación en piel y lechos esplácnicos es balanceada por vasoconstricción en la musculatura esquelética. Posee adicionalmente un efecto hipotensor, mediado por depresión miocárdica directa.
Adicionalmente posee desde el punto de vista comparativo el mayor el efecto arrigmogénico al asociarse con catecolaminas exógenas.
• Enflurano
Los mecanismos y efectos que inducen la hipotensión con el enflurano, son similares a los observados con el halothano. La depresión miocárdica y su poder arritmogénico poseen una relación directa con la dosis o concentraciones empleadas, por esto se recomienda su uso como agente complementario y no como único agente anestésico.
• Isoflurano
A diferencia del halothano y enflurano, el isoflurano posee un mínimo efecto sobre la contractilidad miocárdica.
Su efecto vasodilatador periférico es realmente modulado por la magnitud de las concentraciones inspiratorias empleadas. Por estas razones, se ha incrementado favorablemente su uso cuando se requiere un moderado grado en la reducción de la presión arterial.
• Sevoflurano y Desflurano
Hasta el momento los reportes con estos agentes, no parecen tener diferencias estadísticamente significativas en comparación con Isoflurano, en lo que a variables cardiovasculares se refiere; y gozan de gran aceptación, por la mínima sensibilidad observada en la irritabilidad miocárdica.

