Jorge Rafael Villamizar R., MD*
Germán Pablo Sandoval O., MD**
* Profesor Asistente. Facultad de Ciencias para la Salud. Universidad de Caldas
** Profesor Asistente- Departamento de Cirugía. Escuela de Medicina. Universidad Industrial de Santander
Resumen
Se presenta un caso de GW con características de compromiso de vías aéreas alta y baja, sin compromiso renal . Luego de la confirmación con los ANCAS se inicia tratamiento con ciclofosfamidas y prednisolona con resolución de los síntomas hasta el momento.
Se revisa la clínica, estudios y tratamiento de la G.W . que debe conocer el especialista en O.R.L. pues en ocasiones es el primer profesional en ser consultado y la demora en el diagnóstico empeora el pronóstico. En las fases iniciales la enfermedad simula un proceso de tipo sinusítico, con un compromiso sistémico, y poca respuesta al manejo médico convencional. Desde la aparición de las ANCAS, el diagnóstico se hace en forma temprana, sin necesidad de biopsias pulmonares para confirmar su presencia.
Palabras clave: Granulomatosis de Wegener
Introducción
La granulomatosis de Wegener (G.W.) es una vasculitis sistémica de pequeños vasos de etiología desconocida. Esta vasculitis se caracteriza por la formación de granulomas en pequeños y medianos vasos, es distinguible de otras vasculitis necrotizantes por su predilección por el tracto respiratorio superior e inferior, así como por el riñón (1).
Inicialmente, en un tercio de los casos, se describe una vasculitis del tracto respiratorio alto e inferior o « forma limitada», con una segunda fase donde se compromete el riñón, ocasionando una glomerulonefritis. Lo anterior parece ser una clasificación artificial, pues en un 80 % de los casos ya está presente la afectación a nivel renal, que parece evitarse al tratar la enfermedad en las fases iniciales. En los casos de no haber diagnóstico o tener un tratamiento insuficiente o inadecuado, estos pacientes mueren antes del año.
El diagnóstico se basa en la historia clínica y los hallazgos histopatológicos. Desde la introducción de los anticuerpos contra el citoplasma del neutrófilo ( ANCA ), se ha facilitado el diagnóstico en estadios iniciales.
Una vez el diagnóstico se hace y se inicia el tratamiento con el uso de prednisolona y ciclofosfamida, el pronóstico ha mejorado. Pero los efectos colaterales de estos medicamentos hacen que en algunas ocasiones pueda llegar a no ser curativo, en especial en pacientes mayores de sesenta años.
Caso Clínico
Paciente de 80 años, quien consulta por cuadro de diez días de evolución con fiebre, mialgias, tos seca , disnea , astenia y adinamia, además de obstrucción nasal y formación de costras con epístaxis. Es visto por Medicina Interna debido al compromiso pulmonar y ordena hospitalización para estudio. En la hospitalización se ordena los laboratorios básicos, siendo negativo para proceso infeccioso o inflamatorio. La escanografía de senos paranasales, tórax y abdomen, son normales. Los antígenos prostáticos se muestran en límites superiores , pero la ecografía descarta proceso de tipo tumoral. Por lo anterior se hace diagnóstico de fribromialgia reumática y se inicia manejo con quinolona y corticoides sistémicos, observándose mejoría parcial de los síntomas; persistiendo la mialgia, la adinamia y el proceso febril. Además de cuadro de obstrucción nasal con formación de costras.
Al examen de la especialidad se observa ausencia de escurrimiento posterior y costras adherentes de tipo hemorrágica con obstrucción de ambas fosas nasales e inflamación de la mucosa nasal. Luego de junta médica se hace consulta a Médico Oncólogo, en los Estados Unidos, quien sugiere Enfermedad de Wegener y recomienda practicar prueba específica con anticuerpos contra el citoplasma del neutrófilo ( ANCA), que son informados como positivos ( c-anca 1:80 y p-anca 1:20). Por lo anterior se inicia tratamiento con ciclofosfamida más prednisona y trimetoprim sulfa. con evolución favorable, y mejoría en las molestias anotadas. Se da salida y manejo ambulatorio con control de la enfermedad durante los seis meses siguientes.
Comentarios
EL diagnóstico de la G.W se hace basado en criterios clínicos y de laboratorio de acuerdo a los criterios de la American College de reumatología y recientemente en el consenso de Chapel Hill (2).
Se requiere por lo menos dos de los criterios para hacer el diagnóstico definitivo, con una sensibilidad del 88% y una especificidad del 92%. Estos son :
– Inflamación de la mucosa oral o de la nariz .
– Cambios en las radiografías de Tórax mostrando nódulos, infiltrados o cavidades.
– Hematuria microscópica mayor a tres células por campo o células rojas en un sedimiento urinario.
– Inflamación granulomatosa en la biopsia de una arteria o área perivascular.
– Anticuerpos contra el citoplasma del neutrófilo (ANCA). Lo normal es que el patrón citoplasmático, los tipos c son mayores de 1:20 para considerarse positivos, con una alta especificidad y una sensibilidad del 90% para la enfermedad activa: También se correlaciona con la actividad de la enfermedad.
Los perinucleares ( p-anca ) con valores mayores de 1.20, son positivos en: las glomerulonefritis necrotizante, colitis ulcerativa, nefritis lúpica, y desórdenes hemorrágicos primarios y ocasionalmente en granulomatosis de Wegener.
Síntomas
ALTOS: Rinorrea persistente, descargas nasales purulentas y sanguinolentas que no responden al tratamiento médico convencional. Ulceración de la mucosa nasal y oral, poliartralgias, mialgias, dolor sobre senos que puede ser de grado medio o severo hasta destruir las estructuras nasales. Menos frecuentes son la otalgia, sordera y otorrea. (1-4)
BAJOS: Disnea, hemoptisis, dolor pleural, acompañado de signos de consolidación pleural y efusión. La mayoría de las veces los síntomas bajos están presentes
SíNTOMAS INESPECÍFICOS. Fiebre, sudor nocturno, anorexia, pérdida de peso.
ÓRGANOS INVOLUCRADOS. Ver cuadro 1
CUADRO 1
Incidencia de órganos comprometidos en la granulomatosis de Wegener
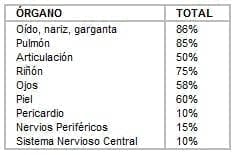
El oído, la nariz, y la garganta presentan compromiso en el 86 % de los casos, sin diferenciar entre los pacientes adultos y los mayores de 60 años. En los diferentes reportes se documentan compromisos así:
Enfermedad nasal 67.6 %, sordera neurosensorial 50 %, otitis media 18 %, sinusitis 28.4 % lesiones orales 14.2 %, estenosis subglótica 4.7 %
Pulmón: Resulta afectado con síntomas de dificultad respiratoria, hemoptisis, siendo único o combinado con síntomas de vías aéreas altas.
E. Renal: Se presenta con cifras altas de creatinina, siendo las biopsias positivas en el 86 % de los casos con una glomerulonefritis segmental, nefritis instersticial y en pocos casos hay evidencia de formación de granulomas, también puede haber ausencia de cambios histológicos en la biopsia, dejando sin explicación la hematuria.
Otros órganos involucrados son el ojo y las estructuras relacionadas en un 58 % (afectación orbitaria, obstrucción de la lacrimación, epiescleritis, escleritis, úlcera corneal, cataratas, vasculitis del nervio óptico), las afecciones reumatológicas en un 50 % y las dermatológicas en el 60 % de los casos (3,4). El GW en niños y adolescentes es poco común , con una media de edad de 19 años siendo la complicación más frecuente la estenosis subglótica, al igual que la nairz en silla de montar, seguramente por la sensibilidad del cartílago a la inflamación en este grupo de edad.
Es de anotar que algunos pacientes no experimentan estos síntomas en su totalidad y que la severidad de la enfermedad es diferente en cada caso.
Epidemiología
En los E.E.U.U. se presentan 3 casos por 100000, sin relación con estaciones y una mortalidad 0.8 por millón , siendo más observable en hombres y en la raza caucásica. Es más frecuente entre la cuarta y quinta década de la vida, con rangos de edad entre los 5 los 91 años. El 85 % de los casos están por arriba de los 19 años (5,6).
Histopatología
El diagnóstico por lo general es confirmado por la biopsia del tejido comprometido por la enfermedad activa. Se prefiere la biopsia de nasofaringe por su facilidad en su toma, pero en ocasiones no se encuentra las lesiones característica por lo pequeño de la muestra, pues el fenómeno de vasculitis solo es visto en una tercera parte de los casos.
Por lo anterior se recomienda biopsias pulmonares o renales con hallazgos en esta última de glomerulonefritis necrotizante con o sin depósitos de inmunoglobulina.
Los cambios son: microabscesos en la pared vascular 82%, vasculitis leucocitoclástica73%, necrosis fibrinoide en los vasos 45 %, y el granuloma empalizada 82% (1, 2, 7, 8).
Anticuerpos contra el Citoplasma del Neutrófilo
Estos fueron descritos por Davies y colaboradores en 1982 y confirmado por Van der Woude en 1992, con una especificidad del 50 % en las fases iniciales y del 100% en la enfermedad generalizada.
Estos son positivos en el 90 % de los casos y se detectan en los estadios tempranos, diferenciándose dos tipos c y p.
Los de tipo C son anticuerpos dirigidos hacia una proteinasa 3 y desde las fases tempranas, son positivos y específicos en la mayoría de los casos para la G.W.
Los P son antimieloperoxidasa siendo inespecíficos y resultando positivos en otra enfermedades como la enfermedad de Bowel, poliarteritis, glomerulopatía idiopática, y el síndrome de Churg Stauss.
Aunque son marcadores serológicos muy sensibles para él diagnóstico de GW, la correlación y el valor pronóstico de los títulos ANCA con la actividad de la enfermedad esta todavía en debate. Así se ha sugerido que una elevación en el suero de los títulos de ANCA, durante la remisión puede presentar una enfermedad subclínica y justificar la recomendación de tratamiento con inmunosupresores. Parece que las características clínicas de la enfermedad, sigue siendo el parámetro más importante a la hora de considerar una tratamiento, por la no presencia de títulos positivos de ANCA o por la imposibilidad para realizar la prueba. En promedio el tiempo en que se hace el diagnóstico, en el 40 % de las veces, es a los tres meses de consultar por bronconeumonías (2,7). Por lo anterior los pacientes que desarrollen lesiones del tracto respiratorio superior, los ANCA están típicamente presente la mayoría de las veces.
Otras Pruebas
La V.S.G es inespecífica y pueden estar alta o no.
La presencia de anemia, leucocitosis y aumento de plaquetas, además del factor reumatoideo.
Uroanálisis con el fin determinar alteraciones que justifique estudios de función renal o biopsia.
Radiología
Los cambios en la escanografía de senos paranasales, pueden mostrar engrosamiento del mucoperiostio,erosión ósea, opacidad de los mismos. A nivel pulmonar se encuentran una serie de cambios tanto en la radiología convencional como en la tomografía computarizada como son: nódulos únicos o múltiples con o sin cavitación como lo describe Aberle y Papiris (9,10). Las lesiones iniciales pueden ser un pequeño granuloma, una vasculitis necrotizante segmental, con una reacción inflamatoria: posteriormente las lesiones o nódulos se incrementan en tamaño y numero en estadios avanzados combinándose la trombosis con la necrosis parenquimatosa, dando origen a una cavidad con o sin líquido. La consolidación lobar parece ser debida a la confluencia o expansión de los nódulos o la obstrucción bronquial. Otros cambios son : las opacidades alveolares, pleurales y difusas (1,7).
Causas de Muerte
Estos son por hemorragia pulmonar, por compromiso renal o estas dos patologías más embolia pulmonar, vasculitis diseminada con perforaciones colónicas en los casos ante de los seis meses.
En los casos tardíos, las causas de muertes son infecciones por transplante renal con septicemias secundaria a bronconeumonías (2,7)
Diagnóstico Diferencial
Es importante diferenciar la G.W de otras enfermedades reumáticas sistémicas lo que constituye un problema clínico frecuente. Es así como algunas vasculitis ( Púrpura de Henoch Schonlein) puede requerir una terapia diferente. Además algunos pacientes con lesiones renales similares, pueden tener síntomas sistémicos no diagnosticados (poliarteritis microscopicas) o no tener síntomas (Glomerulopatía Idiopática Necrotizante); sin embargo parece que estos desórdenes están estrechamente relacionados a la G.W y deberían ser tratados similarmente. El diagnóstico diferencial se hace principalmente con enfermedades reumáticas, L.E.S, púrpura de Henoch Schonlein, Escleroderma (2-4).
Tratamiento
La ciclofosfamida más la prednisolona son medicamentos poderosos que suprimen el sistema inmune. Se hace en combinación de prednisolona 0.5 a 1 mgrs por kilogramo de peso y de ciclofosfamida 2 a 3 mg por kilogramo día con una dosis máxima de 60 a 200 mg o de 50 a a 150 mg mínimo respectivamente, en los pacientes que requieren diálisis. Estos medicamentos se indican por seis meses a un año para la prednisona y de un año para la ciclofosfamida hasta la remisión de los síntomas (1, 2, 3).
Otras medicaciones que se han utilizado en los casos de intolerancia a la ciclofosfamida son el clorambucil (Leucorane), el metotrexate y la azatioprina (Imuran) con moderado éxito.
Otra terapia es el suministro de inmunoglobulinas indovenosa, el plasma, la metilprednisolona y si es necesario la asistencia ventilatoria.
El uso del trimetoprim- sulfa se acepta en el control de las infecciones secundarias y como inmunomodulador, además de las irrigaciones con suero fisiológico y bicarbonato para el manejo de las costras (11,12), así como cremas lubricantes tópicas nasales.
Es necesario un seguimiento continuo tanto durante el tiempo del tratamiento, como cuando se logra la remisión de los mismos ya que facilita la detención de algunos cambios que indican reactivación de la enfermedad y así modificar las dosis o reiniciar la medicación y obtener resultados favorables (2-4,13).
Pronóstico
Lo observado es que la remisión a largo tiempo puede ser inducida y mantenida con medicación, requiriendo de un manejo cercano. En los últimos años se ha logrado el diagnóstico precoz de G.W. obteniendo con el tratamiento temprano, remisiones rápidas y permanentes, en contraste con lo observado en el pasado,que sin tratamiento morían cerca del 80 % de los pacientes en el primer año. Por el contrario hoy en día la remisión a largo tiempo pueden lograrse y mantenerse en un número importante de pacientes.
Cuando las dosis de ciclofosfamida se disminuyen , la enfermedad puede reactivarse, pero revierte una vez se aumenta la dosis. Pero también en algunos se controla la enfermedad y se mantiene la remisión aún al suspender la misma y así poder llevar una vida normal (2,3,13).
Las secuelas como costras se manejan con lavados de solución salina bicarbonatadas y lubricantes, las infecciones sinusales con antibióticos y las afectaciones pulmonares con la prevención de bronquitis y neumonías así como el aire puro y el evitar el consumo de cigarrillo (14,15).
Abstract
Wegener·s granulomatosis is characterized by some upper and lower way anormalities ( 90 to 95 % out of all cases). During its evolution, many organic systems can affected, such as Kidneys, articulations, ears, eyes, etc.
Patient of eighty years with symptoms of cough, nasal obstruction, disnea, malaise, lost of appetite, joint pain, and fever of two weeks of evolution. Based on the ANCA TEST it is made. With diagnosis of illness of Wegener, treatment begins with prednisone and cyclophosphamida with evolution successful of its symptoms. In the moment it takes six months of pursuit without relapse
Key Words: Wegeneris granulomatosis
Agradecimiento a los Doctores Jesús Montes S, e Ignacio Montes T, quienes colaboraron en la realización de este artículo.
Correspondencia: Dr Jorge Rafael Villamizar R. Centro Mèdico el Castillo Tel 8859771. Manizales. Dr Germán Pablo Sandoval O Centro Mèdico Ardila Lulle Bucaramanga.
Bibliografía
- Myung S,Shin R, Ker K. Wegener·s granulomatosis upper respiratory tract and pulmonary radiographic manifestations in 30 cases with pathogenetic consideration. Clinical Imagin 1998: 22. 99-104.
- Vassalo M, Sherpherd R, Igbal P: Age related variatons in presentation and outcome in wegener ·s granulomatosis. Journal of the Royal college of physicians of London., Vol 31, N4, July-august.1997.
- Fauci A, Wof SM: Wegener·s granulomatosis studies in eighteen cases and review the literatures. Rev Medicine 52: 30 – 40. 1973.
- Gutierrez L, Marin D, Arvaez O: Granulomatosis de Wegener. Revista del Hospital de Cardon- Venezuela. 28 de mayo de l999. Inernet.
- Cotch MF, Hoffman GS, Yerg DE, Kaufman E: Epidemiology of wegener·s granulomatosis, estimates of the five years period prevalence, annual mortality, and geographic diseases distribution from population bases data sources. Arthritis Rheum. 39:87-92. 1996 Jan.
- Coth M, Garys S, Yerg D, Tarbonsicy P, Kaslow R: The epidemiology of wegener·s granulomatosis. Arthritis Rheumatism Vol 39 N1. January 1996 .pp 87-92.
- Kostodoras A : Wegener ·s granulomatosis. WWW Kidney, Doctor, com. August-98.
- Lie Jt: Wegener»S granulomatosis histological documentation of common and uncommon manifestations in 216 patients; Vasa, 26(4) 261-270 Nov. 1997
- Papiris SA,Monoussatis MN: Imaging of throracis wegener·sgranulomatosis: The computed tomographic appearance. Am J Med 1992;93: 529-536
- Aberle DR, Gamsu G, Lynch D: Thoracis manifestations of wegener·s granulomatosis; diagnosis and course . Radiology 1990: 174: 703.709.
- Stegemon CA,Cohen JW; Trimetropin sulfamethozasole (cotrimoxazole) for the prevention of relapses of wegner·s granulomatosis. Departamente of medicicne, University Hospital, Groningen. N Engl Med, 335(1), 16-20 1994 Jul 4.
- Hoffman G: Advances in wegener·s granulomatosis, clinica experience. Rev Hosptal Practice 15:33-40.1995.
- Duna George, Galperin Claudio, Hoffman Gary. Wegener·S granulomatosis Rheumatic Disease Clinics of Notrh America. Vol 21 Numero 4, Noviembre 1995 949-986.
- Muhle C; Reinhold K, Richler C, Dunker G: Mri of the nasal cavty, the paranasal sinuses and orbits in wegener·s granulomatosis. Eur Radiol. 7(4): 566-570. 1997.
- Carrasco F, Borges A, Verdugo A. WWW Oftalmored.con. 24 . Marz 1999. P17.
