Caso 1
Niña de 10 días de edad traída por la madre quien refiere que el padre la golpeó en la cara y cabeza ; le realizaron eco transfontanelar que descartó hemorragia intraventricular y 6 horas después del ingreso remiten al nivel 1. No se ordenó evaluación por trabajo social del HUV.
Caso 2
Niña de 8 meses de edad traída por vecino, quien refiere que 8 días antes se cayó 3 veces de la cama. A los rayos X de tórax se evidenciaron fracturas costales bilaterales múltiples. Además, por ORL presenta excoriaciones faciales. A los tres días le dan salida con cita a consulta externa de endocrinología pediátrica con orden de fósforo calcio y fracción excretada de sodio, bajo impresión diagnóstica de fracturas patológicas, no ordenaron seguimiento por trabajo social.
Caso 3
Niño de 5 meses de edad traído por lesiones en cabeza, se diagnosticó Politraumatismo, fracturas : occipital, parietal y temporal complicada; cicatriz previa en dorso nasal de 2 cm, mordedura en mejilla de 3 cm. Por CAT se encontró contusión hemorrágica y hematoma epidural. Hubo intervención por ICBF.
Caso 4
Niño de 3 años de edad traído a consulta por accidente doméstico. Presentaba trauma facial y múltiples lesiones contusas. Madre relata caída desde la tina de la casa. Evidenciaba trauma :tórax, cuello, codo y labios. Se pensó en maltrato pero no aparece seguimiento o intervención por trabajo social.
Caso 5
Niño de 4.5 años de edad traído a consulta porque fue golpeado con la tapa de una olla por el padre en estado de embriaguez ; sufrió una herida transfixiante de ala nasal, columnella y pérdida de sustancia en punta nasal, se le hizo rafia por planos bajo anestesia general en sala de operaciones el mismo día del ingreso y se le dio salida por otorrinolaringología al día siguiente sin solicitar seguimiento por trabajo social por el diagnóstico de síndrome del niño maltratado, el paciente no fue traído a controles.
Discusión
El síndrome de niño maltratado descrito por Kempe en 1962 (1), quien reportó lesiones no accidentales en niños debido a actos de violencia por los padres o de otros adultos responsables de su cuidado, hace parte del gran problema de violencia que impera en la sociedad actual y es un hecho que va en aumento.
El Otorrinolaringólogo y el médico en general debe conocer los signos y síntomas del maltrato infantil, reconocer este desorden y estar preparado para tratar y referir adecuadamente a estos pacientes (19, 26 – 29). Sin embargo, debe ir mas allá. Como dice el doctor Richard Holt : “Nosotros (los otorrinolaringólogos) debemos conocer la dinámica sicosocial de las víctimas de trauma e involucrarnos con otros profesionales en su mejoría (20). No es suficiente reparar las lesiones faciales y dar de alta al paciente. La violencia dentro de las familias tiende a repetirse a menos que ocurra alguna intervención positiva. Es responsabilidad del Otorrinolaringólogo y cirujano de cabeza y cuello, como de todos los demás médicos a cargo de las víctimas de violencia, hacer un esfuerzo para realizar lo que sea necesario para mejorar las condiciones en la familia que llevó al acto violento. No hacer esto, es fallar en cuidar integralmente de nuestros pacientes.
En los reportes de literatura sobre maltrato infantil el compromiso cervicofacial es frecuente, y entre los porcentajes reportados están : 43.5% , 49% , 56% (Skinery y Castle, Needlenan y col, y Leavitt y col, respectivamente) (16, 21).
En los Estados Unidos los médicos reportan solo el 10% de los casos de maltrato (15). No hay estudios en nuestro medio que informen cuál es el porcentaje de compromiso cervicofacial dentro del problema global de maltrato infantil. Sin embargo, como aproximación a la magnitud del problema, podemos decir que el Hospital Universitario del Valle el 6.5% de las lesiones por causa externa en niños se localizan en cara y cuello (22). Y de acuerdo a nuestro trabajo casi el 10% de estas lesiones se deben a maltrato infantil. Aquí incluimos un 4% de casos altamente sospechosos.
En estudios previos este porcentaje ha sido incluso más alto : en dos estudios con 156 niños menores de 6 años que acudieron por presentar lesiones a un servicio de urgencias 9% fueron sospechosos de sufrir maltrato (14). En este punto debemos aclarar que hay hechos que indican que el problema puede ser mucho mayor. En el Hospital Universitario del Valle se investigó la relación entre accidentes domésticos y maltrato en niños (12) a través de valoración psicológica del niño y de sus adultos responsables, se pudo establecer la presencia de posible maltrato infantil en 30 casos (10.7%) que previamente no estaban diagnosticados como tales.
En este estudio hubo casos como el del reporte No 5 que por anamnesis corresponde a maltrato infantil y sin embargo este diagnóstico no aparece en hoja de estadística y no se solicitó seguimiento por trabajo social. El caso No. 2 es preocupante ya que las fracturas costales en niños menores de dos años en ausencia de trauma mayor o enfermedad ósea preexistente, debido a que su caja torácica es muy elástica, son una evidencia específica de trauma no accidental (23). Habían además otros criterios de Fontana (18) para considerar el diagnóstico, como fueron la demora injustificada en la búsqueda de asistencia médica (8 días) y la apariencia indicativa de negligencia (fue llevado por vecino).
Debido a que la información de las historias de trauma es deficiente en muchos aspectos fue imposible obtener información completa que permitiera cotejar en todos los casos los criterios de Fontana. No se describe nunca la apariencia del niño ni la reacción de los padres al ingreso, por ejemplo.
En el Departamento de Urgencias del Children’s Hospital de Ohio se revisaron 333 historias de niños menores de 5 años que consultaron por trauma y en ninguno se encontró la información necesaria para descartar trauma no accidental (24) . Estas falencias en el análisis retrospectivo y los casos que discutimos antes nos hacen sospechar fuertemente que el problema del maltrato infantil es mucho más serio de lo que parece indicar este 10%. Los niños son más maltratados que las niñas en una proporción de 2 :1 (16). En nuestro estudio la proporción fue de 1.7: 1. No se logró caracterizar la población de padres. Entre otras cosas se debe recordar que el maltrato ocurre en cualquier clase social, es 5 veces más frecuente en la clase baja y mas comúnmente en familias donde los padres sufrieron maltrato infantil, están socialmente aislados, tienen inteligencia normal pero con inmadurez emocional y que atraviesan periodos críticos :desempleo, uso de alcohol, etc. (14, 25) .
Como anotamos antes, se ha visto que en nuestra institución existe una fuerte asociación entre accidentes domésticos y maltrato infantil (12), en nuestro estudio fue el mecanismo de trauma más frecuente (25%). En la tercera parte los los casos el mecanismo de trauma no orientaba el diagnóstico : 4 eran supuestos accidentes y 4 eran desconocidos. Las quemaduras, constituyen el 5% del total de casos de abuso (25) ; solo se encontró en un caso (4,2%).
Todo castigo corporal dirigido a la cabeza o la cara, debe considerarse maltrato ; el castigo corporal va dirigido a la cara en 11%, a cuello en 3% y a oreja a 2% de los casos (14) ; se encontró en un 1 de cada 8 casos.
En el reporte de 1988 del Departamento de Salud y Servicios de los Estados Unidos y siguiendo el criterio de “lesión demostrable”, se señala la mortalidad de abuso físico, emocional y sexual en el 0.1%.
Se encontró un caso de abuso sexual fatal (4,2%). Se ha señalado que las consultas por trauma a horas inusuales debe orientar al diagnóstico de abuso infantil (25); tomando como hora inusual la comprendida entre las 22:00 y las 6:00 horas, no se logró confirmar esta aseveración, pero en cambio se encontró concentración de los casos en los días de fin de semana y festivos (59%), y en los meses de vacaciones (54% de casos en 4 meses) que son los periodos donde se supone que están expuestos los niños en contacto con los padres.
La estancia hospitalaria fue corta debido a que la mayoría de las lesiones no fueron severas. El trauma de tejidos blandos se encontró en el 54.1% de los casos, mayor que el que señalan otros autores como Johnson (38.9%) (14) y Kottmier (33%) (25) reporta un 11% de fracturas dentofaciales, en este estudio se encontró 6 casos (25%). No se encontró ningún caso descrito en la historia clínica de lesiones otorrinolaringológicas indicativas, como por ejemplo equimosis lineales en cara o desgarro de frenillo (21). No se definió un espectro de lesiones – tipo y como lo señala la literatura, se encontró mas bien localización variada y de diversa etiología (hasta herida por arma de fuego en región malar, por ejemplo). Fue muy llamativo la baja proporción de casos a los que se solicitó valoración por trabajo social: 1 de cada 4. Si analizamos que la mitad de ellos fueron separados de sus padres es preocupante pensar cuantos niños siguieron expuestos a abuso, sin haberse llevado a cabo ninguna intervención.
Recomendaciones
Los equipos de salud que atienden en los servicios de urgencias, deben estar mas dispuestos hacia el diagnóstico de abuso infantil.
Se propone un formato de anamnesis infantil que se anexe a la hoja de ingreso de pediatría y que ayude a aumentar la detección de este problema.
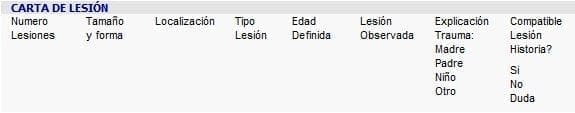
Adaptado de Johnson, Ch. Carta de lesión (14).
El problema, sin embargo, no es tratar la lesión, debe ser , como médicos integrales una vez detectado este serio problema, tomar todas las medidas necesarias para que este no se perpetúe, por el bien del paciente y por el deber moral y la seguridad legal de nosotros mismos.
Abstract
A retrospective study was conducted in the Hospital Universitario del Valle in Cali Colombia in the period from March 1990 to April 1994 with a total of 263 cases of patients with evidence of cervicofacial trauma. We analyzed 24 cases with high suspect of battered child syndrome with an average of 5,7 years; there is a preponderance of male to female with a relation of 2:1.
Fifty-four percent (54%) of the cases presented soft tissue trauma, which didn’t need surgery. Although the total number of cases doesn’t permit making a definition of the spectrum of the frequency of the type of injury; it’s necessary that we sensibilize the health professional about the indicators of the battered child so they could identify the causes and confirm the diagnosis.
Key words: Craneo. Facial trauma
Bibliografía
- Kempe CH, Silverman FN, Steele BF, Drogenmueller W, Silver HK,. The battered-child syndrome JAMA 1962, 181 : 17 – 24.
- Paulsun M, Blane P.The physically abused child a focus un prevention,.Child Welfare 1969 48 : 86-95.
- Council on Scientific Affairs ; Ama Diagnostic and treatment guidelines concerning child abuse and neglect . JAMA 1985; 254:796
- Simpson K. The battered baby problem. R Soc Health J.1967; 3 :168-170.
- Altemeier , W.A. Antecedents of child abuse . J Pedriatr, 1982,100 :823-829.
- Barahal R, M. Waterman J,Martin H>P> The social cognitive development of abused children. J Consult Clin Psychul 1981, 49 : 508-516.
- Helfer R. The epidemiology of child abuse and neglent . Pediatr. Ann 1984, 13 : 745-751.
- Blumberg M. Sexual abuse of children causes, diagnoses and management Pediatr. Ann 1974, 13 : 753-758.
- Helfer R, Slovis T, Black M. Injuries resulting when small children fall out to bed Pediatrics 1977,60 : 533-535.
- Thomas S A, Long bone fractures in young children, distinguishing accidental injuries from child abuse. Pediatrics 1991, 88 :471.
- Levy G, Guzman N, Starck C. Niños maltratados informe de 43 casos observados en el Hospital Universitario del Valle, Cali. Colombia Med 1985. 16 :3, 119-124.
- Roa JA, Gonzalez LC, Herrera JA, Vigoya J, Accidentes domésticos y maltrato en niños . En publicación(Boletin Médico del Hospital Infantil de México 1995)
- Altieri MF, Child abuse. 1990, 87 :153-162.
- Johnson Ch F, Inflicted injury versus accidental injury. Pediatr Clin North Am. 1990 ; 37 :791-812.
- Hunt M. The battered patient. Postgraduate Medicine 1990 ; 87 :129-136.
- Donly KJ, Nowak AJ. Maxillofacial, Neck and dental lesions of child abuse. Child abuse : Medical diagnosis and management. Roberg M. Reece. Lea-Febiger 1994.
- Diaz G, Holguin JA, Roa JA, Camacho A. Trauma cervocofacial pediatrico de causa externa estudio retrospectivo 1990 – 1994 en el HUV(en prensa)
- Fontana V . The maltreatment syndrome of children, Pediatr Ann 1984; 13: 736 – 744.
- Willging JP, Bower Ch M, Cotton RT. Physical abuse of children. Retrospective review and Otolaryngology perspective. Arch Otolaryngology Head Surg 1992; 118: 584 – 590.
- Holt RA. Comentary on Violence, Arch Otolaryngol Head Neck Surg 1992 ; 118 :580.
- Leavitt EB, Pincus RL, Bukachebvsky R. Otolaryngologic Manifestations of Child Abuse. Arch Otolaryngol Head Neck Surg 1992.
- Hormaza X, Valero J, Holguin JA, Roa JA. Lesiones por causa externa en niños en el Hospital Universitario del Valle. Actualizaciones Pediatricas. Fundación Santafé de Bogotá 1993 ; 3 : 109-115.
- Merten D, Carpeenter B. Radiologic Imagin of Inflicted Injury in the Abused Syndrome . Pediatr Clin North Am. 1990 ; 37: 815 – 837.
- Johnson CF, Apolo J, Joseph JA, et al : Child abuse diagnosis and the emergency departament chart, Pediatr Emerg Care 1986 ; 2 :6-9.
- Kottmeier PK. The Battered Child. Pediatric Ann 16. 4 april 1987.
- Brookhouser PE, Sillivan P, Scanlon JM, Gabbarino J, Identifing the sexually abused deaf child, the otolaryngologist role. Laryngoscope. 1986 ;96 :152-158.
- Manning SC, Casselbrant M, Lammers D, Otolaryngologic manifestation of child abuse. Int J pediatr Otolaryngol. 1990; 20: 7 – 16.
- Grace A, Grace S. Child abuse within the ear, nose and throat. J Otolaryngol 1987; 15:108 – 111.
- Kinney SE, Violence and the Ear and Temporal Bone. Arch Otolaryngol Head Neck Surg 118 june 1992.
- Rivara F, Kamitsuka MD, Quan, Injuries to Children Younger than one year of age. Pediatrics 1988; 81: 93
