En los 10 años de revisión, se encontraron 12 ojos de 10 pacientes con diagnóstico pre-operatorio de DMPC sometidos a tratamiento quirúrgico. El seguimiento promedio desde el diagnóstico fue de 50 meses con un rango de 21 a 273 meses. Tres ojos (25%) fueron perdidos al seguimiento. Cuarenta y ocho por ciento de los pacientes fueron mujeres. La edad promedio en el momento de la cirugía fue de 28.5 años (rango 20-36 años). El 50% de los ojos fue derecho. Asociación con ectasia central (queratocono) se encontró en un 25%. Cuarenta y dos por ciento de los pacientes fueron sometidos a queratoplastia penetrante descentrada, 25% a resección en cuña de 1mm y 33% a resección lamelar de 5 mm con injerto lamelar de 3 mm.
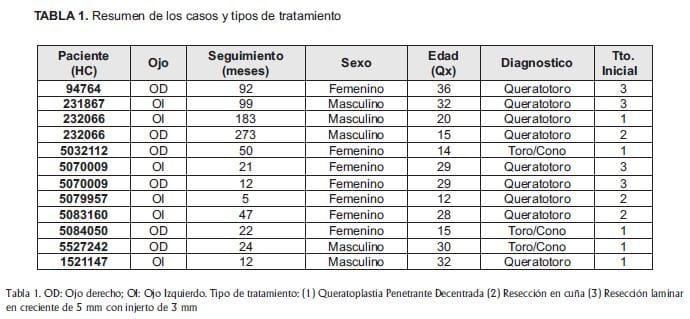
Siete ojos (58%) fueron sometidos a un segundo procedimiento en el post-operatorio tardio; de estos, se realizó queratoplastia penetrante en un 29% de los casos y resección en cuña para la corrección de astigmatismo elevado regular en un 71%. Solamente un ojo (8 %) tuvo un tercer procedimiento quirúrgico (resección en cuña).
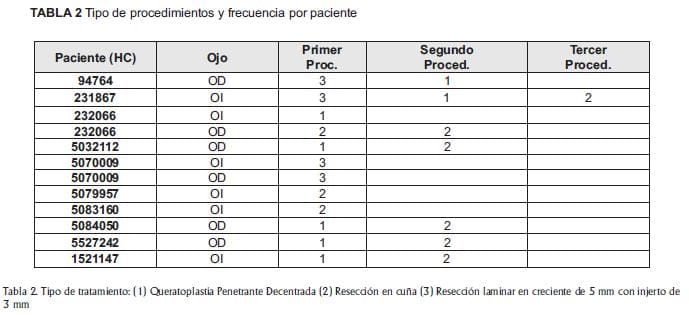
La agudeza visual mejor corregida pre-operatoria (BSCVA) promedio fue de 0.17. Después del primer procedimiento ésta subió a 0.52. Después del segundo procedimiento a 0.66 y después del tercero a 0.70.
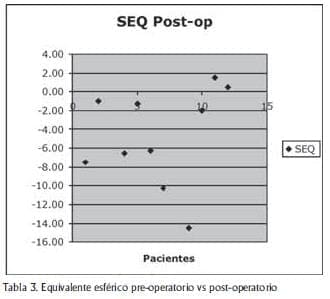
El equivalente esférico pre-operatorio (SEQ) fue de -10.80 dioptrias (D). Post-operatoriamente éste se redujo a –4.73 D.(Tabla 3).

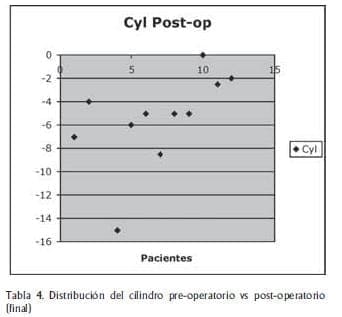
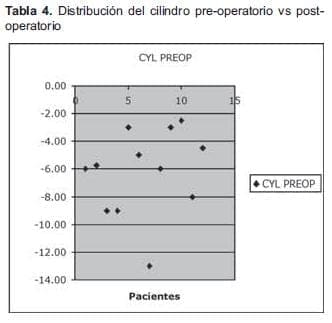
El astigmatismo refractivo pre-operatorio promedio fué de –6.23 D. Se encontró astigmatismo contra la regla en un 58.3%; con la regla en un 33.3% y oblicuo en un 8.3%. Post-operatoriamente éste disminuyó a –5.45 D. (Tabla 4).
No se registraron complicaciones intra o post-operatorias.
Discusión
Como se dijo antes, la DMPC es una degeneración corneal no inflamatoria que se caracteriza por un adelgazamiento periférico de la misma con ectasia por encima de este induciendo un astigmatismo generalmente contra la regla, elevado y de tipo irregular. Por su naturaleza irregular, se acompaña de muy pobre agudeza visual y de muy difícil corrección óptica.
La mayoría de artículos en la literatura no han encontrado alguna predilección por género. Sin embargo, un articulo reciente evidencia una predilección por el sexo masculino.(9,10) En nuestra serie, la diferencia no fue estadísticamente significativa. Tampoco encontramos predilección por ojo alguno distribuyendo se equitativamente la presentación entre los dos ojos.
Se han propuesto varios tipos quirúrgicos de corrección con resultados muy variables. El propósito de este estudio ha sido evaluar los distintos tipos de tratamientos quirúrgicos realizados en 10 años en la Clínica Barraquer y evaluar sus resultados.
Encontramos 3 tipos de tratamiento realizados durante esa década, a saber: Queratoplastia penetrante amplia descentrada para involucrar el área de adelgazamiento, resección en cuña de caras paralelas (tal como fue descrita por el Profesor José Ignacio Barraquer) y resección semilunar lamelar de 5 mm con injerto lamelar de 3 mm. La preferencia por uno u otro procedimiento depende del grado de ectasia, su asociación con ectasia central (queratocono) y el grado y tamaño de adelgazamiento periférico. En los casos de adelgazamiento leve y asociación a ectasia central, se prefirió hacer una queratoplastia amplia descentrada. En casos de gran adelgazamiento periférico sin ectasia central se realizó reconstrucción anatómica mediante resección en creciente lamelar de 5 mm con injerto de 3 mm. Por último, en los casos de adelgazamiento periférico leve a moderado sin ectasia central, se prefirió la resección en cuña de 1mm.
Los resultados son alentadores. Aunque un gran porcentaje de pacientes requirió más de un procedimiento y un ojo requirió una tercera cirugía, la mejoría de la agudeza visual mejor corregida es significativa.
Los ojos estudiados pasaron de ser legalmente ciegos a ojos funcionales. La explicación de por qué un alto porcentaje en nuestra serie requirió un segundo procedimiento se explica por el hecho de que el 83% de los ojos que fueron sometidos a estos tipos de procedimientos presentaban una gran deformidad anatómica con agudezas visuales mejores corregidas por debajo de 0.20 haciéndolos intolerantes a cualquier otro tipo de corrección óptica. Por tanto, el procedimiento es en la gran mayoría de los casos, reconstructivo mas que refractivo. Una vez reconstruida anatómicamente la córnea y re-establecido su grosor periférico se debe realizar un procedimiento de mejoría óptica (refractivo) como pueden ser la queratoplastia penetrante o la resección en creciente para reducir el astigmatismo residual. Estos deben ser realizados una vez retirados los puntos de sutura, los cuales fueron retirados en todos nuestros pacientes entre los 6 y 8 meses post-operatorios.
Esto debido al cambio refractivo que se produce una vez retiradas las suturas. Algunos cirujanos, prefieren no retirar las suturas si el astigmatismo residual es bajo. Sin embargo, esta práctica es beneficiosa solamente en el corto plazo ya que las suturas de Nylon, como las utilizadas rutunariamente en este tipo de cirugías, pierden su fuerza tensil en el orden del 15% al año rompiéndose en promedio al 13 mes post-operatorio.
En ninguno de los pacientes estudiados se realizó Lasik post-operatorio. Sin embargo, creemosque en astigmatismos residuales regulares con la regla por debajo de 6 dioptrías, se podría realizar dicho procedimiento o cualquier otro procedimiento lamelar refractivo asistido con el laser (PRK, LASEK o epi-Lasik) reduciendo aun más predeciblemente el astigmatismo como lo han demostrado estudios sobre queratoplastia penetrante.(10,11,12).
Esto, una vez se haya reestablecido el grosor corneal. No existen reportes en la literatura de LASEK o epi-Lasik para la corrección de astigmatismos elevados post-queratoplastia. Sin embargo, sí los hay utilizando la técnica de Keratectomia foto refractiva (PRK).(11,13,14,15). Las reservas del autor a dichas técnicas tienen que ver con una mayor incidencia de hipo-correcciones y de “haze” (nubéculas) post-operatorias.
Otras alternativas de tratamiento recientemente propuestas, como la implantación de anillos intracorneales tipo Intacs (“addition technology”) están por probar su eficacia. Sin embargo, creemos que por la localización del adelgazamiento con relación a la zona de implante (7mm) es muy probable que su efecto sea limitado y que a largo plazo persista el deterioro, ya que la zona de adelgazamiento siempre estará por fuera del implante.
Nuevas tecnologías como el reforzamiento corneal (cross-linking) que estamos utilizando actualmente en la Clínica Barraquer para detener la progresión del queratocono pueden también ser benéficas en la degeneración marginal pelúcida ya que su etiopatogenia es similar.
En conclusión, el tratamiento quirúrgico de la degeneración marginal pelúcida de la cornea es variado y seguro. Produce corrección del astigmatismo irregular pre-operatorio el cual se traduce en una mejoría significativa de la agudeza visual mejor corregida con incremento en la funcionalidad óptica de los pacientes.
Bibliografía
1. Krachemer JH. Pellucid marginal corneal degeneration. Arch Ophthalmol 1978; 96: 1217-21.
2. Sridhar MS Mahesh S et al. Pellucid marquinal corneal degeneration. Ophthalmology 2004; 111:1102-1107
3. Barraquer FJ
4. Cameron JA, Al-Rajhi AA, Badr IA. Corneal ectasia in vernal keratoconjunctivitis. Ophtalmology 1989;96:1615-23
5. Mularoni A, Torregiani A, di Biase A et al. Conservative treatment of early and moderate Pellucid Marginal Degeneration. Ophthalmology 2005; 112:660-666
6. Rodriguez-Gonzáles-Herrero ME, Gutierrez Ortega AR, De Imperial Mora-Figueroa JM. Surgical treatment of pellucid marginal degeneration associated with cataract (Letter). J Cataract Refract Surg 2000;26:309-11
7. Cameron JA. Results of lamellar crescentic resection for pellucid marginal degeneration. Am J Ophthalmol 1992;113:296-302
8. Barraquer JI. Resección en cuña
9. Barraquer F. op. cit.
10. Kayazona F, Nishimura K, Kodama Y, et al. Keratoconus with pellucid marginal corneal degeneration. Arch Ophthalmol 1984;102:895-6
11. Barraquer CC, Rodriguez-Barraquer T. Five year results of laser in-situ keratomileusis (LASIK) after penetrating keratoplasty. Cornea 2004;23:147-53
12. Alió JL, Javaloy J, Osman AA, et al. Laser in situ keratomileusis to correct post-keratoplasty astigmatism; 1-step versus 2-step procedure. J Cataract Refract Surg. 2004;30:2303-10
13. Leccisotti A. Photorefractive Keratectomy with mitomycin C after deep anterior lamellar keratoplasty for keratoconus. Cornea. 2008; 27(4):417-20
14. Xie L, Gao H, Shi W. Long-term outcomes of photorefractive keratectomy in eyes with previous epikeratophakia for keratoconus. Cornea. 2007 Dec;26(10):1200-4.
15. La Tegola MG, Alessio G, Sborgia C. Topographic customized photorefractive keratectomy for regular and irregular astigmatism after penetrating keratoplasty using the LIGI CIPTA/LaserSight platform. J Refract Surg. 2007 Sep;23(7):681-93.
