Historia de la Medicina
Resumen
La viruela fue una temible enfermedad que acompañó la humanidad desde el inicio de la historia, hasta su erradicación promulgada en 1980, luego de un esfuerzo hercúleo multinacional liderado por la Organización Mundial de la Salud (OMS).
La viruela se caracterizó por un curso clínico inconfundible con la aparición súbita de fiebre y malestar, seguidas rápidamente por lesiones cutáneas características que culminaban en cicatrices deformantes, huella indeleble de su paso.
Grandes epidemias se reconocieron en la época de Galeno, en la Roma Imperial.
Para el año 1000 d.C. ya era endémica en los continentes asiáticos, Europa y en la costa norte del Mediterráneo africano.
Los conquistadores españoles encontraron en la viruela un aliado más formidable que las armas: millones de aborígenes americanos sucumbieron, como también lo hicieron los de Islandia, Japón, y Australia, al ser expuestos al virus por vez primera.
La variolación o inoculación de costras infecciosas en la piel de los sanos, fue descubierta en la China e importada a Occidente por los británicos en el siglo XVII. La variolación ofreció protección, con una letalidad del 2%, comparada con el 30% que tenía la viruela.
En 1796, Edward Jenner, un médico inglés, observó que las ordeñadoras, que habían sido infectadas por viruela bovina, eran inmunes a la viruela y partiendo de esa observación, decidió inocular a un niño con material infeccioso de lesiones vacunas.
El niño, James Phipps, fue inmune a la exposición subsecuente a la viruela, sin desarrollarla. Con tesón, Jenner diseminó su hallazgo y, tras algunos contratiempos, logró imponer su descubrimiento.
Mientras tanto, la viruela continuaba haciendo estragos en los no inmunizados, particularmente en las ciudades y en las guerras. Se considera que, solo en el siglo XX, la viruela fue la causa de fallecimiento de más de 300 millones de personas.
Visionarios de lo que hoy es la Organización Panamericana de la Salud
Visionarios de lo que hoy es la Organización Panamericana de la Salud se propusieron erradicar la viruela en las Américas, y casi lo logran. Hubo que esperar a que la OMS dispusiera un programa formal de erradicación, liderado por D.A.
Henderson, apoyado por la invención de una aguja bifurcada que permitió una inmunización más eficiente, combinado con un programa de detección y confinamiento de casos a nivel mundial, para que se obtuviera la erradicación de la viruela natural con el último caso en Somalia, en 1977.
La erradicación de la viruela es única y constituye –en términos de muertes evitadas– el mayor logro de la Medicina de todos los tiempos.
Palabras clave: viruela; epidemia; vacunación; historia.
Smallpox: The Speckled Monster
Abstract
Smallpox was a fearsome disease that accompanied humanity from the beginning of history until its eradication promulgated in 1980, after a multinational Herculean effort led by the World Health Organization (WHO).
Smallpox was characterized by an unmistakable clinical course with a sudden onset of fever and discomfort, quickly followed by characteristic skin lesions culminating in deforming scars, an indelible trace of its passage.
Great epidemics were recognized in the time of Galen, in Imperial Rome. By 1000 A.D. it was already endemic in the Asia, Europe and on the north coast of the African Mediterranean.
Spanish conquerors found smallpox a more formidable ally than arms: millions of American aborigines succumbed, as did those of Iceland, Japan, and Australia, when exposed to the virus for the first time. Variolation, or inoculation of infectious crusts into the skin of healthy people, was discovered in China and imported to the West by the British in the 17th century.
Variolation offered protection, with a lethality of 2%, compared to 30% for smallpox. In 1796 Edward Jenner, an English physician, observed that milkmaid that had been infected with cowpox were immune to smallpox and decided to inoculate a child with cowpox lesions.
The boy, James Phipps, did not develop smallpox upon exposure. With determination, Jenner disseminated his findings, and after some setbacks, managed to impose his discovery. Meanwhile, smallpox continued to ravage the unimmunized, particularly in the cities, and in wars. Smallpox is considered to be the cause of death for more than 300 million people in the 20th century alone.
Visionaries of what is now the Pan American Health Organization
Visionaries of what is now the Pan American Health Organization set out to eradicate smallpox in the Americas, and they almost succeeded. It was necessary to wait for the WHO to establish a formal eradication program, led by D.A.
Henderson, supported by the invention of a bifurcated needle that allowed for more efficient vaccination, combined with a worldwide case detection and confinement program to achieve the eradication of natural smallpox with the last case in Somalia, in 1977. Smallpox eradication is unique, and constitutes – in terms of deaths prevented – the greatest achievement of medicine of all time.
Keywords: smallpox; epidemic; vaccination; history.
Introducción
Según la Organización Mundial de la Salud, la viruela mató 300 millones de personas en el siglo XX antes de su erradicación en 1980, más que cualquier otra peste, más que todas las guerras del siglo combinadas. El impacto de la viruela en la humanidad trasciende las cifras de mortalidad, pues millones de supervivientes quedaron con secuelas como desfiguramiento o ceguera.
Ninguna enfermedad fue más repugnante, reconocible y temida (1). Es más, la viruela tuvo implicaciones geopolíticas incalculables: facilitó la conquista de América por los españoles, la conquista de los indios de América del norte, acabó con la dinastía Estuardo de Inglaterra y, por causa de ella, falleció Luis XV de Francia, entre otros tantos ejemplos notables. El control de la viruela fue el eje fundamental que promovió el avance de la ciencia: epidemiología, inmunidad y vacunación.
Además, la viruela es el primer y -hasta hoy – el único ejemplo de erradicación de una enfermedad por la combinación de ciencia, logística, determinación y trabajo en equipo. Un logro para la humanidad que no tiene paralelo ni rival en la historia.
Finalmente, la existencia del virus en laboratorios de los Estados Unidos y de la antigua Rusia, puede tener implicaciones para el futuro porque su reintroducción accidental o deliberada es una posibilidad que no debemos descartar. En este artículo se describe la historia de la viruela en la humanidad.
Presentación clínica
El virus de la viruela es único porque solo afecta humanos y sobrevivió por miles de años, infectando la humanidad en una cadena ininterrumpida. La transmisión ocurre por contacto cara con cara, o como resultante de aerosoles diseminados desde la boca o garganta de pacientes afectos.
El profesor Frank Snowden describe un caso de viruela “mayor”. Así: después de un período de incubación de una a dos semanas, “el inicio clínico es repentino, con fiebre y malestar general, vómito, dolor de espalda, cefalea frontal, y a veces en niños, convulsiones”.
Ocasionalmente, la enfermedad es tan abrumadora que conduce a la viruela fulminante, evento que causa la muerte dentro de las treinta y seis horas siguientes, sin manifestaciones externas en absoluto, aunque los exámenes post mortem suelen revelar hemorragias en el tracto respiratorio, el tracto alimentario o en la musculatura cardiaca.
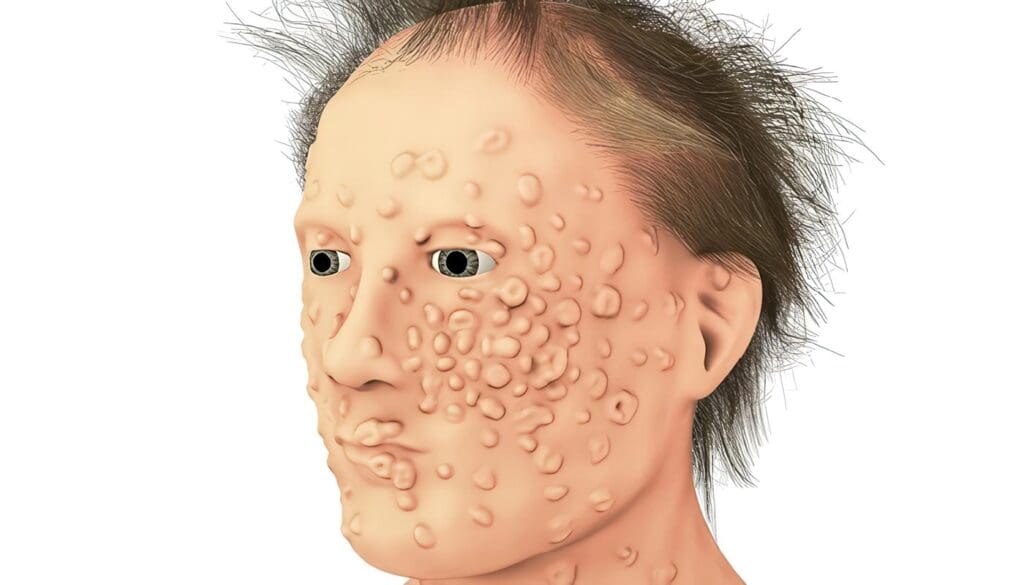
Se pasa a la siguiente fase, la eruptiva, que exhibe los síntomas clásicos de la viruela que conducen a su diagnóstico. Al tercer día, el paciente generalmente mejora, pero al mismo tiempo aparece el compromiso cutáneo, una pequeña mácula redonda u ovalada de color rosa, que mide hasta medio centímetro de diámetro.
Máculas aparecen primero en la lengua y el paladar
Las máculas aparecen primero en la lengua y el paladar, y luego, dentro de las 24 horas siguientes. Se extienden para cubrir el cuerpo, hasta las palmas y las plantas de los pies.
En la mejilla y la frente, la apariencia es de quemaduras solares y, de hecho, la sensación que siente el paciente es de dolor quemante o ardor intenso. Hay un patrón característico, llamado distribución centrífuga, es decir, que la erupción está menos extendida en el tronco y más densamente en la cara y las extremidades.
Máculas se vuelven más duras
En el segundo día de la erupción, las máculas se vuelven más duras y generalmente se elevan por encima de la superficie en estructuras conocidas como pápulas con un ápice aplanado. Al tacto, se describen como perdigones encarnados en la piel.
Al quinto día de la erupción, el líquido comienza a acumularse en las marcas de viruela como vesículas de color rojizo y azulado o morado, que crecen progresivamente de tamaño. Éstas pueden confluir como ampollas, proceso que dura alrededor de tres días. En esta etapa, el diagnóstico físico de la viruela se vuelve confiable, pues la enfermedad presenta su aspecto más distintivo, “el monstruo moteado”.
El paciente experimenta dificultad para tragar y hablar, debido a lesiones extensas en las mucosas, especialmente en el paladar y en la orofaringe.
Al sexto día de la erupción, comienza a formarse pus en las marcas de viruela, momento en que el afecto se siente mucho peor. La septicemia puede aparecer y las pústulas, como se las llama ahora, comienzan a llenarse de líquido amarillo adquiriendo una forma globular; este doloroso y letárgico proceso demora aproximadamente dos días, y madura después del octavo día de la fase eruptiva.
El paciente, hecho endriago deforme, se siente terrible en este punto. La fiebre aumenta en proporción a la gravedad del ataque. Los párpados, labios, nariz y lengua están hinchados. Así el resignado enfermo es casi por completo incapaz de tragar o hablar, con lo cual se deteriora lentamente, entrando con frecuencia en el delirio (en 1914 se describió como delirio onírico de la viruela pestosa).
Al noveno día de la erupción, las pústulas firmes se incrustan en la piel, causando cicatrices permanentes y fosas profundas en la cara (denominadas picaduras de la peste; Charles Mackay lo describió en su clásica obra “Delirios populares extraordinarios y la locura de las masas” como el rostro de Beau Law, figura de un joven profundamente aquejado por las huellas de la infección que le generaron un hechizo en su rostro).
Otro aspecto desagradable en esta etapa es que se desarrolla un terrible olor enfermizo, el de la viruela; muchos médicos afirmaban que era imposible de describir, pero abrumador.
Los Sereer ndut (grupo étnico de Senegal), creían que el olor de esta enfermedad y el alma estaban relacionados, dando el nombre de kili al profuso aroma del enfermo. Para quienes habrían de morir por viruela entre las masas, el olor hacía parte del alma inmortal y se transformaba en el coona. Así trascendió la historiografía de un olor característico, haciendo huella entre el significado de la enfermedad y la proximidad a la muerte.
En ese momento, era casi imposible para el paciente beber por el intenso ardor en la garganta.
También experimentaba una gran pérdida de peso, y podía sufrir de franca inanición. Además, había una pérdida del tono muscular, mientras que la cara, en casos graves, adquiría la apariencia de cadáver, lo que hacía del paciente un ser casi irreconocible, incluso para sus familiares más cercanos. El cuero cabelludo podía tener una gran lesión enredada con el cabello, el compromiso ocular solía ser importante y, de hecho, la viruela fue una de las principales causas de ceguera en el mundo.
Después de diez a catorce días de erupción cutánea, aparecen las costras, altamente infecciosas e importantes para la propagación de la enfermedad por fómites. En este momento, la porción fluida de la pústula se absorbe, dejando atrás la parte sólida. Grandes áreas de la piel pueden comenzar a desprenderse, dejando tejidos más profundos crudos y expuestos.
Los casos fatales a menudo ocurren con frecuencia al octavo día, y una razón importante es la sobreinfección bacteriana de las lesiones cutáneas.
La apariencia del paciente a menudo fue descrita por los médicos como una mortificación; el paciente adquiría la apariencia de estar momificado, y la piel de la cara se configuraba en una máscara grotesca, con la boca permanentemente abierta.
Así, por ejemplo, es fácil imaginar el pánico que produjo la apariencia de la viruela cuando se recuerda lo que ocurrió con el Inca Huayna Cápac, quien se encerró en una cueva para que nadie lo viera, debido a la deformación producto del castigo divino, ese transformado en el mal traído por los invasores.
Ahora bien, la aparición de costras es un signo favorable en términos de pronóstico para el paciente, aunque provocaba un prurito intolerable que podía determinar la desfiguración futura.
Sin embargo, después del secado de la erupción, el enfermo aquejado por días, comenzaba a recuperarse, y entre la población que sobrevivía, los síntomas disminuían progresivamente dejando inmunidad de por vida tras una segunda exposición (2).
La mortalidad de la viruela mayor era del 30% y variaba según la presentación clínica, desde la infección “discreta” con pústulas no confluentes y un 9% de mortalidad, hasta un índice de fatalidad del 37% y 65% cuando las pústulas adoptaban un patrón “semi-confluente” o “confluente”, respectivamente.
La viruela hemorrágica, la forma de presentación más rara, conlleva una letalidad del 100% por hemorragias internas.
En contraparte, la viruela “menor” descrita a mediados del siglo XIX en América Central y África del Sur, se caracterizaba por un curso clínico más benigno y una mortalidad de aproximadamente del 1 a 10%. Se considera que la viruela menor, o africana, llegó a América con el tráfico esclavista de Yorubas a Brasil, en el siglo XVIII (3).
(Lea También: La Viruela en América)
Origen de la viruela
La viruela es causada por el Variola virus (VARV), un virus de gran tamaño (aprox. 186 kb, 150 genes), con forma de ladrillo, lineal y ADN de doble cadena envuelto, de la familia Poxviridae, del genus Orthopoxirux (OPV).
El VARV solo afecta a los humanos. Si bien es cierto que no se sabe exactamente su origen, el análisis filogenético muestra gran similitud con los OPV de roedores excavadores de África occidental como el jerbo (Taterapox virus, TATV) y el camello (Camelpox virus, CMLV) de Asia central (4).
Los estudios de coalescencia genética muestran que la divergencia de TATV enzoótica a VARV ocurrió entre 16.000 y 68.000 años antes de la era presente en, o cerca de, Benín – África occidental (5). Como ya se mencionó, se reconocen varias presentaciones clínicas de viruela, según la gravedad y mortalidad.
Sin embargo, se considera que la viruela mayor y menor se explican por la variedad asiática del VARV (viruela mayor), o un virus casi idéntico (viruela menor) (5). Para que VARV sobreviva se requiere de una población lo suficientemente grande como para permitir la transmisión persona a persona, y esto no sucedió sino hasta hace unos 14.000 años antes de Cristo (1).
La viruela de la antigüedad (hasta el siglo XVI)
No sorprende que lo que hoy es Egipto, India y China sean consideradas las primeras comunidades con reportes consistentes de viruela, pues los primeros conglomerados urbanos se establecieron alrededor de los ríos Nilo, Indo y Yangtzé. De hecho, tres momias de egipcios prominentes que fallecieron entre 3.000 y 3.500 años atrás exhiben las pústulas características de la viruela.
Uno de ellos, fue el faraón Ramsés V. En la India, las primeras referencias a la enfermedad aparecen en los textos médicos en Sánscrito, escritos antes del año 400 d.C. En ellos se describen casos que ocurrieron en 1500 a.C. La existencia de la diosa Hindú de la viruela, Shitala Mala, es evidencia de que la enfermedad fue endémica en la India desde la antigüedad.
No se sabe con certeza cuándo ocurrió la primera epidemia de viruela en Europa.
Algunos expertos consideran que la viruela pudo haber sido la causante de la “Plaga de Atenas” del año 430 a.C., que cobró la vida de un cuarto de la población de la Acrópolis, incluyendo a Pericles. Sin embargo, la descripción que hace Tucídides en su Guerras del Peloponeso sugiere otras etiologías como la peste bubónica o tifo (6). Más compatible con viruela es la “Peste Antonina”, que inició en el año 164 d.C. y duró 15 años.
Es también conocida como la “Peste de Galeno”, pues el legendario médico griego fue llamado a Roma para atender a Lucio Vero, co-regente del emperador Marco Aurelio Antonino.
Lucio Vero falleció por causa de la enfermedad en el 169 d.C. Galeno describió una enfermedad exantemática con vesículas y úlceras pequeñas, con muerte entre los 7 y los 9 días. Se reportaron hasta 2.000 muertes por día en la ciudad de Roma y se estima que generó entre 3 y 7 millones de muertos.
Algunos expertos consideran que la “Peste de San Cipriano” que afectó el imperio romano entre los años 249 y 269 d.C. también fue causada por viruela (7).
Ya en las postrimerías de la antigüedad, en el año 451 d.C., San Nicasio, obispo de Rheims, quien había sobrevivido a la viruela el año previo, fue decapitado por los Hunos. San Nicasio se convirtió en el santo patrón de la viruela. Poco después, los Hunos se vieron forzados a abandonar Italia y Galia por una peste que bien pudo ser generada por la misma enfermedad.
A medida que la población mundial creció y se expandió, la viruela se volvió endémica en nuevos sitios.
La enfermedad se entronizó en los asentamientos urbanos de China, India, Japón, de diversas áreas del suroeste de Asia, y en la costa del Mediterráneo. Los ejércitos y los comerciantes se encargaron de la diseminación en Asia y Europa.
La magnitud del impacto en las poblaciones no expuestas se evidenció en el año 1241 cuando ingresó por vez primera a Islandia, en donde causó el fallecimiento de 20.000 a 70.000 habitantes.
Autor
1 Mauricio Lema Medina. MD. Especialista en Medicina Interna y Hemato-Oncología. Departamento Hematología y Oncología, Clínica de Oncología Astorga. Hemato-oncólogo, Clínica SOMA. Medellín, Colombia.