Artículos Especiales
Resumen
La Medicina militar es una especialidad médica vinculada a la logística militar, encargada de brindar soporte sanitario a las tropas para el cumplimiento de la misión operacional.
Debido a su naturaleza, la Medicina militar tiene unas capacidades diferenciales que le permiten adaptarse rápidamente a escenarios de recursos limitados y, por tanto, es un elemento fundamental del sistema nacional de res puesta ante emergencias y desastres.
Sin embargo, debido a las particularidades de su misión, los militares son población de alto riesgo para sufrir las consecuencias devastadoras de emergencias sanitarias como las pandemias.
El presente artículo realiza una breve perspectiva sobre estas dos dimensiones y genera algunas recomendaciones para la adaptación de capacidades militares enfocadas a enfrentar mejor el reto de futuras pandemias.
Palabras clave: Medicina militar; Medicina operacional; Virus SARS CoV2; Medicina táctica; inteligencia médica militar; pandemia; Virus AH1N1; Virus Ébola; Sistema Nacional de Emergencias y Desastres.
Military Medicine in the History of Pandemics
Abstract
Military Medicine is a medical specialty linked to military logistics, in charge of providing health support to troops for the fulfi llment of the operational mission.
Due to its nature, military medicine has diff erential capabilities that allow it to quickly adapt to limited resource scenarios and therefore is a fundamental element of the national emergency and disaster response system; however, due to the particularities of their mission, the military is a high-risk population to suff er the devastating consequences of health emergencies such as pandemics.
This article provides a brief perspective on these two dimensions and generates some recommendations for the adaptation of military capabilities focused on better facing the challenge of future pandemics.
Keywords: Military Medicine; operational Medicine; tactical Medicine; military medical intelligence; pandemic; AH1N1 virus; SARS CoV2 Virus; Ebola Virus; National System for Emergency and Disaster Preparedness.
Introducción
En marzo del año 2009, un Mayor del Ejército recientemente graduado como médico internista había sido asignado como coordinador del servicio de urgencias del Hospital Militar Central en Bogotá.
El médico no contaba con la llegada al país -pocos meses después-de un nuevo virus de Influenza A subtipo H1N1, y tampoco imaginaba que esa iba a ser su verdadera tesis de grado como médico y como militar.
Intuitivamente, las autoridades sanitarias del país y la sanidad militar, que tampoco estaban esperando la pandemia, organizaron protocolos de diagnóstico y atención, cadena logística y de evacuación etc. En fin, una serie de intervenciones basadas, principalmente, en la emergencia y no en la evidencia.
Desde el inicio de la pandemia, semana 14 de 2009, hasta la semana epidemiológica 35 de 2010, se notificaron un total de 163.628 alertas por el virus pandémico H1N1/09 al Sistema Nacional de Vigilancia en Salud Pública (SIVIGILA); de ellas, un total de 4.310 casos fueron confirmados y de éstos 272 fallecieron, es decir, una mortalidad de 6,31% (1).
El hecho de haber participado directamente en la contención de una pandemia con recursos de la Medicina militar, como serán mencionados más adelante, me motiva a escribir esta revisión, que fue imposible elaborar en su momento.
El objetivo del presente artículo es revisar cómo la doctrina de esta especialidad, sus recursos y sus procesos, pueden aportar en las diferentes fases de atención de pandemias como la actual, correspondiente al virus SARS-CoV2, y cuya enfermedad COVID-19. Plantea múltiples retos al sistema de salud colombiano que incluye también a la sanidad militar.
Una Doctrina llamada Medicina Militar
La Medicina militar es una especialidad de la Medicina, que emergió de los conflictos bélicos con el fin de ser un soporte para las tropas.
A medida que las armas fueron adquiriendo mayor letalidad, la atención médica en el campo de combate debió adaptarse para hacerse más efectiva y aplicar. A la vez, técnicas que permitieran salvar a muchos más lesionados y heridos.
El triage militar surgió a inicios del siglo XX, debido a que el alto volumen de heridos y lesionados de las guerras tendía a sobrepasar las capacidades de respuesta de las estructuras -aún rudimentarias- de la Medicina militar.
A medida que ha pasado el tiempo y las capacidades de la logística militar han avanzado. Lo han hecho también los sistemas de Medicina militar y su estructura. Para ofrecer no solamente atención a los heridos en el campo de combate. Sino también robustos procesos de evacuación médica (CASEVAC y MEDEVAC), de traslado de pacientes críticos, contención de armas químicas y biológicas, y participación en escenarios de desastres y catástrofes. Lo que se complementa con las agencias civiles de atención (2).
“Observaciones acerca de las enfermedades del exército en los campos y guarniciones”
En Colombia, el General Antonio Nariño, fue el primero en traer el concepto de Medicina militar al introducir el libro “Observaciones acerca de las enfermedades del exército en los campos y guarniciones”, del inglés John Pringle, que fue publicado en su lengua en 1752 y traducido al español en 1776.
Desde los enfrentamientos entre federalistas y centralistas, a partir de 1812, hubo conciencia entre los mandos de las tropas, de la necesidad de la asistencia sanitaria y, a lo largo de todas las guerras civiles del siglo XIX y durante la Guerra de los Mil Días, hubo hospitales de sangre levantados de forma improvisada para atender a los heridos y enfermos que se iban presentando en las confrontaciones.
Hospitales militares en Bogotá siglo XIX y a principios del XX
Se organizaron hospitales militares en Bogotá, en Panamá y en otras poblaciones de Colombia en el siglo XIX y a principios del XX -en secciones de los hospitales civiles existentes en el país, o en edificios y conventos expropiados a las comunidades religiosas- como el caso del Convento de las Carmelitas en Bogotá, convertido en hospital militar desde cuando el general Tomás Cipriano de Mosquera se tomó a Bogotá, el 5 de diciembre de 1861, y hasta cuando el presidente Rafael Núñez se lo entregóa los sacerdotes salesianos, el 11 de febrero de 1890.
Los gobiernos republicanos, desde un principio, se preocuparon por la asistencia médica de los militares. Creando para ese efecto, contratos con los diferentes hospitales civiles que existían en ciudades como Bogotá, Popayán, Panamá, Cartagena, Barranquilla y Sabanalarga. O también, se establecieron pequeños hospitales militares en Bogotá, como el de Santa Librada y el ubicado en el convento del Carmen.
Así mismo, se contrató la asistencia de ellos con los médicos civiles, que iban en aumento desde la fundación de la Universidad Central en Bogotá y la de Cartagena por Santander en 1826. La Escuela de Medicina Privada, en Bogotá en 1864 y la Universidad Nacional en 1868.
Invasión peruana a la localidad amazónica colombiana de Leticia
La invasión peruana a la localidad amazónica colombiana de Leticia, el 1 de septiembre de 1932, tomó al Ejército Nacional sin una adecuada estructura de sanidad. La que pertenecía orgánicamente, hasta antes del Decreto 89 de ese año, al llamado departamento 5, compuesto por dos secciones: la de Sanidad y Alimentación, y la de Remonta, Veterinaria y Forraje.
El servicio médico se seguía prestando, mayoritariamente, por médicos a contrato, que atendían a los enfermos en sus hogares, en casas de salud y en las pocas enfermerías que tenían algunas unidades. En Bogotá, los militares gravemente enfermos, se atendían en una sección del Hospital de San José.
Tras la invasión de Leticia, el gobierno nacional expidió, entre las varias medidas para enfrentar tan delicada situación, el Decreto No. 1556 del 27 de septiembre de 1932, con el que se creó el Departamento de Sanidad del Ministerio de Guerra.
En ese mismo año, el gobierno creó un nuevo Hospital Militar Central, dependiente de la Sanidad Militar. Igualmente, en las instalaciones de lo que había sido, hasta entonces, el edificio del personal de la guardia de la fábrica de municiones en el barrio San Cristóbal, para dar atención allí al personal activo, donde actualmente funciona la Escuela Logística del Ejército.
En 1938 se estableció la Escuela de Enfermería de la Cruz Roja y Sanidad Militar.
A partir de 1942, al médico y coronel Esguerra lo sucedió el teniente coronel médico Miguel Gómez Archila, quien tras más de un intento, logró presentar al gobierno nacional, encabezado por el doctor Mariano Ospina Pérez. Un proyecto y estudio para la construcción de un moderno y espacioso Hospital Militar que pudiera dar atención, no solo al personal de las Fuerzas Militares, sino también a sus familiares.
Por iniciarse la construcción de este hospital el día 28 de julio de 1950, el presidente Ospina escogió esa fecha como el Día del Servicio de la Sanidad Militar y la apropiada para entregar la condecoración, creada en su gobierno, de la Orden del Mérito Sanitario “José Fernández Madrid” destinada a señalar y recompensar los actos de heroísmo, los servicios eminentes, los trabajos de investigación científica, el espíritu militar y el compañerismo de los miembros de la Sanidad Militar Colombiana.
En 1949, se terminó de construir y se inauguró la primera Clínica de la Policía Nacional y, en mayo de 1955, se creó la Sección de Sanidad de la Policía Nacional (3).
Estos fueron los orígenes de la estructura de sanidad militar en nuestro país, que hoy gravita bajo el ente rector de la Dirección General de Sanidad Militar (DIGSA), perteneciente al Comando General de las Fuerzas Militares y en un centro de alta especialidad en Bogotá como es el Hospital Militar Central.
Estas dos organizaciones, han sido las encargadas de direccionar la asistencia, no solo en la Medicina operacional sino también en el apoyo a emergencias sanitarias como la descrita en el año 2009, con el virus Influenza AH1N1/09 y en la actual emergencia, correspondiente al coronavirus SARS CoV2.
La Medicina militar abarca diferentes escenarios, el más importante de ellos corresponde a la atención en combate u operacional.
Doctrinariamente, se han definido cinco niveles o escalones de atención en la Medicina operacional.
Estos escalones van desde el nivel de apoyo táctico o básico, cercano a los teatros de guerra y ejecutados por personal militar paramédico, hasta los grandes hospitales militares que incluyen también a las capacidades móviles como los aviones y barcos hospital.
Dado que la Medicina operacional no es el objetivo de la presente revisión no se profundizará en estos conceptos. Sin embargo, algunos de estos puntos serán retomados más adelante.
De igual forma, no se abarcará el tema del impacto de las enfermedades tropicales y nutricionales en la Medicina operacional, sino lo referente a las pandemias, especialmente, las del siglo XX y XXI.
La Medicina militar, además de la Medicina operacional, tiene otras dimensiones muy importantes como son: Evacuación médica, logística médica, comando y control, y atención de desastres (4) (Figura 1).

Dado que el sistema de sanidad militar ha desarrollado capacidades únicas, entre ellas, una estructura robusta de mando y control, agilidad y movilidad. Así como flexibilidad y sostenibilidad debido a su doctrina operacional, los sistemas de Medicina militar pueden ser de máximo apoyo en los escenarios de desastres y catástrofes que sobrepasen las capacidades de los sistemas de atención nacionales y/o transnacionales.
Un ejemplo de esto, en nuestro país, fue el despliegue rápido ejecutado por las Fuerzas Armadas durante la tragedia del terremoto de Armenia, lo que permitió soportar las atenciones del servicio de salud local en forma inmediata y con capacidades móviles, mientras se generaba una recuperación gradual de las instalaciones destruidas por el fenómeno natural.
Las Pandemias y su efecto en las Operaciones Militares
Si bien, la capacidad de respuesta de la estructura médica militar es relevante como elemento de apoyo para las fases de contención, atención y mitigación de las pandemias, un punto muy importante es el efecto bidireccional, en el sentido que estos eventos epidémicos pueden tener un gran impacto en el cumplimiento de la misión operacional de las Fuerzas Armadas, ya que los efectivos pueden convertirse también en enfermos y/o focos de diseminación de este tipo de enfermedades.
Las enfermedades respiratorias son, sin duda, las que mayor impacto tienen sobre las capacidades militares. El efecto de estas enfermedades incluyen: menores tasas de reclutamiento, disminución del entrenamiento militar básico y avanzado, aumento en la morbimortalidad durante las misiones operacionales y la disminución subsecuente en el despliegue operacional.
Sumado a esto, hay que tener en cuenta el enorme impacto en el uso de recursos logísticos (5). Dentro de estos agentes infecciosos los más importantes son Adenovirus, virus de influenza, virus sincitial respiratorio y los famosos coronavirus.
Así, por ejemplo, la ofensiva Meusse-Argonne fue una larga y decisiva batalla durante la primera guerra mundial, entre las fuerzas aliadas y las alemanas, en el norte de Francia. Dicha ofensiva tuvo una duración de 47 días y, gracias a la victoria aliada en la misma, se contribuyó enormemente a la derrota alemana.
Sin embargo, se constituyó como la contienda con mayor número de víctimas americanas (26.277 muertes) y, contrario a lo que se pensaría, muchos de estos decesos se debieron a la coincidencia del combate con la segunda ola de la pandemia de influenza de 1918, la famosa “gripa española”.
Muertes asociadas a esta pandemia en las fuerzas expedicionarias americanas
El número estimado de muertes asociadas a esta pandemia en las fuerzas expedicionarias americanas fue de 15.849 militares, sin contar los 30.000 hombres que habían sucumbido ya por la misma causa durante la primera ola, antes de poder siquiera embarcarse a tierras francesas (6).
Por supuesto, el impacto de la gripe española en las tropas europeas aliadas, no fue menos grave. Se estima que 75% de las tropas francesas y, al menos la mitad de las británicas, se enfermaron en la primavera de 1918.
La pandemia tuvo una característica particular, pues la primera ola tuvo una letalidad menor que la segunda. Debido, al parecer, a una mutación que confirió mayor agresividad al virus. En esta segunda ola, se empezaron a ver complicaciones relacionadas con mortalidad como coagulopatía, neumonía, encefalitis, hiperpirexia y nefritis.
También es importante tener en cuenta que, debido a que muchos consideraron el final de la primera ola como el declive de la pandemia. La segunda ola tuvo un impacto mayor asociado a fenómenos de dinámica social. Como el retorno de militares enfermos a sus casas y la ola de refugiados.
La pandemia de 1918 ocasionó 500 millones de personas infectadas en el mundo y un número cercano a 50 millones de muertes. De los que poco más de 100.000 correspondió a militares y, de ellos, principalmente de las tropas norteamericanas en Francia.
Los analistas de la pandemia, consideran que los principales factores asociados a enfermedad severa fueron: Tiempo de servicio en el ejército, la etnia, platos sucios, moscas, polvo, hacinamiento y también el clima (7).
Cambios en la dinámica de la primera guerra mundial,
Posiblemente, estos devastadores efectos ocasionaron cambios en la dinámica de la primera guerra mundial. Pero con certeza las lecciones aprendidas en la tragedia. Obligaron a las primitivas estructuras de la Medicina militar de la época a adquirir capacidades de diagnóstico, tratamiento y movilización.
Ello con el fin de enfrentar, no solo las afecciones derivadas de las acciones operacionales. Sino las asociadas a estas infecciones, lo que indirectamente contribuyó a que dichas capacidades, hoy puedan apoyar a los gobiernos y países a mitigar los impactos de las pandemias presentes y futuras.
Desde diciembre de 2019 el mundo está enfrentando la pandemia del virus SARS CoV2, cuya enfermedad Covid-19, se ha constituido en la mayor emergencia global de la historia reciente (6).
Los datos de impacto en los militares activos hasta el momento son fragmentarios y están mezclados con los datos de la población general, en la mayoría de países.
El ministerio de la defensa de España reportó el 26 de mayo de 2020, un total de 9.600 militares y trabajadores civiles del sector en cuarentena, con un total de 882 casos confirmados y 150 de éstos con tratamiento hospitalario (8).
En Colombia no se tienen datos independientes para las Fuerzas Militares (publicados). Pero con base en el análisis demográfico del sector, realicé un ejercicio de modelación para la población asignada al Ejército, con base en los reportes de la cohorte de Wuhan (Tabla 1).
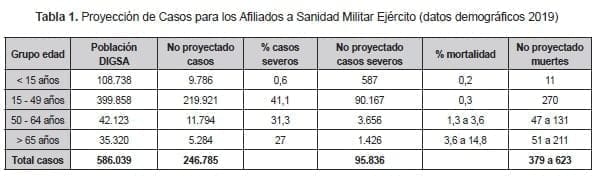
Con base en lo anterior, el grupo poblacional de mayor afectación proyectada es el de los 15 a 49 años (219.921 casos), que correspondería a militares activos en su mayoría. Y, por tanto, se esperaría un importante efecto en la capacidad operacional del Ejército.
Vale la pena aclarar que esta proyección es solo una modelación matemática. Sin tener en cuenta el impacto de las medidas de contención social ejecutadas. Aunque contribuye a dimensionar el potencial efecto de la pandemia en las tropas.
Cooperación Cívico-Militar en la atención de Pandemias
Las pandemias son verdaderas catástrofes humanitarias, dado que son eventos destructores que generan amplio sufrimiento al ser humano, lo que obliga a utilizar un gran volumen de recursos en forma urgente e inmediata.
Si bien, la respuesta focalizada a uno de estos eventos se encuentra en manos de agencias multinacionales como la Organización Mundial de la Salud (OMS), a través de su Red de Respuesta ante Alertas de Brotes (GOARN) y en coordinación con las agencias nacionales de salud, es claro que las Fuerzas Militares pueden apoyar realizando intervenciones humanitarias, que incluyen una serie de operaciones enfocadas a la mitigación de estos eventos (9).
Una de las ventajas del despliegue militar ante catástrofes humanitarias es que, además del mecanismo de seguridad inherente a su misión, la mayoría de estas intervenciones tienen un componente de apoyo sanitario.
Este apoyo de servicios de salud, puede ser inclusive el único disponible para las áreas remotas/ dispersas, en donde hay mínimas condiciones de seguridad y calidad. La Convención de Ginebra ha establecido unos mínimos estándares de atención en salud para estos escenarios.
Los receptores de este tipo especial de cobertura médica, además de las propias tropas, son los miembros de las agencias no gubernamentales e internacionales, las fuerzas de seguridad locales, los detenidos y las comunidades.
Bajo estas condiciones, la Organización de las Naciones Unidas (ONU) ha generado unos principios fundamentales para las relaciones cívico-militares en emergencias complejas (Tabla 2), que deben ser respetados para garantizar que estas operaciones humanitarias no generen mayor inestabilidad (10).

El Departamento de Defensa de los Estados Unidos (DoD) tiene:
Desde el año 1997, una División Especial para la vigilancia y Respuesta a las Infecciones Globales Emergentes (DoD-GEIS).
La capacidad principal de esta división consiste en una robusta red de laboratorios especializados para diagnóstico, tanto en Estados Unidos continental como fuera del continente en 5 localizaciones, y además, unas alianzas estratégicas con otros países aliados, especialmente, en Europa.
En abril de 2009, dicha División detectó los primeros dos casos de influenza AH1N1 en miembros de la Armada; posterior a ello, generó la alarma de seguimiento conectada a la OMS para expandir la capacidad diagnóstica, no solamente enfocada a las propias tropas, sino también a los países que no tuviesen dicha infraestructura.
En resumen, los principales aportes de DoD GEIS fueron entrenamiento y expansión de capacidad diagnóstica viral, investigación, innovación e integración de capacidades, evaluación y comunicación de las estrategias de vacunación.
Sin embargo, la División enfrentó una serie de inconvenientes que limitaron su capacidad de apoyo, entre ellos, la difícil comunicación de información de alto impacto como el número de casos positivos dentro de las tropas disponibles y las tendencias de los países, lo que podría tener repercusiones económicas; así también, otro inconveniente fue el desequilibrio generado entre el volumen de pruebas solicitadas y la capacidad para realizarlas, por lo que debieron pasar a una estrategia de optimización, consistente en procesar solamente el 20% de las pruebas con mayor probabilidad de positividad por características clínicas o de contacto (11).
Éstas, aunque lecciones aprendidas, son también dificultades que, infortunadamente, se están viendo también con la pandemia actual de SARS-CoV2, en países como el nuestro.
En el año 2014, durante el brote epidémico del virus Ébola en el oeste de África
Las líneas de atención y las agencias civiles fueron sobrepasadas. Debido a la inestabilidad política de los países involucrados (Liberia, Sierra Leona, entre otros), la participación de contingentes militares nacionales y extranjeros fue un factor determinante para estabilizar la crisis resultante. Más de 5.000 efectivos militares fueron desplegados desde Estados Unidos, Inglaterra, China, Canadá, Francia y Alemania.
Kamrad-Scott et al., describen los puntos de inflexión ejecutados por la participación de las tropas y que permitieron contener la emergencia. Así: el convencimiento a las organizaciones no gubernamentales para mantener las operaciones en los países afectados, especialmente operaciones humanitarias como las de la Cruz Roja y Médicos Sin Fronteras, además, el apoyo logístico para la creación de infraestructura sanitaria y la preservación de las cadenas de evacuación.
Hubo aspectos de difícil control como la interacción entre las tropas extranjeras y las locales, pero estas mismas fricciones generaron que, al finalizar el brote, las tropas de países como Liberia revisaran su doctrina operacional, para incluir las operaciones cívico-militares en salud como una de sus nuevas capacidades (12).
En resumen, las líneas de cooperación cívico-militar durante las pandemias, que son verdaderas catástrofes humanitarias, se centran en:
- Preservación de la seguridad nacional para la ejecución de las operaciones de preparación, mitigación y atención, en coordinación con las agencias de seguridad, de salud, y de emergencias y desastres locales.
- Preservación de la cadena logística multinivel, tanto militar como civil.
- Expansión de capacidades de atención en salud, especialmente en áreas rurales, dispersas y/o en escenarios de bajos recursos o limitada infraestructura técnico- científica (zonas sin capacidad de cuidados intensivos por ejemplo).
- Coordinación y ejecución de las redes de referencias y contra-referencia; en esto, las capacidades de transporte fluvial, marítimo y aéreo de la Fuerza Pública, son críticas.
(Lea También:Pensamientos sobre Economía de la Salud y la Pandemia del Covid-19)
Adaptación de los Servicios de Sanidad Militar post Pandemia Covid-19
Mucho se ha escrito respecto a las transformaciones potenciales del escenario de salud posterior a la pandemia de la enfermedad Covid-19 globalmente (13,14), pero en lo referente a la reorganización de prioridades y capacidades de la Medicina militar posterior a este escenario, hay varios aspectos cruciales a tener en cuenta (15):
a. Optimizar el Proceso de Planeamiento Operacional
Una de los elementos más importantes de la doctrina de Medicina operacional es la inteligencia médica militar, que incluye actividades de Medicina preventiva, salud ocupacional, vigilancia epidemiológica operacional, vacunación y profilaxis, y sanidad en campaña.
Todas estas actividades deben ser conducidas por el personal médico y paramédico en cada unidad militar, bajo supervisión continua y compromiso permanente de los comandantes, en todos los niveles del mando (16).
Debido al impacto potencial -descrito previamente- que una pandemia puede tener sobre el cumplimiento de la misión operacional de las Fuerzas Militares, se hace necesario que la Dirección General de Sanidad Militar (DIGSA) desarrolle una matriz de evaluación de riesgo ante potenciales amenazas en formato de escaneo de horizonte, acorde con los datos de la OMS y la doctrina de la OTAN. Esto permitirá, además, crear un tablero digital de amenazas en salud para las tropas disponibles.
Para lo anterior, pueden adaptarse listas de chequeo como la publicada por la OMS, respecto a las acciones de planeamiento y preparación para las pandemias actuales y futuras (17,18).
b. Expansión de Capacidad Diagnóstica y de Tratamiento
La DIGSA ha aumentado, en forma importante, su capacidad diagnóstica con un laboratorio central para enfermedades infecciosas; éste fue uno de los 65 laboratorios aprobados para realizar pruebas de PCR RT para el diagnóstico del virus SARS-CoV2.
Esta capacidad en expansión debe fortalecerse e integrarse con el proceso, previamente mencionado, de planeamiento y vigilancia operacional ante amenazas potenciales.
De igual forma, deben optimizarse los programas de vacunación para agentes respiratorios en las tropas, pero ampliar la capacidad de generar estudios de seroprevalencia para enfermedades trazadoras e incluir a la sanidad militar en los ensayos clínicos disponibles para nuevos agentes antivirales y vacunas. Así como participar en los procesos de adquisición de la futura vacuna SARS-CoV2, a fin de garantizar el abastecimiento de dicha intervención a las tropas como prioridad nacional.
c. Optimizar Procesos de Atención Específicos
Con las enseñanzas adquiridas durante la atención a Covid-19, queda claro que los procesos de atención sanitaria en Medicina militar deben optimizarse con la premisa central de bioseguridad y, por tanto, la DIGSA debe garantizar un flujo adecuado de elementos de protección personal (EPP), ajustado a su capacidad instalada disponible para futuros escenarios de emergencia.
Estos EPP deben tener un protocolo estandarizado de utilización, que vaya más allá de la emergencia actual y permita ser incluido en los planes de compras anuales.
La Medicina militar debe tener claro el protocolo de atención nacional para pandemias, tanto en el campo de la Salud operacional (en donde serán protocolos únicos ajustados a escenarios de bajos recursos) como en el de la Salud general de su población (en donde deberán ajustarse a los protocolos nacionales).
d. Optimización de la Vigilancia Epidemiológica y Salud Pública Militar
Es esencial que la DIGSA ejecute acciones encaminadas a fortalecer el sistema de vigilancia epidemiológica nacional, enlazado a un departamento robusto de salud pública, con optimización de la captura de datos y la inclusión de los mismos en tableros de comando y control, que permitan una toma de decisiones de salud pública ágil y efectiva.
e. Fortalecer la Cooperación Interagencial e Internacional
Deben estrecharse los lazos de cooperación, especialmente con los países fronterizos, para optimizar el flujo de información de las fronteras y las acciones de mitigación derivadas del mismo, en forma coordinada y efectiva.
Respecto a la información biológica, es muy importante enlazarse con los clústeres de investigación de la OMS y países desarrollados, para compartir datos de genómica viral locales que faciliten los proyectos de desarrollo de vacunas y tratamientos efectivos.
De igual forma, deben mantenerse los lazos de cooperación que faciliten el apoyo para la construcción y/o adecuación rápida de infraestructura sanitaria móvil y acciones de salud integradas para poblaciones dispersas, mediante capacidades como buques hospital, entre otras.
Hemos visto cómo las emergencias sanitarias, en este caso las pandemias, tienen efectos múltiples en la Medicina militar.
Tales efectos pueden ir, desde la propia afectación al cumplimiento de su misión constitucional debido al impacto en las tropas disponibles, hasta la activación del papel crucial que tienen las Fuerzas Armadas en el sistema de respuesta a emergencias y desastres del país.
Finalmente, es preciso resaltar que todos los actos de los soldados de la Patria deben estar enmarcados en un comportamiento ético superior (19) y, más aún, en las actividades que requieran de su máxima en trega, como ocurre en las operaciones de apoyo a las emergencias humanitarias.+
Referencias
- 1. Ministerio de la Protección Social de Colombia [Internet]. Análisis de la Pandemia de Influenza A H1N1. Comparativo 2009-2010; [acceso: 3 de junio de 2020]. Disponible en: https://www.minsalud.gov.co/Documen-tos%20y%20Publicaciones/AN%C3%81LISIS%20DE%20LA%20PANDEMIA%20DE%20INFLUENZA%20A%20H1N1.pdf
- 2. Hetz S. Introduction to Military Medicine: A Brief Overview. Surg Clin N Am. 2006; 86: 675–688
- 3. Sotomayor H. La Medicina y la Guerra: El Lento Despliegue de la Medicina Militar en Colombia. Revista Med. 2009; 17(2): 293–306.
- 4. Sánchez J, et al. Respiratory Infections in the U.S. Military: Recent Experience and Control. Clinical Microbiological Reviews. 2015; 28(3): 743-800
- 5. Wever P, Van Bergen L. Death from 1918 pandemic influenza during the First World War: a perspective from personal and anecdotal evidence. Influenza and Other Respiratory Viruses. 2014; 538-546.
- 6. Martini, M et al. The Spanish Influenza Pandemic. A lesson from history 100 years after 1918. J Prev Med Hyg. 2019; (60): E64-E67.
- 7. Zhu N, et al. A Novel Coronavirus from Patients with Pneumonia in China, 2019. NEJM. 2020; 382: 727– 733.
- 8. Infosalus.es [Internet]. Impacto del Covid-19 en las Fuerzas Armadas: 9.600 militares en cuarentena, 882 positivos y 150 hospitalizados. [Acceso: 2 de junio de 2020]. Disponible en https://www.infosalus.com/salud-investigacion/noticia-cvirus-impacto-covid-19-fuerzas-armadas-9600-militares-cuarentena- 882-positivos-150-hospitalizados-20200522144726.html
- 9. Iserson K. Tackling the Global Challenge: Humanitarian Catastrophes. Western Journal of Emergency Medicine. 2014; 15(2): 231-240.
- 10. Bricknell M, Gadd R. Roles for international military medical services in stability operations (reconstruction and development). JR Army Med Corps. 2015; 153(3): 160-164.
- 11. Burke R et al. Department of Defense influenza and other respiratory disease surveillance during the 2009 pandemic. BMC Public Health. 2011; 11(Suppl 2): S6.
Bibliografías
- 12. Kamradt-Scott A, Harman S, Wenham C, Smith III F. Civil–military cooperation in Ebola and beyond. The Lancet. 2016; 387: 104-105.
- 13. Hilal, et al. Early look at the future of healthcare during the COVID-19 pandemic. Br J Surg. 2020; 107(7): e197.
- 14. Alhalabi O, Subbiah V. Managing Cancer Care During the Covid-19 Pandemic and Beyond. Trends in Cancer 2020. Article in press.
- 15. Di Gennaro, et al. Coronavirus Diseases (COVID-19) Current Status and Future Perspectives: A Narrative Review. Int. J. Environ. Res. Public Health. 2020; 17: 2690–2701.
- 16. Pino LE, Cáceres D. Manual de Inteligencia Médica Militar. Informe Tesis de Ascenso. Repositorio Escuela de Logística Ejército Nacional. 2002; 1–152.
- 17. World Health Organization. WHO checklist for influenza pandemic preparedness planning: WHO/CDS/ CSR/GIP/2005.4. 2005 [cited 2008 Feb 12]. Available from http://www.who.int/csr/resources/publications/influenza/WHO_CDS_CSR_GIP_2005_4/en/index.html
- 18. Oshitani H, Kamigaki T, Suzuki A. Major Issues and Challenges of Influenza Pandemic Preparedness in Developing Countries. Emerging Infectious Diseases. 2008; 14 (6): 875–881.
- 19. Howe E. Ethical rationales for past and present military medical practices. J R Army Med Corps Month. 2018; Vol 0: 1–6
Recibido: 3 de junio de 2020
Aceptado: 20 de junio de 2020
Correspondencia:
Luis Eduardo Pino Villarreal
docpino2@gmail.com
Autor
1 Luis Eduardo Pino Villarreal. Médico Internista, Hematólogo y Oncólogo Clínico. MSc. Oncología Molecular. MBA en Salud. Teniente Coronel (R.A.) Ejército Nacional. Fundación Santafé. Bogotá, Colombia.






