Juan-Manuel Anaya*
Resumen
El desarrollo de enfermedades autoinmunes es un tema de suma importancia cuando de vacunas se trata, dado el riesgo que pueden tener éstas de favorecer fenómenos de autoinmunidad en individuos susceptibles. La relación riesgo beneficio de desarrollar enfermedades autoinmunes luego de la vacunación contra el virus del papiloma humano (VPH) aún no se ha resuelto. Los datos disponibles son limitados para ofrecer conclusiones definitivas. Dado el aumento reciente de reporte de efectos adversos, se espera que estudios con suficiente tamaño muestral, en diversas poblaciones, confirmen la seguridad de la vacunación contra el VPH en niñas con enfermedades autoinmunes. Un análisis personalizado de cada paciente, que incluya la evaluación de autoinmunidad personal y familiar, podría ser sugerido, aunque no hay estudios que demuestren que sea costo-efectivo. Por lo tanto, la farmacovigilancia permanente de esta vacuna sigue siendo de suma importancia.
Palabras clave: Virus del papiloma humano, vacunación, autoinmunidad, efectos colaterales
Vaccination Against Human Papillomavirus And AutoimmunityAbstractDevelopment of autoimmune diseases is a very important issue in relation to vaccines, because there is a risk that they might promote autoimmune phenomena in susceptible individuals. The risk: benefit ratio of developing autoimmune diseases after human papillomavirus (HPV) vaccination has not yet been resolved. Data available are limited to provide definitive conclusions. Given the recent increase of adverse effect reports, studies with sufficient sample size are expected in various populations, aimed to confirm the safety of HPV vaccination in children with autoimmune diseases. A personalized analysis of each individual, including evaluation of personal and familial autoimmunity, may be suggested; however, there are no studies showing that this policy is cost-effective. Therefore, permanent pharmacovigilance of this vaccine is of paramount importance. Key words: Human papillomavirus, vaccination, autoimmunity, side effects |
Las reacciones adversas de las vacunas se clasifican en cuatro grupos. Aquellas inducidas por la vacunación, las reacciones debidas a errores del programa (durante el almacenamiento, la manipulación o la administración), las reacciones coincidentes, y las reacciones idiosincrásicas o de causa desconocida. Los “Centros para el Control y la Prevención de Enfermedades” (CDC, por su sigla en Inglés), así como algunas sociedades científicas, ofrecen información sobre las principales reacciones inducidas por la vacunación a través de sus portales en internet (1,2).
En cuanto a la vacunación contra el virus del papiloma humano (VPH), dos vacunas están disponibles. La vacuna bivalente (HPV2), que previene dos tipos de VPH: 16 y 18, los cuales causan el 70% de los cánceres cervicales. La vacuna cuadrivalente (HPV4), que previene cuatro tipos del VPH: VPH 16 y 18, así como también contra el 6 y el 11 (3). Las reacciones inducidas por estas vacunas son raras, y pueden ser locales (dolor, edema y enrojecimiento) o generales (fatiga, fiebre, síntomas gastrointestinales, y cefalea) (4).
Los datos actualizados de los ensayos clínicos y los estudios de seguridad de las vacunas contra el VPH, así como la epidemiología del VPH y las enfermedades asociadas, han sido recientemente actualizados por el “Comité Asesor sobre Prácticas de Inmunización” (ACIP, por sus siglas en Inglés) (3), y no serán tratados en este comentario, el cual tiene como finalidad resumir y discutir la relación entre la vacunación contra el VPH y autoinmunidad.
El desarrollo de enfermedades autoinmunes (EAI) es un tema de suma importancia cuando de vacunas se trata, dado el riesgo que pueden tener éstas de favorecer fenómenos de autoinmunidad en individuos susceptibles. Los ensayos clínicos realizados para la evaluación de las vacunas contra el VPH no han incluido medidas de tamizaje rigurosas para EAI, las cuales se presentan en diversas etapas de la vida, son multifactoriales y antes de hacerse evidentes clínicamente tienen una fase preclínica que puede durar meses o años (5).
La probabilidad de una asociación temporal entre la vacunación y un evento adverso, o una enfermedad, puede ser proporcional a la cobertura de la vacunación y a la prevalencia de dicha enfermedad en la población evaluada. Debido a su relativa baja incidencia, se requieren estudios grandes, posteriores a la comercialización (con suficiente poder estadístico), para evaluar cualquier aumento significativo de EAI después de la vacunación. En otras palabras, la evaluación de causalidad de la vacunación en el desarrollo de eventos adversos, o de enfermedad, implica la demostración de un aumento significativo del riesgo de dicha enfermedad en aquellas mujeres que se vacunan en comparación con aquellas que no se vacunan. La incidencia de las EAI oscila entre uno a 20 casos por 100.000 personas-año (6), y puede variar de una región a otra. Estas enfermedades son multifactoriales. Ocurren por la interacción entre múltiples factores hereditarios y medioambientales a través del tiempo (5).
No obstante, algunos estudios posteriores a la comercialización han investigado la relación entre vacunación contra el VPH y EAI. Un riesgo aumentado de hipotiroidismo autoinmune en California (nivel de evidencia Oxford 3) (7) y de otras EAI en Dinamarca y Suecia (nivel de evidencia 2) fue observado (8). Sin embargo, un “comité de revisión independiente” en el estudio californiano, así como la introducción del “fortalecimiento de los indicadores” en el estudio nórdico, les permitió a los autores de ambos trabajos señalar que el riesgo de desarrollar EAI luego de la vacunación contra el VPH no existiría (7,8). En Francia, Grimaldi-Bensouda y colaboradores (9) mostraron una asociación entre historia familiar y personal de autoinmunidad y el desarrollo de EAI post-vacunación contra el VPH (nivel de evidencia 4). Cuando las comparaciones se ajustaron por estas variables, así como por la presencia de autoinmunidad tiroidea, la asociación entre la vacunación y el desarrollo de EAI no fue confirmada (9).
Existen algunos estudios que sugieren que la vacunación contra el VPH, tanto VPH4 como VPH2, no estaría contraindicada en pacientes con lupus eritematoso sistémico (LES) (10,11). El número de hospitalizaciones en edad juvenil no se ha visto aumentado en Milán, Italia, luego de la introducción de la vacunación contra el VPH (12). Así mismo, un estudio reciente con VPH2, mostró seguridad y ausencia de recaídas en pacientes con artritis reumatoide juvenil (ARJ) (13).
La Liga Europea Contra el Reumatismo (EULAR, por sus siglas en Inglés) recomienda seguir las directrices de cada país con respecto a la vacunación contra el VPH, no sin antes recordar que existe un mayor riesgo de infección por el VPH en pacientes femeninas con LES (14). Estas guías, publicadas en el 2011, indican que “los médicos deben estar atentos a los posibles eventos tromboembólicos, a pesar de que estos eventos no se puedan atribuir a la vacunación”. De manera similar, las guías de la Sociedad Brasilera de Reumatología, publicadas en el 2012, recomiendan la vacunación contra el VPH en niñas con ARJ (15).
De otra parte, algunos casos de LES y otras EAI posteriores a la vacunación contra el VPH han sido reportados (16-18). Así mismo, algunos pacientes pueden no presentar francas EAI sino presentar un síndrome post-vacunación, enmarcado en el síndrome autoinmune/inflamatorio inducido por adyuvantes (ASIA, por sus siglas del inglés “Autoimmune (Auto-inflammatory) Syndrome Induced by Adjuvants”). Este síndrome, definido en el 2011 (17), agrupa cuatro tipo de condiciones patológicas que ocurren luego de una exposición infecciosa o a un adyuvante. La primera es la siliconosis, o la reacción inflamatoria en tejidos asociada con los implantes cosméticos. La segunda es el síndrome de la guerra del Golfo, descrito por primera vez en 1998, y caracterizado por dolores articulares y musculares, adenopatías, y fatiga crónica. La tercera es el síndrome de miofascitis macrofágica, el cual se ha asociado con el aluminio que se utiliza como adyuvante en diversas vacunas; y cuyas principales manifestaciones son cansancio, fatiga crónica, dolores musculares y articulares, fiebre y, en algunos casos, cuadros similares al síndrome de Guillain-Barré. La cuarta condición del ASIA corresponde a los llamados “fenómenos post-vacunación” (17,18).
Se han sugerido unos criterios de clasificación para el ASIA (17,18), cuya validación es objeto de estudio, y que incluyen la exposición al estímulo externo (infección, vacuna, silicona, adyuvantes) previo a las manifestaciones clínicas, las cuales, a su vez, pueden ser neurológicas; mialgias, miositis; artralgia o artritis; fatiga crónica con trastornos del sueño; manifestaciones cognitivas, pérdida de la memoria; fiebre, o sequedad de los labios (17,18).
ASIA es un concepto aún en evolución, y agrupa los signos y síntomas que no eran suficientes para definir de manera precisa los cuadros clínicos post-vacunación que se han reportado desde hace varios años, que no correspondían a las mencionadas “reacciones propias de la vacuna” ni a una enfermedad clásica, y que pudieron considerarse como “reacciones idiosincrásicas o de causa desconocida”.
Una de las reacciones coincidentes de las vacunaciones puede corresponder a la enfermedad psicógena masiva (19), definida como “la aparición colectiva de una constelación de síntomas sugestivos de enfermedad orgánica, pero sin una causa identificada, en un grupo de personas con creencias compartidas sobre la causa del síntoma (s)”, en donde el “efecto dominó” es característico (19). Las manifestaciones clínicas pueden incluir fiebre, hipotensión, dolor opresivo torácico, escalofrío, sensación de desmayo. En algunos casos pueden observarse cambios transitorios en el electrocardiograma, que resuelven luego de 24 horas (19). Esta enfermedad psicógena masiva no incluye manifestaciones musculoesqueléticas ni neurológicas descritas en ASIA.
Abreviaciones. ASIA: síndrome autoinmune/inflamatorio inducido por adyuvantes,
EAI: enfermedad autoinmune.
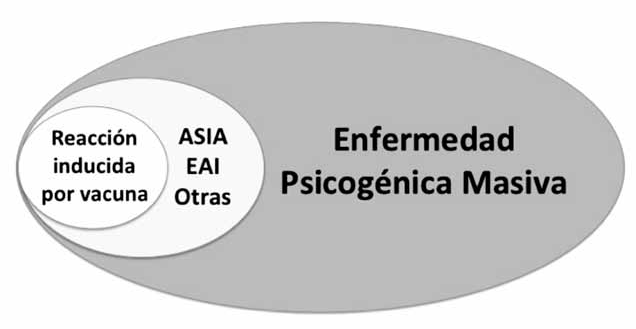
Figura. Posible escenario Colombiano de las reacciones adversas a la vacunación contra el VPH.
La figura muestra el posible escenario que se registra en Colombia con respecto a la vacunación contra el VPH. El tiempo para observar y diagnosticar pacientes tanto con EAI como con ASIA puede variar. La diversidad en el número de casos reportados puede deberse a la heredabilidad, es decir a la proporción de la variación fenotípica en una población atribuible a la variación genotípica entre individuos, la cual es dependiente de cada población. Adicionalmente, el desconocimiento de ASIA puede favorecer un subregistro de eventos adversos de la vacunación.
En conclusión, la relación riesgo beneficio de desarrollar EAI luego de la vacunación contra el VPH aún no se ha resuelto. Los datos disponibles son limitados para ofrecer conclusiones definitivas. Dado el aumento reciente de reporte de efectos adversos, se espera que estudios con suficiente tamaño muestral, en diversas poblaciones, confirmen la seguridad de la vacunación contra el VPH en niñas con EAI. Un análisis personalizado de cada paciente, que incluya la evaluación de autoinmunidad personal y familiar, podría ser sugerido, aunque no hay estudios que demuestren que sea costo-efectivo. Por lo tanto, la vigilancia permanente de la seguridad de esta vacuna sigue siendo de suma importancia (20).
Referencias
1. https://www.cdc.gov/vaccines/vac-gen/side-effects.htm
2. https://vacunasaep.org/profesionales/reaccionesadversas-de-las-vacunas-descripcion
3. Markowitz LE, Dunne EF, Saraiya M, Chesson HW, Curtis CR, Gee J, et al. Human papillomavirus vaccination. MMWR Recomm Rep. 2014; 63:1-30.
4. Gonçalves AK, Cobucci RN, Rodrigues HM, de Melo AG, Giraldo PC. Safety, tolerability and side effects of human papillomavirus vaccines: a systematic quantitative review. Braz J Infect Dis. 2014 Apr 27.
5. Anaya JM, Rojas-Villarraga A, Shoenfeld Y, Levy R, Cervera R. Autoimunity. From bench to bedside. Bogotá: Editorial Universidad del Rosario. 2013.
6. Cooper GS, Stroehla BC. The epidemiology of autoinmune diseases. Autoimmun Rev. 2003; 2:119-25.
7. Chao C, Klein NP, Velicer CM, Sy LS, Slezak JM, Takhar H, et al. Surveillance of autoimmune conditions following routine use of quadrivalent human papillomavirus vaccine. J Intern Med. 2012; 271:193-203.
8. Arnheim-Dahlström L, Pasternak B, Svanström H, Sparén P, Hviid A. Autoimmune, neurological and venous thromboembolic adverse events after immunisation of adolescent girls with quadrivalent human
papillomavirus vaccine in Denmark and Sweden: cohort study. BMJ. 2013; 347:f5906.
9. Grimaldi-Bensouda L, Guillemot D, Godeau B, Bénichou J, Lebrun-Frenay C, Papeix C, et al. Autoimmune disorders and quadrivalent human papillomavirus vaccination of young female subjects. J Intern Med. 2014; 275:398-408.
10. Mok CC, Ho LY, Fong LS, To CH. Immunogenicity and safety of a quadrivalent human papillomavirus vaccine in patients with systemic lupus erythematosus: a case-control study. Ann Rheum Dis. 2013; 72:659-64.
11. Soybilgic A, Onel KB, Utset T, Alexander K, Wagner- Weiner L. Safety and immunogenicity of the quadrivalent HPV vaccine in female systemic lupus erythematosus patients aged 12 to 26 years. Pediatr Rheumatol Online J. 2013; 11:29.
12. Pellegrino P, Carnovale C, Perrone V, Salvati D, Gentili M, Antoniazzi S, et al. Human papillomavirus vaccine in patients with systemic lupus erythematosus. Epidemiology. 2014; 25:155-6.
13. Heijstek MW, Scherpenisse M, Groot N, Tacke C, Schepp RM, Buisman AM, et al. Immunogenicity and safety of the bivalent HPV vaccine in female patients with juvenile idiopathic arthritis: a prospective controlled observational cohort study. Ann Rheum Dis. 2014; 73:1500-7.
14. Heijstek MW, Ott de Bruin LM, Bijl M, Borrow R, van der Klis F, Koné-Paut I, et al. EULAR recommendations for vaccination in paediatric patients with rheumatic diseases. Ann Rheum Dis. 2011; 70:1704-12.
15. Brenol CV, da Mota LM, Cruz BA, Pileggi GS, Pereira IA, Rezende LS, et al. 2012 Brazilian Society of Rheumatology Consensus on vaccination of patients with rheumatoid arthritis. Rev Bras Reumatol. 2013; 53:4-23.
16. Gatto M, Agmon-Levin N, Soriano A, Manna R, Maoz- Segal R, Kivity S, et al. Human papillomavirus vaccine and systemic lupus erythematosus. Clin Rheumatol. 2013; 32:1301-7.
17. Shoenfeld Y, Agmon-Levin N. ‘ASIA’ – autoimmune/ inflammatory syndrome induced by adjuvants. J Autoimmun. 2011; 36:4-8.
18. Perricone C, Colafrancesco S, Mazor RD, Soriano A, Agmon-Levin N, Shoenfeld Y. Autoimmune/inflammatory syndrome induced by adjuvants (ASIA) 2013: Unveiling the pathogenic, clinical and diagnostic aspects. J Autoimmun. 2013; 47:1-16.
19. Clements CJ. Mass psychogenic illness after vaccination. Drug Saf. 2003; 26:599-604. 20. Pellegrino P, Carnovale C, Pozzi M, Antoniazzi S, Perrone V, Salvati D, et al. On the relationship between human papilloma virus vaccine and autoinmune diseases. Autoimmun Rev. 2014; 13:736-41
Recibido: Septiembre 2, 2014
Aprobado: Septiembre 23, 2014
Correspondencia: Juan Manuel Anaya.
* MD, Esp., PhD. Profesor Titular y Director, Centro de Estudio de Enfermedades Autoinmunes (CREA), Escuela de Medicina y
Ciencias de la Salud, Universidad del Rosario, Méderi Hospital Universitario Mayor, Bogotá. Miembro Correspondiente, Academia
Nacional de Medicina, Bogotá.
