Las probabilidades de ocurrencia de los desenlaces a partir del juicio crítico de la mejor evidencia disponible. La calidad de la evidencia fue juzgada por dos personas entrenadas en forma independiente utilizando las guías de medicina basada en evidencia, con un formato estandarizado definido previamente, (35;36;37); solamente aquellos artículos considerados válidos fueron incluidos.
Los desenlaces se consideraron mutuamente excluyentes, por lo tanto, las probabilidades de cada rama deben sumar 1. (Lea también: XIV Premio Aventis – Área Clínica)
Medición de las utilidades:
Para la evaluación de las utilidades se empleó el método de ordenamiento directo basado en preferencias (38) para cada desenlace favorable y desfavorable entre los individuos potencialmente afectados por las decisiones –pacientes y médicos de urgencias-(39).
Se calculó la utilidad promedio utilizando una escala lineal con valores de 0 a 1 (40). Una vez medidas en la misma escala tanto las probabilidades como las utilidades, las probabilidades se multiplicaron por las utilidades para producir la utilidad esperada.
Por lo tanto, la utilidad esperada puede ser considerada como la probabilidad de un desenlace ajustado por su utilidad. Las utilidades esperadas fueron calculadas utilizando el programa TreeAge 3.5 con el método denominado en inglés “roll-back” y cuya traducción aceptada no está aún establecida.
Consiste en multiplicar de atrás hacia delante las utilidades por las probabilidades para obtener la utilidad esperada de cada alternativa planteada en el árbol de decisiones. Se calcularon las diferencias de las utilidades esperadas para cada árbol y el número ajustado necesario a tratar –que en este caso debería denominarse necesario a diagnosticar- para los tres árboles de decisiones planteados.
Medición de costos
Punto de vista y horizonte de tiempo:
Se tomaron en cuenta el punto de vista del pagador, con 90 días de horizonte de tiempo para la clasificación de los desenlaces favorables y desfavorables.
Categorías de costos considerados:
Con el objeto de establecer el costo que cada uno de los desenlaces posibles se tuvieron en cuenta los siguientes aspectos:
a. Costos médicos directos:
- Honorarios médicos
- Exámenes paraclínicos
- Pruebas diagnósticas
- Procedimientos terapéuticos
- Elementos de consumo
- Medicamentos
- Días de hospitalización y estancia en unidades de cuidado intensivo.
Resultados:
Se incorporaron las probabilidades basadas en la literatura, de acuerdo con las tablas 1 y 2. Se encontraron todas las probabilidades necesarias, no se utilizó ningún dato aproximado.
Los costos:
Se revisaron las facturas de un total de 235 historias clínicas: 125 historias clínicas de pacientes con diagnóstico de ingreso de sospecha de infarto y 110 pacientes con diagnóstico presuntivo de angina inestable.
La mediana del cobro causado por pacientes con diagnóstico de infarto fue de $ 9.779.242 millones de pesos con un valor mínimo de $1.552.283 y un valor máximo de $28.4 millones. En el evento de angina, la mediana del consumo de recursos fue de $ 2.883.438 millones de pesos con un valor mínimo de $555.091 y un valor máximo de $14.2 millones.
TABLA 1.
TROPONINAS VS HOSPITALIZACIÓN
|
Denominación de las variables |
Referencias |
|
|
Probabilidad de tener troponinas positiva |
-16.22 -19 |
(46) |
|
Probabilidad de quedar hospitalizado como riesgo alto |
,37 -63 ,480 |
(19) (14;41;42) |
9-6h |
6,1 – 12 h | Referencias | |
| Toponina positiva con evento (VPP) (ptropposyeve) promedio X |
-92 ,94
,93 |
,92 ,94 | (46) |
| Troponina negativa sin evento (VPN) (ptropnegsineve) promedio X |
,61 .66
.63 |
.61 .66 | (46) |
| Hospitalización riesgo alto y evento (Phospyeve1) promedio X |
.03-0.17
-1 |
.03-,17 | (22,43) |
| Hospitalización riesgo bajo y evento (prbajoyeve) promedio X |
0.021-0.1
.06 |
0.021-0.1 | (3;13;22;41;43-45) |
TABLA 2.
PERFUSIÓN DE REPOSO VS TROPONINAS
| Denominación de variables | Referencias | |
| Probabilidad de tener troponinas positiva (ptroppos) promedio X |
-16.22
,19 |
(46) |
| Probabilidad de tener perfusión miocárdica positiva (positivo) promedio X |
-37 -,63
-34 |
(19) (14;41;42) |
| 0-6h | 6.1 – 12h | Referencias | |
| Perfusión miocardiáca anormal con evento (VPP) (pposteve) promedio X |
-42 – .90 | -42 – ,90 | (22) (26,28) |
| Perfusión negativa sin evento (VPN) (pmibinegsineve) promedio X |
-90 -1
-97 |
(17;22;26;28;31) | |
| Troponina negativa sin evento (VPN) (ptropnegsineve) promedio X |
,92 ,94
,93 ,61 .66 |
.92.94
.93 .61 .66 |
(46)
(46) |
Incorporación de las utilidades:
El cálculo de las utilidades promedios, para los tres árboles, se derivó del juicio de preferencias de 10 pacientes y 10 médicos cardiólogos que trabajan en departamentos de urgencias por medio de entrevistas cara a cara con un entrevistador entrenado y un cuestionario basado en la descripción de los escenarios usados derivados de las diferentes alternativas y sus respectivos desenlaces.(40). Las figuras 4,5 y 6 muestran los árboles con las utilidades y las probabilidades incorporadas.
Cálculo de las utilidades esperadas:
La utilidad esperada global de la rama que plantea como alternativa el uso de la perfusión miocárdica tomográfica (SPECT) con isonitrilos (Mibi) en reposo para decidir la hospitalización fue de .79 mientras que para el brazo que basa la decisión en los hallazgos clínicos y electrocardiográficos fue de 0.45.
La utilidad esperada más alta que se encontró fue de 0.89 para la decisión de no hospitalizar aquellos con estudio de perfusión en reposo normal en quienes se descartó un síndrome coronario agudo.
Cuando se compararon las troponinas y la hospitalización basada en clínica y hallazgos electrocardiográficos, la utilidad esperada encontrada para la alternativa que utiliza troponinas fue de .59, mayor que 0.46 para la alternativa de decidir la hospitalización basada en la clínica y los hallazgos electrocardiográficos.
Por último, cuando se comparó la perfusión miocárdica con las troponinas dentro de las primeras doce horas, la mayor utilidad esperada encontrada fue de 0.81 para el estudio de cardiología nuclear contra 0.62 para las troponinas.
El análisis también se realizó en el mejor y el peor escenario y en todos los casos los valores de utilidades esperadas favorecieron el uso del MIBI SPECT gatillado en reposo en los departamentos de urgencias en pacientes con dolor torácico típico o atípico y electrocardiograma normal o no diagnóstico.
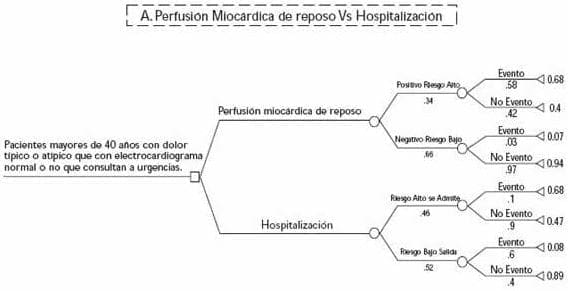
FIGURA 4:
ÁRBOL A PROBABILIDADES Y UTILIDADES PROMEDIO INCORPORADAS
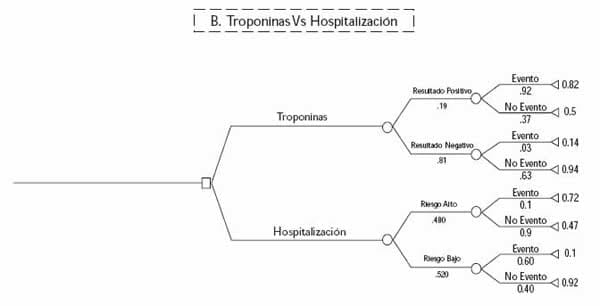
FIGURA 5:
ÁRBOL B PROBABILIDADES Y UTILIDADES PROMEDIO INCORPORADAS
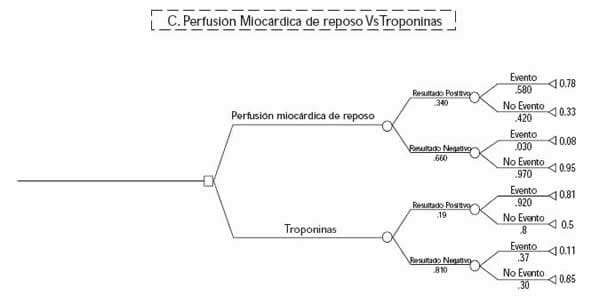
FIGURA 6:
ÁRBOL C PROBABILIDADES Y UTILIDADES PROMEDIO INCORPORADAS
Esperanza de vida y descuentos
La esperanza de vida en años para los hombres en este período es de 69.40, para las mujeres es de 75.52 con un total para el grupo de 72.39 años. Se definió la esperanza de vida para aquellos individuos con desenlace No evento –EV2 como 32.39 con descuento del 5% según la tabla publicada para aplicar en las evaluaciones económicas (49).
La esperanza de vida para pacientes con diagnóstico de angina inestable o infarto no complicado tratados según las guías de manejo fluctúa entre 23 y 27 años cuando el evento sucede antes de los 45 años, independientemente de la estrategia diagnóstica – EV1 (50).
La mortalidad de aquellos pacientes con infarto que no son tratados adecuadamente puede aumentar hasta el doble (42), por tanto, la esperanza de vida calculada será 1/probabilidad de muerte. A todos los valores de esperanza de vida se les aplicó un descuento del 5% según las tablas para valor presente. Se definieron en consecuencia las siguientes variables:
1. EV15: esperanza de vida después de infarto tratado adecuadamente. Valor con el descuento del 5%.
2. EV25: esperanza de vida después de descartar el infarto. Valor con el descuento del 5%.
3. EV35: esperanza de vida luego de un evento grave definido como la presencia de infarto en paciente dado de alta sin el diagnóstico, luego de asistir a urgencias.
Las razones de costo-utilidad
Para calcular las razones de costo-utilidad se utilizó el programa DATA Treage 3.5. Se definieron cada una de las variables de los árboles según los consumos derivados de cada opción en el numerador y los QALYS definido como la utilidad esperada multiplicada por la esperanza de vida con un descuento del 5% en el denominador.
La perfusión miocárdica parece ser según estos análisis la alternativa de mejor relación de costo – utilidad para el manejo de estos pacientes. La figura 7 muestra que el costo-utilidad de la perfusión miocárdica, cuando se compara con la hospitalización guiada por la clínica y el electrocardiograma en urgencias es de 291.267.88 pesos por año de vida ajustado por calidad (DALY) en contra posición al valor de 1.240.484.50 pesos por QALY.
Aun cuando en el árbol C se compara con el uso de las troponinas dentro de las primeras doce horas, la perfusión miocárdica muestra una mejor razón de costo-utilidad con un valor de 284.011.90 pesos por QALY en contraposición a 925.740.39 pesos por años ajustados por calidad. (Figura 8).
En el árbol B se observa que es preferible decidir la hospitalización del paciente basado en el resultado de las troponinas. La razón de costo-utilidad para las troponinas fue de 854.624.68 pesos por QALY. (Figura 9).
Todas las razones de costo-utilidad favorecen la alternativa de utilizar la perfusión miocárdica como herramienta de cribado inicial en urgencias en el grupo de pacientes de 40 años o más con al menos un factor de riesgo que consulten por dolor torácico atípico o típico y presenten un electrocardiograma normal o no diagnóstico.
