La epidemia de globesidad, resistencia a la insulina, diabetes tipo dos y síndrome X se asocia con frecuencia con la infiltración grasa del hígado. Alteración que puede ser benigna y no progresiva, o llevar a cirrosis criptogénica, hepatoma y falla hepática, pues se trata de una lesión crónica de este importante órgano.
El hígado graso o esteatosis es una enfermedad metabólica, que cuando se asocia con inflamación se denomina esteatohepatitis. Una patología que –como decíamos- puede llevar a una cirrosis criptogénica.
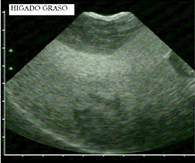
Se habla aquí de una alteración patológica no alcohólica (pues este tóxico por supuesto produce esteatohepatitis), que es muy frecuente y en general se diagnostica en forma casual. Durante rastreos ecográficos de abdomen (hígado hiperecogénico) realizados para la valoración de pacientes. Normalmente el hígado tiene 5% de contenido de grasa, casi la mitad constituida por fosfolípidos, en menor proporción hay triglicéridos y colesterol no esterificado.
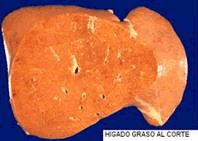
Pero cuando se sobrepasa este contenido de grasa hepática –principalmente a expensas de triglicéridos- hablado de hígado graso. Se asocia con la obesidad, diabetes e hiperlipidemia, resistencia a la insulina y el síndrome X, con las pérdidas rápidas de peso por dietas, o con la oscilación del mismo *.
Aunque pueden haber manifestaciones de dolor sordo en hipocondrio derecho, muchos pacientes consultan por tener una elevación inexplicable y persistente de las pruebas hepáticas AST, ALT y fosfatasa alcalina (manifestación ya de esteatohepatitis. Pues en la simple esteatosis las pruebas de función hepática son normales). En un 70% tienen sobrepeso y se puede detectar algún grado de hepatomegalia.
La esteatosis por sí sola es una enfermedad no progresiva, pero sí lo es cuando existe inflamación. El diagnóstico se fundamenta en niveles elevados de transaminasas, consumo no significativo de alcohol (< 40 gramos /semana), pruebas en sangre negativas para hepatitis B y C, y puede ser fácilmente detectado por la ecografía hepática. Pero el diagnóstico definitivo es con biopsia hepática.
Hay estrategias terapéuticas que pueden mejorar el cuadro, como el evitar el consumo de alcohol y la ingesta de hepatotóxicos como el acetaminofén, antiinflamatorios, estrógenos. La reducción gradual de peso (dieta hipograsa versus baja en carbohidratos) evitando su rápida pérdida porque empeora el cuadro.
Se aconseja la vacunación contra las hepatitis A y B, y medicamentos que evitan el estrés oxidativo como la Vitamina E, y (¿se acuerdan de los hepatoprotectores?, en Barranquilla en famoso Necrotón), la Silimarina, la lecitina, betaína, o el selenio; medicamentos que mejoran la sensibilidad a la insulina como la rosiglitazona o el metformíu.
Hay que tratar las enfermedades asociadas como diabetes o hiperlipidemia. También se ha usado el ácido ursodeoxicólico y el gemfibrozil. Sin embargo, el uso de muchas de estas drogas no tiene un buen respaldo de la medicina basada en la evidencia.
* Otras causas de esteatosis y de esteatohepatítis son medicamentos como la amiodarona, el diltiazem, el tamoxifen, el metotrexato, las hepatitis virales severas, la desnutrición severa, la nutrición parenteral total, el puente yeyuno-ileal como tratamiento de la obesidad mórbida, dislipoproteinemias, lipoatrofia, enfermedad de Wilson (degeneración hepato-lenticular), además del alcohol.
Peña Carrasco JD. Hígado graso: esteatosis versus esteatohepatitis. www.gastroenterologosecuador.com
Benitez Solís JG. Hígado graso. www.medicosecuador.com
Cortese C, Brunt EM. The pathology of nonalcoholic steatohepatitis. Minerva Gastroenterol Dietol. 2002 Sep;48(3):237-46.
Gill HK, Wu GY. Non-alcoholic fatty liver disease and the metabolic syndrome: Effects of weight loss and a review of popular diets. Are low carbohydrate diets the answer? World J Gastroenterol. 2006 Jan 21;12(3):345-53.