1. ¿A quién le corresponde comprar y hacer seguimiento del KIT PEP?
La IPS que se hayan acreditado para prestar atención de Urgencias, están entonces implícitamente obligadas a hacerlo. La Profilaxis post exposición del VIH, de las ITS y la anticoncepción de emergencia se pueden administrar desde el nivel 1. Las Secretarías de Salud y explícitamente, el/la referente de Salud Sexual y Reproductiva, deberá hacer inspección, vigilancia y control del cumplimiento de esta obligación de las IPS. A su vez, es responsabilidad también de las EPS, velar por que las IPS con las que hayan contratado la atención de sus usuarios, cumplan con sus obligaciones.
2. ¿Qué se debe hacer cuando está próxima la fecha de vencimiento de los medicamentos y las pruebas?
Lo más recomendable para una rápida reposición de los Antirretrovirales y de las pruebas rápidas para VIH y HB, es contactar 3 meses antes de la fecha de vencimiento, con la EPS o con la Secretaría de Salud, para intentar gestionar el cambio por el medicamento de un paciente que se encuentre en tratamiento. Las pruebas rápidas pudieran ser rápidamente utilizadas con una gestante que se encuentre en control de embarazo.
3. ¿Quién puede hacer la asesoría?
La asesoría pre prueba del VIH, la puede hacer cualquier profesional de la salud que haya leído las “ Pautas para VIH” y puede apoyarse en el “Rotafolio para Asesoría de la prueba voluntaria del VIH”, ambos documentos disponibles en la página web del Ministerio de Salud y Protección Social: https://www.minproteccionsocial.gov.co/salud/Paginas/Observatorio_menu_acceso_diagnostico_asesoria_prueba_
voluntaria_(APV).aspx. No es indispensable estar “certificado” para tal fin.
4. ¿El médico que prescriba y haga seguimiento a la profilaxis post exposición en víctimas de violencia sexual, debe ser un especialista?
No. El objetivo de éste Instructivo, es precisamente darle al médico general, inclusive en los municipios más alejados, las herramientas necesarias para poder prescribir una profilaxis post-exposición de manera oportuna y eficaz, y a su vez hacer seguimiento de la misma.(Lea También: Atención Integral en Salud para Víctimas de Violencia Sexual).
5. ¿La profilaxis para el VIH y las ITS, también debe dársele a una embarazada?
Las gestantes que han sido objeto de violencia sexual, también deben recibir profilaxis para VIH , HB e ITS. El riesgo de transmisión materno infantil del VIH, se aumenta si la mujer se infecta durante el embarazo.
Se debe evitar el Metronidazol durante el primer trimestre de embarazo y se reemplazará la Azitromicina por Eritromicina o por Amoxacilina.
6. ¿Si durante el abuso sexual no hubo penetración, sino solamente contacto de las mucosas genitales, de la boca u otras mucosas con semen o secreciones vaginales de el /la persona agresora, se debe iniciar también profilaxis?
Si. En tal caso también se debe iniciar la profilaxis completa.
7. ¿Siempre de debe dar tratamiento antirretroviral profiláctico con 3 medicamentos antirretrovirales?
Si. El tratamiento profiláctico post-exposición del VIH en violencia sexual es siempre TRICONJUGADO.
8. ¿Qué se debe hacer si se sabe que el agresor está infectado por VIH?
Lo ideal sería que la víctima recibiera la misma combinación de ARV que recibe el agresor. Pero si ésta información no está disponible, la combinación de AZT+3TC+LPV/RTV es la indicada.
9. ¿Por qué se debe repetir la prueba del VIH a los 3 y 6 meses si ya se inició profilaxis durante 28 días?
Porque aunque se haya iniciado la profilaxis oportunamente y se haya tomado de manera adecuada durante 28 días, es indispensable descartar un posible “período de ventana”, que es el tiempo que toma el cuerpo humano en producir la cantidad suficiente de anticuerpos, para que la prueba sea reactiva; el tiempo promedio es de 3 meses. Es por ésta razón , es por la que las pruebas que se hacen durante las primeras 72 horas, no son para determinar si la víctima se infectó durante la violación. Después de 6 meses se descarta infección por VIH si la persona no ha tenido otro tipo de exposiciones de riesgo durante ese tiempo.
10. ¿Es muy peligrosa la toxicidad de los ARV?
La toxicidad más importante que se observa con la combinación de (AZT + 3TC + LPV/RTV) propuesta en éste instructivo, es la anemia, también pueden presentarse reacciones alérgicas y daño hepático; pero con el control minucioso del equipo de salud para su detección inmediata, se pueden evitar complicaciones mayores.
11. ¿Se pueden tomar los ARV con las comidas?
Si. Con la combinación de (AZT + 3TC + LPV/RTV) no hay problema en tomar los ARV cerca de las comidas.
12. ¿Qué se debe hacer si la víctima llega después de las 72 horas de haber sido violada?
Si no han transcurrido más de 5 días, se puede iniciar anticoncepción de emergencia con Levonorgestrel y Dispositivo Intrauterino (DIU) juntos, para anticoncepción de emergencia.
En cuanto a la profilaxis del VIH, después de 72 horas ya no es efectiva, por la alta velocidad de replicación del virus. En tal caso, se debe estar alerta a los signos y síntomas de Infección retroviral aguda.
1Frecuencia de presentación de los síntomas de la infección retroviral aguda
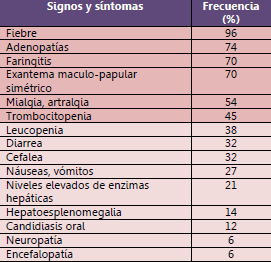
La infección aguda por el VIH-1 puede ser asintomática, pero en una proporción de casos que se estima entre un 50 y 90 % ocasiona un cuadro clínico agudo semejante a una mononucleosis infecciosa.
El periodo de incubación desde que se produce la infección por el VIH-1 hasta que se inicia el cuadro clínico de la infección retroviral aguda, es variable, siendo la duración típica entre 2 y 6 semanas. El inicio suele ser agudo y la duración media de los síntomas oscila entre 1 y 2 semanas, (se han descrito casos entre 5 a 56 días). El diagnóstico puede guiarse con la medición del Agp24, que se encuentra disponible en el POS.
En cuanto a las ITS, se deben tomar muestras para análisis de laboratorio diagnósticos, e iniciar tratamiento ante la confirmación de alguna infección, si hubiere sintomatología sugestiva. En todo caso, se debe aplicar el “Protocolo de Atención integral a víctimas de violencia sexual”.
13. ¿Si la persona tiene gripe u otra enfermedad viral, puede recibir la profilaxis con ARV?
Si puede. No hay ninguna contraindicación.
