4) ¿Cuáles son las intervenciones farmacológicas para realizar el procedimiento de eutanasia en enfermos en fase terminal? y ¿Dónde y quién debe administrar la eutanasia?
Introducción
El procedimiento por el cual se lleva a cabo el procedimiento de eutanasia pertenece a una dimensión relativamente nueva que ha sido debatida en una literatura científica que es escaza y heterogénea.
Desde el inicio legal de la practica en países como Holanda, Bélgica, Luxemburgo, Australia y en algunas áreas de los Estados Unidos de Norteamérica, estudios observacionales, reportes de casos y protocolos con recomendaciones específicas han sido publicados describiendo el uso de medicamentos para realizar la práctica.
Los medicamentos que se usan, deben tener algunas condiciones sugeridas como “ideales” por parte de los consensos de expertos para realizar el procedimiento.
Estas condiciones incluyen:
- Primero, Medicamentos de administración simple, y de acción rápida y efectiva.
- Segundo, Medicamentos que requieran pequeños volúmenes de administración.
- Tercero, Medicamentos que originen un coma irreversible antes de 30m.
- Cuarto, Medicamentos de prescripción exclusiva en farmacias.
- Quinto, Medicamentos que no causen efectos mentales o físicos no deseados (ej.: nauseas).
- Sexto, Medicamentos que garanticen el efecto letal.
Objetivo
El objetivo de esta revisión busca evaluar la calidad de la evidencia presentada en la literatura biomédica, y determinar una recomendación para identificar el tipo de intervención farmacológica más apropiada para realizar la eutanasia en enfermos en fase terminal que soliciten explícitamente el procedimiento.
Resultados
Se identificaron 1.603 resúmenes encontrados en el proceso de búsqueda. De estos 34 cumplían los criterios de inclusión y 17 fueron excluidos por estar duplicados en las bases de datos.
Y de los 17 restantes, 4 estudios fueron excluidos: Deliens, 2004, fue excluido por ser un comentario relacionado al tema sin presentar datos específicos de uso de medicamentos, Meeussen 2010 por analizar únicamente casos de muerte asistida sin consentimiento explícito del paciente, Provoost 2006, por describir casos de acortamiento del periodo de vida en infantes y neonatos de UCI y Sprung 2008 por incluir solo casos de uso de medicamentos para acortar el periodo de vida en pacientes de unidades de cuidados intensivos.
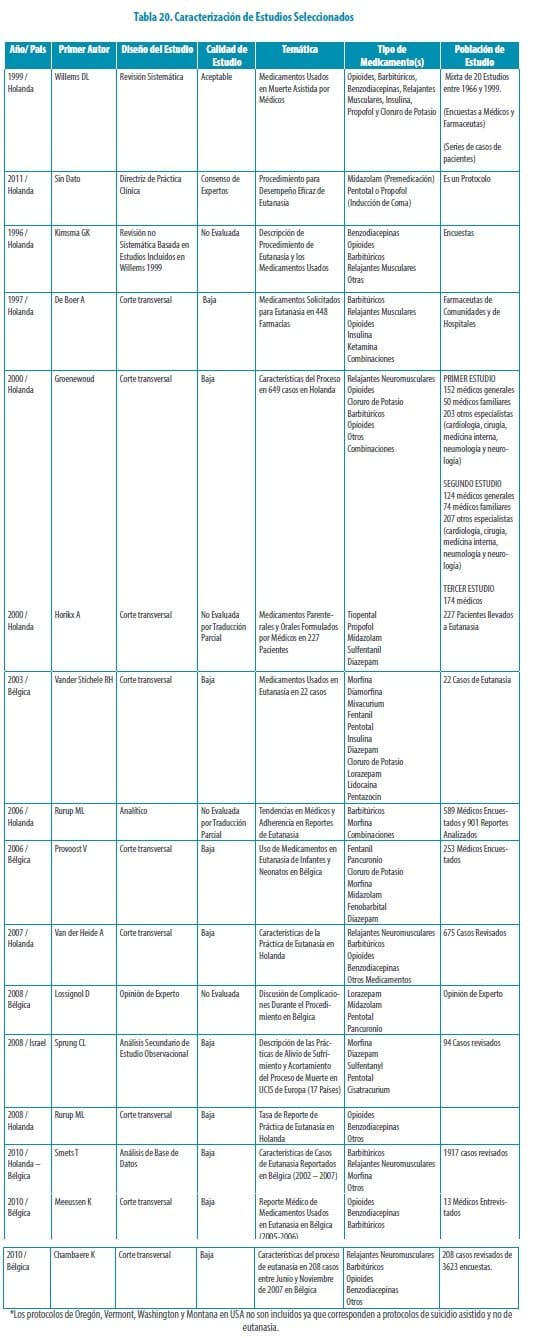
Después de la aplicación de los criterios de inclusión y exclusión, se identificaron 13 referencias que fueron incluidas dentro de la revisión. 8 estudios de corte transversal (encuestas) (De Boer 1997; Groenewoud 2000; Horikx 2000; Vander Stichele 2003; Rurup 2006; Van der Heide 2007; Rurup 2008; Chambaere 2010), 1 estudio observacional de análisis de bases de datos (Smets 2010), dos revisiones no sistemáticas (Kimsma 1996; Lossignol 2008), una revisión sistemática (Willems 1999) y un protocolo (KNMP). 9 estudios fueron realizados en población holandesa (5 estudios de corte transversal, un protocolo, una revisión no sistemática, una revisión sistemática y un estudio observacional de análisis de bases de datos) y 4 estudios en población belga (3 estudios de corte transversal y una revisión no sistemática).
Las poblaciones incluidas en estos estudios fueron mixtas (ver tabla de caracterización de estudios), incluyendo pacientes de eutanasia, suicidio asistido, finalización de vida sin solicitud explicita del paciente y minimización progresiva del esfuerzo terapéutico).
La calidad general de la evidencia fue baja, incluyendo la revisión sistemática (AMSTAR 3).
Los estudios adicionales a esta son de consistencia mixta, y por ende son de baja aplicabilidad a la revisión. Los estudios cuantitativos son de nivel 4 en la gran mayoría estudios de corte transversal y dos series de casos. Los principales sesgos encontrados fueron sesgos de selección y de confusión por el poco control de factores asociados.
Resultados
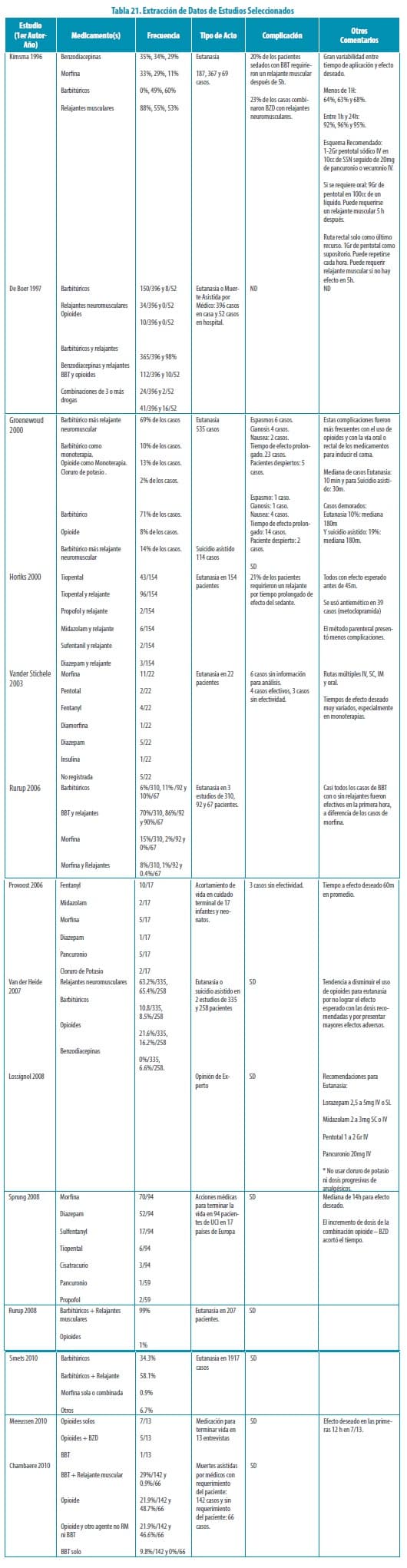
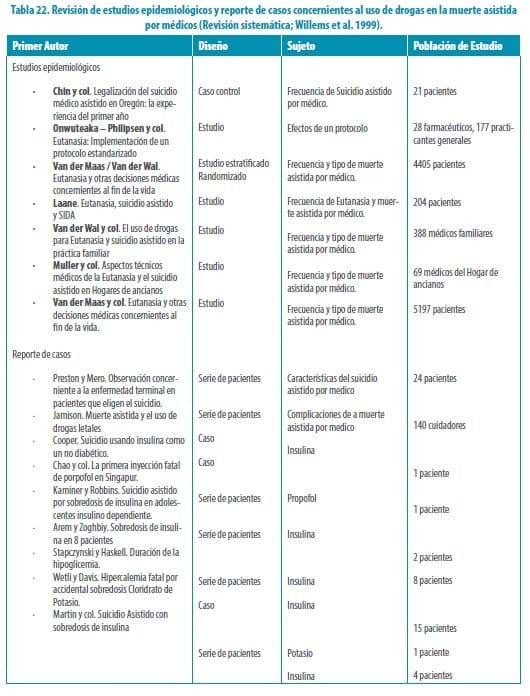
Los 14 estudios incluidos son de baja calidad incluyendo la revisión sistemática. Esta revisión (Willems 2009), incluye 16 estudios heterogéneos (corte transversal, casos y controles y series de casos) de diferentes tipos de muerte asistida (eutanasia, suicidio asistido y finalización de vida sin solicitud explicita del paciente). Estos estudios no son comparables, presentan inconsistencias y por tanto no se pueden establecer conclusiones especificas relacionadas con los medicamentos utilizados para los procedimientos. De este estudio se rescata la tabla que permite diferenciar la efectividad de los medicamentos utilizados en cada tipo de muerte asistida, incluyendo eutanasia, donde se ve la mayor frecuencia de uso y la mayor efectividad con la combinación de benzodiacepinas, barbitúricos y relajantes neuromusculares.
Las dos revisiones no sistemáticas (Kimsma 1996 y Lossignol 2008) presentan opiniones de expertos, mostrando dos tendencias acordes a los anos en que los artículos fueron publicados, siendo la revisión del 2008 más consistente con protocolos recientes de Holanda y Bélgica).
Estudios de corte transversal
Los estudios de corte transversal (De Boer 1997; Groenewoud 2000; Horikx 2000; Vander Stichele 2003; Rurup 2006; Van der Heide 2007; Rurup 2008; Chambaere 2010) evidencian la gran variabilidad especialmente en los estudios anteriores a las actualizaciones de las reglamentaciones en Holanda y Bélgica (2002 y 2003).
Los estudios posteriores a estos años se centran en algunos tipos específicos de medicamentos (benzodiacepinas, barbitúricos y relajantes musculares), y describen tiempo de acción y efectos adversos de estos y otros tipos de medicamentos usados con menor frecuencia en el grupo específico de pacientes con eutanasia. Igualmente describen la diferencia en efectividad de acuerdo a las rutas de administración utilizadas (oral, parenteral o rectal).
Estos hallazgos descritos en los estudios de corte transversal son consistentes con los que presenta el único estudio de serie de casos (Smets 2010), el cual presenta una mayor efectividad con el uso de barbitúricos y relajantes musculares y adicionalmente describe las caracteristicas de las poblaciones que solicitaron la eutanasia de manera más detallada. La revisión sistemática del IETS solo incluye ECAS y realiza una búsqueda muy restringida.
Análisis
Para responder a esta pregunta, al no existir estudios de alta calidad, se deben analizar los estudios existentes y tomar adicionalmente referencias de consensos de expertos (protocolos) para contextualizar un consenso para el medio Colombiano. Es clara la influencia ejercida por países como Holanda y Bélgica ya que 9 de los documentos revisados adicionales a la revisión sistemática son de un mismo grupo que ha publicado experiencias con pacientes holandeses principalmente.
Es importante tener en cuenta la experiencia de este grupo, entendiendo que ha evolucionado y que se evidencia un proceso de estandarización en las secuencias de uso de medicamentos. Entre las recomendaciones realizadas en los estudios analizados en la revisión sistemática de Willems 1999 y las recomendaciones establecidas en el consenso de KNMP 2011, existe una clara tendencia a estandarizar el procedimiento usando una secuencia de esta manera:
- Benzodiacepina como premedicación.
- Barbitúrico a dosis alta que puede ser reemplazado por Propofol en protocolos más recientes.
- Uso de relajantes musculares si los medicamentos anteriores no han sido efectivos.
* Las dosis de los medicamentos usados generalmente se calculan a una dosis mucho mayor de las dosis regulares de prescripción terapéutica (Ej.: para pacientes de 70Kg se utilizan dosis para pacientes de 150Kg).
Opinión de Experto (Lossignol, 2008)
Lorazepam 2,5 a 5mg IV o SL o Midazolam 2 a 3mg SC o IV
Pentotal 1 a 2 Gr IV
Pancuronio 20mg IV
Consenso de Expertos RDMA- KNMP (2011)
Midazolam 2,5mg IV
Pentotal 2 gr IV o Propofol 1gr IV
Otras Sugerencias Encontradas: (Consenso de Expertos RDMA KNMP 2011)
Iniciar Metoclopramida 10 mg IV, 24 horas antes del procedimiento. No usar Cloruro de Potasio ni Insulina Los estudios analizados permiten identificar complicaciones especialmente cuando los medicamentos no se usan bajo las recomendaciones sugeridas (usando otro tipo de fármacos) o cuando son administrados por vía oral.
Las vías oral y rectal han sido utilizadas principalmente para procedimientos diferentes a la Eutanasia pero que buscan el mismo fin o cuando no hay acceso IV. Los opioides son predominantemente usados en otros tipos de muerte asistida (suicidio asistido)) y no específicamente en eutanasia.
En el consenso de KNMP 2011 se sugiere igualmente el uso del propofol para inducir el coma (reemplazando el barbitúrico) pero esta práctica no se ha estandarizado aun en los estudios más recientes.
Los relajantes musculares han sido usados en los diferentes estudios en combinación o como medida de última instancia si el barbitúrico no ha logrado el cese de la actividad respiratoria.
Sitio de Realización del Procedimiento
En los estudios analizados, se encontró que el procedimiento de eutanasia es realizado en hogares de los pacientes cerca al 50% de las veces.
El otro 50% es realizado en instituciones de cuidados crónicos (hogares geriátricos, unidades de cuidado crónico, etc.) e instituciones hospitalarias. Esto debe ser contextualizado a los países donde se realizaron los procedimientos (principalmente Bélgica y Holanda), en donde existe una cultura médica y social alrededor de la eutanasia.
Personal que Realiza el Procedimiento
El personal que realizo los procedimientos fue variado, siendo principalmente realizado por médicos familiares o generales (visita domiciliaria) o por el personal médico a cargo de las instituciones de cuidados crónicos (geriatras, médicos internistas o médicos familiares, etc.).
En los procedimientos realizados en instituciones hospitalarias, el grupo fue bastante diverso, incluyendo especialistas de anestesiología y medicina interna principalmente. En la mayoría de los casos el medico fue asistido por personal de enfermería y en algunos casos el personal de enfermería fue el encargado de suministrar la secuencia de medicamentos bajo supervisión del médico.
Consenso de Expertos Técnicos Colombianos
Teniendo en cuenta que el nivel de la calidad de la evidencia encontrada fue baja, y que la mayoría de esta evidencia es originada en un contexto diferente al colombiano, se realizó un consenso de expertos temáticos colombianos incluyendo 9 anestesiólogos dentro de los cuales se contó con 3 sub-especialistas en dolor y cuidados paliativos, 3 sub-especialistas en cuidados intensivos y 3 anestesiólogos generales de amplia experiencia en manejo de patología de pacientes crónicos. El proceso fue apoyado por la Sociedad Colombiana de Anestesia y Reanimación (SCARE) a través de su Comité de Bioética.
Para la realización de este consenso, se envió un cuestionario virtual a los expertos incluyendo preguntas específicas relacionadas con el uso de medicamentos recomendados para realizar la eutanasia (dosis, vías de administración, efectos, etc.) y se realizó un dialogo previo incluyendo aspectos sobre quien debería realizarlo y en donde debería realizarse.
Se obtuvo una tasa de respuesta del 85%
Recomendaciones para la Aplicación de Eutanasia en Enfermos Terminales que han Aprobado los Criterios de Evaluación:
- Debe asegurarse que los medicamentos usados garanticen que el procedimiento de la eutanasia sea corto y certero, utilizando medicamentos de administración simple y letal.
- Se recomienda que en todos los casos la secuencia de medicamentos a administrar sea:
- Benzodiacepina
- Opioide
- Barbitúrico o equivalente
- Relajante muscular
- Se recomienda la administración sublingual del benzodiacepina (primer medicamento) con el fin de ofrecer una sedación adecuada para los procedimientos subsiguientes que se inician con la canalización venosa. La latencia puede ser hasta de media hora. De no ser posible, puede acudirse exclusivamente a la vía intravenosa
- Se recomienda la administración intravenosa exclusiva de los medicamentos restantes para llevar a cabo la eutanasia, por ser la más segura y expedita, dada la naturaleza del procedimiento a realizar.
- Se recomienda que el protocolo para la vía intravenosa sea (estrictamente en el orden anotado. La opción es Propofol o Tiopental en ningún caso se debe aplicar ambos):

Puntaje: 6. Ronda: 1
-
Recomendaciones de buena práctica del procedimiento:
- Utilizar una vena permeable en cualquier localización.
- Debe confirmarse que la vena tenga flujo, el cual debe mantenerse perfundiendo líquidos (SSN 0.9% / Lactato Ringer) al menos a 100 cc/ hora.
- Se recomienda utilizar una aguja calibre 22G (no menor), con flujo adecuado, para una correcta y adecuada perfusión y evitar extravasaciones o infiltraciones.
| Ejemplo_1: Para sedar a un paciente de 60 kg por vía sublingual, debe realizarse lo siguiente: -Confirmar que el paciente no este vomitando activamente. -Administrar *Mizadolam 30 mg, sublinguales si es posible. -Ordenar al paciente no tragar hasta que le sea posible. -Dejar transcurrir 20 minutos -Canalizar la vena periférica con catéter de calibre mínimo 22G, con SSN 0.9%o L. Ringer -Proceder con el protocolo de medicamentos vía intravenosa (Ejemplo_2). |
|
Ejemplo_2: Para la aplicación de medicamentos a un paciente de 60 kg administrados todos por vía intravenosa, seguir esta secuencia de actividades: -Antes de iniciar, confirme que tiene a disposición inmediata el doble de la dosis de los medicamentos que calculara para administrar al paciente. -A continuación, con los líquidos intravenosos con flujo adecuado, con monitoria y con todos los medicamentos listos y en su jeringa correspondiente, etiquetada, administre:
Espere 5 minutos y tome signos vitales del paciente (pulso central y tensión arterial no invasiva). De encontrar signos, repita midazolam, fentanil y propofol a la misma dosis anterior. Espere 5 minutos más y tome nuevamente los signos anotados. Declare la hora del fallecimiento e inicie los trámites que por protocolo tengan la EPS y la IPS relacionadas. |
Puntaje: 6. Ronda: 1
- No se recomienda usar ninguna otra vía de administración, dado que las otras vías son farmacocinetica y farmacodinamicamente no predecibles.
- Se recomienda no cambiar el orden de administración de los medicamentos ni omitir alguno de los medicamentos recomendados.
- No se recomienda administrar en ningún caso Cloruro de Potasio o Insulina.
Recomendación sobre dónde y quien debe realizar el procedimiento
Se recomienda que el procedimiento sea realizado en instituciones habilitadas de cuidados crónicos, respetando siempre la elección del paciente si el procedimiento quiere que se realice en un ámbito hospitalario o ambulatorio.
Se recomienda que el proceso sea realizado por un equipo multidisciplinario que incluya un médico especialista.
Bibliografía:
- 1. Willems DL, Groenewoud JH, Van Der Wal G: Drugs used in physician assisted death. Drugs & Aging 1999, 15 (5) 335-340.
- 2. KNMP – Royal Dutch Medical Association – Euthanatics Standards – 2011
- 3. Kimsma GK: Euthanasia and Euthanazing Drugs in the Netherlands. Journal of Pharmaceutical Care in Pain & Simptom Control, 1996; 4(1/2): 193-210.
- 4. De Boer A, Lau HS, Porsius A: Physician Assisted Death and Pharmacy Practice in the Netherlands. NEJM, 1997; 337(15): 1091-1092.
- 5. Groenewoud JH, Van Der Heide A, Onwuteaka-Philipsen BD, Willems DL, Van Der Maas PJ, Van Der Wal G: Clinical problems with the performance of eutanasia and physician-assisted suicide in the Netherlands. NEJM, 2000; 342(8): 551-556.
- 6. Horikx A, Admiraal PV: Toepassing van euthanatica; ervaringen van artsen bij 227 patienten, 1998-2000. Ned Tijdschr Geneeskd, 2000; 144(52): 2497-2500.
- 7. Vander Stichele RH, Bilsen JR, Bernheim JL, Mortier F, Deliens L: Drugs used for eutanasia in Flanders, Belgium. Pharmacoepidemiologyand Drug Safety. 2004; 13: 89-95.
- 8. Rurup ML, Onwuteaka-Philipsen BD, Van der Heide A, Van der Wal G, Van der Maas PJ: Trends in gebruikte middelen bij euthanasie en samenhang met het aantal meldingen. Ned Tijdschr Geneeskd, 2006; 150(11): 618-624.
- 9. Provoost V, Cools F, Bilsen J, Ramet J, Deconinck P, Vander Stichele R, Vande Velde A, Van Herreweghe I, Mortier F, Vandenplas I, Deliens L. The use of drugs with a life shortening effect in end of life care in neonates and infants. Intensive Care Med. 2006; 32: 133-139.
Referencias
- 10. Van der Heide A, Onwuteaka-Philipsen BD, Rurup ML, Buiting HM, Van Delden JM, Hanssen-DeWolf JE, Jannsen AG, Pasman HR, Rietjens JA, Prins CJ, Deerenberg IM, Gevers JK, Van der Maas PJ, Van der Wal G. End of life practices in the Netherlands under the euthanasian act. NEJM 2007; 356(19): 1957-1965
- 11. Losignol D: Euthanasia: medications and medical procedures: Rev Med Brux, 2008; 29: 435-440.
- 12. Sprung CL, Ledoux D, Bulow HH, Lippert A, Wennberg E, Baras M, Ricou B, Sjokvist P, Wallis Ch, Maia P, Lambertius GT, Solsona J, ETHICUS Study Group: Relieving suffering or intentionally hastening death: where you draw the line?. Crit Care Med, 2008; 36(1): 8-13.
- 13. Rurup ML, Buiding HM, Pasman RW, Van Der Maas PJ, Van der Heide A, Onwuteaka-Philipsen BD. The reporting rate of eutanasia and physician assisted suicide: a study of trends. Medical Care, 2008; 46(12): 1198-1202.
- 14. Smets T, Bilsen J, Cohen J, Rurup ML, Deliens L: Legal Euthanasia in Belgium: Characteristics of all reported eutanasia cases. Medical Care, 2010; 48(2): 187-192.
- 15. Meeussen K, Van den Block L, Bossuyt N, Echteld M, Bilsen J, Deliens L: Physicians reports of medication use with explicit intention of hastening the end of life in the absence of explicit patient request in general practice in Belgium. BMC Public Health 2010; 10; 186.
- 16. Chambaere K, Bilsen J, Cohen J, Onwuteaka-Philipsen BD, Mortier F, Deliens L. Physician assisted deaths under the eutanasia law in Belgium: a population based survey. CMAJ, 2010; 182(9): 895-901.
Bibliografía (Revisión Willems et al. 1999)
- 17. Chin A, Hedberg K, Higginson G, et al. Legalized physician-assisted suicide in Oregon: the first year’s experience. N Engl J Med 1999; 340 (7): 577-81
- 18. Onwuteaka-Philipsen BD, Muller MT, Van der Wal G. Euthanatics: implementation of a protocol to standardise euthanatics among pharmacists and GPs. Patient Educ Couns 1997; 31 (2): 131-7
- 19. Van der Wal G, Van der Maas PJ. Euthanasia and other medical decisions concerning the end of life: practice and notification procedure [in Dutch]. Den Haag: SDU, 1996
- 20. Laane HM. Euthanasia, assisted suicide and AIDS. AIDS Care 1995; 7 Suppl. 2: S163-7
- 21. Van der Wal G, Van Eijk JT, Leenen HJ, et al. The use of drugs for euthanasia and assisted suicide in family practice. (in Dutch). Neth Tijdschr Geneeskd 1992; 136 (27): 1299-305
- 22. Muller MT, Hertogh C, Van der Wal G, et al. Medico-technical aspects of euthanasia and assisted suicide in nursing home medicine [in Dutch]. Vox Hospitii 1992; 163-7
- 23. Van der Maas PJ, Van Delden JJ, Pijnenborg L, et al. Euthanasia and other medical decisions concerning the end oflife. Lancet 1991; 338 (8768): 669-74
- 24. Preston T, Mero R. Observations concerning terminally ill patients who choose suicide. J Pharm Care Pain Sympt Control 1996; 4: 183-92
Referencias Revisión Willems et al. 1999)
- 25. Jamison S. When drugs fail: assisted deaths and not-so-lethal drugs. In: Battin M, Lipman A, editors. Drug use in assisted suicide and euthanasia. NewYork:HaworthPress,1996:223-4
- 26. Cooper A. Attempted suicide using insulin by a non diabetic. Can J Psych 1994; 29 (3): 103-7
- 27. Chao T, Lo D, Chui P, et al. The first fatal propofol poisoning in Singapore. Forensic Sci Int 1994; 66 (1): 1-7
- 28. KaminerY, RobbinsDR. Attempted suicide by insulin overdose in insulin-dependent diabetic adolescents. Pediatrics 1988;81 (4): 526-8
- 29. Arem R, Zoghbi W. Insulin overdose in eight patients: insulin pharmacokinetics and review of the literature. Medicine 1985; 64 (5): 323-32
- 30. StapczynskiJS,HaskellRJ. Duration of hypoglycemiaand need for intravenous glucose following intentional overdoses of insulin. Ann Emerg Med 1984; 13 (7): 505-11
- 31. Wetli CV, Davis JH. Fatal hyperkalemia from accidental overdose of potassium chloride. JAMA 1978; 240 (13): 1339
- 32. Martin FI, Hansen N, Warne GL. Attempted suicide by insulin overdose in insulin-requiring diabetics. Med J Aust 1977; 1(3): 58-60