5.3 Proceso de implementación
5.3.1 Antecedentes
El cáncer de cuello uterino es una de las patologías malignas más frecuentes en el mundo. Ocupa el segundo lugar en incidencia después del cáncer de mama y el tercer lugar en mortalidad (6).
A nivel mundial, para el año 2012 se diagnosticaron 528 mil nuevos casos, y se presentaron 266 mil muertes. El 85% de los casos de cáncer de cuello uterino se presentan en los países con ingresos bajos; África (TAE 42.7) presenta la tasa de incidencia más alta y Australia (TAE 5.5) la más baja. (7)
En Colombia, la incidencia es de 28,2 por 100.000 para el periodo 2002-2006(8) y la tasa de mortalidad ajustada por edad a 10,1 por 100.000 (9). El comportamiento de la mortalidad en la década 1987- 1996 se mantuvo estable(10).
El comportamiento de la incidencia del cáncer de cuello uterino en el país presenta variaciones con TAE por encima de 28 por 100.000 como lo son en territorios dispersos como Meta (47.1), Tolima (40.5), Arauca (38.1), y Quindío (37.3) y las tasas más bajas en Bogotá (22.9), Boyacá (20.7) y San Andrés y Providencia (16.7), lo que demuestra que aunque son variables las diferencias departamentales. Las tasas de incidencia más bajas del país aún siguen siendo altas en comparación con las regiones del mundo que tienen incidencia baja.(11)
El Departamento Administrativo Nacional de Estadística (DANE) y el Instituto Nacional de Cancerología ESE, describieron 1.976 muertes por cáncer de cuello uterino durante el periodo 2000 a 2002(12).
Para la década de 1997 – 2006 se observó un descenso significativo de la mortalidad a nivel del país(13), lo que puede atribuirse a múltiples factores, tales como: un incremento en la cobertura de afiliación con mayor acceso a los servicios, la disminución en la tasa de fecundidad, la inclusión en 2004 de la colposcopia para mujeres del régimen subsidiado y no afiliadas, y un incremento en la cobertura de la citología en las últimas décadas.
Como parte de los Objetivos de Desarrollo del Milenio, Colombia ha fijado una meta de reducción de la tasa ajustada por edad de mortalidad por cáncer de cuello uterino que esté por debajo de 6,9 por 100.000 para el año 2020(14).
A pesar del descenso en la tasa de mortalidad, el riesgo de enfermar y morir por este cáncer continúa siendo alto. Particularmente en las regiones más alejadas del país(15).
Existe evidencia de problemas serios en el seguimiento y acceso al diagnóstico y tratamiento de mujeres con lesiones preinvasivas de alto grado. Así como una falta de articulación entre niveles y actores del sistema y retroceso en las políticas que indudablemente hacen que la meta propuesta para el 2020, de alcanzar una tasa ajustada por edad de mortalidad por este cáncer igual o menor a 6,9 por 100.000 mujeres, requiera de esfuerzos importantes, particularmente en las regiones de alto riesgo de muerte por este cáncer(16).
El Instituto Nacional de Cancerología realizó una evaluación de la detección temprana de cáncer de cuello uterino en Colombia en varios de sus componentes:
Cobertura de tamización(17), oferta de servicios(18) , calidad de la citología(19), seguimiento de las mujeres con lesiones intraepiteliales de alto grado(20), y efectividad de la citología(21) Para el año 2005 la cobertura de tamización era 76,6% en mujeres entre 25 y 69 años de edad, indicando que este porcentaje se había realizado una citología en los últimos tres años y 50% lo había hecho en el último año(22).
En cuanto al seguimiento de mujeres con anomalías en su citología, se encontró que a los seis meses después del reporte de este examen, 27% de las mujeres con lesiones intraepiteliales de alto grado detectadas en la citología, no tenían un seguimiento apropiado bien porque no habían accedido a un diagnóstico definitivo mediante colposcopia y biopsia, o bien porque aquellas que tuvieron un diagnóstico histológico de NIC 2 o mayor no habían recibido tratamiento(23).
De tal manera que se permitió identificar dos problemáticas que pueden dar explicación a que no se esté presentando reducción en la mortalidad por cáncer de cuello uterino en el país: una atribuida a las regiones con adecuada cobertura de citología pero con fallas en el acceso a los servicios de salud y la otra a departamentos con cobertura suficiente pero que registran una mala calidad de las citologías y por lo tanto una baja efectividad de las actividades de prevención(24).
Para cáncer de cuello uterino, el pronóstico depende de varios factores, siendo el más importante el estadio clínico; adicionalmente, cuentan el tamaño tumoral, profundidad de la invasión, metástasis a ganglios linfáticos, presencia de células neoplásicas en espacios vasculares y linfáticos y el tipo histológico(25).
Un trabajo realizado en Chile(26), mediante el cual compararon entre agosto de 1999 y diciembre de 2002 la sobrevida por cáncer cérvico uterino según estadio clínico a 3 y 5 años diagnosticados en una unidad de patología cervical, encontró que la sobrevida a 3 años desde el momento del diagnóstico fue de 52% y a 5 años fue de 48 %. La cual difiere significativamente por estadio, La sobrevida para estadio I a 3 años fue de 83% y a 5 años, de 78%.
Para estadio II, fue de 65% y de 60%, respectivamente: en estadio III fue de 33% y 29% respectivamente; y en estadio IV la mortalidad a 3 y 5 años fue de 100% produciéndose el deceso durante los tres primeros meses desde su diagnóstico. Lo anterior, muestra cómo “la sobrevida se correlaciona directamente con el estadio clínico en el momento del diagnóstico, independiente de la edad de la paciente. Debiendo aumentar la cobertura del tamizaje, mejorando los tiempos de confirmación diagnóstica y tratamiento óptimo, como también mejorando los sistemas de redes y registros”.
La supervivencia en cáncer de cuello uterino ha mostrado variaciones importantes a nivel mundial; en los países en vías de desarrollo, los programas de tamización son ineficaces. Lo cual se relaciona con los altos costos operativos que implica la infraestructura, el recurso humano, el tratamiento y el seguimiento de las mujeres con anormalidades citológicas(27); por lo tanto, en los países en desarrollo los cánceres de cuello uterino suelen diagnosticarse en estadios avanzados(28).
El Instituto Nacional del Cáncer de Estados Unidos recomendó en 1999, a partir de la evidencia científica, el uso de radioquimioterapia concomitante para el tratamiento del cáncer invasor localmente avanzado. Con el fin de lograr reducciones significativas en el riesgo de muerte por cáncer de cuello uterino y mejoría absoluta en la sobrevida de 10 a 15%(29).
La evidencia científica ha mostrado que el tratamiento con quimioterapia y radioterapia concomitante parece mejorar la supervivencia global y la supervivencia libre de progresión en cáncer de cuello uterino localmente avanzado. También parece reducir la recurrencia local y a distancia(30).
Estudios han estimado tasas acumuladas de supervivencia a los cinco años hasta del 73 por ciento entre las pacientes tratadas con radioterapia y quimioterapia y el 58 por ciento entre las pacientes tratadas únicamente con radioterapia.
Las tasas acumulativas de supervivencia libre de enfermedad a los cinco años ha sido del 67 por ciento entre las pacientes en el grupo de terapia combinada y 40 por ciento entre las pacientes en el grupo de radioterapia(31).
Por lo anterior en el presente plan de implementación se propone visibilizar a la luz de las recomendaciones de la GPC las principales barreras que podrían amenazar la implementación de la guía. Es así que se plantean estrategias para minimizar dichos riesgos.
5.3.2 Objetivo
Generar herramientas para facilitar la implementación de las recomendaciones de la GPC para el manejo del cáncer de cuello uterino invasivo en los servicios de ginecología oncológica, quimioterapia, radioterapia, radiología, medicina nuclear y laboratorio de patología, entre otros servicios médicos y de apoyo. Con el fin de orientar la práctica clínica de profesionales del área de salud.
5.3.3 Alcance
Atención integral de mujeres con diagnóstico de cáncer de cuello uterino en cualquier estadio, teniendo en cuenta los aspectos de tratamiento quirúrgico, tratamiento no quirúrgico (quimioterapia y radioterapia), seguimiento y rehabilitación.
5.3.4 Funciones de los actores del sistema
A continuación se describen las principales funciones de los actores del sistema que están involucrados frente al proceso de implementación de la Guía, asumiendo que pueden ser modificados por aspectos normativos y reglamentarios. Según el Manual de implementación de guías de práctica clínica basadas en evidencia, en instituciones prestadoras de servicios de salud en Colombia del Ministerio de Salud y de Protección Social del año 2014.
5.3.4.1 Superintendencia Nacional de Salud:
- Realizar inspección, vigilancia y control a las EPS, prestadores y profesionales independientes, respecto a la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo, manejo integral, reducción de barreras de acceso y atencion de quejas, reclamos y requerimientos de las usuarias de los servicios de salud.
5.3.4.2 Ministerio de Salud y Protección Social (MSPS):
- Incorporar a los procesos de habilitación y acreditación de las instituciones de salud. El cumplimiento y seguimiento de la GPC para el manejo del cáncer de cuello uterino invasivo desarrollada en el país bajo altos estándares de calidad.
- Definir, conjuntamente con el IETS y los Grupos desarrolladores, indicadores de seguimiento a la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo. Estableciendo mecanismos de recolección de datos y procesamiento de los mismos, que permitan calcular dichos indicadores.
- Verificar el reporte oportuno por parte de las EPS a la cuenta de alto costo. De los indicadores relacionados con el diagnóstico y manejo del cáncer de cuello uterino invasivo.
- Garantizar inclusión en el POS de todos los procedimientos y/o medicamentos que hacen parte de las recomendaciones de la GPC.
- Divulgación de la GPC a través de distintos medios con distintos blancos. Especialmente privilegiando la utilización de medios virtuales.
- Fortalecer asociaciones de pacientes con la difusión de las Guías dirigidas a pacientes.
- Favorecer mesas de trabajo y jornadas de capacitación con EPS, con el fin de disminuir las barreras administrativas para la implementación de las recomendaciones de la GPC. Especialmente en el tema de autorizaciones médicas.
- Seguimiento y evaluación a indicadores de las EPS respecto a oportunidad y calidad en diagnóstico, acceso y oportunidad de inicio del tratamiento, pronóstico, sobrevida, entre otros.
-
Informar sobre la oferta de servicios a nivel nacional que incluya servicios de diagnóstico y tratamiento de Cáncer de cuello uterino para la implementación de las recomendaciones de la GPC.
- Incluir en el Observatorio de Calidad de la Atención en Salud la información relativa a los indicadores de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Incorporar los datos necesarios para la construcción de indicadores de la GPC para el manejo del cáncer de cuello uterino invasivo en el sistema de información en salud SISPRO. Definiendo las responsabilidades de cada uno de los actores del sistema en la obtención de los mismos.
5.3.4.3 Instituto de Evaluación de Tecnologías en Salud (IETS):
- Desarrollar estrategias y herramientas que permitan diseminar y monitorear la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Conformar nodos territoriales que faciliten el proceso de implementación.
- Brindar asistencia técnica a diferentes actores del SGSSS. Para favorecer la implementación exitosa de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Diseñar o acompañar la realización de estudios que permitan generar evidencia sobre las mejores prácticas de implementación de GPC para el manejo del cáncer de cuello uterino invasivo en el país.
- Registrar los avances y el estado de la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo. En asocio con el Ministerio de Salud y Protección Social.
5.3.4.4 Instituto Nacional de Cancerología
- Asesorar al Ministerio de Salud y Protección Social, en la generación de políticas planes programas y proyectos relacionados con el tema del control del cáncer de cuello uterino en el país.
- Promover la socialización e implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Elaborar y difundir en apoyo del Ministerio de Salud y Protección social. La Academia y las asociaciones científicas. Las competencias técnicas para la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Elaborar y desarrollar proyectos de investigación relacionados con la implementación de las recomendaciones para el manejo del cáncer de cuello uterino invasivo que evidencien la supervivencia libre de enfermedad y la recurrencia de la enfermedad en Colombia.
- Generar guías, protocolos, manuales, instructivos y demás material técnico educativo relacionado con la enfermedad.
- Diseñar y promover programas de capacitación a médicos, especialistas y otros profesionales del área de la salud involucrados en el tratamiento del cáncer de cuello uterino invasivo.
- Promover, a través del Centro de Educación para el paciente y la familia del INC, procesos de sensibilización, educación, adherencia al tratamiento y autocuidado, relacionados con el manejo de pacientes con cáncer de cuello uterino invasivo.
5.3.4.5 Instituto Nacional de Salud
- Capacitar, asesorar y brindar asistencia técnica a las entidades territoriales y demás actores sobre la vigilancia del cáncer de cuello uterino en Colombia.
- Analizar y procesar la información generada de la vigilancia del cáncer del cuello uterino en todos los departamentos de Colombia.
- Mantener la vigilancia de la incidencia y mortalidad de cáncer de cuello uterino en el país.
5.3.4.6 Entidades territoriales
- Diseñar y ejecutar el plan de implementación local de las GPC para el manejo del cáncer de cuello uterino invasivo.
- Brindar asistencia técnica y vigilar el cumplimiento del presente plan de implementación de la GPC para el manejo del cáncer de cuello uterino invasivo en los municipios / localidades.
- Verificar el cumplimiento de las condiciones de habilitación para servicios oncológicos que presten asistencia a pacientes con cáncer.
- Vigilar por parte de las Secretarías Departamentales, el cumplimiento de las condiciones de habilitación. Para el manejo de cáncer de cuello uterino invasivo.
- Capacitar al personal de las EPS, ESE y prestadores de servicios de salud del departamento y distrito en el presente plan de implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Brindar asistencia técnica a los municipios en la implementación, monitoreo y seguimiento de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Velar por el cumplimiento de las metas establecidas en el Plan Decenal para el control del Cáncer 2012-2021. Con respecto a la línea estratégica referente a la atención, recuperación y superación de los daños causados por el cáncer.
5.3.4.7 Empresas Promotoras de Salud (EPS) (Régimen contributivo o Régimen Subsidiado):
- Disponer de sistemas de información que permitan recolectar los datos para calcular los indicadores de implementación de la GPC para el manejo del cáncer de cuello uterino invasivo y reporte a la cuenta de alto costo.
- Diseñar y ejecutar planes de incentivos para instituciones y personal que contribuyan con la implementación efectiva de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Vigilar el cumplimiento de la implementación de la GPC, por parte de los prestadores que conforman su red de servicios.
- Promover la conformación y la articulación en red de prestadores de servicios de salud de diferentes niveles de atención para garantizar la atención integral desde la tamización hasta el tratamiento. Sin barreras de acceso que afecten el diagnóstico oportuno y el inicio del tratamiento.
- Disminuir o evitar las barreras administrativas y las autorizaciones parciales para el tratamiento integral de las mujeres con diagnóstico de cáncer de cuello uterino en cualquier estadio.
- Garantizar el seguimiento a mujeres con diagnóstico de cáncer de cuello uterino en cualquier estadio. Reportar oportunamente en la cuenta de alto costo los indicadores relacionados con el diagnóstico y manejo del cáncer de cuello uterino invasivo.
-
Implementar el presente documento y prestar asesoría a su red de servicios para desarrollar adecuadamente todas las estrategias dirigidas a la atención integral de mujeres con diagnóstico de cáncer de cuello uterino en cualquier estadio entre su población afiliada.
- Realizar el seguimiento a la atención integral de mujeres con diagnóstico de cáncer de cuello uterino en cualquier estadio. Para garantizar la adherencia y continuidad en tratamiento con el fin de contribuir de manera positiva a la sobrevida libre de enfermedad de su población afiliada.
- Contribuir a la generación de una cultura de prestación de servicios en la que la utilización de GPC para el manejo del cáncer de cuello uterino invasivo como un mecanismo de auto regulación y garantía de calidad.
5.3.4.8 Prestadores de Servicios de Salud
- Diseñar y ejecutar el plan de implementación institucional de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Revisar y ajustar los sistemas de información de acuerdo con los estándares e indicadores de implementación propuestos en las GPC para el manejo del cáncer de cuello uterino invasivo.
- Realizar el despliegue de lo establecido en el plan de implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Reportar de manera oportuna los indicadores a la EPS, relacionados con el diagnóstico y manejo del cáncer de cuello uterino invasivo.
- Dar cumplimiento a los estándares establecidos en la normatividad de habilitación, según la oferta de servicios.
5.3.4.9 Ministerio de Educación Nacional
- Fortalecer la articulación con el Ministerio de Salud y Protección Social para garantizar la inclusión de las últimas recomendaciones basadas en la evidencia científica de la GPC para el manejo del cáncer de cuello uterino invasivo. En los programas de formación en medicina y enfermería (en sus área de rotación específicas) y en las especialidades de ginecología, patología y enfermería oncológica. Así como en las subespecialidades relacionadas con la oncología.
5.3.4.10 Ministerio de Tecnologías de la Información y las Comunicaciones
- Apoyar la difusión de la GPC, especialmente en zonas remotas del país, mediante estrategias basadas en medios virtuales.
- Fortalecer el desarrollo informático y de telecomunicaciones para la difusión y consulta de la GPC en el territorio nacional.
5.3.4.11 Instituciones de Educación Superior
- Diseñar, ejecutar, participar o involucrar en sus programas de educación continua, las recomendaciones de la GPC para el manejo del cáncer de cuello uterino invasivo, dirigidos a egresados e instituciones de salud.
- De acuerdo con la experiencia y conocimiento, acompañar a las instituciones prestadoras de salud, al Ministerio de Salud y la Protección Social y al IETS. En los procesos de implementación de GPC para el manejo del cáncer de cuello uterino invasivo.
- Promover discusiones académicas y desarrollar investigaciones que permitan identificar y documentar la efectividad de estrategias o herramientas de implementación, e identificar tópicos de actualización de la GPC para el manejo del cáncer de cuello uterino invasivo.
5.3.4.12 Sociedad científica
- Participar en los procesos de socialización del plan de implementación de las recomendaciones de la GPC para el manejo del cáncer de cuello uterino invasivo.
- De acuerdo a la experiencia y conocimiento, acompañar a las instituciones prestadoras de salud, al Ministerio de Salud y la Protección Social y al IETS. En los procesos de implementación de GPC para el manejo del cáncer de cuello uterino invasivo.
- Promover la generación de conocimiento de múltiples aspectos relacionados con el diagnóstico y el tratamiento de lesiones pre-neoplásicas de cuello uterino.
- Participar en los procesos de difusión, diseminación, seguimiento, evaluación y actualización de la GPC para el manejo del cáncer de cuello uterino invasivo.
5.3.4.13 Asociación de enfermería oncológica Colombiana
- Participar activamente en la generación de guías, protocolos, manuales, instructivos y demás material técnico educativo relacionado con el manejo del cáncer de cuello uterino, prevención y manejo de complicaciones.
- Participar en la realización de jornadas de entrenamiento a personal de enfermería y en general en la implementación de estrategias de comunicación educativa para los/las profesionales en el área y pacientes, en relación con el manejo y complicaciones del tratamiento, del cáncer de cuello uterino invasivo. Así como de la rehabilitación de las pacientes.
5.3.4.14 Profesionales de la salud
- Participar en los cursos de actualización y educación continua según competencias técnicas relacionadas con la GPC para el manejo del cáncer de cuello uterino invasivo.
- Implementar las recomendaciones establecidas en la GPC para el manejo del cáncer de cuello uterino invasivo.
- Participar en los procesos de socialización del plan de implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- Contribuir a la generación de una cultura de prestación de servicios en la que la utilización de la GPC para el manejo del cáncer de cuello uterino invasivo se convierta en un mecanismo de garantía de calidad.
5.3.4.15 Asociaciones de usuarios y de pacientes
- Apoyar la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo. En cuanto a la verificación del cumplimiento de la atención integral y autorizaciones dadas a las pacientes, retroalimentando a las EPS respecto a las fallas evidenciadas en la prestación del servicio.
5.3.4.16 Pacientes Familiares y cuidadores de pacientes
- Conocer la GPC dirigida a pacientes, para el manejo del cáncer de cuello uterino invasivo. Así como los riesgos y beneficios de las recomendaciones establecidas.
- Participar en procesos de capacitación y educación relacionados con el manejo y complicaciones del cáncer de cuello uterino invasivo.
5.3.4.17 Planeación y construcción del plan
Para la implementación de la GPC, la Guía Pedagógica de Implementación del MSPS, recomienda la creación para todos los prestadores de servicios de salud de un equipo institucional de trabajo, multidisciplinario. Conformado por coordinador, facilitador, líderes de opinión del área clínica, tomadores de decisión y representante de los profesionales de la salud.
Adicionalmente, se recomienda la creación de políticas institucionales de apoyo a la implementación, indicando que “Cada institución prestadora de servicios de salud deberá realizar un proceso de adopción de todas aquellas GPC dispuestas por el Ministerio de Salud y Protección Social, involucrándolas como un referente necesario para la atención de sus usuarios y destinando los recursos necesarios conducentes a su diseminación institucional, implementación, evaluación y control; incluyéndolos en el marco de los procedimientos y condiciones que deben cumplir los Prestadores de Servicios de Salud para habilitar los servicios”(32).
(Lea También: Selección de herramientas para la implementación de las GPC)
5.3.5 Selección de recomendaciones
Las presentes recomendaciones hacen parte de la Guía de práctica clínica (GPC) para el manejo del cáncer de cuello uterino invasivo, producida por el Instituto Nacional de Cancerología ESE:
5.3.5.1 Manejo quirúrgico

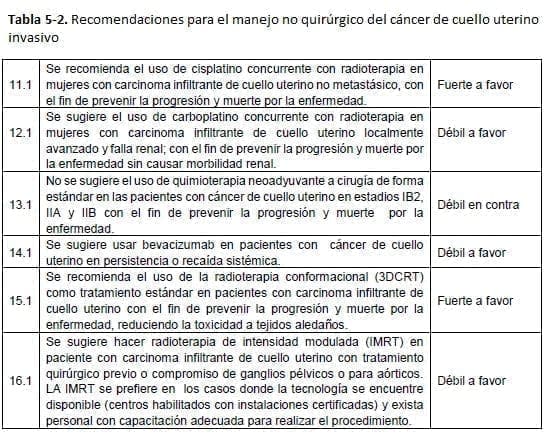
5.3.5.2 Manejo no quirúrgico
5.3.6 Análisis de barreras
La implementación de una GPC, concierne diferentes actividades (educativas, administrativas) dirigidas a influir en el comportamiento de los destinatarios de la guía, conociendo su ambiente (organizacional, administrativo, sociocultural, económico, etc.). Por ello, corresponde a un proceso planificado y sistemático para la introducción de una innovación o cambios de valor probado para superar las barreras o dificultades al cambio en el comportamiento de los usuarios de la GPC”(33). Es por esto, que se hace necesario en primer lugar, realizar una identificación de las principales barreras. Para la implementación de la Guía. Para poder definir posteriormente, las estrategias para hacer frente a aquellas que puedan ser modificables.
En cuanto a las principales barreras para adoptar una guía, una meta-revisión realizada en 2008(34), identificó y evaluó 12 revisiones sistemáticas que evaluaron los factores que influencian las GPC en los profesionales de la salud.
Se encontró en dicha meta revisión, que
“…Las guías que son sencillas de entender tienen mayores posibilidades de ser utilizadas; igualmente, que las guías desarrolladas con base a la evidencia científica, por grupos similares a los usuarios incrementan la posibilidad de una implementación exitosa. En relación a las características de los profesionales se identificó que la falta de acuerdo. La familiaridad y el desconocimiento del contenido o la existencia de la GPC, son algunas de las mayores barreras para su adopción.
Algunas revisiones mencionaron la edad, la experiencia como factores determinantes en la adopción (siendo los jóvenes profesionales con menor experiencia más proclives a utilizar las guías). Las características de los pacientes fueron también evaluadas y se determinó que aquellos que no percibían la necesidad de guías o se resistían a ellas afectaban negativamente su adopción.
Por otra parte, el hecho que los pacientes presentaran comorbilidades disminuía la posibilidad que los profesionales se adhirieran a la guía. El personal y el tiempo limitado así como el trabajo bajo presión y actitudes negativas de los superiores o los colegas también influyeron negativamente en la implementación de la guía”.
A continuación, se presentan las barreras generales identificadas para la implementación de toda GPC y posteriormente, las específicas, para la GPC de cáncer de cuello uterino invasivo.
Las barreras generales han sido adaptadas de otros planes de implementación. A partir de una herramienta utilizada para determinar la aplicabilidad de las recomendaciones. Es el instrumento llamado GLIA (Guideline implementability Appraisal). El cual está compuesto de 31 ítems dentro de 10 dominios y que permite identificar barreras para la implementación. Así como defectos en las recomendaciones(35).
5.3.6.1 Barreras generales
Barreras generales externas: Las barreras generales externas identificadas fueron aquellas que son comunes a las guías de práctica clínica en general en el marco de las condiciones socioeconómicas del país y del actual Sistema General de Seguridad Social, y que han hecho parte de otros planes de implementación de GPC de cáncer. Las mismas. Se agruparon en categorías generales, a saber:
Deficiencias en la atención y aseguramiento de la calidad
- Ausencia de un modelo integral de atención con fragmentación en la prestación de los servicios.
- Problemas en la integralidad, continuidad y oportunidad de la atención.
- Bajo desarrollo del componente de atención psicosocial.
- Dificultad para ejercer una adecuada vigilancia y control de las condiciones de prestación de los servicios.
- Énfasis en lo normativo en contraposición a un trabajo orientado por resultados en salud.
- Atención poco humanizada.
- Falta desarrollar el enfoque de gestión del riesgo.
Barreras relacionadas con los derechos de los pacientes
- Bajo empoderamiento y conocimiento sobre derechos por parte de los pacientes.
Barreras relacionadas con el desarrollo científico y tecnológico
- Limitada investigación e información sobre cáncer.
- Carencia de estudios económicos que permitan definir tecnologías medias.
- Decisiones médicas sin evidencia científica.
Barreras relacionadas con el talento humano
- Deficiente formación del talento humano.
- Oferta insuficiente del talento humano y concentración del recurso humano especializado en grandes ciudades.
Barreras de infraestructura, oferta y geográficas
- Ausencia de un sistema de información efectivo.
- Limitado acceso a nuevas tecnologías, no disponibles en todas las regiones.
Barreras económicas
- Alto costo de medicamentos.
- Percepción por parte de las Aseguradoras de honorarios excesivos de los oncólogos y cirujanos especialistas en ginecología.
- Costos indirectos invisibles.
- Inequidad en los planes de beneficios
- Barreras generales internas: Estas barreras corresponden a condiciones propias del desarrollo de las Guías:
- Bajo nivel de conocimiento sobre el cáncer en el país.
- Carencia de estudios de impacto económico y costo beneficio en tecnologías relacionadas con el cáncer.
- Insuficiente participación en mecanismos de consenso de los distintos actores, incluidos los miembros de distintas sociedades científicas.
- No inclusión del componente psicosocial para el manejo del cáncer.
- Enfoque usualmente vertical en la implementación y divulgación insuficiente.
- Representatividad disminuida y participación moderada de los grupos interesados en las actividades para la definición y desarrollo de las guías.
- Falencia en la metodología, para asegurar una amplia participación de los diversos actores, en la definición del alcance, objetivos y preguntas de las GPC.
- Falta de desarrollo informático y de telecomunicaciones para la difusión y consulta de las GPC.
5.3.6.2 Barreras específicas
Para la identificación de las barreras se realizó consulta y entrevistas con preguntas guiadas basadas en las recomendaciones de las Guías con expertos en ginecología oncológica, radioterapia, física médica, enfermería oncológica, trabajo social, entre otros profesionales involucrados en el manejo de pacientes con cáncer de cuello uterino. Así como a algunas pacientes con cáncer.
Se realizaron preguntas orientadoras para identificar estas barreras, como por ejemplo: ¿en su ejercicio profesional, cuál es su percepción sobre las principales barreras, amenazas o limitaciones, para la implementación de las recomendaciones de la guía?; ¿cuál es el estado actual de la práctica clínica en relación con el aspecto abordado en las recomendaciones, teniendo en cuenta aspectos administrativos, operativos, clínicos, del paciente, del sistema, entre otros?; ¿qué estrategias o intervenciones propondría usted para facilitar la implementación de las recomendaciones?; ¿qué actores considera usted, son los responsables de implementar las recomendaciones?. A las pacientes, se les indagó por las principales barreras encontradas durante su proceso de atención, sugerencias para su solución y recomendaciones generales que contribuyeran a mejorar el tratamiento de las pacientes.
Esta identificación de barreras y facilitadores se hace necesaria para poder facilitar la adopción de recomendaciones. “La efectividad de las estrategias de implementación puede mejorar si las percepciones de los usuarios son consideradas y los obstáculos para el seguimiento de las recomendaciones son identificados y atenuados”(36).
Barreras específicas externas: Las barreras específicas externas son propias de condiciones del entorno socioeconómico y del sector salud que dificultan la implementación de la GPC para el manejo del cáncer de cuello uterino invasivo.
- A nivel de las EPS, se presentan problemas con las autorizaciones integrales para las pacientes que requieren tratamiento y que residen en otras regiones del país. En muchas ocasiones no se les incluyen los traslados, la estancia o el albergue para sus familiares, máxime cuando la mayoría de estas pacientes requieren tratamientos de largas estancias, aproximadamente de 2 meses. Lo anterior, es causante que falta de adherencia de las pacientes al tratamiento. La autorización clínica debe incluir desplazamientos, estancia y acompañamiento.
- Existe barrera en las autorizaciones de la quimioterapia y la radioterapia; los tiempos de autorización son muy prolongados, haciendo que se retrase enormemente el inicio del tratamiento.
- En ocasiones se le autoriza a la paciente la quimioterapia y radioterapia, más no la braquiterapia. Por la falta de centralización en el manejo y la falta de especialistas en la materia.
- Las autorizaciones son realizadas por cada procedimiento solicitado y no para tratamiento integral, afectando los tiempos de inicio de tratamiento.
- Déficit de recurso humano e infraestructura, para la atención del cáncer de cuello uterino invasivo en todas las regiones del país. En nuestro país no se cuenta con un número suficiente de subespecialistas en ginecología oncológica. Hay déficit de recurso humano subespecializado. Hay regiones en donde no se cuenta con esta subespecialidad y se deben remitir a otras en donde hay un número limitado. Haciendo que aumente ostensiblemente la oportunidad de la atención y del tratamiento quirúrgico.
- Los subespecialistas refieren una baja remuneración, dado que las EPS ofrecen salarios inferiores. Lo cual es causante de déficit en la prestación del servicio por escasez de profesionales contratados. Los mismos prefieren hacer dedicación a la consulta particular, no accequible a pacientes de bajos recursos económicos.
-
Se presentan demoras en las autorizaciones, siendo de aproximadamente 10-15 días hábiles, que sumados a los tiempos de espera para la cita de radioterapia, hace que se afecte el inicio del tratamiento. Aproximadamente en el INC el tiempo entre la autorización y el primer día de quimioterapia es de 25 días y fuera del INC los tiempos pueden llegar a ser mayores de 100 días.
- Se presenta en ocasiones tratamiento fragmentado, en donde se le practica al paciente la radioterapia en una institución y la quimioterapia en otra. Haciendo que el tratamiento se suministre incompleto. El tratamiento debe ser centralizado y concomitante. Para que no se afecte el manejo de la paciente (los dos tratamientos deben ser suministrados el mismo día).
- Los tiempos de oportunidad son muy elevados para la cita con radioterapia.
- Hay déficit de médicos radioterapeutas en el país (actualmente hay aproximadamente 65 en todo Colombia). Solamente existe un programa de formación en esta subespecialidad médica en el país. El cual estuvo cerrado durante un lapso de tiempo y mediante el cual únicamente se gradúan dos médicos anualmente.
- Existe déficit de nuevas tecnologías en radioterapia en Colombia, estando concentradas en ciudades principales (Ejemplo Bogotá, Cali, Medellín, Bucaramanga, Eje Cafetero). Debido a lo anterior, en la mayoría de regiones de Colombia se cuenta con tecnología como Cobalto.
- Existe en el país déficit de enfermeras oncólogas, siendo actualmente en total aproximadamente 240 licenciadas en la materia, un número muy inferior al requerido por la normatividad de habilitación, para el número total de centros de oncología que hay en el país. Adicionalmente, solamente existe un programa de formación en esta materia. Haciendo que la oferta limitada afecte más esta situación.
- Falta de información suficiente acerca del cáncer de cuello uterino invasivo en Colombia.
- Vacíos en los contenidos en la formación médica en ginecología y enfermería durante el pregrado, relacionados con el manejo de cáncer de cuello uterino invasivo.
- Falta de un sistema de información, evaluación y seguimiento de la atención oncológica en Colombia.
- Falta de claridad sobre papel de la GPC dentro del Sistema General de Seguridad Social en salud (SGSSS).
-
También, Falta de empoderamiento del paciente con diagnóstico del cáncer de cuello uterino invasivo.
- De la misma manera, Falta de priorización de la atención del cáncer de cuello uterino invasivo en Colombia. Debido a la baja costo – efectividad en comparación con otras patologías.
- Existencia de un modelo de atención oncológica fraccionado
- Baja calidad del diagnóstico y tratamiento del cáncer de cuello uterino invasivo en Colombia
- Cobertura del POS limitada para algunos procedimientos, medicamentos y tecnologías incluidas en las recomendaciones de la GPC.
Barreras específicas internas
- Para la realización de histerectomía total como tratamiento quirúrgico estándar en pacientes con carcinoma infiltrante de cuello uterino estadio IA1. Con el fin de prevenir la progresión de la enfermedad y la mortalidad por cáncer. Se requiere la realización de conización previa en todas las pacientes. En ocasiones hay problemas para enfocar adecuadamente el diagnóstico, por desconocimiento de médicos ginecólogos respecto a las indicaciones del cono. Por este motivo. El manejo debe ser orientado por el ginecólogo oncólogo, quien debe decidir en qué casos la conización es tratamiento suficiente o no.
- Para la realización de linfadenectomía pélvica en mujeres con carcinoma infiltrante del cuello uterino en estadio IA1 cuando se evidencia compromiso del espacio linfovascular. Con el fin de prevenir progresión de la enfermedad y disminuir la mortalidad por cáncer de cuello uterino. Se han evidenciado barreras para la autorización de la vía de realización (laparoscopia vs. abierta). Sucede que en las EPS autorizan el procedimiento abierto, pudiendo realizarse a la paciente vía laparoscópica.
- Para la realización de procedimientos como la histerectomía radical, cirugía conservadora de la inervación pélvica, evaluación colposcópica pre quirúrgica del compromiso vaginal para planear la extensión de la resección vaginal, biopsia para aórtica, entre otros. Se requiere de médico ginecólogo oncólogo, subespecialidad que cuenta con un número limitado de médicos en el país.
- No todos los subespecialistas en ginecología oncológica tienen experiencia en realización de traquelectomía. Por lo cual las pacientes que la requieren. Deben ser remitidas a centros que cuenten con esta especialidad y recurso humano debidamente entrenado, teniendo en cuenta que los casos son limitados en su número.
-
Para la realización de exenteración pélvica total en pacientes con cáncer de cuello uterino en persistencia o recaída sin compromiso a distancia. Se requiere la remisión a centros especializados en donde se le pueda brindar a la paciente manejo interdisciplinario, con la participación de médicos especialistas en urología oncológica, ginecología oncológica, gastroenterología oncológica, cirugía plástica, anestesiología y el manejo en UCI.
- En ocasiones no se autoriza la nefrostomía a las mujeres con carcinoma infiltrante de cuello uterino no metastásico con falla renal, debido a déficit de radiólogos intervencionistas o por falta de equipos e insumos. Por ejemplo, fluoroscopios o catéter, entre otros.
- Se evidencia falta de capacitación a las enfermeras para el cuidado de la nefrostomía. Lo que causa en ocasiones complicaciones, como desplazamiento, obstrucción o infecciones.
- No se cuenta en todos los centros con radioterapia conformacional, hay un déficit de la misma. Así como de protocolos estandarizados y de oncólogos radioterápicos. Para la aplicación de esta terapia como tratamiento estándar en pacientes con carcinoma infiltrante de cuello uterino con el fin de prevenir la progresión y muerte por la enfermedad.
- No hay un número suficiente de radioterapeutas en muchas regiones de Colombia. Además de la falta de infraestructura y equipos.
- La autorización radioterapia convencional (EBRT) en pacientes con carcinoma infiltrante de cuello uterino. Usualmente es demorado en su autorización.
- Existe déficit de profesionales para la aplicación de radioterapia de intensidad modulada (IMRT). Así como déficit de equipos en muchas regiones de Colombia. Así mismo, es un procedimiento que requiere entrenamiento específico para los radioterapeutas.
- Existe una barrera para la autorización del bevacizumab en pacientes con cáncer de cuello uterino en persistencia o recaída sistémica. Dado que si bien está recomendado en la literatura, no está protocolizado en las EPS, razón por la cual es negado.