3 Preguntas, evidencia y recomendaciones
Tratamiento quirúrgico
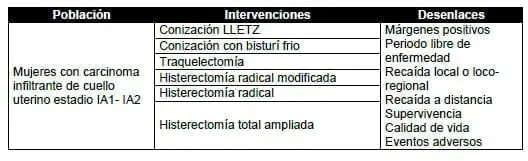
1.¿Cuál es el tratamiento quirúrgico más indicado para el manejo de las mujeres con carcinoma infiltrante de cuello uterino en estadio IA1- IA2?
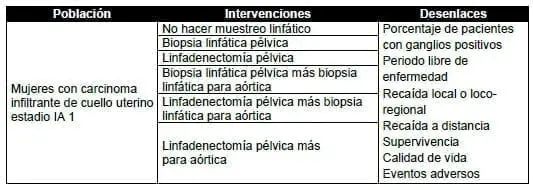
2. ¿Cuál debe ser el manejo quirúrgico más indicado para evaluar el compromiso linfático retroperitoneal en pacientes con carcinoma infiltrante de cuello uterino en estadio IA1?
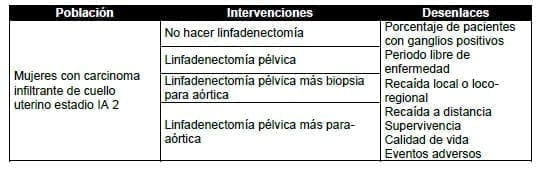
3. ¿Cuál debe ser el manejo quirúrgico más indicado para evaluar el compromiso linfático retroperitoneal en pacientes con carcinoma infiltrante de cuello uterino en estadio IA2?
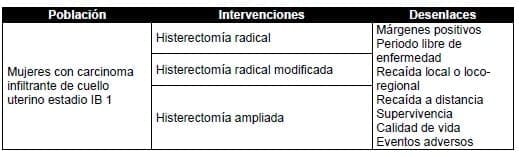
4. ¿Cuál es el tratamiento quirúrgico más indicado para el manejo de las mujeres con carcinoma infiltrante de cuello uterino en estadio IB1?
5. ¿Cuál debe ser el manejo quirúrgico más indicado para evaluar el compromiso linfático retroperitoneal en pacientes con carcinoma infiltrante de cuello uterino en estadio IB 1?
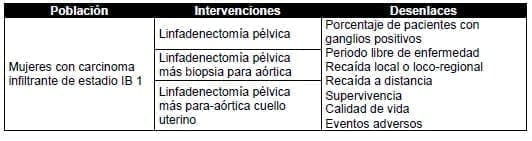
6. ¿Cuál es el tratamiento indicado en el manejo de las mujeres con carcinoma infiltrante de cuello uterino en estadio IIA candidatas a cirugía?
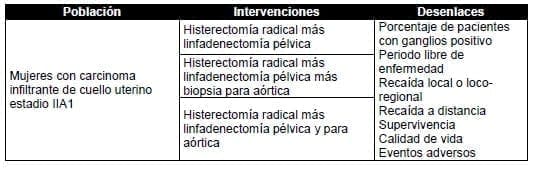
7. ¿Cuál es el tratamiento quirúrgico más indicado (histerectomía, metastasectomía, exenteración) en pacientes con persistencia o recaída de carcinoma infiltrante de cuello uterino para el manejo sin intención curativa?
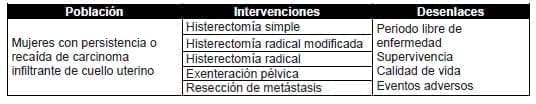
3.1.1 Introducción
A pesar de los importantes cambios tanto en la prevención primaria de la enfermedad con la vacunación contra el Virus del Papiloma Humano, como en la introducción de pruebas de tamización; la incidencia del cáncer infiltrante en nuestro medio sigue siendo alta y debe ser un reto el diagnóstico temprano de la enfermedad.
Con el ánimo de no repetir la clasificación por estadios clínicos, el cáncer de cuello uterino podría también clasificarse en tres grandes grupos de presentación:
- Primero, Enfermedad infiltrante inicial (Estadios IA, IB1 y II A1)
- Segundo, Enfermedad localmente avanzada (IB2, IIA2 a IV A)
- Tercero, Enfermedad sistémica o metastásica (Estadio IV B)
Este capítulo se enfoca en el tratamiento quirúrgico del cáncer de cuello uterino, el cual se encuentra limitado a los dos primeros grupos descritos y a algunas pacientes seleccionadas con enfermedad recurrente.
Por tratarse de una enfermedad con alta incidencia en mujeres jóvenes, en una gran proporción con deseo de fertilidad, el tratamiento quirúrgico del cáncer de cuello uterino ha presentado nuevos retos al especialista.
3.1.1.1 Lesiones microinfiltrantes
No existe ninguna duda que debido al bajo riesgo de compromiso ganglionar en las lesiones IA1 (sin invasión linfovascular) el tratamiento puede ser una conización en mujeres con deseo de fertilidad o bien una histerectomía abdominal en casos de haber completado la fertilidad.
La presencia de invasión linfovascular o las lesiones más avanzadas (estados IA2), obligan a otros tipos de consideraciones ya que la probabilidad de compromiso ganglionar aumenta. Debe considerarse el tratamiento estándar la histerectomía radical modificada con linfadenectomía pélvica.
Sin embargo, en casos especiales en que la paciente desee la preservación de la fertilidad, la traquelectomía radical emerge como una posibilidad segura con los mismos resultados oncológicos.
En un futuro debemos esperar los resultados de las llamadas cirugías menos radicales (“Less Radical Surgery”), donde se combinan la linfadenectomía pélvica con conización o traquelectomía simple, teniendo en cuenta la muy baja probabilidad de compromiso parametrial en este tipo de pacientes
3.1.1.2 Lesiones infiltrantes
El tratamiento quirúrgico estándar es la histerectomía radical con linfadenectomía pélvica y muestreo ganglionar para-aórtico inframesentérico. Las consideraciones que definen cirugía preservadora de la fertilidad deben ser el tamaño del tumor menor a 2 centímetros y la ausencia de factores de riesgo como la invasión linfovascular.
Para el uso de técnicas quirúrgicas menos radicales también debemos esperar resultados de los estudios en curso.
3.1.1.3 Enfermedad recurrente
En algunas pacientes seleccionadas con recurrencia de la enfermedad (recurrencias centrales, menores de 3cm, sin evidencia de enfermedad a distancia) las cirugías de rescate pueden producir el control de la enfermedad en aproximadamente el 50% de los casos.
El reto en estas pacientes es la adecuada elección de las mismas, además de la experticia de cada grupo quirúrgico en una cirugía prolongada, con una alta morbilidad, pero con una tasa de éxito importante en centros experimentados.
Por último, se debe tener en cuenta la tendencia mundial hacia el uso de la cirugía mínimamente invasiva en el tratamiento quirúrgico del cáncer de cuello uterino, en todas las indicaciones anotadas anteriormente.
Estas vías de acceso no interfieren con el resultado oncológico (supervivencia global), han impactado de manera positiva en resultados quirúrgicos (complicaciones, tiempo de hospitalización, dolor, complicaciones) y en resultados de calidad de vida (estética).
Queda por último, esperar consolidar evidencia respecto a otras técnicas propuestas en los últimos años como las cirugías menos radicales para tumores microscópicos (conización más linfadenectomía; “less radical surgery”) y probablemente la estandarización de técnicas de ganglio centinela con acceso laparoscópico o robótico, evitando en las pacientes cirugías muy extensas con el mismo resultado oncológico.
3.1.2 Resumen de la evidencia: estadios IA2 a IIA
Con el objeto de determinar la mejor opción de tratamiento en esta población se generó una o más preguntas, una por estadio clínico. Sin embargo, los artículos seleccionados incluyeron pacientes con diagnóstico de cáncer cervical temprano, algunos de ellos incluyeron pacientes con estadios IA1-IB1 y otros, incluyeron también pacientes con estadios IIA.
Ninguno de ellos realizó análisis por subgrupos, por lo cual se decidió sintetizar la evidencia para todos los estadios y se aclara el tipo de estadio incluido en cada uno de los estudios.
Se realizó una búsqueda de guías de práctica clínica que abarcaran este tema, sin embargo, no se identificaron guías que hubieran sido desarrolladas mediante la metodología GRADE. En paralelo a la revisión de guías se realizó una búsqueda sistemática de la literatura.
La estrategia de búsqueda utilizada para la ubicación tanto de revisiones sistemáticas como de estudios primarios. La búsqueda de estudios primarios se realizó a partir de la fecha de cierre de búsqueda de la revisión sistemática más reciente. El proceso de selección de la evidencia para la construcción de este capítulo.
Las revisiones sistemáticas encontradas se calificaron con la herramienta AMSTAR, y la calidad de la evidencia de los bloques de evidencia conformados con los criterios de la metodología GRADE. Las características de todos los estudios incluidos para esta pregunta y el resumen de los hallazgos se muestran en las Tablas 3.1.1. y 3.1.2 respectivamente.
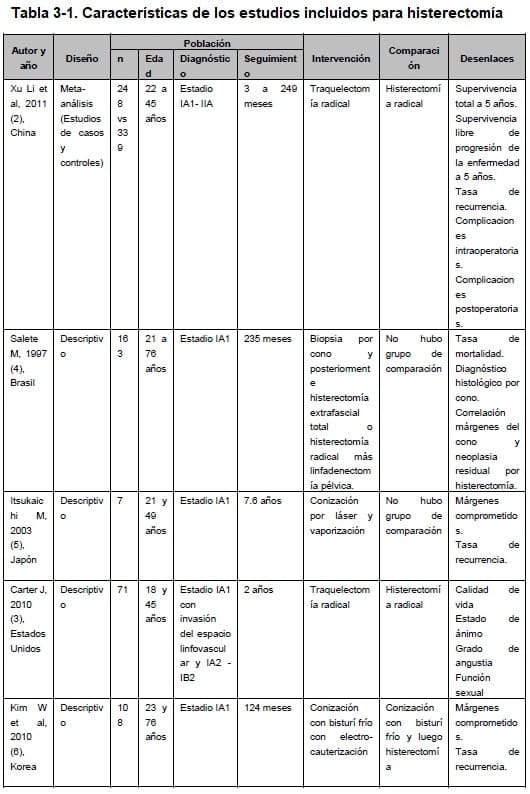
3.1.3 Resumen de resultados: histerectomía
3.1.3.1 Comparación 1: traquelectomía radical versus histerectomía radical
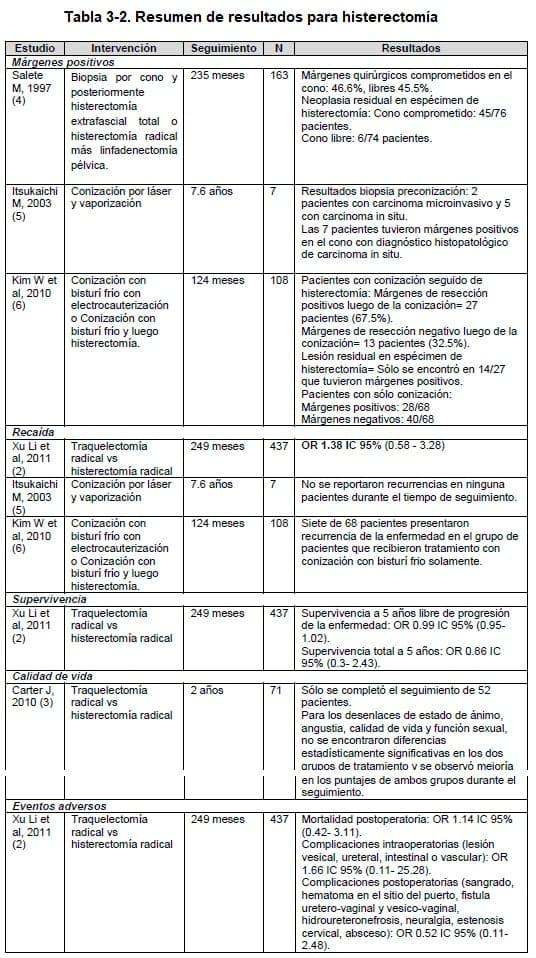
La búsqueda sistemática de evidencia arrojó dos revisiones sistemáticas publicadas en el año 2011 (1, 2). Ambas revisiones comparten las mismas intervenciones, poblaciones y desenlaces, por lo cual se decidió incluir la revisión de Xu y colaboradores, la cual obtuvo el puntaje más alto con la herramienta AMSTAR (2).
Esta revisión analizó la comparación de traquelectomía radical versus histerectomía radical y realizó un meta-análisis para los desenlaces de supervivencia libre de enfermedad a 5 años, supervivencia total a 5 años, tasa de recurrencia, mortalidad posoperatoria, complicaciones intraoperatorias y postoperatorias. La población incluida fueron pacientes con cáncer cervical temprano en estadios I-IIA.
Se excluyeron aquellos estudios donde las pacientes tuvieran metástasis a distancia, malignidad en otros órganos, desórdenes cardiovasculares o respiratorios serios y falla renal o hepática. También se excluyeron estudios que hubieran recibido quimioterapia preoperatoria o postoperatoria.
Los estudios incluidos son estudios de casos y controles publicados entre 2006 y 2008, aunque los autores describen los estudios seleccionados como ensayos clínicos, sin embargo al realizar la evaluación de riesgo de sesgos de los estudios con los textos completos, se determinó que se trataban de estudios de casos y controles.
Las características de la población incluida fueron:
- Edad: Grupo traquelectomía radical rango 20- 45 años. Grupo histerectomía radical rango 22- 45 años.
- Clasificación FIGO: Un estudio sólo incluyó pacientes con estadio IB1, otro estudio incluyó pacientes con estadio IA-IB y el tercer estudio incluyó pacientes con estadio I-IIA.
- Pacientes con adenocarcinoma/adenoescamoso: en el grupo de traquelectomía radical se incluyeron 95 pacientes, en el grupo de histerectomía radical se incluyeron 135 pacientes.
- El tiempo de seguimiento menor fue de 58 meses en un estudio y el mayor de 249 meses.
El meta-análisis incluyó en total 3 estudios.
Los resultados descritos en la revisión sistemática por desenlaces son los siguientes:
- Recurrencia de la enfermedad: Se encontró un OR 1.38 con un intervalo de confianza de 95% de 0.58- 3.28, con un tiempo de seguimiento de 249 meses en total.
- Supervivencia: Se encontró para la supervivencia a 5 años libre de progresión de la enfermedad un OR 0.99 con un intervalo de confianza del 95% 0.95- 1.02 y para supervivencia total a 5 años, se encontró un OR de 0.86 con un intervalo de confianza del 95% 0.3- 2.43.
- Complicaciones intraoperatorias y postoperatorias: Se encontró para el desenlace de mortalidad postoperatoria un OR 1.14 con un intervalo de confianza de 95% 0.42- 3.11. Para el desenlace de complicaciones intraoperatorias (lesión vesical, ureteral, intestinal o vascular) y postoperatorias (sangrado, hematoma en el sitio del puerto, fistula uretero-vaginal y vesico-vaginal, hidroureteronefrosis, neuralgia, estenosis cervical, absceso), se combinaron dos estudios encontrando un OR de 1.66 con un intervalo de confianza de 95% 0.11- 25.28 y 0.52 (IC 95% 0.11- 2.48) respectivamente.
La búsqueda de la literatura encontró además para esta comparación, un estudio descriptivo.
Este estudio (3) evaluó la calidad de vida de las pacientes con diagnóstico de cáncer cervical temprano (estadio 1A1 con invasión del espacio linfovascular y IA2 – IB2), entre 18 y 45 años, quienes fueron llevadas a traquelectomía radical o histerectomía radical. Se excluyeron del estudio las pacientes que recibieron quimioterapia o radioterapia luego del tratamiento quirúrgico. El tiempo de seguimiento total fue de 2 años. Se hizo una evaluación preoperatoria y postoperatoria de su estado de función sexual, estado de ánimo, grado de angustia, calidad de vida y fertilidad.
Para su evaluación se emplearon los siguientes cuestionarios: The Functional Assessment of Cancer Therapy (FACT- Cx), escala diseñada para medir calidad de vida, Center for Epidemiological Studies Depression Scale (CES-D), Impact of Event Scale (IES), la cual evaluó pensamientos intrusivos o de evitación y pensamientos sobre el tratamiento y el cáncer, Female Sexual Function Index (FSFI), para evaluar funcionamiento sexual y Background/Medical Information Form, para obtener información demográfica de las pacientes, historia clínica, fertilidad, concepción y embarazo.
En la evaluación preoperatoria, encontraron que las pacientes seleccionadas para histerectomía radical se mostraron más preocupadas por la recurrencia del cáncer que las pacientes seleccionadas para traquelectomía radical (p=0.008).
Además, las mujeres que brindaron consentimiento para la realización de traquelectomía radical, refirieron basar su decisión principalmente por el deseo de conservar su fertilidad. Ambos grupos demostraron puntajes sugestivos de depresión y angustia preoperatoriamente. El puntaje del Sexual Function Index (FSFI), estuvo por debajo del punto de corte promedio en ambos grupos, sugiriendo disfunción sexual, sin embargo, durante el seguimiento postoperatorio, este puntaje mostró un aumento progresivo.
Todas las pacientes (n=52) completaron por lo menos 2 evaluaciones en el tiempo de seguimiento y aunque en los dos grupos se presentaron tasas de deserción diferentes, no hubo evidencia de diferencias preoperatorias en los puntajes CES-D, IES, FACT- Cx y FSFI. Para los desenlaces de estado de ánimo, angustia, calidad de vida y función sexual, no se encontraron diferencias estadísticamente significativas en los dos grupos de tratamiento y se observó mejoría en los puntajes de ambos grupos durante el seguimiento.
A continuación se describen los resultados obtenidos para cada uno de los desenlaces:
- Afecto: Preoperatoriamente la escala CES-D mostró algún grado de depresión en ambos grupos. Postoperatoriamente, el promedio de los puntajes permaneció en el rango subclínico, pero se observó un leve incremento a los 6 meses de seguimiento en el grupo de pacientes llevadas a traquelectomía radical.
- Angustia: Ambos grupos mostraron niveles clínicos persistentes de angustia sobre el cáncer y su tratamiento. La intensidad del grado de angustia durante el seguimiento, cayó a rango de leve a los 12 meses y más, a los 24 meses.
- Calidad de vida: Los puntajes preoperatorios fueron más bajos que los puntajes postoperatorios, sugiriendo mejoría en la calidad de vida durante el seguimiento para ambos grupos.
- Función sexual: El grupo de histerectomía radical mostró un puntaje promedio más alto en la escala FSFI a los 12 meses de seguimiento en la subescala de orgasmo, sugiriendo un mejor funcionamiento para este dominio que el grupo de la traquelectomía radical, sin embargo, las diferencias no fueron estadísticamente significativas.
Los autores concluyen que en conjunto, los resultados sugieren que ambos grupos tuvieron mejoría en su estado de ánimo, angustia, funcionamiento sexual y calidad de vida, además de las preocupaciones específicas por el cáncer cervical, durante el primer año postoperatorio, luego del cual, la tasa de mejora disminuyó y se estabilizó entre el primero y segundo año postoperatorio.
Aunque algunos de los resultados obtenidos parecen sugerir que el funcionamiento puede disminuir después del primer año, proponen que esto puede deberse a las fluctuaciones normales del día a día, más que a causas oncológicas.
3.1.3.2 Otras intervenciones
No se encontró evidencia directa para las demás comparaciones planteadas en la guía. Se muestran los resultados de los estudios descriptivos para las intervenciones restantes.
3.1.3.2.1 Conización
Un estudio se llevó a cabo en 163 mujeres con diagnóstico de carcinoma microinvasivo de cérvix, a quienes se les realizó biopsia por cono para diagnóstico y posteriormente fueron llevadas a histerectomía (143/163 se les realizó histerectomía extrafascial total y 20/163 histerectomía radical más linfadenectomía pélvica por la técnica de Wertheim- Meigs), con el fin de evaluar los factores histológicos relacionados a neoplasia residual en el cérvix luego de la conización en pacientes con carcinoma microinvasivo (4). Este estudio reclutó pacientes entre 1967 y 1994, se excluyeron los casos de adenocarcinoma y adenoescamoso.
La edad fue entre 21 y 76 años. Se estableció como diagnóstico de microinvasivo la clasificación FIGO de 1994 así: IA1, invasión estromal no mayor a 3mm de profundidad y 7mm de amplitud; y IA2, invasión estromal entre 3 a 5 mm de profundidad y no mayor a 7 mm de amplitud.
Se hizo un seguimiento entre un mes y 235 meses, con una pérdida durante el seguimiento del 12.9%. Los resultados reportaron diagnóstico histopatológico en la biopsia por cono: FIGO IA1 (n= 76 (46.6%)), IA2 (n= 61 (37.5%)), NIC 3/CSI, NIC 2, cervicitis/condilomas (n= 26 (15.9%)).
Las márgenes fueron positivas en el cono en el 46.6% de los casos y libres en 45.5%. Posteriormente en las piezas quirúrgicas de las histerectomía se encontró neoplasia residual invasiva o intraepitelial en el 32.5%. Seis de 74 pacientes que tuvieron márgenes libres en el cono, presentaron neoplasia residual en el espécimen de la histerectomía y 45 de 76 pacientes que tuvieron cono comprometido, presentaron neoplasia residual posteriormente. La tasa de mortalidad reportada fue de 2.2% (n=3).
Otro estudio evaluó el resultado de pacientes con carcinoma de células escamosas estadio IA1 quienes fueron tratadas con conización por láser y vaporización con márgenes comprometidas (5).
Entre 1984 y 2001, 7 pacientes con estadio IA1, edad entre 21 y 49 años, fueron tratadas con conización con láser y vaporización seguida de observación estrecha. Todas las conizaciones fueron realizadas con técnica láser KTP bajo anestesia lumbar, poder del láser 10- 15 W. El tiempo de seguimiento inicial fue de 5 años, el primer año trimestral y luego semestral. Luego de 5 años se hizo un seguimiento anual para un total del 7.6 años. La biopsia preconización, reportó carcinoma microinvasivo en dos pacientes y carcinoma in situ en 5 pacientes.
Posteriormente fueron llevadas a conización por láser y vaporización, encontrando márgenes positivos en las 7 pacientes con diagnóstico histopatológico de carcinoma in situ. No se encontró recurrencia de la enfermedad en ninguna de las pacientes durante el seguimiento.
Un tercer estudio evaluó la eficacia de la conización con bisturí frío con electrocauterización y la factibilidad de manejo conservativo en pacientes con estadio IA1 de acuerdo al estado de los márgenes luego de la conización (6). Entre 1999 y 2008 se diagnosticaron 108 pacientes con carcinoma de cérvix estadio IA1 luego de la conización.
La edad fue entre 23- 76 años. Se evaluaron los hallazgos histopatológicos de pacientes tratadas con conización sola o conización y luego histerectomía.
El tiempo de seguimiento de las pacientes fue de 13 a 124 meses. No reportaron pérdidas durante el seguimiento. Cuarenta pacientes con diagnóstico de carcinoma cervical estadio IA1, fueron llevadas a conización con bisturí frío y posteriormente histerectomía, encontrando márgenes de resección positivos luego de la conización en 27 pacientes (67.5%) y márgenes de resección negativos en 13 pacientes (32.5%).
Posteriormente en el espécimen de histerectomía se encontró neoplasia residual solamente en 14 pacientes que habían presentado márgenes positivos en el cono. No se encontró neoplasia residual en el grupo de pacientes con márgenes negativas.
Por otro lado, 68 pacientes fueron llevadas a conización con bisturí frío solamente, encontrando márgenes positivas en 28 pacientes y márgenes negativas en 40 pacientes. En este último grupo, se encontró recurrencia de la enfermedad en 7 de las 68 pacientes durante el seguimiento.
3.1.3.2.2 Histerectomía radical modificada
Ninguno de los estudios de la evidencia seleccionada cubre esta intervención.
3.1.3.2.3 Histerectomía total ampliada
Ninguno de los estudios de la evidencia seleccionada cubre esta intervención.
3.1.3.3 Calidad de la evidencia: histerectomía
La evaluación de la calidad reportada fue de acuerdo a su riesgo de sesgos (falta o sobre-pareo en estudios de casos y controles, diferencias en la medición de la exposición o sesgo de memoria, falta de métodos apropiados para la medición de todos los factores pronósticos conocidos, falta de pareo de factores pronósticos y/o falta de ajuste en el análisis estadístico y seguimiento incompleto de los sujetos).
Al aplicar la herramienta AMSTAR a la publicación, se encuentra que los autores no aclaran si se realizó un diseño “a priori” publicado previo a la realización de la revisión sistemática, no utilizaron el estado de la publicación como criterio de inclusión, no incluyeron una lista de estudios excluidos, no emplearon apropiadamente la calidad de los estudios incluidos en la formulación de las recomendaciones y no se evaluó la probabilidad de sesgo de publicación, se concluye la calidad de la revisión como deficiente. Los estudios primarios que conformaron la revisión fueron extraídos y descargados para conformar el bloque de evidencia.
En cuanto a los resultados de la evaluación con GRADE, la evidencia se considera de muy baja calidad para todos los desenlaces evaluados debido al diseño del bloque, riesgo de sesgos, inconsistencia e imprecisión importantes.
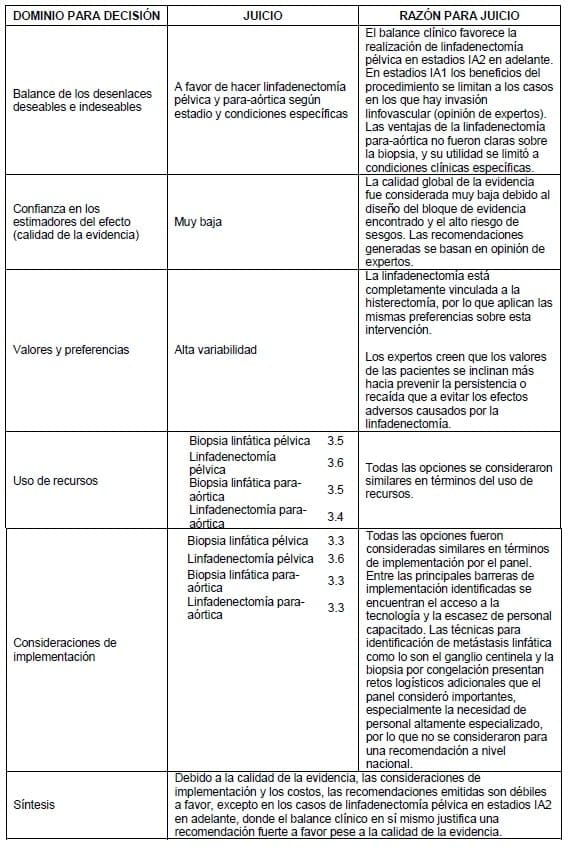
3.1.4 Resumen de los resultados: linfadenectomía
Se seleccionaron seis estudios observacionales, cinco de ellos descriptivos que incluyen pacientes con carcinoma infiltrante de cuello uterino en estadios IA1 a IIA1 (7-11), y un estudio analítico que incluye pacientes en estadio IB 2, IIA 2 y IIB (6). La muestra en los seis estudios oscila entre 30 y 507 pacientes. Tres de los estudios descriptivos incluyen población en estadio IA1 (7-9), y ésta no supera el 8% del total de pacientes participantes (entre 5 y 38 pacientes). El número de pacientes en estadio IA2 está entre 3 y 42, en estadio IB1 entre 15 y 265 pacientes y en estadio IIA entre 4 y 91 pacientes. Las principales características de los estudios se muestran en la Tabla 3.1.3.
De los estudios que incluyen pacientes tanto en estadios IA1, IA2 y IB1, se tienen dos estudios prospectivos multicéntricos (7,8), con una muestra de población entre 139 y 507 pacientes, que tienen como objetivo describir la precisión diagnostica del ganglio centinela para detectar metástasis ganglionar y definir la realización o no de linfadenectomía para aórtica.
Los dos estudios están a favor de hacer la valoración del ganglio centinela para detectar metástasis, siempre y cuando se realice por personal entrenado y en pacientes indicados.
Los desenlaces de estos estudios incluyen la medición de algunas características operativas de las pruebas diagnósticas (biopsia de ganglio centinela (7) o técnicas de marcación ganglionar (8)), indicando altos porcentajes de sensibilidad y valor predictivo negativo (>88%) para la detección de metástasis ganglionar, sobre todo cuando los ganglios centinelas se identifican a nivel bilateral a través de biopsia (7), lo cual indica que los resultados negativos de los nódulos centinela bilaterales constituyen un factor predictor de la ausencia de metástasis linfática.
Desafortunadamente ningún estudio realiza análisis por subgrupos, lo cual dificulta definir la utilidad de estas intervenciones en pacientes en estadios tempranos.
El tercer estudio que involucra pacientes en estadios IA1, IA2 y IB1 incluye 127 pacientes con una edad promedio de 45,5 años a quienes se les hizo histerectomía radical abdominal (62 pacientes) o histerectomía radical laparoscópica (65 pacientes) con linfadenectomía pélvica en todas las pacientes (9).
La decisión de hacer linfadenectomía para aórtica dependió de la positividad de los ganglios linfáticos pélvicos según los resultados de la biopsia por congelación, los cuales fueron positivos en 15 pacientes (7 en histerectomía abdominal y 8 en histerectomía laparoscópica), pero no especifican el estadio al que pertenece cada paciente.
La mediana del seguimiento posoperatorio fue de 71,5 meses para el grupo de histerectomía abdominal y 52,5 meses para el grupo de histerectomía laparoscópica.
La supervivencia libre de enfermedad fue del 100% en mujeres en estadio IA1 y de 92.4% en pacientes en estadio IA2 y IB1, sin diferencias significativas entre los grupos de pacientes según el tipo de histerectomía. Los desenlaces incluidos en el estudio se concentran en la comparación de los resultados peri y posoperatorios de los dos tipos de abordaje quirúrgico empleado para la histerectomía.
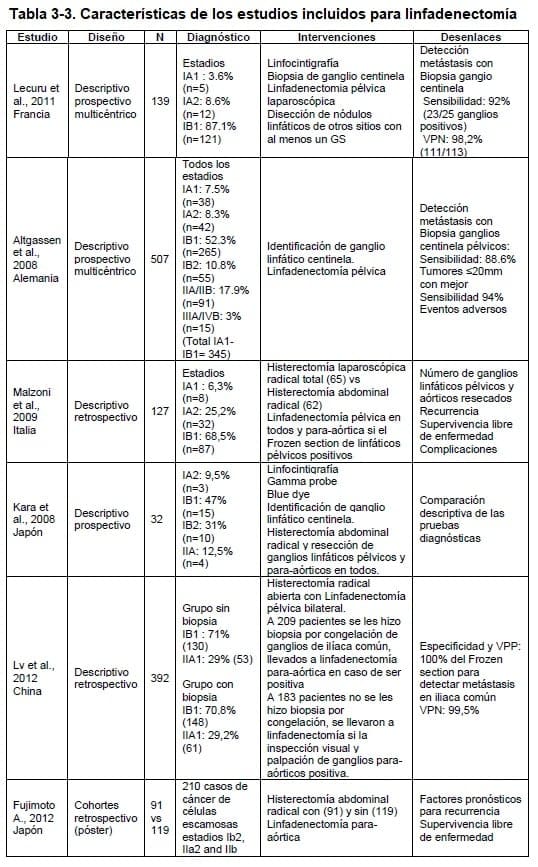
El cuarto estudio descriptivo identificado incluye una serie de 32 pacientes, 3 de ellos en estadio IA2, 15 en estadio IB1, 10 en estadio IB2 y 4 en estadio IIA, cuyo objetivo fue determinar la factibilidad de la detección del ganglio centinela comparando varios métodos diagnósticos (linfocintigrafía, gamma probe y blue dye) (10).
A todos los pacientes se les realizó histerectomía abdominal radical con linfadenectomía pélvica y para aórtica. El estudio indica las ventajas de la técnica de gamma probe con el 100% de detección de metástasis. No hay otros desenlaces de importancia clínica relacionados con la estructura PICO de las preguntas de interés y la evidencia es insuficiente al no contar con otros grupos de comparación.
El quinto estudio descriptivo incluye 392 pacientes con histerectomía radical abierta y linfadenectomía pélvica bilateral (11).
A un grupo de 209 pacientes les realizaron biopsia por congelación de ganglios linfáticos ilíacos comunes más inspección visual y palpación. Al otro grupo de 183 solo le realizaron inspección visual y palpación para determinar si se hacía o no linfadenectomía para aórtica. El 71% de los pacientes en los dos grupos correspondía a pacientes en estadio IB1 y el restante a estadio IIA1.
Las tasas globales de metástasis en ganglios linfáticos pélvicos, ilíacos comunes y para aórticos fueron de 35.7, 10.2 y 3.3% respectivamente. Las tasas de metástasis linfática para aórtica detectadas en el grupo con biopsia fueron significativamente mayores (5.3 vs 1.1%), mientras que en el resto de ganglios linfáticos (pélvicos e ilíacos comunes) no hubo diferencias significativas. La tasa de complicaciones fue mayor (23.9 vs 13.1%) en el grupo con biopsia. No se presentaron análisis por subgrupos según el estadio del cáncer de cuello uterino.
El estudio concluye que la biopsia por congelación intraoperatoria de ganglios linfáticos ilíacos comunes, puede ser usado para dar precisión a la linfadenectomía para aórtica y que el estatus de los nódulos linfáticos así no sean parte de la estadificación FIGO, es un determinante importante de pronóstico y tratamiento, especialmente para el plan con radioterapia, evitando toxicidad en aquellos sin compromiso linfático para aórtico.
El sexto es un póster de un estudio de cohortes multicéntrico retrospectivo, que incluye 210 pacientes en estadios IB 2, IIA 2 y IIB con histerectomía abdominal radical (12).
Compara un grupo de 91 pacientes a quienes les realizan linfadenectomía para aórtica y 119 a los que no les realizan este procedimiento. Tiene una mediana de seguimiento de 59.8 meses.
El estudio evidencia una diferencia significativa en la supervivencia libre de enfermedad, siendo menor cuando no se realiza linfadenectomía para aórtica y hay metástasis ganglionar comparado con el grupo con linfadenectomía para aórtica (p=0.023), e incluso comparando con el mismo grupo (sin linfadenectomía para aórtica) sin metástasis (p<0.001).
En el grupo con linfadenectomía para aórtica se encontró una supervivencia libre de enfermedad similar en aquellas pacientes con y sin metástasis ganglionar (p=0.61).
Con lo anterior los autores consideran que la metástasis ganglionar constituye un factor pronóstico en los casos sin linfadenectomía para aórtica, sugiriendo que la linfadenectomía para aórtica puede reducir la tasa de recurrencia en los casos donde hay compromiso ganglionar.
3.1.4.1 Calidad de la evidencia de estudios primarios
La calidad global de los estudios se consideró muy baja, debido a que todos los estudios relevantes fueron en su totalidad estudios observacionales. El único estudio comparativo fue evaluado con la herramienta para la calificación de riesgo de sesgo de SIGN, el cual se valoró como con alto riesgo de sesgo.
(Lea También: Cirugía en Pacientes con Carcinoma Infiltrante del Cuello Uterino Estado IIA)
3.1.5 Resumen de la evidencia: persistencia o recaída
Se formuló una estrategia de búsqueda de la literatura con el propósito de obtener revisiones sistemáticas o metanálisis que evaluaran procedimientos de histerectomía simple, histerectomía radical modificada, histerectomía radical, exenteración pélvica y resección de metástasis. Dada la ausencia de revisiones sistemáticas o metanálisis, se realizó la misma estrategia de búsqueda para obtener estudios primarios.
3.1.5.1 Calidad de la evidencia
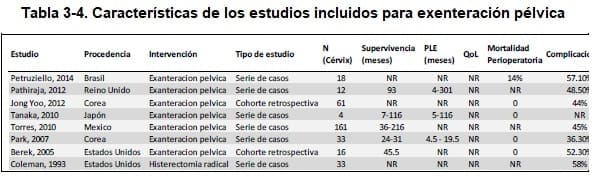
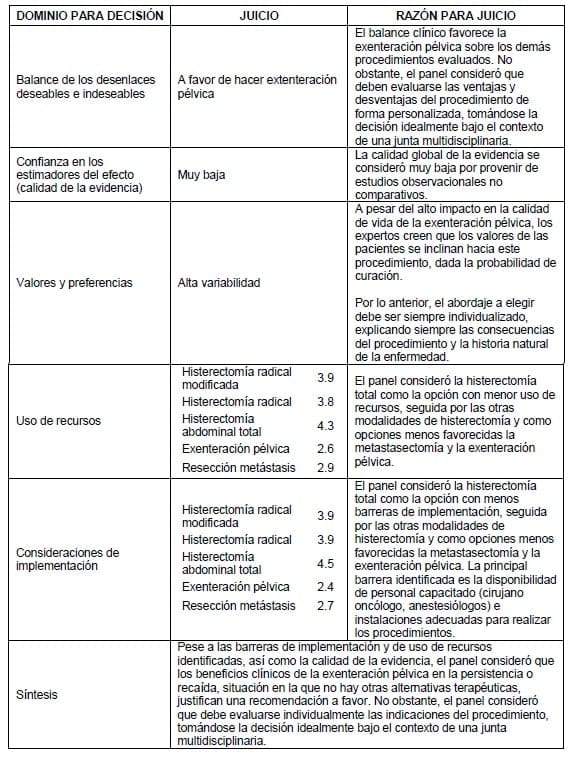
Fueron seleccionados ocho estudios primarios (13-20), de los cuales dos correspondieron a cohortes retrospectivas (15, 19) y los restantes a series de casos. Siete de dichos reportes evaluaron como intervención la exenteración pélvica (13-19) y sólo uno de ellos la histerectomía radical (20) como manejo quirúrgico para mujeres con persistencia o recaída de carcinoma infiltrante de cuello uterino.
Debido a la naturaleza metodológica de dichos estudios y la inclusión de estas intervenciones como tratamiento no sólo de cáncer persistente o metastásico de cuello uterino, sino también de otras patologías oncológicas del aparato reproductivo femenino, los siete estudios aquí incluidos presentan la experiencia de distintas instituciones en las que se han llevado a cabo exenteraciones pélvicas o histerectomías radicales; por lo tanto las preguntas y objetivos abordados por estos estudios se centran en la descripción de la frecuencia de las intervenciones, las complicaciones tempranas o tardías (no todos los estudios la reportan de forma estandarizada), el periodo libre de enfermedad y la supervivencia global. Ninguno de los estudios reportó otros desenlaces como calidad de vida.
Además, los desenlaces aquí descritos no se presentaron de forma homogénea en los ocho estudios incluidos, ni la información disponible permite desagregar cada una de las pacientes para presentar en este capítulo los datos de forma estandarizada. Las características de los estudios incluidos se muestran en la Tabla 3.1.4.
Estos estudios fueron elaborados con tamaños de muestras entre 4 y 161 mujeres con cáncer persistente, recurrente o metastásico. Los estudios fueron realizados en Brasil, Corea, Japón, Reino Unido, México y Estados Unidos.
A continuación se describe y analiza la evidencia disponible para cada una de las intervenciones propuestas en el PICO. Debido al diseño de los estudios incluidos no se elaboraron tablas GRADE para esta pregunta.
3.1.5.2 Resumen de los resultados
3.1.5.2.1 Comparación 1. Exenteración pélvica versus no realización de procedimientos
Cinco de los estudios fueron series de casos que describieron desenlaces como la supervivencia, periodo libre de enfermedad, mortalidad perioperatoria y complicaciones a corto y mediano plazo posterior a la intervención (13-14, 16-18, 20).
Petruziello y cols. (13) estudiaron en total 18 pacientes divididos en dos grupos de pacientes: un grupo con exenteración total y uno con exenteración parcial (que incluyó exenteración anterior y posterior). Los desenlaces fueron reportados de acuerdo a la clasificación de Clavien-Dindo (único estudio que los reportó en dicha escala).
El análisis para pacientes con cáncer de cuello uterino no fue desagregado, por lo que se reportaron en conjunto con pacientes de otras patologías, de la siguiente manera: dieciocho padecieron de cáncer cervical y la prevalencia de estadio IIIB fue del 55%. En dichas pacientes el 53.3% fueron tratadas con radioterapia previa. La mortalidad total (incluyendo pacientes con otras patologías) fue de 14.3% y la tasa de infección del sitio fue del 25%.
Los autores concluyeron que las infecciones postoperatorias fueron la complicación más frecuente (75%), pero no hicieron conclusiones contundentes acerca del procedimiento per se o cómo afecta la supervivencia o calidad de vida de las pacientes incluidas.
Pathiraja y cols (14) estudiaron 18 pacientes, de las cuales 12 tenían diagnóstico de cáncer de cuello uterino.
Los autores concluyeron que la exenteración pélvica como medida paliativa conlleva una morbilidad considerable y en promedio llevó a una media de 11 meses de sobrevivida (incluyendo todos los pacientes).
La serie de casos de Tanaka (15) incluyó 12 pacientes con cáncer de cuello uterino.
Dos de las pacientes tenía un adenocarcinoma estadio IVA y 10 pacientes tuvieron cáncer recurrente. Ocho de las pacientes fueron sometidas a exenteración pélvica anterior. Con una mediana de seguimiento de 22 meses,, cinco pacientes sobrevivieron sin recurrencia (el rango de seguimiento fue entre 3 y 116 meses). La supervivencia global para las 12 pacientes fue de 42.2 % y el íleo postoperatorio fue la complicación más frecuente.
Torres (17) y cols incluyeron 161 pacientes sometidas a exenteraciones pélvicas por cáncer de cuello uterino. Sin embargo, sólo incluyeron pacientes que hubieran sobrevivido al procedimiento quirúrgico. El objetivo de esta serie de casos fue el de encontrar factores pronósticos para la supervivencia después de realizada la exenteración pélvica. Únicamente se encontró una asociación positiva entre las recurrencias centrales y la sobrevida de las pacientes. Factores como radioterapia previa, edad, invasión a vejiga o recto o hidronefrosis, no fueron significativas en esta serie.
Park y cols (18) analizaron los reportes de 33 pacientes con cáncer de cuello uterino. El objetivo de los investigadores, al igual que el anterior estudio fue el de encontrar factores asociados al éxito de la exenteración pélvica.
En esta serie se encontró una tasa de morbilidad que los investigadores consideraron alta (36.3%) y una tasa de supervivencia no significativa. El análisis multivariado mostró que el tamaño del tumor >4 cm fue un predictor para recurrencia, y que la presencia de márgenes y metástasis a ganglios linfáticos fueron factores negativos para la supervivencia de las pacientes.
Dos de los estudios (16, 19) fueron estudios de seguimiento de cohorte, sin que ello significara que fuesen estudios analíticos comparativos (es decir, sólo se analizó la cohorte en cuestión, sin hacer comparación con una cohorte de control).
Yoo y cols (16) reportaron resultados para 61 pacientes con cáncer de cuello uterino. La tasa de morbilidad total fue de 44%; 16% de los pacientes tuvieron complicaciones tempranas (30 días o menos después de la exenteración pélvica), y (36%) tuvieron complicaciones tardías. La supervivencia a cinco años y el periodo libre de enfermedad fue de 56% and 49%, respectivamente.
Berek y cols (19) analizaron de forma retrospectiva una cohorte de 75 pacientes, de las cuales 16 tuvieron diagnóstico de cáncer persistente de cuello uterino. La supervivencia para las pacientes con cáncer cervical y vaginal fue de 54% a cinco años. Y la supervivencia de cáncer uterino fue de 62% a cinco años. La complicación más frecuente fue la infección del sitio quirúrgico y la fístula intestinal.
3.1.5.2.2 Comparación 2. Histerectomía radical versus no realización de procedimientos
Sólo un estudio (20) reportó una serie de casos de 33 pacientes con cáncer de cuello uterino (en total reporte incluyó 50 pacientes). Una histerectomía radical clase II o III fue realizada en 78% de los pacientes. 13% tuvieron enfermedad metastásicas posterior a la intervención y tuvieron una mediana de sobrevida de 13 meses posterior a la cirugía. 42% de las pacientes tuvieron complicaciones postoperatorias severas y 28% desarrollaron fístulas vesicovaginales o rectovaginales. Los autores calcularon una supervivencia actuarial a cinco años de 72%, pero no fue posible hacer un cálculo específico para las pacientes con cáncer de cuello uterino, debido a la falta de datos para cada una de las pacientes.
3.1.5.2.3 Comparación 3. Histerectomía simple versus no realización de procedimientos
Ninguno de los estudios de la evidencia seleccionada cubre esta intervención
3.1.5.2.4 Comparación 4. Resección de metástasis versus no realización de procedimientos
Ninguno de los estudios de la evidencia seleccionada cubre esta intervención
3.1.5.2.5 Comparación 5. Resección de metástasis versus no realización de procedimientos
Ninguno de los estudios de la evidencia seleccionada cubre esta intervención
3.1.6 De la evidencia a la recomendación
3.1.6.1 Histerectomía
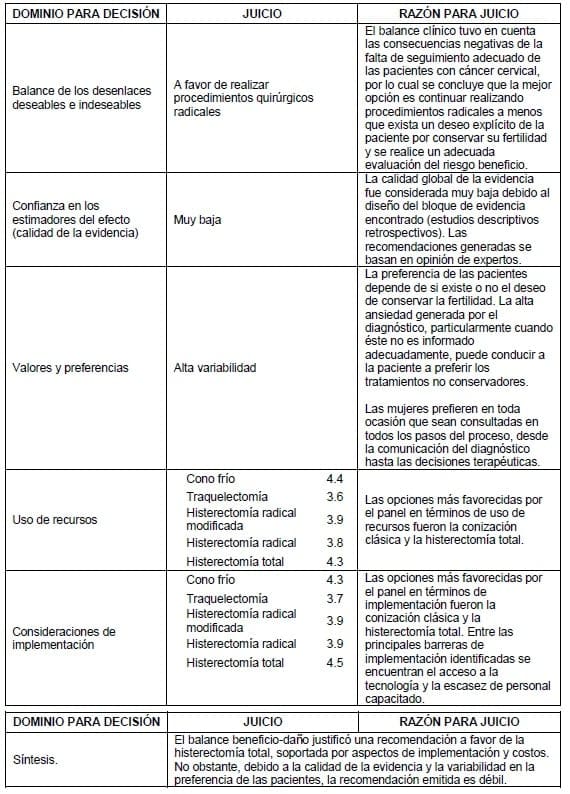
3.1.6.2 Linfadenectomía
3.1.6.3 Exenteración
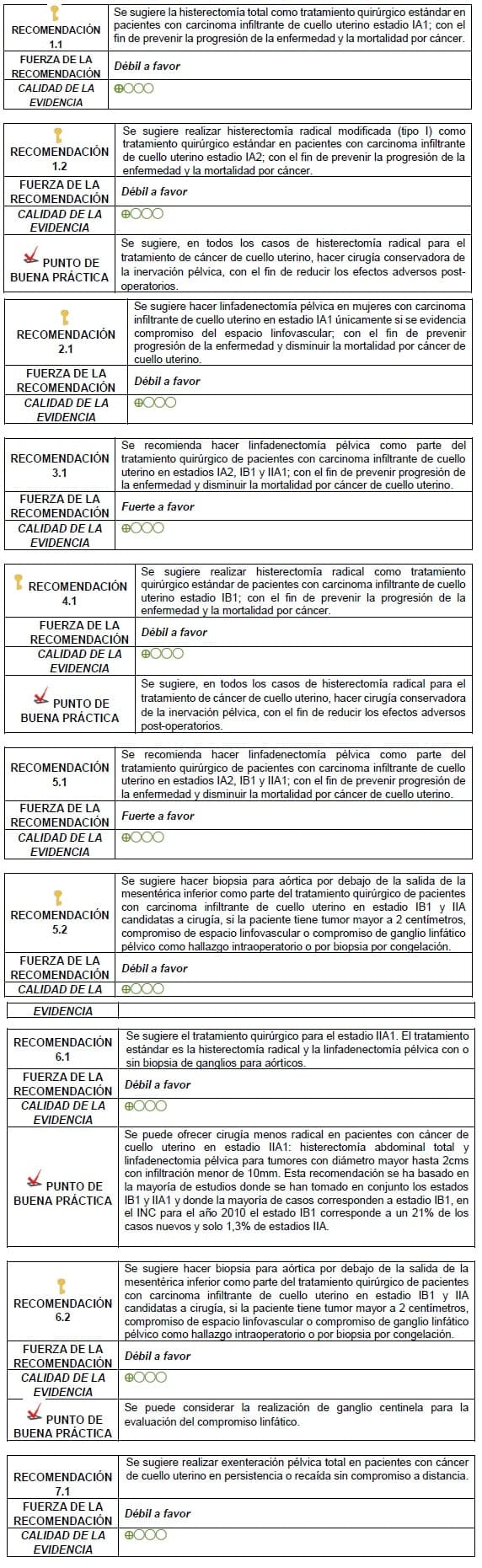
3.1.7 Recomendaciones
Referencias
- 1. Han L, Yang X-yun, Zheng A, Wang L, Chu Y-xia, Wang Y. International Journal of Gynecology and Obstetrics Systematic comparison of radical vaginal trachelectomy and radical hysterectomy in the treatment of early-stage cervical cancer. International Journal of Gynecology and Obstetrics Internet.. 2011;112(2):149–53. Available from: http://dx.doi.org/10.1016/j.ijgo.2010.08.020
- 2. Xu LI, Sun F-qing, Wang Z-hong. Radical trachelectomy versus radical hysterectomy for the treatment of early cervical cancer : a systematic review. 2011;90:1200–9.
- 3. Carter J, Sonoda Y, Baser RE, Raviv L, Chi DS, Barakat RR, et al. Gynecologic Oncology A 2-year prospective study assessing the emotional , sexual , and quality of life concerns of women undergoing radical trachelectomy versus radical hysterectomy for treatment of early-stage cervical cancer. Gynecologic Oncology Internet.. 2010;119(2):358–65. Available from: http://dx.doi.org/10.1016/j.ygyno.2010.07.016
- 4. Salete M, Gurgel C, Jose A. Microinvasive Carcinoma of the Uterine Cervix : Histological Findings on Cone Specimens Related to Residual Neoplasia on Hysterectomy. Gynecologic Oncology. 1997;440(65):437–40.
- 5. Itsukaichi M, Kurata H, Matsushita M, Watanabe M, Sekine M, Aoki Y, et al. Stage Ia1 cervical squamous cell carcinoma : conservative management after laser conization with positive margins. Gynecologic Oncology. 2003;90:387–9.
- 6. Kim WY, Chang S-joon, Chang K-hong, Yoo S-chul, Ryu H-sug. International Journal of Gynecology and Obstetrics Conservative management of stage IA1 squamous cell carcinoma of the cervix with positive resection margins after conization. International Journal of Gynecology and Obstetrics Internet.. 2010;109(2):110–2. Available from: http://dx.doi.org/10.1016/j.ijgo.2009.11.017
Bibliografía
- 7. Lecuru F, Mathevet P, Querleu D, Leblanc E, Morice P, Darai E, et al. Bilateral negative sentinel nodes accurately predict absence of lymph node metastasis in early cervical cancer: results of the SENTICOL study. J Clin Oncol. United States; 2011 May;29(13):1686–91.
- 8. Altgassen C, Hertel H, Brandstadt A, Kohler C, Durst M, Schneider A. Multicenter validation study of the sentinel lymph node concept in cervical cancer: AGO Study Group. J Clin Oncol. United States; 2008 Jun;26(18):2943–51.
- 9. Malzoni M, Tinelli R, Cosentino F, Fusco A, Malzoni C. Total laparoscopic radical hysterectomy versus abdominal radical hysterectomy with lymphadenectomy in patients with early cervical cancer: our experience. Ann Surg Oncol. United States; 2009 May;16(5):1316–23.
- 10. Kara PP, Ayhan A, Caner B, Gultekin M, Ugur O, Bozkurt MF, et al. Sentinel lymph node detection in early stage cervical cancer: a prospective study comparing preoperative lymphoscintigraphy, intraoperative gamma probe, and blue dye. Ann Nucl Med. Japan; 2008 Jul;22(6):487–94.
- 11. Lv X, Chen L, Yu H, Zhang X, Yan D. Intra-operative frozen section analysis of common iliac lymph nodes in patients with stage IB1 and IIA1 cervical cancer. Arch Gynecol Obstet. Germany; 2012 Mar;285(3):811–6.
- 12. Fujimoto A, Kawana K, Tsuruga T, Hasumi Y, Horie K, Kino N, et al. Prognostic factors for high-risk cervical cancer cases with squamous cell carcinoma; comparison between radical hysterectomy with and without para-aortic lymphadenectomy. Int J Gynecol Cancer Internet.. A. Fujimoto, Obstetrics and Gynecology, University of Tokyo, Bunkyo-ku, Japan; 2012;22:E608. Available from: http://www.embase.com/search/results?subaction=viewrecord&from=export&id=L71174004
Fuentes
- 13 Petruzziello A, Kondo W, Hatschback SB, Guerreiro JA, Filho FP, Vendrame C, et al. Surgical results of pelvic exenteration in the treatment of gynecologic cancer. World J Surg Oncol 2014;12:279.
- 14 Pathiraja P, Sandhu H, Instone M, Haldar K, Kehoe S. Should pelvic exenteration for symptomatic relief in gynaecology malignancies be offered? Arch Gynecol Obstet 2014 Mar;289(3):657-62.
- 15 Tanaka S, Nagase S, Kaiho-Sakuma M, Nagai T, Kurosawa H, Toyoshima M, et al. Clinical outcome of pelvic exenteration in patients with advanced or recurrent uterine cervical cancer. Int J Clin Oncol 2014 Feb;19(1):133-8.
- 16 Yoo HJ, Lim MC, Seo SS, Kang S, Yoo CW, Kim JY, et al. Pelvic exenteration for recurrent cervical cancer: ten-year experience at National Cancer Center in Korea. J Gynecol Oncol 2012 Oct;23(4):242-50.
- 17 Torres-Lobaton A, Lara-Gutierrez C, Torres-Rojo A, Roman-Bassaure E, Posada JC, Morales-Palomares MA, et al. [Pelvic exenterations for cervical cancer (prognosis factors)]. Ginecol Obstet Mex 2010 Nov;78(11):598-604.
- 18 Park JY, Choi HJ, Jeong SY, Chung J, Park JK, Park SY. The role of pelvic exenteration and reconstruction for treatment of advanced or recurrent gynecologic malignancies: Analysis of risk factors predicting recurrence and survival. J Surg Oncol 2007 Dec 1;96(7):560-8.
- 19 Berek JS, Howe C, Lagasse LD, Hacker NF. Pelvic exenteration for recurrent gynecologic malignancy: survival and morbidity analysis of the 45-year experience at UCLA. Gynecol Oncol 2005 Oct;99(1):153-9.
- 20 Coleman RL, Keeney ED, Freedman RS, Burke TW, Eifel PJ, Rutledge FN. Radical hysterectomy for recurrent carcinoma of the uterine cervix after radiotherapy. Gynecol Oncol 1994 Oct;55(1):29-35.