3.3 Cirugía conservadora de la fertilidad
9. ¿Cuáles son las indicaciones de cirugía conservadora de fertilidad en el manejo de las mujeres con carcinoma infiltrante de cuello uterino?
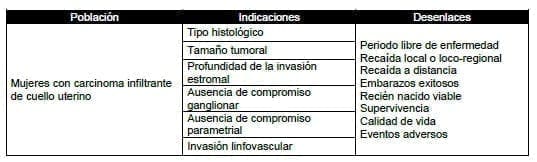
10. ¿Cuál es la técnica y abordaje quirúrgicos indicados (conización, traquelectomía, linfadenectomía) para realizar cirugía conservadora de fertilidad en el manejo de las mujeres con carcinoma infiltrante de cuello uterino?

3.3.1 Introducción
El cáncer de cuello uterino es el más frecuentemente diagnosticado durante el embarazo, se han reportado tasas que oscilan entre 1 a 12 por 10000 embarazos. Del total de citologías reportadas como anormales, aproximadamente el 5% a 8% corresponden a mujeres embarazadas. Varios estudios reportan que de las displasias diagnosticadas durante el embarazo, un 10% a 70% regresan, un 25 a 47% progresan, un 3% a 30% progresan y entre 2% a 11% progresan a carcinoma invasivo en el postparto (1-3).
La recomendación estándar para el tratamiento de pacientes con etapa temprana de cáncer cervical (estadios IA2-IB1) es la histerectomía radical o, para las mujeres interesadas en la preservación de la fertilidad, traquelectomía radical (1).
En 1994, Dargent et al. fueron los primeros en informar sobre la utilidad de traquelectomía radical vaginal (TRV) con linfadenectomía laparoscópica para el tratamiento del cáncer de cuello uterino en etapa temprana (2). Desde entonces, se han reportado más de 900 casos de TRV, estableciendo los resultados obstétricos y oncológicos de este procedimiento (3-11). Traquelectomía radical también se puede hacer totalmente por vía laparoscópica (12,13) o por abordaje robótico (14-16), pero para estos enfoques, el número de casos reportados es baja y los períodos de seguimiento son demasiado cortos para permitir conclusiones con respecto a los procedimientos en términos de seguridad.
En 1997, Smith et al. publicó el primer informe de traquelectomía abdominal radical (TAR) (17). Desde entonces, varios autores han informado sobre la seguridad y la viabilidad de este procedimiento (16,18-45). Las ventajas de la técnica incluyen la reproducibilidad de la técnica, el hecho de que el procedimiento se puede realizar sin formación en cirugía vaginal radical y no requiere equipo laparoscópico, y la resección parametrial más amplia que se puede lograr con traquelectomía radical abdominal.
3.3.2 Resumen de la evidencia
Se realizó una estrategia de búsqueda de la literatura con el propósito de obtener revisiones sistemáticas o metanálisis que evaluaran procedimientos de cirugía conservadora para opción de fertilización con lesión neoplásica estadio local sin signos de infiltración ganglionar.
Se identificaron tres revisiones sistematicas de la literatura: la primera publicada por M Kyrgiou y cols en el año 2006, que buscó evaluar las diferentes intervenciones quirúrgicas locales para cáncer intraepitelial y cáncer temprano. Ésta revisión fue calificada de alta calidad, incluyendo 27 estudios, todos ellos fueron cohortes historicas; 7 estudios evaluaron conización con láser y 10 evaluaron conización con bisturí frío. Cuatro de los estudios evaluaron la conización con bisturí frío (46-49) y uno la conización con láser (50) utilizado auto-controles y comparó los resultados de las mismas mujeres antes y después del tratamiento. Un estudio utilizó controles emparejados por edad y la paridad entre el intervalo pre-láser de las mismas mujeres seleccionadas (51).
La segunda revisión sistemática fue publicada por René Pareja y cols 2013 fue calificada de baja calidad. Se incluyeron 29 artículos para esta revisión, 12 informes de series de casos, que incluyó un total de 460 pacientes, y 17 informes de casos que incluyó a 25 pacientes. Por lo tanto, esta revisión incluye información sobre 485 pacientes que se sometieron a traquelectomía radical abdominal. La tercera revisión por George Koliopoulos y cols en el año 2004 no es sistemática, pero realizó una revision exhaustiva de la literatura, fue calificada como de baja calidad. Este estudio incluyó series de caso que evaluaban la traquelectomía vaginal y abdominal en estadio IA1 y IB1.
3.3.3 Resumen de resultados: mejor procedimiento para conservación de fertilidad
Debido al diseño de los estudios incluidos se elaboraron tablas GRADE para la evaluación de conización únicamente.
3.3.3.1 Comparación 1: Conización con laser.
Revisión sistemática M Kyrgiou y Cols 2006 (52). Para conización con láser, todas las estimaciones combinadas de riesgo relativo fueron superiores a la unidad, pero nunca alcanzaron significación estadística. Sin embargo, la asociación entre la conización con láser y parto prematuro fue marginalmente no significativa. Se observó heterogeneidad significativa entre estudios en los estudios que evaluaron conización con láser, que fue debido a un estudio en conflicto. La exclusión de este estudio señalado redujo la heterogeneidad y dio lugar a un efecto significativo (RR 1.91; IC del 95%: 1.03-3.55). Las razones de estos resultados no son claras y podrían posiblemente ser causadas por el diseño del estudio mencionado.
3.3.3.2 Comparación 2: Conización con bisturí frío
Revisión sistemática M Kyrgiou y Cols 2006 (52). Para conización con bisturí frío se evaluaron dos desenlaces: parto pretérmino y bajo peso al nacer. En ambos desenalces se tuvo una relación de riesgo para la intervención. Para parto pretérmino se incluyeron 8 estudios con un RR de 2.59 IC 95% (1.80-3.72). Para bajo peso al nacer se incluyeron 4 estudios, todos con estimadores de riesgo marginales. Se estimó un RR ponderado de 2.53 IC 95% (1.19-5.36)
3.3.3.3 Comparación 3: Traquelectomía radical abdominal
Revisión sistemática René Pareja y Cols 2013 (53). Se incluyeron 29 artículos, 12 fueron informes de series de casos que incluyeron un total de 460 pacientes, y 17 informes de reporte de caso que incluyeron a 25 pacientes, sumando en total 485 pacientes. Las edades oscilaron 6-44 años. El escenario más común fue el estadio IB1 (331/464, 71%), y el subtipo histológico más frecuente fue el carcinoma de células escamosas (330/470; 70%).
Los tiempos operatorios variaron desde 110 hasta 586 min. La pérdida de sangre osciló desde 50 hasta 5568 ml. Se reportaron tres complicaciones intraoperatorias. Cuarenta y siete pacientes (10%) tuvieron conversión a histerectomía radical. Ciento cincuenta y cinco pacientes (35%) tuvieron una complicación postoperatoria. La complicación postoperatoria más frecuente fue la estenosis cervical (n=42; 9,5%). El tiempo medio de seguimiento fue de 31,6 meses (rango, 1-124). Dieciséis pacientes (3,8%) tuvieron recurrencia de la enfermedad. Dos pacientes (0,4%) murieron de la enfermedad. Un total de 413 pacientes (85%) fueron capaces de mantener su fertilidad. Un total de 113 pacientes (38%) intentó quedar embarazada, y 67 de ellas (59,3%) fueron capaces de concebir.
3.3.4 Resumen de resultados: indicaciones de cirugía conservadora de fertilidad
(Lea También: Quimioterapia en el Manejo de las Mujeres con Carcinoma Infiltrante de Cuello Uterino)
Ante la ausencia de estudios con comparación de subgrupos que compararan el pronóstico de la cirugía conservadora de la fertilidad según las características planteadas en la pregunta PICO, se usaron los criterios de inclusión de los estudios que respondieron la pregunta sobre procedimiento más adecuado con el fin de orientar de forma indirecta las indicaciones para la cirugía conservadora de fertilidad.
Para dar respuesta a esta pregunta se seleccionaron 25 de los 29 estudios de la revisión sistemática de René Pareja et al (53) debido a la calidad de los datos reportados y el cumplimiento de las siguientes condiciones: 1) Que reportaran los criterios de elegibilidad para realizar algún procedimiento quirúrgico conservador para fertilidad en mujeres con cáncer de cuello uterino y 2) Presentación de desenlaces obstétricos y propios de la evolución del cáncer de cuello uterino.
Debido al diseño de los estudios incluidos no se elaboraron tablas GRADE para la evaluación de los criterios de realización de procedimientos quirúrgicos de conservación para fertilidad dado que todos los estudios incluidos en fueron series de casos y reportes de caso.
3.3.4.1 Criterio 1. El deseo de preservar la fertilidad
De los 23 estudios incluidos en la revisión sistemática todos los estudios incluyeron este criterio sine qua non para poder tomar la decisión de realizar cualquier procedimiento quirúrgico para el manejo de cáncer de cuello uterino con preservación de la fertilidad.
3.3.4.2 Criterio 2. La no existencia de evidencia clínica de perjudicar la supervivencia
Todos los estudios incluidos recomendaron y utilizaron este criterio para tomar la decisión de realizar procedimiento quirúrgico de conservación.
3.3.4.3 Criterio 3. FIGO estadios IA2 y IB
14 estudios de los 25 incluidos en esta revisión incluyeron pacientes en estadios tempranos IA1 para el estudio de las diferentes intervenciones direccionadas a conservar la fertilidad en mujeres con cáncer de cuello uterino. Todos los estudios incluyeron mujeres con cáncer de cuello uterino en estadios IA2 y IB, además de ello, ningún estudio incluyó pacientes con estadios de cáncer de cuello uterino avanzado o con compromiso ganglionar a distancia.
3.3.4.4 Criterio 4. Tamaño de la lesión tumoral < 2 cm
Seis estudios no reportaron el tamaño tumoral presentado por las pacientes incluidas por el estudio, cuatro estudios incluyeron pacientes que presentaban tamaños tumorales <2 cm y > 2 cm, (26-28, 30); para estos estudios se presentaron desenlaces gineco-obstétricos, de preservación de la fertilidad y de desenlaces relacionados a la evolución del cáncer similares a los presentados en los estudios que incluyeron solo mujeres con diámetros tumorales < 2 cm. Sin embargo en este último grupo se presentaron mejores resultados para número de nacimientos a término y probablemente menor infiltración ganglionar regional y a distancia.
Criterio 5. No existe evidencia de compromiso ganglionar pélvico (metástasis)
Todos los 25 estudios incluidos propusieron este criterio para la decisión de realizar procedimientos quirúrgicos conservadores.
3.3.4.5 Criterio 6. Ausencia de compromiso del espacio linfo vascular
Seis estudios no reportaron dicho criterio para la elección de cirugía conservadora para mujeres con cáncer de cuello uterino. 8 de los 17 estudios incluidos reportaron mejores desenlaces en fertilidad en las pacientes que no reportaron presentar compromiso linfo vascular. Nishio 2009 reportó un compromiso linfo vascular elevado seguramente por el número de mujeres incluidas con estadios de cáncer IB. Asimismo, este estudio reportó desenlaces desfavorables para los desenlaces de la progresión de la enfermedad tumoral.
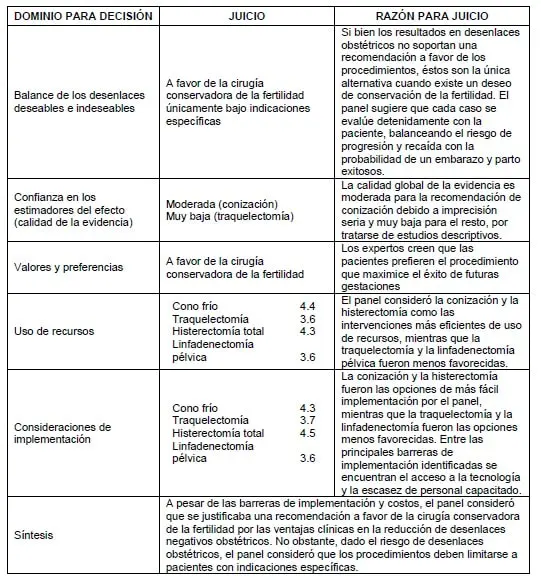
3.3.5 De la evidencia a la recomendación
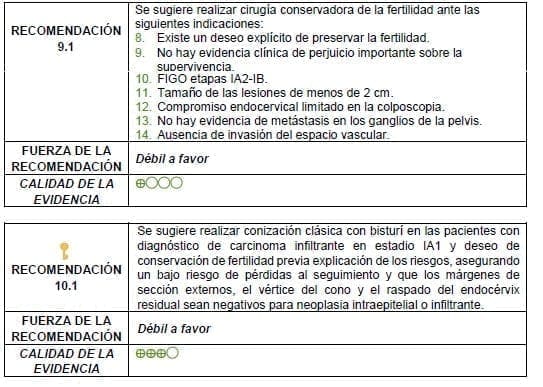
3.3.6 Recomendaciones
Detalles de la recomendación
El panel sugiere que los procedimientos con radiofrecuencia tipo LEEP o LLETZ, no son garantía de resección completa de la lesión, por lo que se debe complementar con un cono clásico en las pacientes con deseo de fertilidad. En caso de no lograrse márgenes, vértice y raspado endocervical negativos, la paciente debe ser evaluada por una junta multidisciplinaria para considerar reconización o traquelectomía.

Necesidades de investigación
Se requieren estudios pronósticos que evalúen los desenlaces oncológicos y obstétricos de las pacientes tratadas en nuestro medio con las diferentes técnicas de conservación de fertilidad.
Referencias
-
1. National Comprehensive Cancer Network. Cervical cancer. NCCN clinical practice guidelines in oncology; 2012 .
-
2. Dargent D, Brun JL, Roy M, Remy I. Pregnancies following radical trachelectomy for invasive cervical cancer. Gynecol Oncol 1994;52:105.
-
3. Burnett AF, Roman LD, O’Meara AT, Morrow CP. Radical vaginal trachelectomy and pelvic lymphadenectomy for preservation of fertility in early cervical carcinoma. Gynecol Oncol 2003;88:419–23.
-
4. Schlaerth JB, Spirtos NM, Schlaerth AC. Radical trachelectomy and pelvic lymphadenectomy with uterine preservation in the treatment of cervical cancer. Am J Obstet Gynecol 2003;188:29–34.
-
5. Covens A. Preserving fertility in early cervical Ca with radical trachelectomy. Contemp Ob/Gyn 2003;2:46–66.
-
6. Sonoda Y, Chi DS, Carter J, Barakat RR, Abu-Rustum NR. Initial experience with Dargent’s operation: the radical vaginal trachelectomy. Gynecol Oncol 2008;108: 214–9.
-
7. Shepherd JH. Challenging dogma: radical conservation surgery for early stage cervical cancer in order to retain fertility. Ann R Coll Surg Engl 2009;91:181–7.
-
8. Plante M, Gregoire J, Renaud MC, Roy M. The vaginal radical trachelectomy: an update of a series of 125 cases and 106 pregnancies. Gynecol Oncol 2011;121:290–7.
-
9. Lanowska M, Mangler M, Spek A, Grittner U, Hasenbein K, Chiantera V, et al. Radical vaginal trachelectomy (RVT) combined with laparoscopic lymphadenectomy: prospective study of 225 patients with early-stage cervical cancer. Int J Gynecol Cancer 2011;21:1458–64.
-
10. Speiser D, Mangler M, Kohler C, Hasenbein K, Hertel H, Chiantera V, et al. Fertility outcome after radical vaginal trachelectomy: a prospective study of 212 patients. Int J Gynecol Cancer 2011;21:1635–9.
-
11. Marchiole P, Benchaib M, Buenerd A, Lazlo E, Dargent D, Mathevet P. Oncological safety of laparoscopic-assisted vaginal radical trachelectomy (LARVT or Dargent’s operation): a comparative study with laparoscopic-assisted vaginal radical hys- terectomy (LARVH). Gynecol Oncol 2007;106:132–41.
-
12. Kim JH, Park JY, Kim DY, Kim YM, Kim YT, Nam JH. Fertility-sparing laparoscopic radical trachelectomy for young women with early stage cervical cancer. BJOG 2010;117:340–7.
-
13. Rendon GJ, Ramirez PT, Frumovitz M, Schmeler KM, Pareja R. Laparoscopic radical trachelectomy. JSLS 2012;16:503–7.
-
14. Persson J, Kannisto P, Bossmar T. Robot-assisted abdominal laparoscopic radical trachelectomy. Gynecol Oncol 2008;111:564–7.
-
15. Ramirez PT, Schmeler KM, Malpica A, Soliman PT. Safety and feasibility of robotic radical trachelectomy in patients with early-stage cervical cancer. Gynecol Oncol 2010;116:512–5.
-
16. Nick AM, Frumovitz MM, Soliman PT, Schmeler KM, Ramirez PT. Fertility sparing surgery for treatment of early-stage cervical cancer: open vs robotic radical trachelectomy. Gynecol Oncol 2012;124:276–80.
-
17. Smith JR, Boyle DC, Corless DJ, Ungar L, Lawson AD, Del Priore G, et al. Abdominal radical trachelectomy: a new surgical technique for the conservative manage- ment of cervical carcinoma. Br J Obstet Gynaecol 1997;104:1196–200.
-
18. Ungar L, Palfalvi L, Hogg R, Siklos P, Boyle DC, Del Priore G, et al. Abdominal radical trachelectomy: a fertility-preserving option for women with early cervical cancer. BJOG 2005;112:366–9.
-
19. Abu-Rustum NR, Neubauer N, Sonoda Y, Park KJ, Gemignani M, Alektiar KM, et al. Surgical and pathologic outcomes of fertility-sparing radical abdominal trachelec- tomy for FIGO stage IB1 cervical cancer. Gynecol Oncol 2008;111:261–4.
-
20. Pareja FR, Ramirez PT, Borrero FM, Angel CG. Abdominal radical trachelectomy for invasive cervical cancer: a case series and literature review. Gynecol Oncol 2008;111:555–60.
-
21. Nishio H, Fujii T, Kameyama K, Susumu N, Nakamura M, Iwata T, et al. Abdominal radical trachelectomy as a fertility-sparing procedure in women with early-stage cervical cancer in a series of 61 women. Gynecol Oncol 2009;115:51–5.
-
22. Cibula D, Slama J, Svarovsky J, Fischerova D, Freitag P, Zikan M, et al. Abdominal radical trachelectomy in fertility-sparing treatment of early-stage cervical cancer. Int J Gynecol Cancer 2009;19:1407–11.
-
23. Olawaiye A, Del Carmen M, Tambouret R, Goodman A, Fuller A, Duska LR. Abdom- inal radical trachelectomy: success and pitfalls in a general gynecologic oncology practice. Gynecol Oncol 2009;112:506–10.
-
24. Jeremic K, Petkovic S, Stefanovic A, Stojnic J, Maksimovic M, Likic I, et al. Radical abdominal trachelectomy in managing early cervical invasion. Eur J Gynaecol Oncol 2009;30:309–12.
-
25. Yao T, Mo S, Lin Z. The functional reconstruction of fertility-sparing radical ab- dominal trachelectomy for early stage cervical carcinoma. Eur J Obstet Gynecol Reprod Biol 2010;151:77–81.
-
26. Du XL, Sheng XG, Jiang T, Li QS, Yu H, Pan CX, et al. Sentinel lymph node biopsy as guidance for radical trachelectomy in young patients with early stage cervical cancer. BMC Cancer 2011;11:157.
-
27. Li J, Li Z, Wang H, Zang R, Zhou Y, Ju X, et al. Radical abdominal trachelectomy for cervical malignancies: surgical, oncological and fertility outcomes in 62 patients. Gynecol Oncol 2011;121:565–70.
-
28. Saso S, Ghaem-Maghami S, Chatterjee J, Naji O, Farthing A, Mason P, et al. Abdom- inal radical trachelectomy in West London. BJOG 2012;119:187–93.
-
29. Muraji M, Sudo T, Nakagawa E, Ueno S, Wakahashi S, Kanayama S, et al. Type II versus type III fertility-sparing abdominal radical trachelectomy for early-stage cervical cancer: a comparison of feasibility of surgical outcomes. Int J Gynecol Cancer 2012;22:479–83.
-
30. Karateke A, Cam C, Celik C, Baykal B, Tug N, Ozbasli E, et al. Radical trachelectomy in late pregnancy: is it an option? Eur J Obstet Gynecol Reprod Biol 2010;152: 112–3.
-
31. Wethington SL, Cibula D, Duska LR, Garrett L, Kim CH, Chi DS, et al. An interna- tional series on abdominal radical trachelectomy: 101 patients and 28 pregnan- cies. Int J Gynecol Cancer 2012;22:1251–7.
-
32. Rodriguez M, Guimares O, Rose PG. Radical abdominal trachelectomy and pelvic lymphadenectomy with uterine conservation and subsequent pregnancy in the treatment of early invasive cervical cancer. Am J Obstet Gynecol 2001;185:370–4.
-
33. Abu-Rustum NR, Su W, Levine DA, Boyd J, Sonoda Y, Laquaglia MP. Pediatric rad- ical abdominal trachelectomy for cervical clear cell carcinoma: a novel surgical approach. Gynecol Oncol 2005;97:296–300.
-
34. Bader AA, Tamussino KF, Moinfar F, Bjelic-Radisic V, Winter R. Isolated recurrence at the residual uterine cervix after abdominal radical trachelectomy for early cer- vical cancer. Gynecol Oncol 2005;99:785–7.
-
35. Wan XP, Yan Q, Xi XW, Cai B. Abdominal radical trachelectomy: two new surgical techniques for the conservation of uterine arteries. Int J Gynecol Cancer 2006;16: 1698–704.
-
36. Ungar L, Smith JR, Palfalvi L, Del Priore G. Abdominal radical trachelectomy during pregnancy to preserve pregnancy and fertility. Obstet Gynecol 2006;108:811–4.
-
37. Hatami M, Del Priore G, Chudnoff SG, Goldberg GL. Preserving fertility in invasive cervical adenocarcinoma by abdominal radical trachelectomy and pelvic lymph- adenectomy. Arch Iran Med 2006;9:413–6.
-
38. Matthews KS, Numnum TM, Conner MG, Barnes III M. Fertility-sparing radical ab- dominal trachelectomy for clear cell adenocarcinoma of the upper vagina: a case report. Gynecol Oncol 2007;105:820–2.
-
39. Mandic A, Novakovic P, Nincic D, Zivaljevic M, Rajovic J. Radical abdominal trach- electomy in the 19th gestation week in patients with early invasive cervical car- cinoma: case study and overview of literature. Am J Obstet Gynecol 2009;201: e6–8.
-
40. Kayton ML, Wexler LH, Lewin SN, Park KJ, La Quaglia MP, Abu-Rustum NR. Pediatric radical abdominal trachelectomy for anaplastic embryonal rhabdomyosarcoma of the uterine cervix: an alternative to radical hysterectomy. J Pediatr Surg 2009;44:862–7.
-
41. Gurney EP, Blank SV. Postpartum radical trachelectomy for IB1 squamous cell carcinoma of the cervix diagnosed in pregnancy. Am J Obstet Gynecol 2009;201: e8-10.
-
42. Dharan M. Hyaline globules in ectopic decidua in a pregnant woman with cervical squamous cell carcinoma. Diagn Cytopathol 2009;37:696–8.
-
43. Abu-Rustum NR, Tal MN, DeLair D, Shih K, Sonoda Y. Radical abdominal trachelectomy for stage IB1 cervical cancer at 15-week gestation. Gynecol Oncol 2010;116: 151–2.
-
44. Carter J, Smirnova S. A personal experience with radical abdominal trachelectomy for the conservative management of invasive cervical cancer. Aust N Z J Obstet Gynaecol 2011;51:177–82.
-
45. Enomoto T, Yoshino K, Fujita M, Miyoshi Y, Ueda Y, Koyama S, et al. A successful case of abdominal radical trachelectomy for cervical cancer during pregnancy. Eur J Obstet Gynecol Reprod Biol 2011;158:365–6.
-
46. Weber T, Obel EB. Pregnancy complications following conization of the uterine cervix (2). Acta Obstet Gynecol Scand 1979; 58: 347–51.
-
47. Buller RE, Jones HW. Pregnancy following cervical conization. Am J Obstet Gynecol 1982; 142: 506–11.
-
48. Larsson G, Grundsell H, Gullberg B, Svennerud S. Outcome of pregnancy after conization. Acta Obstet Gynecol Scand 1982; 61: 461–66.
-
49. Praest J. Conizatio cervicis uteri. Ugeskrift For Laeger 1979; 51: 3509–11.
-
50. Sagot P, Caroit Y, Winer N, Lopez P, Boog G. Obstetrical prognosis for carbon dioxide laser conisation of the uterine cervix. Eur J Obstet Gynecol Reprod Biol 1995; 58: 53–58.
-
51. Spitzer M, Herman J, Krumholz BA, Lesser M. The fertility of women after cervical laser surgery. Obstet Gynecol 1995; 86: 504–08.
-
52. M Kyrgiou, G Koliopoulos, P Martin-Hirsch, M Arbyn, W Prendiville, E Paraskevaidis. Obstetric outcomes after conservative treatment for intraepithelial or early invasive cervical lesions: systematic review and meta-analysis. The Lancet. 2006: 367.
-
53. René Pareja, Gabriel J. Rendón, Carlos Millán Sanz-Lomana, Otto Monzón, Pedro T. Ramirez. Surgical, oncological, and obstetrical outcomes after abdominal radical trachelectomy — A systematic literature review. Gynecologic Oncology 131 (2013) 77–82