Caso 1 de neumonía eosinofílica
Mujer de 52 años, hospitalizada en Marzo de 2001. Consultó por cuadro de ocho días de evolución caracterizado por tos con escasa expectoración mucoide, fiebre, escalofrío y dolor de tipo pleurítico en hemitórax izquierdo, sin disnea.
Previamente asintomática, sin antecedentes importantes. Al examen físico se encontraba en buen estado general, sin signos de dificultad respiratoria TA: 130/80, FC:98, FR: 21, Tº 38ºC. Estertores en la base pulmonar derecha. El resto del examen no mostró alteraciones.
Se tomaron en urgencias los siguientes exámenes paraclínicos: Cuadro hemático: Leucocitos:9.700, Neutrófilos:80%, Linfocitos:17%, Monocitos:3%. Gases arteriales con FiO2 de 21% a la altura de Bogotá DC (2.600 mts): PH:7.47, PCO2:31.5 mmHg, PO2: 49.3 mmHg, HCO3:22.6 mmHg, SO2:87.
Herney Manuel Benavides MD* , Carlos Elí Martínez MD**, Rafael Acero Colmenares MD***,
Diana Palacios MD****, Francisco Mesa***** *
Internista, Fundación Santa Fe de Bogotá.
**Sección de Neumología, Jefe cuidados Intensivos, Fundación Santa Fe de Bogotá.
***Jefe sección Neumología,Fundación Santa Fe de Bogotá.
****Patóloga, profesora asistente UN.,Fundación Santa Fe de Bogotá.
*****Residente MI, Fundación Santa Fe de Bogotá.
Diagnóstico inicial de neumonía adquirida
Con estos hallazgos se realizó el diagnóstico de neumonía adquirida en la comunidad y se instauró manejo hospitalario con Levofloxacina 500mg IV día. Después de cinco días de hospitalización persisten la fiebre y el escalofrío, con hemocultivos negativos y el cuadro hemático de control reportó: Leucocitos: 10400, Neutrofilos: 77%, Linfocitos: 10%, Monocitos: 7%, Eosinófilos: 6%. Se tomó una tomografía de tórax, con el fin de estudiar diagnósticos diferenciales.
El lavado reportó Histiocitos 37%, Linfocitos 17%, Neutrofilos: 34%, Eosinófilos: 12%. Recuento celular total: 13.12 x 10 La biopsia pulmonar transbronquial mostró engrosamiento de septos alveolares, infiltrado inflamatorio mixto con abundantes eosinófilos, hallazgos compatibles con neumonía eosinofilica.
Se inicio Metilprednisolona 40 mg IV cada 8 horas, con mejoría significativa del cuadro clínico, desaparición de la fiebre en 12 horas, dándose de alta a los trece días de hospitalización. (Lea también: Prueba de ejercicio cardiopulmonar integrada)
Caso 2: neumonía eosinofílica
Mujer de 30 años, hospitalizada en Febrero de 2002 durante nueve días. Ingresó por presentar de diez días de evolución tos con esputo mucoide y disnea. Relaciona el cuadro con exposición a polvo y frío. Refiere episodios similares desde 10 meses antes del ingreso, asociados a pérdida de peso y diaforesis. Recibió ambulatoriamente múltiples ciclos de antibiótico y simpaticomiméticos inhalados.
Al examen físico se encontraba hemodinámicamente estable con frecuencia cardiaca 80 por minuto, respiratoria 22 por minuto, afebril; como hallazgos positivos se auscultaban sibilancias diseminadas, sin estertores ni signos de consolidación.
Exámenes paraclínicos
En urgencias se practicaron los siguientes exámenes paraclínicos: Cuadro hematico con Leucocitos: 9570, Hemoglobina: 14.7, Neutrófilos: 49%, Linfocitos: 22%, Monocitos: 10%, Eosinófilos: 18% Basófilos:1 %.
Gases arteriales con FiO2 de 21% y a la altura de Bogotá DC (2.600 mts): PH:7.41, PCO2: 31 mmHg, PO2:47 mmHg, HCO3:20.3 mmHg, SO2:83.7%.
Por los hallazgos clínicos y paraclínicos, además de los síntomas crónicos y persistentes previos al ingreso, se sospechó una enfermedad pulmonar crónica. Se realizó estudio mediante tomografía de tórax.

Figura 5. Tomografía donde se observan infiltrados de ocupación alveolar, los cuales comprometen principalmente la língula.
Al tercer día de hospitalización se realizó fibrobroncoscopia que mostró ramas lobares y segmentarias bilaterales con edema, eritema y leve disminución del calibre, sin lesiones endobronquiales.
El lavado bronco alveolar reportó: Histiocitos: 35%, Linfocitos: 3% Neutrófilos: 32% , Eosinófilos:30%, Recuento celular total: 2.35 x 10; los cultivos fueron negativos para bacterias, micobacterias y hongos.
La biopsia transbronquial mostró un infiltrado inflamatorio en parches, con engrosamiento septal, presencia de abundante eosinófilos y en menor cantidad neutrófilos, linfocitos y plasmocitos. Sin necrosis, neoplasia ni formación de granulomas. Se informó como una neumonía eosinofílica.
Además, se adicionó al manejo antibiótico inicial, Metilprednisolona 40 mg IV cada 8 horas, con posterior mejoría del cuadro clínico, disminución de la disnea y la tos.
Se complementaron los estudios con niveles de inmunoglobulina E: 183.6 UI/L (VN: 0.5 – 120), Anticuerpos antinucleares: 1:320, ANCAS: negativos. No se encontró translocación BCR-ABL en sangre periférica.
Dos meses después de su egreso se realizó una tomografía de control en la cual se evidenció resolución de los infiltrados. Sin embargo, al disminuir los esteroides se observó en una nueva tomografía, reaparición de infiltrados (Ver figura Nº6), por lo cual se prescribieron corticoides crónicamente y se diagnostico una neumonía eosinofílica crónica.

Figura 6. Tomografía con focos predominantemente periféricos subpleurales sin distribución segmentaria. Infiltrados mixtos en segmento medial de lóbulo medio.
Ha sido hospitalizada nuevamente en dos ocasiones, a los nueve y diez meses del episodio inicial, con diagnóstico de crisis asmática, por lo cual se adicionó al diagnóstico de neumonía eosinofílica crónica, el de asma moderada persistente. En su última consulta en marzo de 2003 se encontraba asintomática y el control imagenológico con tomografía de alta resolución mostró nuevamente resolución de los infiltrados.
Caso 3: informe sobre neumonía eosinofílica
Hombre de 43 años, hospitalizado en Enero de 2002 durante diez días. Tiene antecedente de leucemia mieloide crónica, diagnosticada un mes y medio antes del ingreso, en tratamiento con Imatinib 400 mg al día y Meticortén el cual suspendió recientemente.
Consultó a urgencias por cuadro de una semana de evolución con malestar general, dolor abdominal tipo picada de predominio nocturno, de corta duración, fiebre cuantificada en 40º, un episodio de vómito y ausencia de síntomas respiratorios.
Al examen físico de ingreso se observaba en buen estado general, con TA: 130/70, FC: 95, FR:19, T: 37º; como hallazgos positivos presentaba lesiones petequiales en paladar, examen cardiaco y pulmonar sin alteraciones, esplenomegalia sin hepatomegalia.
Exámenes de ingreso
Los exámenes tomados al ingreso reportaron un cuadro hemático con 54.600 leucocitos, hemoglobina: 7,6, Neutrófilos:8%, Linfocitos:5%, Monocitos: 3%, Basófilos:2%, Eosinófilos:82%, Plaquetas:44.900, Función hepática y renal normales.
La radiografía de tórax del ingreso mostró opacidades lineales transversales en ambas bases pulmonares, indicativas de atelectasias subsegmentarias.
Se hospitalizó como un síndrome febril a estudio,en paciente inmunocomprometido, en manejo con Vancomicina, Cefepime, Meticorten e Imatinib.
Se complementaron sus estudios investigando infructuosamente la causa de fiebre y dolor abdominal. Los hemocultivos y urocultivo fueron negativos.
Al tercer día de hospitalización presentó como complicación, dificultad respiratoria progresiva, asociada a edema de miembros inferiores y tendencia a la hipotensión, razón por la cual se traslada a cuidados intensivos.
Se tomó una nueva radiografía de tórax, en la cual se evidenciaron infiltrados de patrón mixto con mayor compromiso en la base derecha donde existía predominio alveolar, con broncograma aéreo. Los gases arteriales mostraron con FiO2 de 28% PH: 7.48, PCO2: 28.3mmHg, PO2: 45mmHg, HCO3: 18mmHg, SO2: 85%.
Se interpretó inicialmente como edema pulmonar vs neumonía de causa no clara o infiltración linfangítica. Se realizó fibrobroncoscopia que muestra vías aéreas sanas.
En el lavado bronco alveolar el material obtenido por citocentrifugado reportó células bronquiales de aspecto reactivo, acompañadas de numerosos macrófagos. Recuento celular con histiocitos: 64%, linfocitos:3%, neutrófilos:15%, Eosinófilos:18%. Total de células: 3 x 10.
Con estos hallazgos se inició manejo con un pulso de Metilprednisolona 150 mg IV, después de lo cual evoluciona hacia la mejoría con desaparición de la fiebre en 24 horas, auscultación pulmonar normal, mejoría de los índices de transferencia de oxigeno y gran mejoría en la radiografía de tórax.
Caso 4 de neumonía eosinofílica
Hombre de 40 años, hospitalizado en Abril de 2003 durante diez días quien consulta por cuatro días de evolución con dolor torácico tipo picada, retroesternal no irradiado, pleurítico, asociado a disnea que aumenta progresivamente hasta instaurarse en reposo. Presentó además fiebre cuantificada en 39ºC, odinofagia, tos no productiva y artralgias.
Como antecedentes importantes solo encontramos tabaquismo y exposición a criadero de codornices en los 3 días anteriores.
Al examen físico de ingreso se encontraba en regular estado general, con signos de dificultad respiratoria. TA: 114/52, FC: 80, FR:30º, t:38ºC. Como hallazgos positivos se auscultó disminución generalizada de los ruidos respiratorios y estertores diseminados.
Exámenes paraclínicos
En urgencias se procesaron los siguientes paraclinicos: Cuadro hemático con 15100 Leucocitos, Hemoglobina:13.6 gr/dl, Hcto 40.8, Neutrófilos:80%, Linfocitos:11%, Monocitos:5%, Bandas:4%, Plaquetas: 275.000. Creatinina: 1.32 mg/dl, electrolitos normales.
Los gases arteriales mostraron con una FiO2 de 28% PH:7.424 PCO2:29.9mmHg,PO2:57.2mmHg, HCO3:19.2mmHg SO2:85%. Los controles gasimétricos siguientes no reportaron alteraciones ácido básicas importantes.

Figura 7. Radiografía de tórax tomada al ingreso, en comparación con la realizada dos días después, donde se observan densidades neumónicas diseminadas, más confluentes en la periferia.
El día del ingreso se inició manejo con Moxifloxacino y Tetraciclina por el antecedente de exposición a aves. Se realizó una tomografía de tórax de alta resolución.
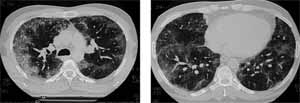
Figura 8. Tomografía de tírax de alta resolución que muestra lesión intra alveolar predominante en la periferia de todos los lóbuos pulmonares y engrosamiento intestinal.
La fibrobroncoscopia mostró una traqueobronquitis severa, pocos coágulos y sangre fresca en traquea. El lavado de lóbulo medio, hemorrágico, con Histiocitos:48%, Linfocitos 1% PMN Neutrofilos: 48%, Eosinófilos:3%, Recuento celular total: 23×10 y coloraciones Gomori, PAS, ZN negativas. No crecieron microorganismos.
La biopsia pulmonar transbronquial mostró un parénquima con engrosamiento septal por infiltrado inflamatorio de predominio crónico con eosinófilos, capilaritis y vasculitis de vasos de mediano calibre con necrosis fibrinoide e infiltrado inflamatorio discreto de la pared. Ausencia de microorganismos. El diagnóstico patológico fue el de una Neumonía eosinofilica con vasculitis. (Ver Figura 9).

Figura 9. Neumonía eosinofilica con vasculitis.
En cuidado intensivo el paciente continuó hemodinámicamente estable, con persistencia del deterioro en los índices de transferencia de oxígeno como principal problema por lo cual se inició ventilación no invasiva.
Por los hallazgos reportados en la patología se iniciaron tres pulsos de Metilprednisolona 1 gr al día y Ciclofosfamifa 1 gr en una dosis.
El estudio inmunológico reporto: ANAS negativos, C3, C4 normales, ANCAS negativos.
El paciente evolucionó después del tratamiento instaurado, lentamente hacia la mejoría, egresando con Prednisolona 30 mg día.
Caso 5: neumonía eosinofílica
Hombre de 21 años, natural y procedente de Bogota D. C. que consulta por cuadro de cinco días con rinorrea hialina, artralgias y mialgias generalizadas, con aparición dos días después de hemoptisis, picos febriles de 38.3 C, disnea y palpitaciones. Valorado inicialmente por institución de segundo nivel encontrándose hipoxémico y con cianosis central; remitiéndose a esta entidad.
Tiene como antecedente trauma mentoniano por caída de su propia altura, que amerita cierre primario bajo anestesia general inhalatoria ocho días antes de su ingreso.
Examen de ingreso
Al examen físico de ingreso se encuentra taquipneico, con aleteo nasal, tirajes supraesternales, supraclaviculares con FR:29, FC:100, TA: 120/70, T: 38.4 C , disminución de murmullo vesicular y estertores básales bilaterales a la auscultación.
Se tomó radiografía de tórax al ingreso que mostró imágenes difusas compatibles con ocupación alveolar (Ver Figura Nº 10)
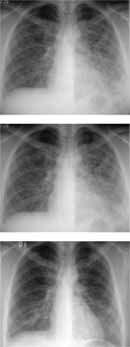
Figura 10. Se observa en la primera radiografía extensas áreas de ocupación alveolar que comprometen predominantemente el hemitórax izquierdo y zona central del hemitórax derecho, hallazgos asimétricos que van desapareciendo en la progresión del tiempo.
Se ordena TAC con protocolo para trombo embolismo pulmonar, que lo descarta. Ecocardiograma con leve a moderada dilatación ventricular derecha con hipertensión pulmonar moderada (42 mm de mercurio).
Cuadro hemático con leucocitos de 8200 y recuento diferencial normal, transaminasas séricas en niveles normales, fosfatasa alcalina, deshidrogenasa láctica, nitrógeno ureico, creatinina sérica, normales. Gases arteriales con ligera hipoxemia.
Doce horas después es llevado a fibrobroncoscopia bajo guía fluoroscópica practicándose lavado bronco alveolar, y biopsia endobronquial de lóbulo superior izquierdo y língula. Se reporta endobronquitis generalizada y escasas secreciones bronquiales; reporte de lavado bronco alveolar: histiocitos del 98%, polimorfonucleares, tipo neutrófilo del 2%. Reporte de biopsia (Figura 11).

Figura 11. Depósito de fibrina intra alveolar con organización incipiente, infiltrado inflamatorio de polimorfonucleares neutrófilos y abundantes eosinófilos en ambas áreas.
Con el anterior reporte, se reorienta el diagnóstico a neumonía eosinofilica aguda, se inician esteroides a 1mg/Kg. de peso, con mejoría de clínica remitiendo la disnea, tos, hipoxemia y mejoría radiológica en 48 horas, dándose de alta a los cinco días de hospitalización.
Existe un grupo diverso de desórdenes pulmonares que se caracterizan por la presencia de eosinófilos, aunque frecuentemente existe poca relación clínica entre estas entidades. El compromiso puede ser de las vías aéreas, del parénquima pulmonar o una mezcla de ambos.
Los síndromes eosinofílicos pulmonares se pueden sospechar de tres formas. La primera se define por la presencia de infiltrados radiológicos y eosinofilia en sangre periferica. La segunda forma de diagnosticar estas entidades es mediante una biopsia pulmonar y la tercera por medio de lavado bronco alveolar.
Los eosinófilos representan un efecto citotóxico como respuesta inmune que puede ser mediada por linfocitos T. En algunas ocasiones sin embargo los eosinófilos solo acompañan la respuesta inmune e inflingen daño pulmonar que a la postre determina la severidad de los síntomas, el curso y duración de la enfermedad.
Los desórdenes pulmonares eosinofílicos se clasifican de acuerdo con la etiología y el papel de los eosinófilos en la patogénesis. Ver tablas 1 y 2.
Tabla 1. Enfermedades eosinofilicas pulmonares
| 1. Eosinofilia pulmonar simple 2. Neumonía eosinofilica crónica 3. Neumonía eosinofilica aguda 4. Síndrome hipereosinofilico idiopático 5. Asma 6. Aspergilosis broncopulmonar alergica 7. Granulomatosis broncocéntrica 8. Síndrome de Churg Strauss 9. Infecciones parasitarias 10. Reacciones a drogas |
Tabla 2. Enfermedades pulmonares asociadas algunas veces a eosinofilia
| 1. Fibrosis pulmonar idiopática 2. Glanulomatosis de Langerhans 3. Otras enfermedades intersticiales 4. Malignidad 5. Infección por hongos 6. Misceláneos |
A continuación deascribiremos las neumonías eosinofilicas idiopaticas que ejemplificamos mediante los dos primeros casos de la serie, con diagnóstico de neumonía eosinofilica aguda y crónica respectivamente.
Neumonía eosinofilica crónica
Es un desorden raro, caracterizado por infiltrados alveolares densos focales, tos, disnea, fiebre, sibilancias, adinamia y eosinofilia en sangre periférica. Es más común en mujeres (2:1) y afecta a individuos entre los 30 y 50 años de edad, aunque todas las edades pueden verse afectadas.
La hemoptisis y el dolor torácico son raros. El compromiso extrapulmonar no es una característica relevante, pero cerca de dos terceras partes de los pacientes presentan atopia con sinusitis alérgica o rinitis.
El curso de la enfermedad es subagudo o crónico; los síntomas se desarrollan en varias semanas o meses. La falla respiratoria severa hipoxémica y la fibrosis severa son complicaciones raras. Al examen físico la auscultación es normal en 40% de los pacientes y en los restantes se pueden auscultar estertores, sibilancias o ambos. La causa de la neumonía eosinofilica crónica no es conocida.
Las radiografías de tórax muestran infiltrados alveolares densos, bilaterales y periféricos con preferencia por los lóbulos superiores. No son comunes los derrames pleurales, nódulos, cavitaciones y linfadenopatias intra torácicas.
La tomografía de alta resolución, confirma los infiltrados alveolares y de distribución periférica. El conteo de eosinófilos en sangre periférica y la proteína C reactiva, se elevan en más del 80% de pacientes durante exacerbaciones agudas y se correlaciona con la actividad de la enfermedad.
Elevación en los niveles de inmunoglobulina E sérica ocurre en 40 a 55% de los pacientes. Complejos inmunes circulantes se observan en una tercera parte de pacientes y anticuerpos antinucleares en menos del 5%.
Biopsias pulmonares
Las biopsias pulmonares muestran agregados de eosinófilos e histiocitos dentro de los espacios alveolares, intersticio y bronquíolos. También se observan abscesos eosinofilicos, cristales de Charcot Leyden, bronquiolitis obliterante y neumonía en organización focal, células plasmáticas y generalmente ausencia de vasculitis. Areas extensas de fibrosis o necrosis son infrecuentes. La biopsia pulmonar abierta rara vez es necesaria.
Los corticoesteroides constituyen la base de la terapia, con una respuesta pronta y dramática. Los síntomas mejoran en 24 a 48 horas y la radiografía de tórax se normaliza en una a tres semanas. Al retirar la terapia las recaídas ocurren en más del 80% de los pacientes; por lo cual muchas veces se requiere terapia prolongada o indefinida.
Neumonía eosinofílica aguda
Es una enfermedad febril rara, que se presenta de una forma más abrupta, de uno a siete días, con disnea, tos, fiebre, infiltrados difusos en la radiografía de tórax, hipoxemia, eosinofilia y características histológica similares a la neumonía eosinofílica crónica.
La radiografía de tórax revela infiltrados extensos mixtos, alveolares e intersticiales que pueden comprometer todos los lóbulos, asociados a derrame pleural pequeño a moderado. La causa de neumonía intersticial aguda es desconocida, pero una respuesta aguda de hipersensibilidad a antigenos inhalados no identificados es posible.
El diagnóstico se realiza usualmente por broncoscopia, con un lavado que presenta más de 25% de eosinófilos. La biopsia pulmonar abierta rara vez es necesaria.
La combinación de características clínicas, eosinofilia en el lavado bronco alveolar, crecimiento negativo de microorganismos y respuesta empírica al tratamiento con corticoesteeroides realizan el diagnóstico.
Los esteroides son altamente eficaces y la duración del tratamiento debe ser individualizada con un promedio de dos a cuatro meses, con recaídas poco frecuentes.
Se debe tener presente que la administración de esteroides previa a la realización de lavados y biopsias hace que desaparezcan los eosinófilos, haciendo más difícil el diagnóstico por patología.
Comentarios
Dada la variabilidad en el tiempo de resolución radiológica y clínica de las neumonías, resulta controversial decidir cuando iniciar estudios invasivos para la neumonía de lenta resolución o que no resuelve.
En paciente inmunocompetentes que ingresan con características clásicas de neumonía adquirida en la comunidad, la respuesta tórpida al tratamiento instaurado es el principal determinante para estudios adicionales.
Se recomiendan como estudios adicionales la tomografía de tórax y el lavado broncoalveolar con cultivos apropiados para bacterias, legionella, hongos y micobacterias; con el fin de ampliar el diagnóstico diferencial.
En el caso de las neumonías eosinofílicas el diagnóstico se realiza frecuentemente por exclusión, aunque se debe sospechar en pacientes que presenten infiltrados característicos, con eosinofilia asociados a una lenta resolución clínica y radiológica. Se confirma el diagnóstico mediante lavado broncoalveolar , biopsia transbronquial y la excelente respuesta terapéutica a los esteroides.
Bibliografía
1. James N. Allen and Bruce Davis, Eosinophilic Lung Diseases. Am. J. Respir. Crit. Care. Med. Vol 150. 1994
2. Tunay Kuru and Joseph P. Lynch. Non Resolving or Slowly Resolving Pneumonia. Clinics in Chest Medicine. Vol.20 Number 3. September. 1999.
3. Steven H. Kirtland and Richard H. Winterbauer. Slowly Resolving, Chronic and Recurrent Pneumonia. Clinics in Chest Medicine. Vol. 12 Number 2. June. 1991.
4. Thomas J. Gross, Anthony D. Chavis and Joseph P. Lynch. Noninfectious Pulmonary Diseases Masquerading as Community Acquired Pneumonia. Clinics in Chest Medicine. Vol. 12 Number 2 June 1991
5. Bain G.A., Flowers C.D. Pulmunary Eosinophilia. Eur. J. Radiol. 1996. Aug. 23 (1)
6. Dope Harman AL, Davis WB, Allen ED, Christoforidis AJ, Allen JN. Acute Eosinophilic Pneumonias. A summary of 15 cases and review of the literature. Medicine (Baltimore).Nov. 1996.
7. Spry CJF. Eosinophils. A comprehensive review and guide to the scientific and medical literature. Oxford. Oxford University Press. 1988
8. Gleich GJ, Adolphson CR. The eosinophilic leukocyte. Structure and function. Adv inmunol. 1986. 39
9. Weller PF. The immunobiology of eosinophils. N Engl. J. Med. 1991. 324. 1110-8
10. Reeder WH. Goodrich BE. Pulmunary infiltration with eosinophilia. Ann Intern Med 1952. 87
11. Crofton JW, Livingstone JL, Oswald NC, Roberts ATM. Pulmunary eosinophilia. Thorax 1952. 7
12. Umeki S. Reevaluation of eosinophilic pneumonia and its diagnostic significance. Arch Intern Med. 1992. 152
13.The BAL Cooperative Group Steering Commitee. Bronchoalveolar lavage constituents in healthy individuals, idiopathic pulmonary fibrosis and selected comparison groups. Am Rev Respir Dis. 1990; 142
14. Allen JN, Davis WB, Pacht ER. Diagnostic significance of increased bronchoalveolar lavage fluid eosinophils. Am Rev Respir Dis. 1990; 142
15. Liebow AA, Carrington CB. The eosinophilic pneumonias. Medicine. 1969; 48
16. Allen JN, Patch ER, Gadek JE,ç. Acute eosinophilic pneumonia as a reversible cause of noninfectious respiratory failure. N Engl J Med 321. 1989
17. Badesh DB, King TE, Schwarz MI. Acute eosinophilic pneumonia. A hypersensitivity phenomenon? Am Rev Respir Dis. 139; 249-252. 1989
18.Ogushi F, Azaki T, Kawano T, Yasuoka S. Content in bronchoalveolar lavage fluid obtained from patients with eosinophilic pneumonia. Chest 1987; 91
19. Carlo Grassi, Christian Brambilla, Ulrich Costable, Robert A. Stockley, Robert Naeije, Roberto Rodriguez. Pulmunary Diseases. McGraw Hill. 1999.