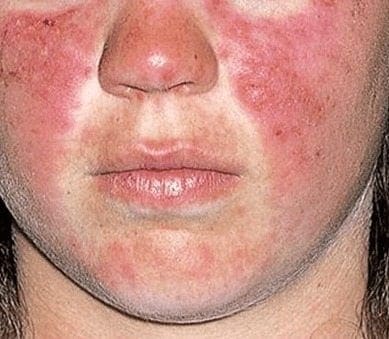
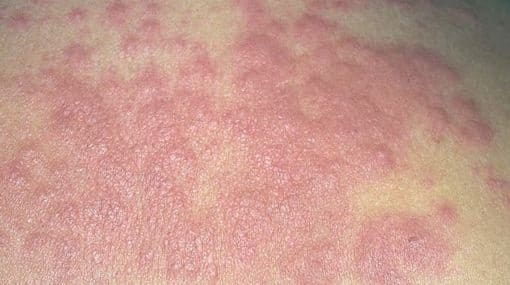
Una variante muy complicada es el síndrome antifosfolípido catastrófico, forma severa caracterizada por falla multiorgánica que afecta especialmente pulmones, riñones y aparato gastrointestinal168, 175-177, en los cuales se han utilizado la plasmaféresis como un manejo similar a la PTT, (remueve factores de agregación plaquetaria y células epiteliales activadas y adiciona con el intercambio plasmático inhibidores faltantes de adhesión plaquetaria intravascular178, la anticoagulación, uso de glucocorticoides, agentes fibrinolíticos e inmunosupresosres con azathriopina o ciclofosfamida con resultados contradictorios75, 89. Existen múltiples oclusiones vasculares que a menudo resultan en muerte, el Dx diferencial es difícil y comprende la vasculitis lúpica, la PTT y la CID entre otras. Debemos anotar que la azathriopina interactúa con la warfarina aumentando sus requerimientos179. En esta temible complicación se viene resaltando como causa de mal pronóstico el compromiso del SNC.180, si hay déficit neurológico focal con la presencia de coágulos se administra en forma aguda la heparina, teniendo la precaución si las lesiones isquémicas son mayores de 3cm al TAC o a la IMR o si es un ACV de origen cardioembólico181. Las complicaciones a nivel cerebrovascular son eminentemente trombóticas, sin vasculitis y son mediadas inmunológicamente, encontrándose muchas veces sin desorden autoinmune de base182-183.
Para uso crónico se usa la warfarina. (INR de 3). Este síndrome tiene consecuencias devastadoras en los que ocasionalmente se identifica un factor precipitante y tiene una mortalidad del 60%. Se aprecia una vasculopatía no inflamatoria generalizada oclusiva, del tipo coagulopatía diseminada en los cuales el coágulo fresco per se tiene el potencial para acelerar la trombosis por depleción de la antitrombina III, de las proteínas S y C y por activar la protombina F1 y 2 ocasionando la tormenta trombótica184. Hay casos en los que la anticoagulación agresiva con angioplastia transluminal ha dado resultados, en otros falla el tratamiento185-187. Se ha intentado de acuerdo a si el compromiso trombótico es venoso o arterial diseñar un tratamiento188-189, incluso se dice que los eventos trombóticos arteriales no justifican estudio para déficit de anticoagulantes naturales94, pero en vista de la heterogenicidad de las manifestaciones clínicas o que en algunos casos se superponen estas tendencias son poco prácticas y no hacen parte del manejo diario de estos pacientes. En pacientes con ACV isquémico asociado con el anticuerpo deben descartarse primero otras causas subyacentes y si se decide tratamiento con anticoagulación debe hacerse por un tiempo corto con un INR de 2 a 3 y luego pasar a antiagregantes plaquetarios190 los que definitivamente encuentran un lugar para su tratamiento151, otros informan utilidad de la ticlopidina y el dipiridamol105.
El síndrome se ha descrito igualmente en niños, pero es mucho mas raro, predominan las manifestaciones trombóticas vasculares y complicaciones neurológicas, se han descrito casos asociados a diferentes anticuerpos especialmente al fosfatídico y fosfatidilglicerol, se ha descrito también un síndrome antifosfolípido neonatal93, 191-192. En pacientes asintomáticos muchos clínicos experimentados recomiendan aspirina a bajas dosis como profilaxis13, 193, no hay trabajos que sustenten esta medida, especialmente en aquellos con títulos altos de anticuerpos anticardiolipina IgG. deben ser seguidos y deben recibir anticoagulación profiláctica con heparina en situaciones de alto riesgo como en cirugía; otros postulan igualmente utilizar la warfarina a bajas dosis o los antimaláricos en LES21. La hidoxicloroquina por su efecto antiplaquetario en pacientes con LES ha demostrado su utilidad como agente antitrombótico194. En el síndrome antifosfolípido primario se ha utilizado en casos de pobre tolerancia a los antiagregantes, o si están contraindicados o en combinación con éstos93, 195-196 actuando a través de modificar en las plaquetas la expresión de peptidos agonistas de la trombina conllevando a excelentes resultados terapéuticos, inhiben citoquinas derivadas de macrófagos y algunas de las células T, aumentan el ph intracitoplasmático disminuyendo el área de superficie para disponibilidad de la unión con el receptor así disminuye el colesterol y la glicemia195, 197-198. Los eventos tromboembólicos requieren hospitalización y uso de anticoagulación, en eventos arteriales se ha utilizado terapia trombolítica con streptokinasa y si hay coágulos arteriales se ha adicionado antagonistas plaquetarios como el dipiridamol o el clopidrogel o mas recientemente inhibidores de la trombina como el argatroban195, 199. Las intervenciones quirúrgicas se han reservados para casos seleccionados como en la hipertensión pulmonar inducida por el síndrome200.
Futuro: En modelos experimentales se han utilizado IL-3 recombinante, (en animales, especialmente previniendo la pérdida fetal201, antagonistas del receptor de tromboxano, estabilizadores reológicos como la pentoxyfilina198, bromocriptina, ciprofloxacin, (como inductor de la Il-3), anticuerpos anti-idiotipo, anticuerpos monoclonales Vs CD4 , anticuerpos monoclonales contra el complejo de glicoproteínas IIb/IIIa, LJP 394, micofenolato mofetil en compromiso del SNC asociado a LES202, (tolerageno de células B).151, ancrod que convierte el fibrinógeno en fibrina soluble y se ha utilizado en ACV isquémico agudo203, y los transplantes de medula ósea, con transplante autólogo de stem cell93, 204-206, en esta última modalidad se ha reservado para pacientes con manifestaciones catastróficas de LES, que no responden a terapia convencional con la esperanza de revertir el proceso y probablemente “curar la enfermedad”207. La terapia con inmunoglobulina intravenosa no solo ha demostrado resultados en el desarrollo de complicaciones obstétricas en el síndrome sino que también en modelos animales ha presentado resultados halagüeños revirtiendo las propiedades trombogénicas con disminución en los títulos de anticuerpos como el tamaño del trombo probablemente por aumentar el catabolismo circulante de la IgG o bloquear los receptores Fc-gama siendo una alternativa para cuadros agresivos como el síndrome antifosfolípido catastrófico208-210. Algunos cuestionan su utilidad211, se reconoce como una terapia menos tóxica para la madre que los glucocorticoides212. Otras indicaciones de la gamaglobulina en el síndrome incluyen las raras pero desvastadoras complicaciones a nivel pulmonar como la presencia de hemorragia alveolar difusa213-214.
Se ha informado resultados promisorios en pacientes bajo tratamiento de fertilización in vitro que no responden a heparina y aspirina, especialmente si tienen anticuerpos contra la fosfatidiletanolamina o la fosfatidilserina25, en estos casos la presencia de autoanticuerpos llegan hasta un 24% y afectan la implantación al interactuar con el sincitio y citotrofoblasto215. He tenido la oportunidad en los últimos años de adquirir experiencia con esta terapia en diversas enfermedades autoinmunes y muy recientemente atendí una paciente en UCI con Síndrome de Evans asociada a LES y Síndrome antofosfolípido con compromiso isquémico del SNC que solo respondió como terapia desesperada a la gamaglobulina humana Ig G, (intraglobin F) a razón de 2g/k.(216). Ultimamente se viene ensayando la tolerancia oral con IVIG en animales de experimentación con el síndrome con resultados bastante alentadores217-218. Muy recientemente se ha presentado un trabajo con pentasacáridos sintéticos, inhibidor selectivo indirecto del factor Xa, en el manejo de anticoagulación con sorprendentes resultados al compararlos con las heparinas tradicionales, demostrándose con el ORG31540/s1290107171 mejores efectos preventivos con menor índice de complicaciones219, lo cual nos obliga a pensar en el rediseño de una molécula descubierta hace más de 60 años, que aún sorprende a los investigadores al descubrirse que sus moléculas se expresan en muchas células y juegan un papel en ciertas enfermedades infecciosas virales que ampliarían su espectro terapéutico al igual que por la especificidad de los tejidos podrían tener acciones selectivas benéficas en algunos sin aumentar las complicaciones de sangrado en otros como en el SNC220.
Perspectivas: La evolución a largo plazo de este síndrome aun es incierta, su enfoque y mediciones objetivas de respuesta terapéutica en casos asociados a LES es difícil, especialmente en pacientes con compromiso del SNC49, 169, 221 por su génesis multifactorial y la dificultad real para precisar la causa. Esta complicación ocurrre en el 20-30% de los pacientes con LES, lo puede preceder, ser concurrente o seguir, y su presencia agrava el pronóstico del Lupus, anticoagulación con warfarina con INR cercano a 3 o mayor es lo recomendado, especialmente previene eventos trombóticos arteriales222-223. Las manifestaciones proteiformes de la enfermedad obligan a los médicos para estar alerta y reconocer aquellos casos atípicos que de no instaurarse un tratamiento adecuado tienen una evolución fatal como se ha visto en casos de Insuficiencia adrenal aguda asociada al síndrome224. En los últimos años se considera que la presencia de anticuerpos antifosfolípidos podrían jugar un papel importante en la génesis de complicaciones cardiovasculares en LUPUS lo que conllevaría mayor riesgo para enfermedad coronaria, “factor Lúpico”225-226 configurando un subgrupo de pacientes con ateroesclerosis acelerada, inflamación y dislipidemia227. Es probable que la adicción de hipolipemiantes en estos casos disminuyan el riesgo de ACV como se ha documentado en otro grupo de pacientes coronarios228 y éstos también servirían en el síndrome como se ha demostrado en estudios in vitro con la fluvastatina que inhibe la activación de células endoteliales y la producción de Il-6 al actuar sobre el mecanismo de PPAR-gama en el NF-kb como se observó en pacientes lúpicos229-232. Algunos invocan la anticoagulación con warfarina de por vida, en tanto que otros recomiendan aspirina en aquellos pacientes cuyo eventos trombóticos anteriores fueron leves y no constituían amenaza para la vida.
Otro dilema que se plantea es el enfoque terapéutico en aquellos pacientes con la presencia de autoanticuerpos y sin manifestaciones clínicas, la anticoagulación probablemente no estaría indicada, ya que sólo un 10% de pacientes con anticuerpos desarrollan eventos trombóticos233, además se discute la ausencia de manejos o guías basadas en la evidencia234. Algunos recomiendan en presencia de anticuerpos anticardiolipina y anticoagulante lúpico persistente dejar asa 75mg al día y adicionar heparina subcutánea en condiciones de riesgo como cirugías80, 98.Quedan muchos interrogantes por resolver como si los eventos trombóticos ya sean venosos o arteriales requieren la misma intensidad de anticoagulación, por cuanto tiempo se da la warfarina, es diferente el manejo en pacientes con otros factores de riesgo para trombosis?, como manejar pacientes con trombosis recurrentes a pesar de tratamientos con INR de 3-4220. Tampoco se sabe si adicionar aspirina a la heparina en una mujer embarazada sin trombosis previa mejora la evolución del feto y si la aspirina sola es la mejor medida en pacientes embarazadas con ACV asociada a anticuerpos235. No es claro si bajo la presencia de estos autoanticuerpos en pacientes con historia previa de un evento trombótico y bajo condiciones de riesgo como cirugías, uso de contracepción hormonal, factores genéticos trombofílicos asociados236, y embarazo se requiera anticoagulación plena80, 237. Como profilaxis primaria en el síndrome se utiliza empíricamente la aspirina a bajas dosis, a la espera de estudios confirmatorios234, 238. En la profilaxis secundaria está plenamente demostrado el valor de la anticoagulación, recordando que los meses siguientes al retiro de la warfarina son los más peligrosos105. En situaciones convencionales para un primer episodio de trombosis venosa profunda se está recomendando un tiempo mayor de tres meses de anticoagulación con warfarina por considerarse esta condición como una enfermedad crónica y con mayor razón después de un segundo episodio y en casos de estados hipercoagulables demostrados, (factor V de Leyden, mutación del gen de la protombina G20210A), de cáncer o de síndrome antifosfolípido anticoagulación de por vida239-242.
La incidencia anual de sangrado con anticoaugalión oscila entre 1 a 2% por año, disminuye con el tiempo y aumenta con la edad,243 y el 25% de estas hemorragias son fatales. Esta anticoagulación la dividen para pacientes de bajo, intermedio o alto riesgo y se mantiene por cuatro a seis semanas, por varios meses o de por vida de acuerdo a las circunstancias244-246. La terapia extendida anticoagulante se asocia con un riesgo de sangrado mayor de acerca de 3% por año, por eso se sugiere anticoagulación de baja intensidad con un INR de 2 o menos (diferente a la minidosis de warfarina de 1mg al día). El riesgo de una recurrencia depende de la terapia y de la intensidad de la anticoagulación. Estudios recientes revelan que en el síndrome antifosfolípidos anticoagulación con warfarina con un INR de 3.5 es relativamente seguro si se tienen precauciones247, aunque algunos invocan un INR de 2.5 en el tratamiento inicial dada la carencia de estudios comparativos prospectivos y el alto riesgo de sangrado248. La complicación letal de la trombosis venosa profunda es el TEP, el 80% de los pacientes mueren a las dos horas de la aparición de los síntomas. Quedan importantes interrogantes, mas preguntas que respuestas como la óptima intensidad de la anticoagulación, la mejor combinación del tratamiento en las embarazadas y el manejo de los pacientes asintomáticos. En el momento la anticoagulación mas que la inmunosupresión es la base cardinal del tratamiento.
Referencias
- Hughes GRV., Nigel-Harris N., Gharavi AE. The Anticardiolipin Syndrome. J Rheumatol 1986; 13: 486-489.
- Hughes GRV., Asherson RA., Khamastha MA. Antiphospholipid syndrome: linking many specialities. Ann Rheum Dis; 1989; 48: 355-356.
- Asherson RA., Khamastha MA., Ordi-Rios J., et al. The primary Antiphospholipid syndrome: major clinical and serological features. Medicine 1989; 68: 366-374.
- Khamastha MA. Hughes Syndrome: History. In Khamastha MA. Hughes Syndrome. (antiphospholipid syndrome). First Ed, Springer. London. 2000; 3-7.
- Khamastha MA, Asherson RA. Hughes Syndrome: antiphospholipid antibodies move closer to thrombosis in 1994. Br J Rheumatol 1995; 34: 493-497.
- Karuraki J., Kuwana M. Antiphospholipid syndrome. Rinsho Byori 2000; 5: 463-468.
- Hughes GRV. The Anticardiolipin syndrome. Clin Exp Rheumatol 1985; 3: 285-294.
- Hughes GRV. Connective tissue diseases and the skin. The 1983 prosses-white oration. Clin Exp Dermatol 1984; 9: 535-544.
- Hughes GRV. The Hughes syndrome. The syndrome behind the name. (otherwise know as antiphospholipid syndrome). Isr Med Ass 1999; 1: 100-103.
- Harris EN. Syndrome of the black swan. Br J Rheumatol 1987; 26: 324-326.
- Vianna JL., Khamastha MA., Ordi-Rios J., et al. Comparison of the primary and secondary antiphospholipid syndrome: a european multicenter study of 114 patients. Am J Med 1994; 96: 3-9.
- Cervera R., Asherson RA., Lie JT. Clinicopathologic correlations of the Antiphospholipid syndrome. Sem Arthritis Rheum 1995; 24: 262-272.
- Roubey RAS. Antiphospholipid antibody syndrome. In Koopman WJ. Arthritis and allied conditions. 14Ed. Lippincott Williams & Wilkins, Philadelphia 2001; 1546-1561.
- Wasserman A., Neisser A., Bruck C. fine serodiagnostic reaktion bei syphilis. Dtsch Med Wochenschr 1906; 32: 745.
- Conley CL., Hartmann RC. A hemorrhagic disorder caused by circulating anticoagulant in patients with DLE. J Lab Clin Invest 1952; 31: 621-622.
- Johanson EA., Niemi KM., Mustakallio KK. A perispheral vascular syndrome overlapping with systemic lupus erythematosus: recurrent thrombosis and hemorrhagic capillary proliferation with circulating anticiagulant and false-positive seroreaction for syphilis. Dermatologa 1977; 155: 257-263.
- Hughes GRV. Thrombosis, abortion, cerebral disease and the lupus anticoagulant. Br Med J 1983; 287: 1088-1099.
- Fortin PR., Hassis J., Neville C., et al. Risk of previou thrombosis is associated with the number of antibodies to phospholipid and phospholipid-binding proteins. Arthritis Rheum 2000; 43(suppl 9): s312: 1473.
- Myones BL, Mccurdy D. The Antiphospholipid syndrome: immunological and clinical aspect. Clinical spectrum and treatment. J Rheumatol 2000; 27: 20-28.
- Inanc M., Radway-Bright EL., Isenberg DA. B2 glicoprotein I and anti B2 glicoprotein antibody. Br J Rheumatol 1997; 36: 1247-1257.
- Petri M. Treatmen of Lupus. In clinical symposium. Special lectures. ACR. Syllabus, Waschington 1997; cap 8.
- Cabral AR., Alarcon-Segovia D. Autoantibodies in SLE. Curr Opin Rheumatol 1997; 9: 387-392.
- Shrivastava A., Dwivedi S., Aggarwal A., et al. Anticardiolipin and antiB2 glicoprotein antibodies in patients with SLE. Association with the presence of seizures. Lupus 2001; 10: 45-50.
- Rand JH., Xuan-Wu X., Andree H., et al. Antiphospholipid antibodies accelerate plasma coagulation by inhibiting annexin-V binding phospholipid: a lupus procoagulant phenomenon. Blood 1998; 92: 1652-1660.
- Meng Ch., Lockshim M. Pregnancy in Lupus. Curr Opin Rheumatol 1999; 11: 348-351.
- Rand JH. Antiphospholipid antibody syndrome. New insight on the thrombosis mechanism. Am J Med Sci 1998; 16: 142-151.
- Stone S., Khamastha MA, Poston L. Placentation, antiphospholipid syndrome and pregnancy outcome. Lupus 2001; 10: 67-74.
- Gharavi AE., Pierangeli SS, Levy RA., et al. Mechanism of pregnancy loss in antiphospholipid syndrome. Clin Obstet Gynecol 2001; 44: 11-19.
- Rand JH., Xuan-Wu X., Andree H., et al. Pregnancy loss in the Antiphospholipid syndrome. A possible thrombogenic mechanism. N Engl J Med 1997; 337: 154-160.
- Lakasing L., Bewley S., Nelson-Piercy C. The management of Antiphospholipid syndrome in pregnancy. In Khamastha MA. Hughes Syndrome ( Antiphospholipid syndrome). 1era Ed. Springer. London. 2000; 397-403.
- Bertolaccini ML., Atsumi T., Lanchbury JT., et al. Plasma tumor necrosis factor alfa levels and the 238. A promoter polymorphism in patients with Antiphospholipid syndrome. Thromb Haemost 2001; 85: 198-203.
- Olvestad A., Kanestrom A., Tegner P., et al. Anticardiolipin autoantibodies and pulmonary embolism. Scand J Rheumatol 2000; 29: 330-332.
- Wilson WA., Gharavi AE., Kuikets T., et al. International consensus statement on preliminary classification criteria for definite Antiphospholipid syndrome. Report of an international workshop. Arthritis Rheum 1999; 42: 1309-1311.
- Lockshim MD., Sammaritano LR., Schwartzman S. Validation of the Sapporo criteria for antiphospholipid syndrome. Arthritis Rheum 2000; 43: 440-443.
- Roubey RA. Update of antiphospholipid antibodies. Curr Opin Rheumatol 2000; 12: 374-378.
- Rosenbaum RB., Campbell SM, Rosembaum JT. SLE and related condition. In Rosenbaum RB. Clinical Neurology of the Rheumatic diseases. 1era Ed. Butterworth-Heinnemman, Boston 1996; 195-236.
- Rosove MH., Brewer P. Antiphospholipid Thrombosis: clinical course after the first thrombotic event en 70 patients. Ann Intern Med 1992; 117: 303-308.
- Kyrle PA., Minar E., Hirsch M., et al. High plama levels of factor VIII and the risk of recurrent venous thromboembolism. N Engl J Med 2000; 343: 457-462.
- Meyger JCM., Tekelemburg WHL., Booma B., et al. High levels of coagulation factor XI as a risk factor for venous thrombosis. N Engl J Med 2000; 342: 696-701.
- Clarke R., Darly L., Rubinsos K., et al. Hyperhomocysteinema: an independent risk factor for vascular disease. N Engl J Med 1991; 324: 449-455.
- Welch GN., Loscalzo J. Homocysteine and atherothrombosis. N Engl J Med 1998; 338: 1042-1050.
- Rosenberg RD., Aird WC. Vascular-bed specific hemostasis and hypercoagulable state. N Engl J Med 1999; 340: 1555-1564.
- Ruffait A., Aversa S., Del Ross T. Síndrome antifosfolípido asociado a cáncer de ovario: un nuevo síndrome paraneoplásico? J Rheumatol 1994; 21: 2162-2163.
- Yearbook de Reumatología 1996; Reinchlin M. 142-143.
- Higginbotham EA., Zimmerman SA., Howard TA., et al. Effects of inherited thrombophilic mutation in an adolescent with antiphospholipid syndrome and SLE. J Rheumatol 2001; 28: 370-372.
- Guzmán RA., Iglesias A., Roa G. Coexistence of vasculitis and vasculopathy in secondary Antiphospholid syndrome associated to disease of the connective tissue. Lupus 1998; 7(suppl 1): 122.
- Guzmán RA., Iglesias A., Roa G., et al. Vasculitis en el síndrome Antifosfolípido. Acta Med Colomb 1998; 23: 180-184.
- Alarcon-Segovia D., Cardiel MH., Reyes E. Antiphospholipid arterial vasculopathy. J Rheumatol 1989; 16: 762-767.
- Goldberger E., Elder RC., Schwartz RA., et al. Vasculitis in the Antiphospholipid syndrome. Arthritis Rheum 1992; 35: 569-572.
- Lie JT. Vasculopathy in the Antiphospholipid syndrome: Thrombosis or vasculitis or both. J Rheumatol 1989; 16: 712-715.
- Lie JT. Antiphospholipid syndrome. In Lie JT. Biopsy diagnosis in Rheumatic disease. 1era Ed. Igaku-Shoin. New York 1997; 115-132.
- Norden DK., Ostrow BE., Shafritz AB., et al. Vasculitis associated with Antiphospholipid syndrome. Sem Arthritis Rheum 1995; 24: 273-281.
- Caruso ., De Carolis S., Di Simeone N. Antiphospholipid antibodies in obstetric: New complexities of action. Hum Reprod Update 1999; 5 : 267-276.
- Hughes GRV. The Antiphospholipid syndrome: ten years on. Lancet 1993; 342: 341-344.
- Ginsberg JS. Management of venous Thromboembolism. N Engl J Med 1996; 335: 1816-1828.
- Hejboes H., Desiderius MD., Bradnje PM., et al. Deficiencies of coagulation-inhibiting and fibrinolytic proteins in outpatients with deep veins Thrombosis. N Engl J Med 1990; 323: 1512-1516.
- Simioni PM., Prandoni P., Lensing AWA., et al. The risk of recurrent venous thromboembolism in patients with an arg 506- Gi N mutation in the gene for factor V. N Engl J Med 1997; 336: 399-403.
- Svensson PJ., DattbacK R. Resistance to activated protein C as a basis for venous Thrombosis. N Engl J Med 1994; 330: 517-522.
- Bank KA. Hypercoagulability: A new cofactor in the protein C anticoagulant pathway. N Engl J Med 1994; 330: 566-567.
- Rosendaal FR. Risk factor for venous thrombotic disease. Thromb Haemost 1999; 82: 610-619.
- Martinelli I., Taoli E., Cetin I., et al. Mutation in coagulation factor in women with unexplained late fetal loss. N Engl J Med 2000; 343: 1015-1018.
- Kupfermine MJ., Eldas A., Steimman M., et al. Increased frequency of genetic thrombophilia in women with complication of pregnancy. N Engl J Med 1999; 340: 9-13.
- Sibai BM. Thrombophilia and adverse outcome of pregnancy. What should a clinician do. N Engl J Med 1999; 340: 50-51.
- Gerhard A., Scharf RE., Beckman MW., et al. Prothrombin and factor mutation in women with a history of thrombosis during pregnancy and the puerperium. N Engl J Med 2000; 342: 374-380.
- Greer IA. The challenge of thrombophilia in maternal-fetal medicine. N Engl J Med 2000; 342: 424-425.
- Toglia MR., Weg JG. Venous thrombosis during pregnancy. N Engl J Med 1996; 335: 108-114.
- Martinelli I., Sacchi E., Laudi G., et al. High risk of cerebral vein thrombosis in carriers of a prothrombin-gene mutation and in users of oral contraceptives. N Engl J Med 1998; 338: 1793-1797.
- Bertina RM., Rosendaal FR. Venous thrombosis. The interaction of genes and enviromental. N Engl J Med 1998; 338: 1840-1842.
- Pierangeli SS., Stewartr M., Silva LK., et al. An antiphospholipid workshop. 7TH international symposium on antiphospholipid antibodies. J Rheumatol 1998; 25: 156-160.
- Gonzales H. Diagnóstico por laboratori del síndrome de anticuerpos antifosfolípidos. Rev Colomb Reumatol 1999; 6: 184-185.
- Sammaritano LR. Update: antiphospholipid antibodies. J Clin Rheumatol 1997; 3: 270-278.
- Alarcon-Segovia D., Cabral AR. The Antiphospholipid syndrome: clinical and serological aspects. Baillieres Best Pract Res Clin Rheumatol 2000; 14: 139-150.
- Case record 18:199. N Engl J Med 1999; 340: 1900-1909.
- Roubey RAS. Antiphospholipid antibody negative syndrome. In Khamastha MA. The Hughes Syndrome. (Antiphospholipid syndrome). 1era Ed, Springer. London. 2000; 253-260.
- Roubey RAS. Antiphospholipid syndrome. In Koopman WJ. Arthritis and allied condition. 13 Ed, Williams & Wilkins, Baltimore 1997; 1393-1406.
- Kaushik S., Federle MP., Schur PH., et al. Abdominal thrombotic and ischemic manifestation of the antiphospholipid antibody syndrome. CT finding in 42 patients. Radiology 2001; 218: 768-771.
- Godfrey T., D, Cruz D. Antiphospholipid Syndrome: general features . in Khamastha MA. Hughes Syndrome. (antiphospholipid syndrome). 1era Ed. Springer. London. 2000; 8-19.
- Stephens CJM. The antiphospholipid syndrome. Clinical correlations, cutaneous features, mechanism of thrombosis nd treatment of patients with the lupus anticoagulant and anticardiolipin antibodies. Br J Dermatol 1989; 125: 199-210.
- Merril JT., Lahita RG. Avoiding the serious consequences of antiphospholipid antibodies. J Musculoskel Med 1995; 12: 43-53.
80. Khamastha MA. Management of thrombosis in the antiphospholipid syndrome. In Khamastha MA. Hughes Syndrome. (antiphospholipid syndrome). 1era Ed. Springer. London. 2000; 391-396.
81. Khamastha MA., Cuadrado MJ., Mujic F., et al. The management of thrombosis in the antiphospholipid antibody syndrome. N Engl J Med 1995; 332: 993-997.
82. Lockshim MD. Answer to the antiphospholipid antibody syndrome. N Engl J Med 1995; 332: 1025-26.
83. Moll S., Ortel TL. Monitoring warfarin therapy in patients with lupus anticoagulant. Ann Intern Med 1997; 127: 177-185.
84. Krnic-Barrie S., O’Connor CR., Looney SW., et al. A retrospective review of 61 patients with antiphospholipid syndrome; analysis of factor influencing recurrent thrombosis. Arch Intern Med 1997; 157: 2101-2108.
85. Shulman S., Svenungsson E., Granquist S., et al. The duration of anticoagulation study group. Anticardiolipin antibody predict early recurrence of thromboembolism and death among patients with thromboembolism following anticoagulation therapy. Am J Med 1998; 104: 332-338.
86. Lockhim MD. Prognosis and futures directions. In Khamastha MA. Hughes Syndrome. (Antiphospholipid syndrome). 1era Ed. Springer. London. 2000; 459-462.
87. Douketis JD., Crowther MA., Julian JA., et al. The effects of low-intensity warfarin an coagulation activation in patients with antiphospholipid antibodies and SLE. Thromb Haemost 1999; 82: 1028-1032.
88. Al-Sayegh FA., Ensworth S., Huang S., et al. Hemorrhagic complication of long-term anticoagulant therapy in 7 patients with systemic lupus erythematosus and antiphospholipid syndrome. J Rheumatol 1997; 24: 1716-718.
89. Rai R., Cohen H., Dave M., et al. Randomized controlled trial of aspirin and aspirin plus heparin in pregnant women with recurrent miscarriage associated with phospholipid antibodies. Br Med J 1997; 314: 253-257.
90. Khamastha MA. Managenet of Thrombosis and pregnancy loss in the antiphospholipid syndrome. Lupus 1998; 7: s162-65.
91. Kutteh WH. Antiphospholipid antibody-associated recurrent pregnancy loss. Treatment with heparin and low-dose aspirin is superior to low-dose aspirin alone. Am J Med 1996; 174: 584-589.
92. Krause I., Blank M., Gilbrut B., et al. The effect of aspirin on recurrent fetal loss in experimental antiphospholipid syndrome. Am J Reprod Immunol 1993; 29: 155-161.
93. Morrow J., Nelson L., Watts R., et al. Primary antiphospholipid syndrome. In Morrow, Nelson, Watts, et al. Autoimmune Rheumatic disease. 2th Ed. Oxford Univesity Press, New York 1999; 216-232.
94. Lockshim MD. Which patients with antiphospholipid antibodies should be treated and How? Rheum Dis Clin North Am 1993; 19: 235-247.
95. Derksen RHWM., De Groot PhG., Kater L., et al. Patients with antiphospholipid antibody and venous thrombosis should receive long-term anticoagulation treatment. Ann Rheum Dis 1993; 52: 689-692.
96. Hughes GRV. Off the beaten track: a clinicians view. In Khamastha MA. Hughes Syndrome. ( Antiphospholipid syndrome). Springer. London. 2000; 105-110.
97. Fishman P., Falach-Vaknim E., Sredni B., et al. Aspirin modulates IL-3 production: additional explanation for the preventive effects of aspirin in antiphospholipid antibody syndrome. J Rheumatol 1995; 22: 1086-1090.
98. Ginsburg KS., Liang MH., Newcomer L., et al. Anticardiolipin antibody and the risk for ischemic stroke and venous thrombosis. Ann Intern Med 1992; 177: 997-1002.
99. Granger KA., Farquharson RG. Obstetric outcome in antiphospholipid syndrome. Lupus 1997; 6: 509-513.
100. Sánchez-Guerrero J., Alarcon-Segovia D. Course of antiphospholipid antibodies in patients with primary antiphospholipid syndrome before, during and after pregnancy treated with low-dose aspirin. Relationship of antibody levels to outcome in 7 patients. J Rheumatol 1992; 19: 1083-1088.
101. Sibai BM., Caritis SN., Thom E., et al. Prevention of pre-eclampsia with low-dose aspirin in healthy nulliparous pregnant women. N Engl J Med 1993; 329: 1213-1218.
102. Zuspan FP., Samuels P. Preventing pre-eclampsia. N Engl J Med 1993; 329: 1266-1267.
103. Cariti S., Sibai B., Hauth J., et al. Low-dose aspirin to prevent pre-eclampsia in women at high risk. N Engl J Med 1998; 338: 701-705.
104. Barth WJ. Low-dose aspirin for pre-eclampsia. The unresolved question. N Engl J Med 1998; 338: 756-757.
105. Ruiz-Irastorza., Khamastha MA., Hughes GRV. Antiaggegant and anticoagulant therapy in SLE and Hughes syndrome. Lupus 2001; 10: 241-245.
106. Pulmonary embolism prevention. Trial collaborative group. Prevention of pulmonary embolism and deep vein thrombosis with low-dose aspirin. PEP trial. Lancet 2000; 355: 1295-1302.
107. Backos M., Rai R., Baxter N., et al. Pregnancy complication in women with recurrent miscarriage associated with antiphospholipid antibodies treated with low-dose aspirin and heparin. Br J Obstet Gynaecol 1999; 106: 102-107.
108. Pattison NS., Chanley NW., Birdsall M., et al. Does aspirin have a role in improving pregnancy outcome for women with the antiphospholipid syndrome? A randomized controlled trial. Am J Obstet Gynaecol 2000; 183: 1008-1012.
109. Diri E., Gharavi AE., Gedalia A., et al. Anticardiolipin and antiB2 glicoprotein I antibodies in SLE patients with neprhitis. Arthritis Rheum 2000; 43: (suppl 9): s312:1472.
110. Ruffait A., Garsini A., Di Leonardo L., et al. A prospective study of 53 consecutive calcium heparin-treated pregnancies in patients with antiphospholipid antibodies-related fetal loss. Clin Exp Rheumatol 1997; 15: 499-505.
111. Cowchock S. Prevention of fetal death in the antiphospholipid antibody syndrome. Lupus 1996; 5: 467-472.
112. Silver RN., MacGregor SN., Sholl JS., et al. Comparative trial of prednisone plus aspirin versus aspirin alone in the treatment of anticardiolipin antibodies-positive obstetric patients. Am J Obstet Gynaecol 1993; 169: 1411-1417.
113. Cowchock FS., Reece RA., Balabon D., et al. Repeated fetal loss associated with antiphospholipid antibodies: a collaborative randomized trial comparing prednisona with low-dose heparin treatment. Am J Obstet Gynaecol 1992; 166: 1318-1323.
114. Lubbew F., Butler WS., Palmer SJ., et al. Fetal survival after prednisone suprssion of maternal-lupus anticoagulant. Lancet 1983; 1: 1361-1363.
115. Branch DJ., Scott JR., Kuchenoor NK., et al. Obstetric complication associated with the lupus anticoagulant. N Engl J Med 1985; 313: 1322-1326.
116. Feisntein DI. Lupus anticoagulant, thrombosis, and fetal loss. N Engl J Med 1985; 313: 1348-50.
117. Laskin CA., Bombardier CL., Hannah HM., et al. Prednisone and aspirin in women with autoantibodies and unexplained recurrent fetal loss. N Engl J Med 1997; 337: 148-153.
118. Cowcoch S. Autoantibodies and pregnancy loss. N Engl J Med 1997; 337: 197-198.
119.Branch DW., Silver RM., Blackwell JL., et al. Outcome of treated prenancies in women with antiphospholipid syndrome: An update of the Utah experience. Obstet Gynaecol 1992; 80: 614-620.
120. Petri M. Infertility, oral contraceptives pills, hormone replacement therapy and the antiphospholipid antibody syndrome. In Khamastha MA. Hughes Syndrome. (antiphospholipid syndrome). Springer. London. 2000; 426-446.
121. Nelson-Piercy C. Heparin-induced Osteoporosis. Lupus 1997; 6: 500-504.
Chaudramauli NB., Rodger GM. Management of thrombosis in women with to antiphospholipid syndrome. Clin Obst Gynaecol 2001; 44: 36-47.
122. Cowchoch S. Treatment of antiphospholipid syndrome in pregnancy. Lupus 1998; 7: s95-97.
123. Orozco JH., Pérez-peña E., Espinoza-Badial A., et al. Succesful outcome in ten lupus patients with antiphospholipid syndrome and pregnancy with sodium enoxaparina treatment. Lupus 2001; 10(suppl 1): s87:268.
124. Cowchock S., Reece EA. Do low-risk pregnant women with antiphospholipid syndrome need to be treated? Am J Obstet Gynaecol 1997; 176: 1099-1100.
125. Brill-Edwars P., Ginslerg JS., Gent M., et al. Safety of withholding heparin in pregnant women with a history of venous thromboembolis. N Engl J Med 2000; 343: 1439-1444.
126. Harris EN. Antiphospholipid syndrome. In Klippel JH. Primer on the Rheumatic disease. 11th Ed. Arthritis Foundation, Atlanta 1997; 313-315.
127. Wallace DJ. Can a women with lupus have a baby? In Wallace DJ. The Lupus book. Oxford. New York 2000; 236-244.
128. Brickman CM., Longeviz P., Many A., et al. Hellp syndrome: an antiphospholipid and coagulopathy associated disease? Arthritis Rheum 1998; 41(suppl 9): s173: 842.
129. Ornstein MT., Rand JH. Associacion entre el síndrome HELLP refractario y anticuerpos antifosfolípidos durante la gestación; informe de dos casos. J Rheumatol 1994; 21: 1360-1364.
130. Spinato JA., Clark AL., Pierangeli SS., et al. Intravenous immunoglobulin therapy for the antiphospholipid syndrome in the pregnancy. Am J Obstet Gynaecol 1995; 171: 690-694.
131. Somerset DA., Raine-Fenning N., Gordon C., et al. Intravenous immunoglobulin therapy in compromised pregnancies associated with antuphospholipid antibodies and SLE. Eur J Obstet Gynaecol Reprod Biol 1998; 79: 227-229.
132. Hirsch J. Heparin. N Engl J Med 1991; 324: 1565-1574.
133. Schafer AI. Low molecular weight heparin. An oportunity for home treatment of venous thromboembolism. N Engl J Med 1996; 334: 724-725.
134. Clagett GP., Anderson FA., Geerts W., et al. Prevention of venous thromboembolism. Chest 1998; 114; (suppl): 531s-560s.
135. Weinmman EE., Salzman EW. Deep-vein Thrombosis. N Engl J Med 1994; 331: 1630-1641.
136. Weitz JI. Low molecular weight heparin. N Engl J Med 1997; 337: 688-699.
137. The Columbus investigator. LMWH in the treatment of patients with venous thromboembolism. N Engl J Med 1997; 337: 657-662.
138. Simmoneau G., Sors H., Charbonier K., et al. A comparison of LMWH with unfractionated heparin for acute pulmonary embolism. N Engl J Med 1997; 337: 663-669.
139. Bergquist D., Benoni G., Bjorgell O., et al. LMWH as prophylaxis against venous thrombosis after total hip replacement. N Engl J Med 1996; 335: 696-700.
140. Geerts W., Jay R., Code K., et al. A comparison of LMWH as prophylaxis after major trauma. N Engl J Med 1996; 335: 701-707.
141. Salzman EW. Low molecular weight heparin and other new antithrombotic drugs. N Engl J Med 1992; 326: 1017-1019.
142. Breedin HK., Hacch-Wonderle V., Nakow-Roumen I., et al. Effect of a LMWH on the thrombosis regression and recurrent thromboembolism in patients with deep-vein thrombosis. N Engl J Med 2001; 344: 626-631.
143. Cohen M., Demers C., Gursfinskel EP., et al. A comparison of LMWH for inestable coronary artery disease. N Engl J Med 1997; 337: 447-452.
144. Armstrong PW. Heparin in acute coronary disease. requiem for a heavyweight. N Engl J Med 1997; 337: 492-494.
145. Nelson-Piercy C., Lestky E., De Swiet M. LMWH for obstetric thromboprophylaxis: experience of 69 pregnancy in sixty one women at high-risk. Am J Obstet Gynaecol 1997; 176: 1062-1068.
146. Sanson BL., Jensing AWA., Prins MH., et al. Safety of LMWH in pregnancy. A systematic review. Thromb Haemost 1999; 81: 668-672.
147. Kay R., Wong KS., Yu L., et al. LMWH for the treatment of acute ischemic stroke. N Engl J Med 1995; 333: 1588-1593.
148. Levine M., Gent M., Hisrch J., et al. A comparison of LMWH administered primarly at home with unfractinated heparin administered in the hospital to proximal deep-vein thrombosis. N Engl Med 1996; 334: 677-681.
149.Koopman MN., Prandoni P., Poovela F., et al. Treatment of venous thrombosis with intravenous unfractionated heparin compared with subcutaneous LMWH administered at home. N Engl J Med 1996; 334: 682-687.
150. Broot T., Bogousslavsky J. Treatment of acute ischemic stroke. N Engl J Med 2000; 343: 710-22.
151. Lovenox (enoxaparin sodium injection). In: Physician, desk reference. 54th Ed. Montvale, N.J.: Medical Economics 2000; 2560.
152. Van derr Belt AGM., Prins MH., Lensing AWA., et al. Fixed dose subcutaneous LMWH versus adjusted dose on unfractionted heparin for venous thromboembolism. (cochrane review). In: Cochrane database system review. No 1. London. 2000. Update sofware.
153. Kirchmaier CM., Wolf H., Schafer H., et al. Efficacy of LMWH administered intravenous or subcutaneous in comparison with intravenous unfractionated heparin in the treatment of deep-vein thrombosis. Int Angiol 1998; 17: 135-145.
154. Hirsch J. Oral anticoaugulant drug. N Engl J Med.1991; 324: 1865-1875.
155. British committe fo standar in haematology: guidelines on oral anticoagulation: Third edition. Br J Haematol 1998; 101: 374-387.
156. Costeodoas-Chalumean N., Amoura Z., Aymard G., et al. Potentiation of vitamin k antagonist by high dose intravenous methyl-prednisolone. Ann Intern Med 2000; 132: 631-635.
157. Levy RA., Jesus NR., Almeida MVL., et al. Antiphospholipid syndrome in pregnancy: favorable outcome with coumadin treatment from week 14-36. Lupus 2001; 10(suppl 1): s89: 273.
158. Ruiz-Irastorza., Khamastha MA., Hughers GVR. SLE and antiphospholipid syndrome during pregnancy: maternal and fetal complications and their management. Isr Med Assoc J 2000; 2: 462-469.
159. Hunt BJ., Khamastha MA., Lakasing L., et al. Thromboprophylaxis in antiphospholipid syndrome pregnancies with previous cerebral arterial thrombosis events: is warfarin preferable? Thromb Haemost 1999; 79: 1060-1061.
160. Shulman S., Lindmarker P. Incidence of cancer after pophylaxis with warfarin against recurrent venous thrombosis. N Engl J Med 2000; 342: 1953-1958.
161. Zielinski CC., Hejna M. Warfarin for cancer prevention. N Engl J Med 2000; 342: 1991-1993.
162. Buller H., Tencate JW. Primary venous thrombosis and cancer screening. N Engl J Med 1998; 338: 1221-1222.
163. Erickson BI., Wille-Jorgenssen PW., Kaleb P., et al. A comparison of recombinant hirudin with a LMWH to prevent thromboembolic complication after total hip replacement. N Engl J Med 1997; 337: 1329-1335.
164. Ewestein BM. Antithrombotic agents and thromboembolic disease. N Engl J Med 1997; 337: 1383-1385.
165. Alarcon-Segovia D. Sánchez-Guerrero J. Correction of thrombocytopenia with small dose aspirin in the primary antiphospholipid syndrome. J Rheumatol 1989; 16: 1359-1361.
166. Cohen MG., Failuis S. Multiple complication of the antiphospholipid syndrome with apparent response to aspirin herapy. J Rheumatol 1992; 19: 803-806.
167. Asherson RA. The catastrophic antiphospholipid syndrome. J Rheumatol 1992; 19: 508-512.
168. Isenberg D. Complicate SLE, how to asses it, how to treat it. ACR state of art lecture; syllabus, Boston 1999; 1-9.
169. Galli M., Barbui T. Management of thrombocytopenia in Hughes syndrome. In Khamastha MA. Hughes syndrome. (antiphospholipid syndrome). 1era Ed, Springer. London. 2000; 408-418.
170. Barbui T., Finnazi G. Clinical trials on antiphospholipid syndrome. What, is being done and what is needed? Lupus 1994; 3: 303-307.
171. Finnazi G., Rancacio V., Moia M., et al. Natural history and risk factor for thrombosis in 360 patients with antiphospholipid syndrome. A four year prospective study from ther Italian registry. Am J Med 1996; 100: 530-536.
172. Galli M., Finnazi G., Barbui T. Thrombocytopenia in the antiphospholipid syndrome. Br J Haematol 1996; 93: 1-5.
173. Italian registry of antiphiospholipid antibodies. Thrombosis and thrombocytopenia in antiphospholipid syndrome. First report from the Italian registry. Haematologica 1993; 73: 313-318.
174. Nigel-Harris E:, Bass K. An acute disseminated coagulopathy-vasculopathy associated with the antiphospholipid syndrome. Arch Intern Med 1991; 151: 231-233.
175. Alarcon-Segovia D. On the catastrophic adejective for th antiphospholipid syndrome. Clin Exp Rheumatol 1993; 11: 587-588.
176. Belmant HM. Catastrophic antiphospholipid syndrome. In Khamastha MA. Hughes Syndrome. (antiphospholipid syndrome). 1era Ed. Springer. London 2000; 127-134.
177. Abramson SB., Belmant M. LES: mecanismo de lesión vascular. Hospital Practice 1999; 3: 41-58.
178. Khamastha MA., Cuadrado MJ., Mujic F., et al. Effect of the azathriopine on the anticoagulat activity of warfarin in patients with tje antiphospholipid syndrome. Arthritis Rheum 1998; 41(suppl 9): s171: 829.
179. Olguin L., Becerra M., Barile L., et al. Autopsy findings in twelwe cases of catastrophic antiphospholipid syndrome; neurologic involvement as a factor of poor prognosis. Arthritis Rheum 2000; 43; (suppl 9): s314:1486.
180. West SG. Central nervous SLE. In clinical symposium, special lectures. ACR, Syllabus. Waschington 1997; 1-7.
181. Levine SR., Deegan MJ., Fatrel N., et al. Cerebrovascular and neurologic disease associated with antiphospholipid antibody. 48 cases. Neurology 1990; 40: 1181-1189.
182. The antiphospholipid antibody in stroke study group. (Babikian VL). Clinical and laboratory finding in patients with antiphospholipid antibodies and cerebral ischemia. Stroke 1990; 21: 1268-1273.
183. Kitchn CS. Thrombotic storm: when thrombosis beget thrombosis. Am J Med 1998; 164: 381-385.
184. Spyroupoulus AC. Membranous obstruction of the inferior vena cava and extensive bone marrow necrosis associated with catastropic antiphospholipid syndrome. J Clin Rheumatol 1999; 5: 279-284.
185. Asherson Ra. The pathogenesis of catastrophic antiphospholipid syndrome J Clin Rheumatol 1999; 5: 249-252.
186. Zoli A., D,gostino MA., Pompa A., et al. Failure of aggessive anticoagulant therapy in catastrophic antiphospholipid syndrome. Clin Exp Rheumatol 2000; 18: 113-116.
187. Bick RL., ker WF. Anticardiolipin antibodies and thrombosis. Haematology and Oncology. Clin North Am 1992; 6: 1287-299.
188. Jannaut MJ., Arango CM., Zúñiga LR., et al. Síndrome Antifosfolípido. Rev Colomb Reumatol 1995; 2: 16-26.
189. Jacobs BS., Levine SR. Antiphospholipid antibody syndrome. Current treatment options. Neurology 2000; 5: 449-458.
190. Beaman KN., Gilman-sach A., Cifuentes D., et al. Presence of multiple antiphospholipid antibodies specificities in a paediatric population. Autoimmunity 1995; 21: 99-106.
191. Gattorno M., Buuncampagni A., Molinari AC., et al. Antiphospholipid antibodies in paediatric SLE, juvenile chronic arthritis and overlap syndrome. SLE patients with both lupus anticoagulant and high titree anticardiolipin antibodies are at risk for clinical manifestation related to the antiphospholipid syndrome. Br J Rheumatol 1995; 34: 873-881.
192. Petri M. Pathogenesis and treatment of the antiphospholipid antibody syndrome. Med Clin North Am 1997; 81: 151-157.
193. Hydroxicloroquine: past, present, future. Lupus 1998; 7: 65-67.
194. Wallace DJ. The blood and lymphatic system. In Wallace DJ. The Lupus book. Oxforfd university press, New York 2000; 147-153.
195. Espinola R., Pierangeli SS., Nigel-Harris E. Hidroxichloroquine reverse the enhacement of platelet activation by antiphospholipid antibodies. Arthritis Rheum 1999; 42(suppl 9): s365:1767.
196. McCarty G., Helmann DK. Hidroxichloroquine treatment in 121 patients with antiphospholipid antibody syndrome. Clinical and serological efficacy. Arthritis Rheum 1999; 42(suppl 9): s368:1783.
197. Wallace DJ., Linker-Israeili M. It,s not the same old lupus or it is any more. One hundred new insught, approaches and options since 1990. Curr Opin 1999; 11: 321-340.
198. Morita A., Kato T. Improvement of cerebral perfusion with argatroban in a patient with antiphospholipid syndrome. Ryumachi 2000; 40: 824-827.
199. Sato N., Kiutni S., Sakamaki F., et al. Pulmonary throboendarterectomy for chronic pulmonary thromboembolism in three patients with SLE and antiphospholipid syndrome. Nihon Kukyuki Gakkai Zasshi 2000; 38: 958-964.
200. Espinosa LR. Antiphospholipid antibody syndrome: Treatment. Lupus 1996; 5: 456-457.
201. Grisanti M., Mader A., Cacciotolo R. CSN involvement due to SLE/antiphospholipid syndrome: Succesful treatment with mycophenolate of mofetil. Lupus 2001; 10: (suppl 1); s31: 76.
202. Sherman DG., Atkinson RP., Chippendale T., et al. Intravenous ancroad for treatment of acute ischemic stroke: The STAT study: a randomised controlled trial. JAMA 2000; 282: 2395-2403.
203. Ziporen L., Blanck M., Shoenfeld Y. Animal models for antiphospholipid syndrome in pregnancy. Rheum Dis Clin 1997; 22: 99-117.
204. Petri M. Treatment of the antiphospholipid antibody syndrome: progress the last five years? Curr Rheumatol Rep 2000; 3: 256-261.
205. Strand V. Biologic agents and innovative intervention approaches in the management of SLE. Curr Opin 1999; 11: 330-340.
206. Ginzle EM. Innovative therapies for SLE. ACR. Clinical update on new therapies in rheumatic diseases. Syllabus; philadelphia 2000; 1-7.
207. Pierangelli SS:, Salman J., Liu E., et al. Intravenous immunoglobulin therapy reverse in vitro thrombogenic properties of antiphospholipid antibodies in mice. Arthritis Rheum 1998; 41(suppl 9): s170: 828.
208. Pierangelli SS., iu E., Espinola R., et al. Identification of Fc gama receptor-independent mechanism by which intravenous immunoglobulin ameliorate antiphospholipid antibodies-induced thrombosis. Arthritis Rheum 1999; 42(suppl 99): s369: 1792.
209. Piette JC., Huung LT., Weschler B., et al. Therapeutic use of intravenous immunoglobulin in the antiphospholipid syndrome. Ann Med Interne 2000; Suppl 11: s51-54.
210. Branch DW., Paecemon AM., Druzin M., et al. A multicenter placebo-controlled pilot study of intravenous immunoglobulin in treatment of antiphospholipid syndrome during pregnancy. The pregnancy loss study group. Am J Obstet Gynaecol 2000; 182: 122-127.
211. Parke A. The role of IVIG in the management of patients with antiphospholipid antibody syndrome and recurrent pregnancy losses. Clin Rev Allergy 1992; 10: 05-18.
212. Asherson RA., Cervera R. Review: Antiphospholipid antibody and the lung. J Rheumatol 1995; 22: 62-66.
213. Gertner E. Difusse alveolar hemorrhage in the antiphospholipid syndrome: spectrum of disease and treatment. J Rheumatol 1999; 26: 805-807.
214. Kutteh WH. Antiphospholipid antibody and reproduction. J Reprod Immunol 1997; 35: 151-71.
215. Guzmán RA. 2001; In press.
216. Krause I., Blank M., Sheerer Y., et al. Oral tolerance to low-dose IVIG immunomodulation of experimental antiphospholipid syndrome. Lupus 2001; 10(suppl 1): s104:295.
217. Blank M., Krause I., Schoenfeld Y. The contribution of experimental models to our understanding of etiology, pathogenesis and novel therapies in the Antiphospholipid syndrome. In Khamastha MA. Hughes syndrome. (antiphospholipid syndrome). 1era Ed. Springer. London. 2000; 379-388.
218. Turpie AGG., Gallus AS., Hoeck JA., et al. A synthetic pentassacharide for the prevention of deep-veins thrombosis after total hip replacement. N Engl J Med 2001; 344: 619-625.
219. Rosenberg RD. Redesigning heparin. N Engl J Med 2001; 344: 673-674.
220. Schneider M. Response and remission criteria for clinical trials in Lupus. What can we learn from other diseases? Lupus 1999; 8: 627-631.
221. Amigo MC., Khamastha MA., Hughes GRV. Antiphospholipid syndrome in SLE. Baillieres Best Pract Res Clin Rheumatol 1998; 3: 477-493.
222. Brunnar HI., Chang WS., Silverman ED., et al. Long-term anticoagulation with coumadin is the preferable prophylaxis for patients with antiphospholipid antibody syndrome. Arthritis Rheum 1999; 42(suppl 9): s387: 1897.
223. Arnasson JA., Graziani FM. Adrenal insufficiency in the antiphopholipid antibody syndrome. Sem Arthritis Rheum 1995; 25: 109-116.
224. Roman MJ., almon JE., Subel R., et al. Prevalence and relation to risk factor of carotid atheroesclerosis, left ventricular hypertrophy in SLE and antiphospholipid syndrome. Am J Cardiol 2001; 87: 663-666.
225. Svengusson E., Lensen-Urstand K., Hamburger M., et al. Atheroesclerosis, dyslipidemia, systemic inflammation and lupus characterize SLE patients with cardiovascular disease. Lupus 2001; 10(suppl 1); s50: 20.
226. Harats D., George J., Levy Y., et al. Atheroma: link with antiphospholipid antibody, Hughes Syndrome and Lupus. Quart J Med 1999; 92: 57-59.
227. White HD., Simes- Jhon M., Anderson AN. Et al. Pravastatin therapy and the risk of stroke. N Engl J Med 2000; 343: 317-326.
228. Bucher HC., Griffith LE., Guyatt GH., et al. Effect of HMGcoA reductase inhibitor on stroke: a meta-analysis of randomized, controlled trials. Ann Inter Med 1998; 128: 89-95.
229. Petri M. Clinical and management aspects of the Antiphospholipid syndrome. In Wallace DJ.m Hannahs Hahn B., Dubois, Lupus Erythematosus. 5th Ed Williams & Wilkins, Philadelphia 1997; 1067-1098.
230. Meroni PL., Raschi E., Camera E., et al. Fluvastatin inhibits the activation of endothelial cells induced by antiphospholipid antibodies in vitro. Lupus 2001; 10(suppl 1)s50: 19.
231. Wierzbicki AS. Lipid-lowering drugs in lupus: an unexplained therapeutic intervention. Lupus 2001; 10: 233-236.
232. Schmidt R., Scheuermman EH., Viertel A., et al. Antiphospholipid Syndrome. Med Klin 1999; 94: 93-100.
233. Greaves M. Antiphospholipid antibodies and thrombosis. Lancet 1999; 353: 1348-1353.
234. Cuadrado MJ., Khamastha MA. The antiphospholipid antibody syndrome. Therapeutic aspects. Baillieres Best Pract Res Clin Rheumatol 2000; 1: 151-163.
235. De Stefano V., Martinnelli I., Mannuci PM., et al. The risk of recurrent deep venous thrombosis among heterozygous carriers of both factor V leyden and the G20210A prothrombin mutation. N Engl J Med 1999; 341: 801-806.
236. Cowchock S., Reece EA. Do low-risk pregnant women with antiphospholipid antibody to be treated; organizing group of the antiphospholipid antibodies. Treatment trial. Am J Obstet Gynaecol 1997; 176: 1099-1100.
237. Khamastha MA. Primary prevention of thrombosis in subject with positive antiphospholipid antibodies. J Autoimmunity 2000;15: 249-253.
238. Piette JC., Cacoub P. Antiphospholipid syndrome in the elderly: caution. Circulation 1998; 97: 2195-2196.
239. Kearon C., Gent M., Hirsch J., et al. A comparison of three month of anticoagulation with extended and for a first episode of idiophatic venous thromboembolism. N Engl J Med 1999; 340: 901-907.
240. Schafer AI. Venous Thrombosis as a Chronic disease. N Engl J Med 1999; 340: 955-956.
241. Diuguid DL. Oral anticoagulant therapy for venous thromboembolism. N Engl J Med 1997; 336: 433-434.
242. Grau AG., Hacke W. Is there still a role for intravenous heparin in acute stroke? Yes. Arch Neurol 1999; 56: 1159-1160.
243. Hirsch J. The optimal duration of anticoagulant therapy for Thrombosis venous. N engl J Med 1995; 332: 1710-1711.
244. Verstraete M. The diagnosis and the treatment of deep-vein thrombosis. N Engl J Med 1993; 329: 1418-1420.
245. Schulman S., Granquist S., Holmstrom M., et al. The duration of oral antocoagulant therapy after and second episode of venous thromboembolism. N Engl J Med 1997; 336: 393-398.
246. Ruiz-Irastoza., Khamastha MA., Escudero A., et al. Analysis of bleeding in patients with antiphospholipid antibodies syndrome treated with high-intensity anticoagulation. Lupus 2001; 10 (suppl 1); s8: 2.
247. Greaves M., Cohen H., Machin SJ., et al. Guidelines of the investigation and management of the antiphospholipid syndrome. Br J Haematol 2000; 109: 704-715.