* Dr. Oscar Jaime Velásquez Gaviria
* Pediatría, Profesor del Departamento de Pediatría y
Puericultura de la Universidad de Antioquia,
Miembros de la Junta Directiva de la
Sociedad Colombiana de Pediatría
“Los médicos poseen el arte de Peón vertido en el conocimiento de los medicamentos; pero el éxito no corresponde siempre a sus esfuerzos; a menudo de un pequeño dolor nace un gran mal que no cede ante el empleo de remedios suavizantes; otras veces la imposición de las manos restablece rápidamente la salud en el individuo inmerso en enfermedades peligrosas y penosas”.
Solón, reformador de Atenas, siglo VI a. de J.C.
“Censuro al médico que prescribe un remedio más fuerte de lo que reclama el mal”
Sófocles
” El médico debe considerar la enfermedad y no ordenar remedios que no tengan sobre ella un efecto directo “
Eurípides.
Introducción
En la presente revisión sobre los principios de la prescripción de los medicamentos en los niños se quiere hacer hincapié en algunos aspectos que deben tenerse en cuenta antes de ordenar un medicamento.
Frecuentemente se cometen errores en las indicaciones, dosificación o administración de medicamentos en niños, dado que es común creer que el niño es un adulto pequeño y las dosis se calculan sin tener en cuenta las proporciones ponderales.
Es necesario conocer las diferencias entre el niño y el adulto. Los niños son inmaduros física, fisiológica y emocionalmente, tienen una proporción de masa corporal diferente con relación al área, tienen una composición corporal distinta, poseen un sistema pulmonar, cardiovascular y metabólico inmaduros con menores reservas, que los hacen descompensar más fácilmente que el adulto.
El uso racional de fármacos en los pacientes pediátricos depende fundamentalmente del conocimiento de las características farmacocinéticas proceso de utilización del fármaco (absorción, distribución y eliminación) y farmacodinámicas (mecanismo de acción), ya que existen numerosas variables que son diferentes en el niño y deben tenerse en cuenta, tales como la absorción gastrointestinal, la composición de los diferentes compartimentos corporales, eliminación, actividad enzimática oxidativa del hígado, etc.
Definición
La palabra prescripción viene del latín praescriptio, que significa receta o fórmula. Es la nota que escribe el médico y entrega al paciente, en la que indica el modo de preparación y administración de un remedio1.
Historia
Los primeros conocimientos acerca de la acción farmacológica de los medicamentos tuvieron origen en la observación de la ingestión accidental de productos naturales. Los primeros efectos notados fueron los tóxicos. Es pues, la toxicología, la rama más antigua de la farmacología.
Para los antiguos habitantes de la tierra, el hombre no era el centro del mundo y maestro de la naturaleza, sino un ocupante del mismo, al igual que los animales y las plantas. Existían fuerzas, tanto en la tierra como en el cielo, así como en el infierno, que controlaban y protegían todos los elementos vivos, que tenían todo tipo de conexiones los unos con los otros. Por eso, todo era más o menos sagrado y los poderes que dominaban el mundo intervenían para castigar a aquellos que quebrantaban las leyes. El espíritu podía abandonar temporalmente el cuerpo y viajar por mundos visibles e invisibles. Un doble fenómeno caracterizaba esas culturas, el hecho de que el rol del curandero y el del sacerdote o brujo no se diferenciaban.
Las antiguas ideas con respecto a la enfermedad y la medicina se pueden considerar como una mezcla inextricable de religión, magia y ciencia. Religión, puesto que se suponía que ciertas deidades podían causar enfermedades o curarlas; magia, puesto que las enfermedades se solían atribuir a la magia negra de algún brujo, y por eso las personas intentaban hallar una cura mágica; finalmente ciencia, puesto que el conocimiento de las plantas y los minerales, la práctica de la sangría y la prescripción de baños daba a la medicina, en ciertos casos y culturas, un aspecto curiosamente moderno.
El papel desempeñado por los egipcios en los orígenes de la ciencia médica, quirúrgica y farmacéutica apenas comienza a ser conocido en el último siglo, cuando el papiro de Ebers, la primera obra médica egipcia, fuera descubierta en una tumba. El papiro Ebers, de principios de la XVIII dinastía, 1580 años a. de J.C., publicado en 1875 consta de 110 páginas conteniendo 900 recetas que muestran conjuros y exorcismos y en su mayor parte de las dosis, cantidad, enfermedad y conjuro correspondiente.
Al principio, en la India, así como en Egipto o en China, la magia desempeñó un gran papel en la terapéutica y se conocen numerosos encantamientos a los demonios para sanar o provocar la enfermedad.
La terapéutica debió evolucionar desde la magia hacia la experiencia y basta, para admitirlo, pensar que los antiguos egipcios utilizaron, en tiempos remotos, los remedios naturales, sencillos, apropiados para las enfermedades y que actuaban por sus propias cualidades.
Asclepio – Esculapio – antes de ser divinizado, fué rey de Tesalia, y a la vez guerrero y médico. De sus hijas, Panacea se convertiría en la diosa que cura todas las enfermedades e Higea, en diosa de la salud. Asclepios se convirtió en dios de la medicina y “sana todas las heridas, las úlceras, las fiebres, los dolores, con dulces encantamientos, pociones calmantes, incisiones, aplicaciones externas”. Por entonces se alzaron los primeros templos en su honor y una parte de la medicina, convertida en medicina sacerdotal, formó, fuera de los santuarios, unas escuelas de las que surgiría la medicina científica.
Sin duda Hipócrates usaba los remedios más sencillos y juzgaba que, entre éstos, la dieta era el primero y principal. Es obvio que daba gran importancia al régimen de los enfermos. Durante las enfermedades agudas recomendaba, por ejemplo, la tisana, es decir un caldo de cebada descascarillada. Los pacientes que estaban en condiciones de comer debían elegir alimentos refrescantes como las acelgas, la calabaza, el melón, los armuelles. Bebían agua adicionada de miel o bebidas de preparación más compleja. Todas las enfermedades, según Hipócrates, terminan o se curan gracias a las evacuaciones que se hacen por la boca o por el vientre, o por la vejiga, pero el sudor es común a todas las enfermedades o termina con ellas por igual. La farmacia hipocrática es, pues, extremadamente rica, bajo formas muy variadas, utiliza los principales productos del reino vegetal, pero no excluye numerosos productos del reino animal y tiene en cuenta algunos minerales.
Se puede señalar que la Biblia menciona a título de medicamentos, la mirra, el incienso, el áloe, la coloquíntida, la adormidera, el comino, el ricino, el ajo, el ajenjo, el hisopo, etc. La lectura del libro de los Reyes, despierta la mayor admiración por los conocimientos terapéuticos de Salomón: “Habló sobre los árboles, desde el cedro del Líbano hasta el hisopo que sale de la muralla; también habló sobre los animales, sobre los pájaros, sobre los reptiles y sobre los peces”.
El chamán es quien personificaba la medicina precolombina en las culturas Azteca e Inca, unificaba en su persona los elementos mágicos de los rituales recibidos de los dioses, y el conocimiento de las drogas y su preparación que mantenía en secreto.
La farmacopea moderna se basa ya en estudios e investigaciones exhaustivas de los medicamentos, procurando el mínimo de efectos deletéreos en el organismo y tratando de abarcar todas las patologías existentes2.
Principios Farmacológicos de la Terapéutica
Un plan ideal de farmacoterapia se logra por medio del proceso de la selección adecuada del fármaco, la dosis y el intervalo de administración correctos y el total cumplimiento del programa terapéutico.
Es importante que el médico sepa que cuando no se obtiene el resultado previsto farmacológicamente, puede ser debido a que no se usó la droga indicada de manera óptima en lugar de pensar que ésta “no dió resultado”.
Podemos llegar a un régimen ideal de dosificación de fármacos mediante el conocimiento de los aspectos evolutivos de la utilización de los medicamentos por el organismo. Esto se refiere a hechos que tienen que ver con los eventos que ocurren entre la administración de un medicamento y la aparición de los efectos3, 4. Estos procesos son los siguientes :
A. Biofarmacéuticos:
• Liberación del componente activo
• Disolución en los líquidos biológicos.
B. Farmacocinéticos:
• Absorción: velocidad, grado de absorción, solubilidad.
• Distribución: concentración en diferentes tejidos del organismo.
• Biotransformación: metabolismo del fármaco.
• Eliminación: excreción del fármaco del organismo.
C. Farmacodinamia
• Mecanismos de acción
• Efectos de los fármacos
Efectos de los Medicamentos
Todo principio activo es un veneno potencial y por lo tanto su interés clínico depende del balance entre el beneficio terapéutico y los efectos secundarios indeseables.
Concomitantemente con el efecto benéfico de los medicamentos, se puede presentar una amplia variedad de efectos no deseados, que van desde ligeros malestares hasta la muerte; en términos generales se les denomina reacciones adversas o efectos colaterales indeseables. Tradicionalmente se les ha dividido en dos tipos:
• Tipo A; que se caracteriza por presentar efectos aumentados de la acción del medicamento, ya sea por sobredosis absoluta o relativa (insuficiencia renal), o por susceptibilidad del individuo. Por ejemplo la gastritis que produce la aspirina.
• Tipo B; se caracteriza por presentar efectos aparentemente desconectados del mecanismo de acción del fármaco, identificado como idiosincrasia, un ejemplo clásico es el Síndrome de Reye que se desarrolla en algunos niños que toman aspirina5.
Los efectos de los medicamentos pueden ser influenciados por diversos factores: los ligados a la droga y su administración y los ligados al paciente:
5.1. Factores llegados a la droga y su administración:
A: Dosis
Es la cantidad de droga administrada. Entre más grande sea la dosis administrada, mayor será el efecto, hasta un máximo efecto alcanzado. Es lo comunmente llamado relación dosis – respuesta.
Determina lo temprano de sus efectos pero también la magnitud y duración de ellos por la distribución y eliminación que tenga el medicamento.
Si se acelera su absorción el efecto es rápido y la duración breve, si se retarda las acciones son prolongadas pero de poca intensidad. Los primeros son deseables, en el caso de los anestésicos quirúrgicos o los analgésicos, los segundos en el caso de uso de hormonas, vacunas, etc.
La rapidez de absorción de una sustancia está íntimamente ligada a la vías de administración utilizadas. La siguiente tabla muestra en orden de rapidez de acción las diferentes vías.
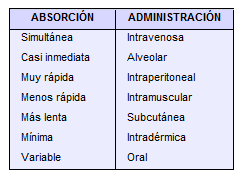
La absorción por vía oral depende de la rapidez del vaciamiento gástrico, de la solubilidad de la sustancia, el tamaño de las moléculas, el transporte a través de la pared intestinal, etc. Los investigadores han demostrado una sustancial reducción de la absorción gastrointestinal de las penicilinas y las cefalosporinas, cuando éstas suspensiones son administradas con leche. En contraste, las concentraciones séricas de eritromicina aumentaban cuando se administraban con los alimentos, lo mismo que la nitrofurantoína y la griseofulvina 6.
La absorción podría ser retardada en algunas formas mezclando sustancias insolubles con la sustancia activa, como en el caso de las tabletas orales recubiertas con cubiertas entéricas.
C. Distribución en el cuerpo
D. Rapidez de eliminación.
E. Administración de dosis repetidas
F. Presencia de otras sustancias.
Los efectos que se pueden observar cuando un medicamento actúa en presencia de otras sustancias son :
a Sinergismo, cuando el efecto logrado es mayor que el producido por la sustancia sola.
b Antagonismo, cuando el efecto logrado es menor que la sustancia sola.
c Potencialización, cuando el efecto de administrar dos sustancias es mayor que la suma algebráica de los efectos que pudieran obtenerse con las mismas dosis de las sustancias individuales.
5.2. Factores ligados al paciente:
a – Peso (Cantidad de droga por unidad de peso)
b – Edad
c – Sexo
d – Sensibilidad individual
• Hipersensibilidad: El organismo reacciona a los agentes extraños más enérgicamente que de ordinario.
• Resistencia: Oposición a la acción normal del medicamento.
e – Historia de administración previa
La administración de una sustancia puede modificar la respuesta a una segunda dosis, haciendo que ésta sea mayor o menor que la obtenida con la primera. Las siguientes son las diferentes reacciones que se pueden presentar:
• Anafilaxia: Desencadena mecanismos histaminérgicos por proteínas extrañas con los anticuerpos específicos que resultaron del primer contacto. Por ejemplo la alergia a la penicilina.
• Taquifilaxia: Dosis sucesivas de algunas sustancias que producen cada vez respuestas menores.
• Acostumbramiento: Alguna sustancia administrada periódicamente durante largo tiempo produce cada vez menor respuesta, o que sea necesario dar cada vez mayor cantidad de la droga para obtener la misma respuesta. Por ejemplo lo que ocurre con los barbitúrico-hipnóticos con el paso del tiempo.
• Habituación : Sucede cuando la supresión de una droga que produce acostumbramiento se sigue de molestias atribuibles a la carencia de la droga. Por ejemplo con el uso de la morfina o los analgésicos opioides sintéticos.
f – Estados fisiológicos especiales.
Por ejemplo en el embarazo o el efecto de los antipiréticos en el paciente afebril y febril.
g – Estados patológicos
Se deben considerar diferencias en estados patológicos especiales como insuficiencia renal o hepática. Son tantos los fármacos que requieren de ajuste en la dosis en niños con falla renal que resulta quizá más ilustrativo listar los que no requieren ajuste.