La HPRL, de manera conjunta, conduce a alteraciones a nivel de las neuronas hipotálamohipofisiarias; por lo tanto, es común encontrar descenso de la secreción de gonadotropinas (FSH y LH), lo cual inhibe la producción de estradiol.1 El aumento del nivel de andrógenos secundario también perjudica el desarrollo del ovocito.1
Por otro lado, los receptores de PRL están presentes en los ovarios humanos y de animales, y la síntesis de estrógeno y progesterona cae cuando las células ováricas humanas son expuestas a concentraciones suprafisiológicas de PRL.5
La disminución de FSH en sangre repercute sobre la maduración del folículo de Graaf, por lo que se presentan ciclos anovulatorios. A su vez, la alteración de la secreción de LH será la causante de insuficiencia de la fase lútea, a partir de cambios selectivos en la función enzimática durante la esteroidogénesis.1
Las concentraciones elevadas de PRL, incluso los aumentos durante la noche, conllevan inhibición de la esteroidogénesis de las células de la granulosa y, por ende, se observan altas concentraciones de andrógenos durante el desarrollo de los ovocitos.1
Se ha reportado, tanto en estudios funcionales como en cultivos in vitro, que las mujeres con HPRL nocturna se ven más frecuentemente afectadas por insuficiencia lútea y producen bajos niveles de estradiol en sus células de la granulosa (tanto en ciclos estimulados con gonadotropinas como en ciclos naturales).1 Los altos niveles de PRL sérica (mayores de 100 ng/ml) ocasionan la destrucción de casi la totalidad de los folículos ováricos y, en consecuencia, generan pérdida prematura de la función ovárica.1
La insuficiencia de la fase lútea constituye el 3 al 10% de casos de infertilidad y la HPRL se ha reportado hasta en dos tercios de las pacientes con defectos de la fase lútea.
Un defecto de la fase lútea genera un endometrio pobremente desarrollado y falla en la implantación embrionaria, siendo frecuentemente la causa de infertilidad en las mujeres con HPRL que tienen ciclos menstruales normales.5 Se ha sugerido que los niveles elevados de PRL también pueden comprometer el desarrollo folicular y disminuir la sensibilidad a la LH con una reducción secundaria en la secreción de progesterona.
Sin embargo, la sensibilidad ovárica a la prolactina es muy variable y niveles moderadamente elevados pueden no tener ningún efecto en algunos casos, mientras que ocasionan anovulación y amenorrea en otras pacientes.-3
En otras ocasiones, la HPRL puede tener una influencia más sutil sobre la función folicular y el ambiente hormonal intraovárico sin necesariamente suprimir la ovulación.3
En las pacientes afectadas por esta patología, también se ha hallado una alteración a nivel del microambiente endocrino y el estado de desarrollo de los folículos antrales. Se ha reportado que las mujeres con niveles séricos elevados de PRL tienen concentraciones mucho más altas de PRL en el líquido antral folicular y se asociaron con una reducción importante de FSH y estradiol en dicho líquido.3 Además, estos folículos tenían una deficiencia severa de células de la granulosa.
Cabe anotar que esta reducción importante de la actividad intrafolicular no se asoció con cambios significativos en los niveles periféricos plasmáticos de FSH o estradiol. Se ha concluido que la HPRL se asocia con una reducción importante en la actividad intraovárica, cuya severidad puede no verse reflejada en los niveles de hormonas circulantes.3
La HPRL y la amenorrea finalmente se presentarán de manera secundaria a la anovulación hipogonadotrópica; por consiguiente, son una causa endocrina importante y prevalente de infertilidad en pacientes premenopáusicas.
La deficiencia de gonadotropina es indirecta y resulta de la supresión de liberación hipotalámica de GnRH por prolactina.4
Como se mencionaba anteriormente, los niveles elevados de PRL pueden suprimir la secreción de LH e inhibir la ovulación, asociándose así con infertilidad. Esto usualmente se manifiesta con oligomenorrea o amenorrea, y el diagnóstico en estos casos es bastante sencillo.3
La secreción pulsátil de la LH se reduce tanto en frecuencia como en amplitud, posiblemente a través de un efecto inhibidor directo de la PRL sobre el hipotálamo.3
Un porcentaje pequeño de pacientes con hirsutismo tiene HPRL, pero no es claro cómo el aumento de PRL puede contribuir al hirsutismo; se especula si la causa podría estar asociada con niveles elevados de DHEA-sulfato por aumento de LH.4
El hiperandrogenismo podría deberse a una estimulación de la glándula suprarrenal con producción secundaria de andrógenos.2 Es posible que el problema subyacente en muchas de estas mujeres probablemente sea el síndrome de ovario androgénico (SOA),5 que actuaría como factor predisponente para una exacerbación desencadenada por la PRL.2 Sin embargo, contrario a los otros casos, se ha reportado una mayor prevalencia, de hasta el 30%, en las mujeres con SOA, aunado esto a niveles típicamente elevados de hormona luteinizante.4
No se ha logrado dilucidar con claridad la causa de lo anterior; una hipótesis sugiere que la exposición crónica de estrógenos sin oposición resulta en un aumento en la secreción de LH, además de estimular los lactotropos para que secreten más PRL. Por otro lado, se ha sugerido que las mujeres con SOA pueden cursar con una producción reducida de dopamina a nivel del hipotálamo y, como consecuencia, tener niveles elevados de PRL.4
Se ha reportado una restauración de la ovulación con el uso de agonistas de dopamina en alrededor del 90% de los casos de HPRL que cursan con anovulación secundaria. El 80 al 85% de estos casos logran el embarazo.4
Evaluación de la mujer con subfertilidad con evidencia clínica o bioquímica de HPRL
Se requiere una evaluación clínica, incluyendo antecedentes, para excluir las causas fisiológicas y secundarias de la HPRL.4 Es imprescindible la anamnesis y un examen físico minucioso, puesto que la historia clínica debe dilucidar si se trata de una paciente con amenorrea primaria o secundaria.1
Es importante ahondar en las características de los ciclos menstruales (duración, regularidad e intensidad); averiguar si existen ciclos anovulatorios; indagar por los antecedentes farmacológicos; investigar si se automedica en la actualidad; conocer la percepción sobre su deseo sexual, y si existe galactorrea, cuestionar si esta ocurre de manera simétrica (en ambas mamas), espontánea o al estimular el pezón.1 El examen físico no debe ser únicamente enfocado en la parte ginecológica; se debe realizar de forma integral, buscando otras causas subyacentes.
De igual manera, evaluar glándulas mamarias, estado de la piel (presencia de acné, crecimiento excesivo del vello); ante concentraciones altas de PRL, las glándulas suprarrenales pueden producir cantidades excesivas de andrógenos que pueden producir manifestaciones cutáneas.1
El estudio base de estas alteraciones, en especial en el enfoque de una pareja infértil, debe ser una prueba de prolactina en suero, dado que la hiperprolactinemia funcional, responsable del 25% de los casos de amenorrea secundaria, se encuentra en el VI grupo de clasificación en infertilidad y alteraciones menstruales según la OMS. La HPRL como enfermedad es la causa del 3% de amenorrea primaria y el 18% de amenorrea secundaria. En esta última, el nivel elevado de PRL es la segunda causa más común, después de las alteraciones en el eje hipotálamo-hipofisiario (61%); de hecho, en ocasiones se agrupa en esta misma causa.1
Es necesaria una adecuada indicación para la toma del estudio de prolactina, ya que este debe ser realizado en la mañana, 2 a 3 horas luego de despertarse (no excesivamente temprano por el riesgo de concentraciones elevadas después del descanso nocturno), teniendo en cuenta, adicionalmente, que la concentración de PRL durante el ciclo menstrual oscila en un rango similar, pero puede elevarse ligeramente durante la ovulación.1,3
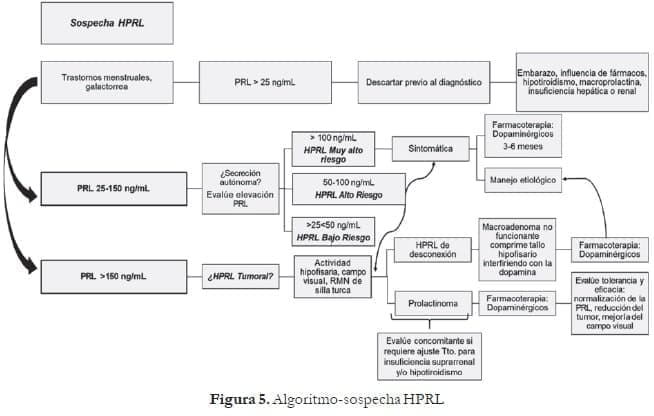
El hallazgo de hiperprolactinemia se realiza ante una prueba de prolactina en sangre que supera los 25 ng /ml o 450 mUI/l, con al menos dos resultados anormales o una sola medición incidental de hasta 5 veces, por encima del límite superior del valor normal.
En mujeres en edad reproductiva los valores normales varían desde 3 a 25 ng/ml; sin embargo, en mujeres embarazadas aumenta aproximadamente 10 veces, e incluso puede llegar a 300 ng/ml, y en lactancia aproximadamente a 50 ng/ml.1,2
Existen posibilidades de evaluar otro origen de hiperprolactinemia por causas exógenas, que no se realiza de forma rutinaria; podemos utilizar fármacos como metoclopramida (antagonista del receptor de dopamina) administrando una ampolla de 10 miligramos y posteriormente evaluando el resultado de PRL en 2 tiempos, después de 60 y 120 minutos desde la administración del fármaco1.
El resultado normal es la elevación de la concentración de PRL de 4 a 6 veces después de 60 minutos; si sobrepasa este valor, se debe tomar como hiperprolactinemia funcional; de otra forma, si el aumento de PRL es menor de dos veces su valor normal, requiere más estudios en busca de otros diagnósticos, por lo cual sería pertinente realizar perfil hormonal completo de la hipófisis y campo visual, pensando en la posibilidad de resonancia magnética de silla turca; si la PRL evidencia niveles por encima de 100 ng/ml, se debe sospechar adenoma hipofisario.1,4 (Lea También: Terapia Hormonal de la Menopausia en el Año 2021)
Se debe confirmar los niveles elevados de PRL con una segunda prueba antes de solicitar imágenes cerebrales.
Cuando se detectan bajos niveles de PRL en presencia de macroadenomas, estos deben interpretarse con cautela, pues este fenómeno puede deberse a que cuando hay niveles muy elevados de PRL, se saturan los anticuerpos en el ensayo y previenen la formación de un complejo prolactina-anticuerpo, lo cual resulta en lecturas falsamente bajas (efecto «hook»).4 En estos casos, se deben medir los niveles de PRL tanto en suero diluido como en suero no diluido.
También se debe evaluar la función tiroidea con TSH, dado que el hipotiroidismo puede ser una causa de HPRL a través de la estimulación de los lactotropos por la hormona liberadora de tirotropina (TRH).
La resonancia magnética nuclear (RMN) cerebral es la imagen de elección ante la sospecha de adenomas hipofisiarios. Muchas autoridades sugieren que no es necesario realizar RMN si los niveles de PRL se encuentran por debajo de 1.000 mUI/l (100 ng/ml).1,2,4
Es importante diferenciar la HPRL por desconexión hipotálamo-hipofisiaria (H-H) de la ocasionada por un adenoma secretor de prolactina.
Los niveles elevados de PRL en la HPRL por desconexión H-H se deben a una alteración de la inhibición dopaminérgica de los lactotropos hipofisiarios, ocasionada por adenomas no funcionales.4 Los niveles de PRL en estos casos generalmente se encuentran por debajo de 2.000 mUI/L (200 ng/ml), mientras que niveles mayores orientan hacia un tumor secretor de PRL.4
La importancia de su diferenciación recae en que la terapia dependerá del tipo de HPRL, dado que es poco probable que la HPRL por desconexión H-H se beneficie de manejo médico.1,2,4 Tabla 2.

Tratamiento
El manejo de las alteraciones de la secreción de prolactina presenta factores claves para definir la conducta más acertada; se debe tener presente cuáles son los síntomas clínicos que presenta la paciente, el deseo reproductivo, y descartar la presencia de tumor hipofisario concomitante con el aumento de la concentración de prolactina.
Es importante resaltar que la HPRL funcional se maneja solo en el caso de que la paciente planee embarazo o padezca síntomas molestos.
Si las concentraciones de PRL elevadas tienen origen exógeno, es decir, son causadas por fármacos, en lo posible hay que suspenderlos para observar respuesta; y finalmente, si la causa es difícil de esclarecer, idealmente se debe acudir a imágenes diagnósticas como la resonancia magnética cerebral para excluir un tumor hipofisiario.1,3
Adicionalmente, es importante aclarar que el tratamiento de HPRL en el contexto de una paciente con insuficiencia renal crónica no va a constar únicamente de instaurar diálisis para normalizar los niveles de prolactina, ya que trastorno principal ocurre por alteración en su eliminación y cambios en la regulación central de la secreción, lo cual ocurre por disminución en la tasa de aclaramiento renal y un aumento en su producción. En casos severos se plantea la alternativa del trasplante renal.1,2
Para lograr restaurar ciclos menstruales en este grupo de mujeres, se usan por lo general agonistas de la dopamina en la terapia como primera línea.
Ante la presencia de un prolactinoma, los objetivos de la terapia son los siguientes5:
- Normalizar los niveles de PRL.
- Reducir el tamaño tumoral.
- Restaurar la función gonadal y la fertilidad.
La primera línea de tratamiento es un agonista de dopamina. Antes del descubrimiento del papel de la dopamina en la regulación de la secreción de prolactina, la cirugía transesfenoidal era la base de la terapia para estos tumores. El éxito del procedimiento es altamente dependiente de la experiencia del neurocirujano, y las tasas de éxito varían entre el 73 y el 90% para los microadenomas y entre el 30 y el 50% para los macroadenomas.5 La recurrencia de la HPRL después de cirugía es común, pero no se asocia comúnmente a una evidencia radiológica de recurrencia tumoral. La radiación no juega un papel terapéutico primario, pero puede ser necesaria en pacientes con tumores grandes que no responden al manejo médico o quirúrgico.
El descubrimiento de la dopamina como factor inhibidor de prolactina y el desarrollo de agonistas de dopamina ha revolucionado el manejo de los prolactinomas, convirtiéndose ahora en la terapia de elección.
Los agonistas de dopamina se unen a los receptores D2 en la adenohipófisis y disminuyen la síntesis de PRL, limitan la proliferación celular y disminuyen el tamaño tumoral. El descenso de los niveles de PRL ocurre en cuestión de días, y la disminución del tamaño tumoral habitualmente se vuelve evidente entre los 3 y 6 meses después de iniciar la terapia. La interrupción o suspensión del fármaco lleva a una recurrencia rápida de la HPRL y nuevamente a un crecimiento tumoral.2,5
En Estados Unidos y en Colombia, están aprobados los agonistas de dopamina bromocriptina (BC) y cabergolina (CB). En la tabla 3 se describen sus características principales.5
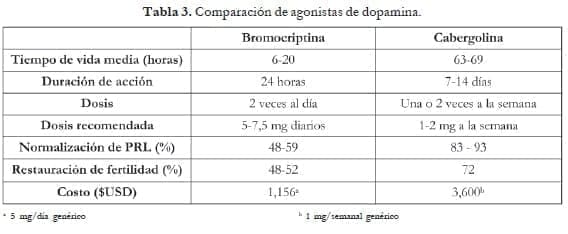
La bromocriptina es un derivado sintético de la ergotamina que normaliza la PRL, restaura los ciclos menstruales regulares y reduce el tamaño tumoral en un 80 a 90% de pacientes con microadenomas.2,6
Por su parte, la cabergolina es un agonista selectivo de D2 con una alta afinidad por los receptores dopaminérgicos lactotropos y normaliza la PRL en alrededor del 95% de mujeres con HPRL.2
Cuando se comparan los dos medicamentos directamente, la cabergolina es más efectiva en la normalización de la PRL (83% vs. 59%), la restauración de los ciclos ovulatorios, la inducción del embarazo y la reducción del tamaño tumoral.2,6 Las pacientes son menos propensas a ser resistentes a los efectos de la cabergolina, y esta es efectiva en el 70% de las pacientes que no responden a la bromocriptina.
Efectos secundarios de los fármacos
La bromocriptina puede causar congestión nasal, náuseas, cefalea, hipotensión ortostática y letargo. La cabergolina se asocia con los mismos efectos secundarios, aunque en este caso suelen ser menos severos y de menor duración.2
Resistencia a los agonistas dopaminérgicos
Clínicamente la definición de resistencia a los agonistas dopaminérgicos, como en el caso de los adenomas secretores de GH, puede ser bimodal: resistencia «bioquímica», la cual puede ser absoluta o parcial en la falla del control de PRL, y resistencia de «masa», que se traduce en ausencia de disminución del tumor.15,16
La falla de disminuir niveles de PRL en microprolactinomas se ha descrito en el 20% de pacientes tratadas con BC y el 10% de tratadas con CB. En macroprolactinomas el porcentaje de resistencia aumenta hasta 30 y 20% con BC y CB, respectivamente.16
La resistencia de «masa» con BC es aproximadamente el 50% versus el 10% y el 15% con CB y pergolida, respectivamente.17 La causa de la resistencia parece ser la pérdida del receptor D2 en los lactotropos.18 La resistencia parcial es común, y el cambio a otro dopaminérgico es útil para disminuir los niveles de PRL y reducir el tamaño del tumor.
La cabergolina es el más efectivo agonista dopaminérgico; incluso tumores resistentes a BC responden a este tratamiento. En algunos casos hay disminución de niveles de PRL sin cambios en el tamaño del tumor, y viceversa.
La cirugía transesfenoidal debe ser reservada para pacientes en las que el tratamiento farmacológico ha fallado y en caso de no respuesta a la terapia médica sumada a la intervención quirúrgica; las alternativas son radiación fraccionada o radiocirugía.15,19
Nuevas drogas potenciales
Se han encontrado 5 receptores de somatostatina (SSTR) en el prolactinoma humano, de los cuales el subtipo SSTR5 es el de más alto nivel de expresión. De hecho, se ha evidenciado que análogos del SSRE5, recientemente desarrollados, suprimen la secreción de PRL en el 30 a 40% en 4 de 6 prolactinomas, incluyendo 2 que mostraban resistencia a los agonistas de dopamina.20
Han sido producidos compuestos quiméricos que contienen elementos estructurales de somatostatina y dopamina en una misma molécula que ha mostrado in vitro tener una supresión de PRL de 46 a 74%.21
También, se han desarrollado varios antagonistas al receptor de PRL al introducir varias mutaciones en sus ligandos naturales. Para todos ellos, el mecanismo de acción incluye la competencia con la PRL endógena, para la unión al receptor. Tales compuestos son candidatos para contrarrestar la acción indeseable de la PRL a niveles periféricos.22
Manejo de hiperprolactinemia en la mujer infértil
En el manejo de la infertilidad inducida por prolactina, es importante tomar en cuenta los potenciales efectos del agonista de dopamina sobre el desarrollo fetal, el efecto del embarazo sobre el tamaño tumoral y las opciones terapéuticas en el caso de presentarse un crecimiento tumoral sintomático durante la gestación.5
Ambos fármacos cruzan la placenta y ninguno está aprobado para su uso durante el embarazo, por lo que el objetivo es limitar la exposición fetal al periodo más corto posible. Los estudios revelan que el uso de bromocriptina durante las primeras semanas de gestación no se ha asociado con un aumento en la tasa de aborto espontáneo, embarazo ectópico o múltiple ni desarrollo posnatal anormal. Tampoco se han encontrado diferencias en la incidencia de malformaciones congénitas, peso al nacer o alteraciones perinatales en comparación con la población general.1,2,6
Sin embargo, el caso para la cabergolina es diferente, pues se han encontrado más tasas de aborto, parto pretérmino, bajo peso al nacer y malformaciones congénitas vs. la población general.2, 6
En el curso de la hiperprolactinemia resultante del hipotiroidismo en una paciente con deseo reproductivo o candidata a tratamiento de reproducción asistida, es importante el ajuste de la dosis de hormona tiroidea; las dosis muy bajas por tiempo prolongado pueden ocasionar hipertrofia hipofisiaria y crear confusión ante la sospecha de un tumor.1,2
Si la paciente presenta tumor hipofisiario, administrar agonistas dopaminérgicos (cabergolina, bromocriptina, quinagolida,) probablemente normalizará la prolactina y, en consecuencia, disminuirá el tamaño tumoral y se restaurarán funciones claves del sistema reproductivo.1,6 En general, el resultado de inhibir la secreción de PRL tendrá un beneficio importante en el deseo reproductivo, debido a que restaura la ovulación.
La bromocriptina tiene origen en la !-ergocriptina presente en el cornezuelo del centeno (una endospora del parásito Claviceps purpurea, hongo de la familia de los tubérculos que ataca cultivos, como, por ejemplo, centeno, cebada, trigo y arroz).
Este fármaco tiene un amplio espectro de uso y entre sus indicaciones más frecuentes está la inhibición de la galactorrea patológica o la detención de la lactancia fisiológica; adicionalmente, se utiliza en HPRL sin galactorrea e incluso en el tratamiento de la infertilidad4,6.
Se puede administrar en casos de insuficiencia del cuerpo lúteo, pero en este caso se debe tener presente continuar el medicamento hasta el momento de la concepción.
Se han documentado ventajas para la paciente con el uso de bromocriptina en HPRL, porque permite controlar la secreción y reserva de PRL hipofisaria, y mejora los resultados de los tratamientos de reproducción asistida, al aumentar la concentración de estradiol preovulatorio en sangre1. Su uso en dosis pulsátiles es también eficaz para estos casos, usando el medicamento oral entre el 5.° y el 13.° día del ciclo menstrual.
Se formula además en la segunda fase del ciclo, con el objetivo de disminuir el síndrome premenstrual (1,25-2,5 mg VO/24horas).
Medicamentos como la bromocriptina pueden ocasionar pobre adherencia por los efectos secundarios, principalmente derivados de la disminución aguda de la presión arterial que ocasiona hipotensión ortostática, trastornos digestivos o somnolencia1,2. Para ser tolerado de manera adecuada, es importante administrar el fármaco durante las comidas y procurar paciencia puesto que los síntomas desaparecen en las primeras semanas.
Se pueden encontrar casos de intolerancia o resistencia a la bromocriptina; por lo tanto, se puede considerar cambio de vía de administración o introducir una terapia diferente, tipo quinagolida o cabergolina.
La dosis terapéutica de cabergolina es de 0,125 a 2 mg una vez a la semana, dando la posibilidad de ajustar desde 3 mg hasta 11 mg por semana. La cabergolina es de mejor adherencia por la menor prevalencia de efectos secundarios cuando se compara con la bromocriptina; sin embargo, es de difícil acceso por los costos1,4.
En cuanto a la quinagolida, puede usarse incluso más de 12 meses si es necesario, y los pacientes refieren más del 95% de tolerabilidad y adherencia; además, este agonista selectivo de los receptores D2 disminuye concentraciones de PRL en aproximadamente el 50% de las pacientes resistentes a la bromocriptina; se inicia con 25 μg durante los primeros tres días, después se aumenta a 50 μg y durante los siguientes tres días de administración se aumenta a 75 μg o más, tomándolo una vez al día en la noche, con un máximo de 300 μg diarios1,2.
La función gonadal se restaura en el 90% de los casos tratados de HPRL funcional; en el caso de HPRL idiopática funcional los síntomas pueden reaparecer luego de suspender medicamentos, y aumentará la concentración de PRL de nuevo.
En los casos donde existe resistencia o falta de respuesta eficaz al manejo con agonistas de los receptores dopaminérgicos en el tratamiento de la infertilidad causada por HPRL, es recomendada la introducción del citrato de clomifeno o gonadotropinas en la terapia; combinar bromocriptina y clomifeno tendrá ventajas en infertilidad por factor ovulatorio, hiperprolactinemia funcional y alteraciones del ciclo.1,2
Cuando se presentan diagnósticos concomitantes (por ejemplo, HPRL, síndrome de ovario androgénico e infertilidad), se recomienda la administración de agonistas del receptor de dopamina como terapia adyuvante.
Los medicamentos descritos no son indicados en pacientes que ovulan sin alteración y cuya concentración de PRL está en niveles normales o ligeramente elevados.1,6
Para finalizar, durante los estudios de infertilidad podría evidenciarse niveles de PRL normales o ligeramente elevados de forma incidental, u oscilando dentro de rangos permitidos, lo cual haría pensar en infertilidad idiopática; sin embargo, determinaciones frecuentes de PRL en suero podían evidenciar elevación en los niveles durante días consecutivos al inicio del ciclo menstrual (primer a tercer día)4,6,7.
La explicación puede estar en la elevación del estradiol al comienzo. Administrar bromocriptina durante ciclos consecutivos puede ayudar a conseguir la concepción natural; por lo tanto, es probable que la HPRL, incluso de manera transitoria, impacte sobre algunos factores de la concepción y el desarrollo de la gestación como fecundación, implantación, embriogénesis y función del cuerpo lúteo gestacional1,4. Figura 5.
Conclusiones
El diagnóstico de la HPRL es bioquímico, con abanico de etiologías. Una historia clínica y en examen físico detallados son los pasos principales para el diagnóstico diferencial y para la verificación de las causas patológicas. En el abordaje diagnóstico, es importante, así mismo, descartar la presencia de macroprolactina y el efecto «hook». Los fármacos y las masas de silla turca (prolactinomas) o la desconexión del tallo hipofisiario son las causas más comunes de la HPRL patológica.
El manejo está principalmente orientado a la restauración y el mantenimiento normal de la función gonadal y la fertilidad, así como la prevención de la osteoporosis.
Las estrategias de manejo específicas dependen de la causa subyacente. Un reto en particular es la HPRL inducida por fármacos, especialmente cuando ocurre en asociación con antipsicóticos u otros psicofármacos, dado que el grado de elevación de la PRL puede ser variable y la suspensión o el cambio de la medicación puede ser inseguro para el paciente.
Los agonistas de dopamina constituyen la terapia de elección para los prolactinomas y existen guías de manejo específicas para la práctica clínica.1, 6
Datos recientes han revelado efectos biológicos de la PRL más amplios, particularmente relacionados con el metabolismo, el cáncer, y el sistema inmune y cardiovascular, abriendo así más posibilidades a las implicaciones clínicas de la PRL y las consecuencias de la HPRL.2 Por otra parte, el control de sus niveles es fundamental para mantener la fertilidad.
Referencias
- 1. Pa ubska S, Adamiak-Godlewska A, Winkler I, Romanek-Piva K, Rechberger T, Gogacz M. Hyperprolactinaemia – a problem in patients from the reproductive period to the menopause. Przeglad menopauzalny = Menopause Review. 2017;16(1):1-7.
- 2. Samperi I, Lithgow K, Karavitaki N. Hyperprolactinaemia. J Clin Med. 2019;8:1-24.
- 3. Hamoda H, Khalaf Y, Carroll P. Hyperprolactinaemia and female reproductive function: what does the evidence say? Obstet Gynaecol. 2012;14:81-6.
- 4. Bernard V, Young J, Binart N. Prolactin — a pleiotropic factor in health and disease. Nat Rev Endocrinol. 2019;15(6):356-65.
- 5. Rahhal AS, Schlechte J. Hyperprolactinemia and infertility. Endocrinol Metab Clin N Am. 2011;837-46.
- 6. Li M, Chan L. Hyperprolactinemia. In: Kellerman RD, Rakel DP. Conn’s Current Therapy. Philadelphia: Elsevier; 2019.
- 7. Majumdar A, Mangal NS. Hyperprolactinemia. J Hum Reprod Sci. 2013;6(3):168-75.
- 8. Aguirre M, Luna M, Reyes Y, Zerpa Y, Vielma M, Grupo de Endocrinología Mérida (ENDO-MER). Diagnóstico y manejo de la hiperprolactinemia. Rev Venez Endocrinol Metab. 2013;11(1).
- 9. Sánchez F. Hiperprolactinemia, amenorrea secundaria y trastornos del ciclo menstrual. Rev Col Menopaus. 2019;25(1):7-21.
- 10. Halperin I, Cámara R, García M, Ollero D. Guía clínica de diagnóstico y tratamiento del prolactinoma y la hiperprolactinemia. Endocrinol Nutr. 2013;60(6):308-19.
- 11. Bernard V, Young J, Chanson P, Binart N. New insights in prolactin: pathological implications. Nat Rev Endocrinol. 2015;11(5): 265-75.
- 12. Ignacak A, Kasztelnik M, Sliwa T, Korbut R, Rajda K, Guzik T. Prolactin—not only lactotrophin. A «new» view of the «old» hormone. J Physiol Pharmacol. 2012;63(5).
- 13. Shibli-Rahhal A, Schlechte J. Hyperprolactinemia and infertility. Endocrinol Metab Clin N Am. 2011;40:837-46.
Bibliografías
- 14. Yang H, Di J, Pan J, Yu R, Teng Y, Cai Z, et al. The association between prolactin and metabolic parameters in PCOS women: a retrospective analysis. Front Endocrinol. 2020;11:1-9.
- 15. Casanueva FF, Molitch ME, Schlechte JA, et al. Guidelines of the Pituitary Society for the diagnosis and management of prolactinoma. Clin Endocrinol (Oxf) 2006;65(2):265-73.
- 16. Olafsdottir A, Schlechte J. Management of resistant prolactinoma. Nat Clin Pract Endocrinol Metab. 2006;2(10):552-61.
- 17. Molitch ME. Pharmacologic resistance in prolactinoma patients. Pituitary 2005;8(1):43-52.
- 18. Caccavelli L, Feron F, Morange I, et al. Decreased expression of the two D2 dopamine receptor isoforms in bromocriptineresistant prolactinoma. Neuroendocrinology. 1994;60(3):314-22.
- 19 Gola M, Bonadonna S, Mazziotti G, et al. Resistance to somatostatin analogs in acromegaly: an evolving concept? J Endocrinol Invest. 2006;29(1):86-93.
- 20. Shimon I, Yan X, Taylor JE, et al. Somatostatin receptor (SSTR) subtype-selective analogues differentially suppress in vitro growth hormone and PRL in human pituitary adenomas. Novel potential therapy for functional pituitary tumors. J Clin Invest. 1997;100(9): 2386-92.
- 21. Jaquet P, Gunz G, Saveanu A, et al. Efficacy of chimeric molecules directed towards multiple somatostatin and dopamine receptors on inhibition of GH and PRL secretion from GHsecreting pituitary adenomas classified as partially responsive to somatostatin analog therapy. Eur J Endocrinol. 2005;153(1):135-41.
- 22. Goffin V, Bernichtein S, Touraine P, et al. Development and potential clinical uses of human PRL receptor antagonists. Endocr Rev. 2005;26(3):400-22.
- 23. Freeman ME, Kanyicska B, Lerant A, Nagy G Prolactin: structure, function, and regulation of secretion. Physiol Rev. 2000;80:1523-1631.
- 24. Gómez GT, Posada GE, Martine CM. Prolactina y prolactinomas. Una visión global. Rev Col Menop. 2000;6:244-269.