Entre las pacientes del estudio con útero presente, se diagnosticó cáncer de endometrio en cuatro de 1.746 mujeres en el grupo de tibolona (0.8 por 1000 personas-año) y ninguna de las 1.773 pacientes del grupo placebo (P = 0.06). El sangrado vaginal fue reportado como un evento adverso por 9.5% de las mujeres en el grupo de tibolona y 2.5% en el grupo placebo. En algún punto del estudio 533 mujeres del grupo de tibolona y 168 del grupo placebo tuvieron grosor endometrial superior a 4 mm según lo observado en el ultrasonido. Como consecuencia del sangrado o del aumento de grosor endometrial, a 499 mujeres en el grupo de tibolona y 136 en el grupo placebo se les realizó biopsia endometrial. Hiperplasia endometrial fue diagnosticada en dos mujeres en el grupo de tibolona y una del grupo placebo
De las mujeres con cuello uterino en quienes se realizó por lo menos una citología, 132 de 1.746 pacientes (7.6%) en el grupo de tibolona y 56 de 1.773 pacientes (3.2%) en el grupo placebo tuvieron displasia leve o células atípicas de significado indeterminado en el análisis citológico (P = 0.009); no hubo diferencia significativa en la incidencia de displasia (0.4% vs. 0.3%) y solo un caso de cáncer de cuello se presentó en cada grupo. Se realizó histerectomía a 18 mujeres (1%) en el grupo de tibolona y a 15 (0.8%) en el grupo placebo.
Otros efectos
Más pacientes en el grupo de tibolona que en el de placebo suspendieron el tratamiento debido a un evento adverso, siendo los más frecuentes flujo vaginal y malestar en las mamas (Tabla 4). Comparada con el placebo, la tibolona se asoció con un aumento promedio de peso de 0.6 kg; 109 de 2.050 mujeres (5.3%) en el grupo de tibolona y 81 de 2.121 (3.8%) en el grupo placebo aumentaron por lo menos 10% de su peso basal. Las pruebas de función hepática a la iniciación y a los 36 meses de seguimiento (en 1.312 pacientes del grupo de tibolona y 1.368 del grupo placebo) revelaron que los niveles séricos de gamma-glutamiltransferasa aumentaron en promedio 9.9 UI por litro (mediana, 4.5) en mujeres que estaban recibiendo tibolona y en 0.9 UI por litro (mediana, 1.0) en aquellas que recibieron placebo (P < 0.001); 60 mujeres (4.6%) en el grupo de tibolona y 20 (1.5%) en el grupo placebo tuvieron niveles de por lo menos 96 UI por litro (= 3 veces el límite superior del rango normal [ULN], P < 0.001). Aumento en los niveles de alanino aminotransferasa superiores a 90 UI por litro (= 3 veces el ULN) ocurrió en 12 mujeres (0.9%) en el grupo de tibolona y 3 (0.2%) en el grupo placebo (P = 0.02). No hubo diferencia significativa en los niveles de bilirrubina sérica entre los dos grupos. Tan solo una mujer en el grupo de tibolona y 14 en el grupo placebo suspendieron el tratamiento debido a pérdida ósea en la cadera que excedió 7% respecto al valor basal.
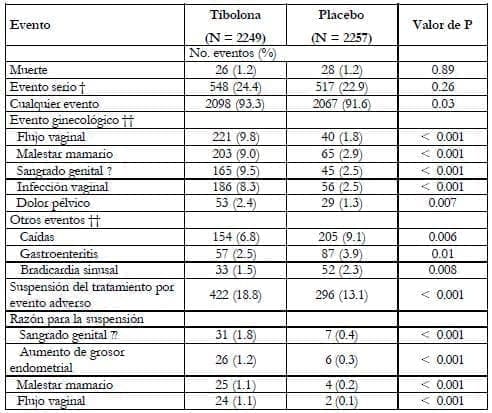
* El análisis incluye todas las pacientes que recibieron por lo menos una dosis de una droga del estudio. Las pacientes podían tener más de un evento adverso.
† Eventos adversos serios fueron todas las muertes, eventos que amenazan la vida, hospitalización y otros eventos que produjeron incapacidad o requirieron de intervención para prevenir la lesión permanente. Tales eventos incluyen eventos cardiovasculares, cáncer de seno, cáncer de endometrio y otros eventos que fueron adjudicados de manera enmascarada y que se reportan en el texto y la figura 2.
†† Otros eventos adversos fueron incluidos si ocurrieron en por lo menos 2% de cada grupo (P = 0.01).
? Los porcentajes están basados en el número de pacientes que tenían útero (1.746 en el grupo tibolona y 1.773 en el grupo placebo).
El número de mujeres que reportó caídas fue 25% menor en el grupo de tibolona respecto al de placebo. También hubo menos reportes de gastroenteritis y bradicardia sinusal en el grupo de tibolona.
Discusión
La tibolona se asoció con una reducción en el riesgo de fracturas vertebrales en mujeres mayores con osteoporosis. La reducción absoluta fue mayor (20.8 por 1000 personas-año) entre las mujeres que tenían una fractura vertebral previa que entre aquellas que no la tenían (4.6 por 1000 personas-año). La magnitud de la reducción en el riesgo relativo fue similar a aquella observada para la terapia con estrógenos, bisfosfonatos y raloxifeno18. La tibolona también se asoció con reducción en el riesgo de fractura no vertebral, mejoría que también fue mayor en mujeres con fractura vertebral previa.Se ha demostrado una reducción similar en el riesgo de fracturas no vertebrales para la terapia con est rógenos19,20 pero no para los moduladores selectivos del receptor de estrógenos (SERMs), raloxifeno y tamoxifeno21,23.
El estudio observacional del Millón de Mujeres reportó que el uso de tibolona hasta por cinco años estaba asociado a un aumento en el riesgo de cáncer de mama comparado con no usar terapia hormonal (riesgo relativo, 1.21; IC 95%, 1.07 – 1.37)28. En contraste, un gran estudio de casos y controles, también conducido en el Reino Unido, no mostró incremento en el riesgo de cáncer de mama (riesgo relativo, 0.86; IC 95%, 0.65 – 1.13) con un promedio de 6.5 años de uso de tibolona29. No es claro por qué los resultados de estos estudios observacionales difieren del menor riesgo reportado en este estudio. Si la tibolona fuera prescrita en lugar de terapia hormonal para mujeres con mayor riesgo de cáncer de seno, esto aumentaría de forma falsa el riesgo de cáncer asociado con tibolona. Sin embargo, los factores de riesgo para cáncer de mama fueron similares en las mujeres que recibieron tibolona y terapias de estrógenos en el Estudio del Millón de Mujeres28.
No es claro de qué manera la tibolona podría disminuir el riesgo de cáncer de seno. La tibolona parece estimular la proliferación de células humanas MCF-7, no obstante menos que como lo hace el estradiol31,32.
Otros estudios han mostrado que la tibolona disminuye la proliferación de las células epiteliales del seno y favorece la apoptosis de células de cáncer de seno33,35. La tibolona puede disminuir la producción intracelular de estradiol por inhibición de la aromatasa36, y puede inhibir la actividad de la sulfatasa y estimular la de la sulfotransferasa y por ende aumentar los niveles circulantes de formas sulfatadas débiles o inactivas de estrógenos que pueden inhibir competitivamente el estradiol37,38.
El mayor riesgo de accidente cerebrovascular con tibolona ha sido reportado también con la terapia de estrógenos20,39, pero el mecanismo biológico no es claro. Un estudio aleatorizado, controlado con placebo, mostró que 2.5 mg de tibolona y estrógenos equinos conjugados asociados a medroxiprogesterona incrementaban ligeramente el grosor de la íntima media en 0.004 mm por año40. La tibolona aumenta los niveles de proteína C reactiva, un factor de riesgo para el accidente cerebrovascular, en grado similar al de los estrógenos equinos con jugados41. En estudios aleatorios, la tibolona disminuyó los niveles de colesterol de HDL pero mejoró los niveles de la lipoproteína(a), no cambió los de homocisteína de manera significativa y aumentó los de plasminógeno41,42. El tratamiento con tibolona no tuvo efecto en la tensión arterial o los niveles de glucosa en ayunas.
Dado que el riesgo de accidente cerebrovascular aumenta de manera exponencial con la edad, la tibolona en general no debe ser utilizada en mujeres ancianas. Este compuesto ha sido usado por mujeres entre los 50 y 60 años de edad para alivio de los síntomas de la menopausia y prevención de la osteoporosis cuando el riesgo de accidente cerebrovascular es bajo, pero debe ser evitado en aquellas mujeres con factores de riesgo importantes para esta entidad, tales como hipertensión, tabaquismo, diabetes y fibrilación auricular43. Aunque el número global de eventos adversos fue pequeño, no hubo aumento en el riesgo de tromboembolismo venoso, tal como se ha visto con terapia hormonal o SERMs, o incremento en eventos coronarios, como se observa con la combinación de estrógenos conjugados y medroxiprogesterona21,23,39.
Con respecto a las cuatro mujeres del grupo de tibolona en quienes se desarrolló cáncer de endometrio, el estudio del Millón de Mujeres reportó una asociación entre el uso de tibolona y un mayor riesgo de cáncer endometrial44. En un estudio aleatorizado de dos años con 2.5 mg diarios de tibolona que incluyó 1.598 mujeres que eran más jóvenes (edad promedio de 54 años) que las pacientes de este estudio (edad promedio de 68 años), no se presentaron casos de cáncer de endometrio45.
Encontramos que las mujeres en el grupo de tibolona tuvieron tres veces más posibilidad de reportar sangrado vaginal y tener un grosor endometrial superior a 4 mm (llevando a un incremento en la tasa de biopsia de endometrio por un factor de 3) respecto a aquellas del grupo placebo46. La mayor vigilancia puede ser responsable, por lo menos en parte, del incremento en el diagnóstico de cáncer de endometrio46. No hubo diferencia entre los dos grupos en la baja tasa de hiperplasia endometrial. Aunque la tibolona puede aumentar el riesgo de cáncer de endometrio, el riesgo absoluto fue bajo durante los tres años de terapia. Hubo un pequeño aumento en los reportes de dolor pélvico, tal como se había visto en estudios previos con tibolona, pero la causa no fue clara7.
El tratamiento con tibolona se asoció con síntomas ginecológicos severos que también se han observado con la terapia hormonal en la posmenopausia, incluyendo sangrado vaginal, flujo vaginal y malestar mamario. El incremento en la tasa de anormalidades cervicales mínimas en los resultados de la citología también se ha visto con la asociación de estrógenos equinos conjugados y medroxiprogesterona en el estudio del Corazón en el Reemplazo con Estrógenos/Progestina (HER S)47 y el estudio de Iniciativa de Salud de las Mujeres (WHI)48; la causa de este efecto no es conocida.
La incidencia de cáncer de colon no fue un desenlace previamente especificado en el ensayo y el número de casos fue pequeño. Sin embargo la disminución en la tasa de esta neoplasia en el grupo de tibolona, comparada con el placebo, semeja la reducción asociada con la combinación de estrógenos y progestina49 pero no del estrógeno solo20 en el estudio WHI. Mecanismos posibles para un efecto de los estrógenos son la disminución en la producción de sales biliares potencialmente carcinogénicas, disminución en la proliferación de células epiteliales del intestino y disminución en los niveles de insulina y del factor de crecimiento similar a la insulina tipo 149.
El tratamiento con tibolona ocasionalmente aumentó los niveles de gamma-glutamiltransferasa, típico de osteohepatitis intrahepática no alcohólica, un efecto infrecuente de la terapia con estrógenos que generalmente se resuelve cuando se suspende el tratamiento50. Este efecto no había sido reportado previamente con la tibolona. Dado que las pruebas de función hepática de seguimiento se obtuvieron tan solo a los 36 meses, el curso del tiempo de este efecto no se conoce.
Estudios previos reportaron que la tibolona aumenta el peso incrementando la masa magra del cuerpo o el agua51. Un pequeño ensayo sugirió que la tibolona aumenta la fuerza de agarre y de los extensores de la pierna. Por ende, la menor tasa de caídas observada en el grupo de tibolona, reportada como un evento adverso, puede reflejar un efecto androgénico sobre la función muscular. Se ha observado que en hombres mayores, niveles mayores de testosterona se han asociado a menores tasas de caídas52. En contraste, la terapia con estrógenos no reduce el riesgo de caídas53.
Este estudio evaluó fracturas incidentes, cáncer de mama, eventos cardiovasculares y efectos endometriales de la tibolona. Sin embargo, el estudio tuvo poder limitado para analizar otros desenlaces importantes, tales como enfermedad coronaria y cáncer de endometrio. Ya que el estudio duró en promedio tres años, el perfil de riesgos y beneficios puede cambiar con mayor duración del tratamiento. Por ejemplo, aunque no de manera significativa, el riesgo de accidente cerebrovascular pareció disminuir con el tiempo. Por otro lado, la influencia de la tibolona en el riesgo de cáncer de endometrio puede aumentar con el tiempo.
Raza, etnia y dosis son factores a considerar cuando se interpretan estos datos. Este estudio fue un ensayo clínico internacional, pero pocas pacientes eran negras o asiáticas. Se examinaron los efectos de 1.25 mg diarios de tibolona, pero 2.5 mg es la dosis usada para síntomas vasomotores. Estudios previos han encontrado que 2.5 mg de tibolona tuvieron tan solo un ligero efecto mayor que 1.25 mg sobre densidad ósea, marcadores de resorción ósea y niveles de lípidos4,5,12.
Se concluye que en mujeres mayores con osteoporosis la tibolona disminuyó el riesgo de fracturas vertebrales y no vertebrales, particularmente en pacientes que ya tenían una fractura vertebral. Se asoció con un menor riesgo de cáncer de seno y posiblemente de cáncer de colon. Sin embargo se asoció a un aumento en el riesgo de accidente cerebrovascular y por lo tanto no debe ser usada en mujeres ancianas o aquellas con factores de riesgo para accidente cerebrovascular. La tibolona tuvo otros efectos que semejan aquellos de la terapia combinada de estrógenos con una progestina. En aquellos casos en los que la tibolona está aprobada para su uso, estos riesgos y beneficios potenciales y otros efectos deben tenerse en cuenta en el momento de considerar el uso de la tibolona para el tratamiento de síntomas de la menopausia o prevención de fracturas.
Referencias
1. de Gooyer ME, Deckers GH, Schoonen WG, Verheul HA, Kloosterboer HJ. Receptor profiling and endocrine interactions of tibolone. Steroids 2003; 68: 21-30.
2. Jelinek J, Kappen A, Schšnbaum E, Lomax P. A primate model of human postmenopausal hot flushes. J Clin Endocrinol Metab 1984; 59: 1224-1228.
3. Landgren MB, Helmond FA, Engelen S. Tibolone relieves climacteric symptoms in
highly symptomatic women with at least seven hot flushes and sweats per day. Maturitas 2005; 50: 222-230.
4. Bjarnason NH, Bjarnason K, Haarbo J, Rosenquist C, Christiansen C. Tibolone: prevention of bone loss in late postmenopausal women. J Clin Endocrinol Metab 1996; 81: 2419-2422.
5. Gallagher JC, Baylink DJ, Freeman R, McClung M. Prevention of bone loss with tibolone in postmenopausal women: results of two randomized, double-blind, placebo-controlled, dose-finding studies. J Clin Endocrinol Metab 2001; 86: 4717-4726.
6. Ederveen AG, Kloosterboer HJ. Tibolone exerts its protective effect on trabecular bone loss through the estrogen receptor. J Bone Miner Res 2001; 16: 1651-1657.
7. Swanson SG, Drosman S, Helmond FA, Stathopoulos VM. Tibolone for the treatment of moderate to severe vasomotor symptoms and genital atrophy in postmenopausal women: a multicenter, randomized, doubleblind, placebo-controlled study. Menopause 2006; 13: 917-925.
8. Meeuwsen IB, Samson MM, Duursma SA, Verhaar HJ. The influence of tibolone on quality of life in postmenopausal women. Maturitas 2002; 41: 35-43.
9. Modelska K, Cummings S. Tibolone for postmenopausal women: systematic review of randomized trials. J Clin Endocrinol Metab 2002; 87: 16-23.
10. Laan E, van Lunsen RH, Everaerd W. The effects of tibolone on vaginal blood flow, sexual desire and arousability in postmenopausal women. Climacteric 2001; 4: 28-41.
11. Modelska K, Cummings S. Female sexual dysfunction in postmenopausal women: systematic review of placebocontrolled trials. Am J Obstet Gynecol 2003; 188: 286-293.
12. Bjarnason NH, Bjarnason K, Haarbo J, Bennink HJ, Christiansen C. Tibolone: influence on markers of cardiovascular disease. J Clin Endocrinol Metab 1997; 82: 1752-1756.
13. Genant HK, Wu CY, van Kuijk C, Nevitt MC. Vertebral fracture assessment using a semiquantitative technique. J Bone Miner Res 1993; 8: 1137-1148.
14. Genant HK, Jergas M, Palermo L, et al. Comparison of semiquantitative visual and quantitative morphometric assessment of prevalent and incident vertebral fractures in osteoporosis. J Bone Miner Res 1996; 11: 984-996.
15. Stone KL, Seeley DG, Lui LY, et al. BMD at multiple sites and risk of fracture of multiple types: long-term results from the Study of Osteoporotic Fractures. J Bone Miner Res 2003; 18: 1947-1954.
16. Kurman R, Norris H. Endometrial hiperplasia and related cellular changes. In: Kurman R, ed. Blaustein’s pathology of the female genital tract. 4th ed. New York: Springer-Verlag, 1994: 411-486.
17. Lan KKG, DeMets DL. Discrete sequential boundaries for clinical trials. Biometrika 1983; 70: 659-663.
18. Cummings SR. A 55-year-old woman with osteopenia. JAMA 2006; 296: 2601-2610.
19. Cauley JA, Robbins J, Chen Z, et al. Effects of estrogen plus progestin on risk of fracture and bone mineral density: the Women’s Health Initiative randomized trial. JAMA 2003; 290: 1729-1738.
20. Anderson GL, Limacher M, Assaf AR, et al. Effects of conjugated equine estrogen in postmenopausal women with hysterectomy: the Women’s Health Initiative randomized controlled trial. JAMA 2004; 291: 1701-1712.
21. Ettinger B, Black DM, Mitlak BH, et al. Reduction of vertebral fracture risk in postmenopausal women with osteoporosis treated with raloxifene: results from a 3-year randomized clinical trial. JAMA 1999; 282: 637-645.
22. Cauley JA, Norton L, Lippman ME, et al. Continued breast cancer risk reduction in postmenopausal women treated with raloxifene: 4-year results from the MORE trial: Multiple Outcomes of Raloxifene Evaluation. Breast Cancer Res Treat 2001; 65: 125-134.
23. Fisher B, Costantino JP, Wickerham DL, et al. Tamoxifen for prevention of breast cancer: report of the National Surgical Adjuvant Breast and Bowel Project P-1 Study. J Natl Cancer Inst 1998; 90: 1371-1388.
24. Cuzick J, Powles T, Veronesi U, et al. Overview of the main outcomes in breast cancer prevention trials. Lancet 2003; 361: 296-300.
25. Martino S, Cauley JA, Barrett-Connor E, et al. Continuing outcomes relevant to Evista: breast cancer incidence in postmenopausal osteoporotic women in a randomized trial of raloxifene. J Natl Cancer Inst 2004; 96: 1751- 1761.
26. Barrett-Connor E, Mosca L, Collins P, et al. Effects of raloxifene on cardiovascular events and breast cancer in postmenopausal women. N Engl J Med 2006; 355: 125-137.
27. Li CI, Daling JR, Malone KE. Incidence of invasive breast cancer by hormone receptor status from 1992 to 1998. J Clin Oncol 2003; 21: 28-34.
28. Beral V. Breast cancer and hormonereplacement therapy in the Million Women Study. Lancet 2003; 362: 419-427.
29. Opatrny L, DellÕAniello S, Assouline S, Suissa S. Hormone replacement therapy use and variations in the risk of breast cancer. BJOG 2008; 115: 169-475.
30. Mueck AO, Lippert C, Seeger H, Wallwiener D. Effects of tibolone on human breast cáncer cells and human vascular coronary cells. Arch Gynecol Obstet 2003; 267: 139-144.
31. Kloosterboer HJ, Schoonen WG, Deckers GH, Klijn JG. Effects of progestagens and Org OD14 in vitro and in vivo tumor models. J Steroid Biochem Mol Biol 1994; 49: 311-318.
32. Lippert C, Seeger H, Wallwiener D, Mueck AO. Tibolone versus 17beta-estradiol/ norethisterone: effects on the proliferation of human breast cancer cells. Eur J Gynaecol Oncol 2002; 23: 127-130.
33. Gompel A, Chaouat M, Jacob D, Perrot JY, Kloosterboer HJ, Rostene W. In vitro studies of tibolone in breast cells. Fertil Steril 2002; 78: 351-359.
34. Werner HM, Franke HR, Vermes I. Apoptosis and proliferation in breast cancer cells, cultured in vitro: effects of SERMs. Climacteric 2005; 8: 294-299.
35. Conner P, Christow A, Kersemaekers W, et al. A comparative study of breast cell proliferation during hormone replacement therapy: effects of tibolone and continuous combined estrogen-progestogen treatment. Climacteric 2004; 7: 50-58.
36. Raobaikady B, Parsons MF, Reed MJ, Purohit A. Tibolone and its delta-4, 7alpha-methyl norethisterone metabolite are reversible inhibitors of human aromatase. J Steroid Biochem Mol Biol 2007; 104: 154-160.
37. Chetrite G, Kloosterboer HJ, Pasqualini JR. Effect of tibolone (Org OD14) and its metabolites on estrone sulphatase activity in MCF-7 and T-47D mammary cancer cells. Anticancer Res 1997; 17: 135-140.
38. Chetrite GS, Kloosterboer HJ, Philippe JC, Pasqualini JR. Effect of Org OD14 (LIVIAL) and its metabolites on human estrogen sulphotransferase activity in the hormonedependent MCF-7 and T-47D, and the hormone-independent MDAMB-231, breast cancer cell lines. Anticancer Res 1999; 19: 269- 275.
39. Writing Group for the Women’s Health Initiative Investigators. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Initiative randomized controlled trial. JAMA 2002; 288: 321- 333.
40. Bots ML, Evans GW, Riley W, et al. The effect of tibolone and continuous combined conjugated equine oestrogens plus medroxyprogesterone acetate on progression of carotid intima-media thickness: the Osteoporosis Prevention and Arterial effects of tiboLone (OPAL) study. Eur Heart J 2006; 27: 746-755.
41. Barnes JF, Farish E, Rankin M, Hart DM. Effects of two continuous hormone therapy regimens on C-reactive protein and homocysteine. Menopause 2005; 12: 92-98.
42. Davison S, Davis SR. New markers for cardiovascular disease risk in women: impact of endogenous estrogen status and exogenous postmenopausal hormone therapy. J Clin Endocrinol Metab 2003; 88: 2470-2478.
43. Tegos TJ, Kalodiki E, Daskalopoulou SS, Nicolaides AN. Stroke: epidemiology, clinical picture, and risk factors. Angiology 2000; 51: 793-808.
44. Beral V, Bull D, Reeves G. Endometrial cáncer and hormone-replacement therapy in the Million Women Study. Lancet 2005; 365: 1543- 1551.
45. Archer DF, Hendrix S, Gallagher JC, et al. Endometrial effects of tibolone. J Clin Endocrinol Metab 2007; 92: 911-918.
46. Ettinger B, Kenemans P, Johnson S, et al. Endometrial effects of tibolone in elderly osteoporotic women. Obstet Gynecol (in press).
47. Sawaya GF, Grady D, Kerlikowske K, et al. The positive predictive value of cervical smears in previously screened postmenopausal women: the Heart and Estrogen/progestin Replacement Study (HERS). Ann Intern Med 2000; 133: 942-950.
48. Anderson GL, Judd HL, Kaunitz AM, et al. Effects of estrogen plus progestin on gynecologic cancers and associated diagnostic procedures: the Women’s Health Initiative randomized trial. JAMA 2003; 290: 1739- 1748.
49. Chlebowski RT, Wactawski-Wende J, Ritenbaugh C, et al. Estrogen plus progestin and colorectal cancer in postmenopausal women. N Engl J Med 2004; 350: 991-1004.
50. Stravitz RT, Sanyal AJ. Drug-induced steatohepatitis. Clin Liver Dis 2003; 7: 435- 451.
51. Jacobsen DE, Samson MM, Kezic S, Verhaar HJ. Postmenopausal HRT and tibolone in relation to muscle strength and body composition. Maturitas 2007; 58: 7-18.
52. Orwoll E, Lambert LC, Marshall LM, et al. Endogenous testosterone levels, physical performance, and fall risk in older men. Arch Intern Med 2006; 166: 2124-2131.
53. Greenspan SL, Resnick NM, Parker RA. The effect of hormone replacement on physical performance in communitydwelling elderly women. Am J Med 2005; 118: 1232-1239
