El cigarrillo se ha identificado como un factor de riesgo modificable importante para la enfermedad cardiovascular. Los hombres tradicionalmente han sido más propensos a fumar, pero esa gran brecha se estrechó a mediados de los ochentas y desde entonces ha permanecido relativamente constante. Los riesgos asociados con fumar, medidos tanto por la exposición corriente como la acumulada al tabaco, son consistentemente mayores en mujeres que en hombres y son independientes de la edad19.
La combinación de cigarrillo con el uso de anticonceptivos orales puede incrementar el número de casos de infarto del miocardio que ocurre en mujeres mayores de 35 años20. Sin embargo, descontando el uso de anticonceptivos, el consumo de cigarrillo es responsable del mayor exceso de casos21.
El riesgo aumentado de trombogénesis asociado con el cigarrillo parece ser afectado a través del incremento en la agregación plaquetaria y cambios degenerativos en el endotelio vascular22-24. Entre las mujeres usuarias de anticonceptivos que contienen menos de 35 µg de etinilestradiol hubo un aumento significativo en los niveles de fibrinógeno y fibrinopéptido A tanto en fumadoras como en no fumadoras24. (Ver también: Los Riesgos Cardiovasculares de la Anticoncepción Oral)
A diferencia de las no fumadoras, las mujeres que fuman no tienen un aumento compensatorio de la actividad de antitrombina III, dejando los efectos procoagulantes de los anticonceptivos orales sin oposición25.
Por lo tanto, el uso actual o previo de anticonceptivos orales no está asociado con un aumento importante en el riesgo de infarto del miocardio en mujeres saludables no fumadoras26. A pesar del riesgo pequeño que los anticonceptivos orales tienen sobre el infarto del miocardio en no fumadoras, se debe tener precaución cuando se prescriben a mujeres fumadoras mayores de 34 años y en especial si son mayores a 39 años27.
El uso de anticoncepción oral también está asociado con un mayor riesgo de accidente cerebro- vascular isquémico, especialmente en fumadoras pesadas, pero este riesgo incrementado debe ser considerado dentro del contexto de riesgo absoluto muy bajo para enfermedad cardiovascular en esta población. En un estudio inglés, por ejemplo, se observó que 5.880 mujeres debían tomar anticonceptivos orales por un año para que resulte en un caso extra de apoplejía28.
Dislipidemia
La dislipidemia es otro factor de riesgo modificable importante para la ECC. El colesterol sérico es un factor de riesgo significativo para infarto del miocardio tanto en hombres como en mujeres, con el riesgo relativo siendo similar e incrementando con la edad29. La disminución del colesterol de LDL hasta recientemente ha sido el objetivo primario en prevención de la enfermedad cardiovascular30. Ahora ha sido demostrado que los niveles plasmáticos de colesterol de HDL se correlacionan inversamente con la incidencia de enfermedad cardiovascular31; por ende, la elevación de las lipoproteínas de alta densidad confiere cardioprotección. En contraste, el riesgo asociado a los triglicéridos es significativamente mayor para las mujeres y disminuye con la edad29.
Diabetes mellitas
La prevalencia de diabetes aumenta marcadamente con el incremento en la edad y es más alta en mujeres que en hombres mayores32. Los niveles altos de testosterona en mujeres incrementan la posibilidad de diabetes, mientras que dicho riesgo es diminuido en hombres33. También las mujeres con diabetes gestacional tienen mayor posibilidad de desarrollar diabetes posteriormente34. La diabetes aumenta de manera sustancial el riesgo de enfermedad cardiovascular35. Aún más, aquellos individuos con una glucosa plasmática a las dos horas de 10.01-11.09 mmol/L tienen riesgos de mortalidad cardiovascular similares a quienes tienen diabetes36. La Encuesta Europea del Corazón sobre Eventos Coronarios Agudos encontró que en mujeres con diabetes era más probable encontrar infarto con elevación del segmento ST que otras mujeres que se presentan con síntomas coronarios agudos y tuvieron una alta incidencia de mortalidad hospitalaria37. Aunque el estudio EURO-ASPIRE que se basó en los datos de 4.437 pacientes con ECC, muestra que aunque la prevalencia de diabetes conocida, recientemente diagnosticada o glucosa alterada en ayunas es similar en hombres (46%) y mujeres (47%)38, el riesgo relativo de muerte por ECC e infarto no fatal atribuible a diabetes es mayor en mujeres.39,40 Un meta-análisis reciente de 22 estudios encontró que el riesgo relativo de ECC fatal asociada con diabetes es 50% mayor en mujeres39.
Adiposidad
La adiposidad es un potente predictor de la muerte cardiovascular, con el riesgo relativo aumentado con el índice de masa corporal41. El estudio EURO-ASPIRE también revela que la obesidad y la obesidad central (definida como una circunferencia abdominal mayor de 88 cm en mujeres y de 102 cm en hombres) es más prevalerte en mujeres (70%) que en hombres (46%) con ECC42. La adiposidad central se asocia con la transición menopáusica43. Incluso un aumento modesto de peso durante la adultez, independiente de la actividad física, se asocia con mayor riesgo de muerte en mujeres; un índice de masa corporal mayor de 25 kg/m2 asociado a menos de 3.5 horas de ejercicio a la semana responde por 59% de las muertes cardiovasculares44.
Síndrome metabólico
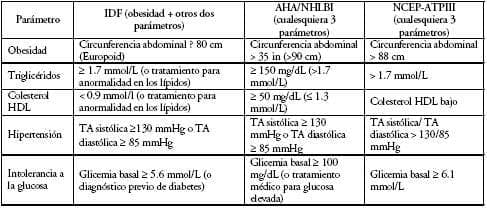
El síndrome metabólico es un conjunto de factores de riesgo para enfermedad arteriosclerótica y diabetes tipo 2 que incluye obesidad central, alteración de la regulación de la glucosa (o sea intolerancia a la glucosa/resistencia a la insulina), aumento de los niveles de triglicéridos, disminución de los niveles de colesterol de HDL e hipertensión. La coexistencia de tres o más de estos factores conforma el síndrome y aumenta laprobabilidad de desarrollar diabetes mellitus, así como un riesgo mayor de mortalidad coronaria y cardiovascular. Existe un número de definiciones del síndrome metabólico (Tabla 3), incluyendo aquellas de la Federación Internacional de Diabetes (IDF)45, Asociación Americana del Corazón/ Instituto Nacional de Corazón, Pulmón y Sangre46, y el Programa de Educación de Colesterol Panel III de Tratamiento de Adultos (NCEPATPIII) 47.
Con base en las definiciones del NCEP-ATPIII e IDF, el EURO-ASPIRE encontró que 56 y 72% respectivamente de las mujeres encuestadas, tenía síndrome metabólico, en contraste con 40 y 59% de los hombres respectivamente42. Es de anotar que en las mujeres la incidencia de obesidad es mayor y los niveles de colesterol de HDL menores. También con el envejecimiento los niveles de colesterol de LDL y lipoproteína(a) se vuelven mayores en mujeres que en hombres48. La hiperactividad simpática y el aumento en la inflamación con el envejecimiento parecen relacionarse con aumento en la prevalencia de síndrome metabólico49. La preclampsia es un factor de riesgo adicional para el síndrome metabólico50, y aumenta significativamente el riesgo de enfermedad coronaria subsiguiente51.
Tabla 3. Definición del síndrome metabólico en mujeres de acuerdo a la Federación Internacional de Diabetes45, la Asociación Americana del Corazón/Instituto Nacional de Corazón, Sangre y Pulmón46, y el Programa Nacional de Educación sobre Colesterol Panel de Tratamiento de Adultos III47
Actividad física
El sedentarismo, definido como el consumir menos de 10% de la ingesta diaria de energía en la práctica de actividades de intensidad moderada a elevada52, es altamente prevalente en mujeres de mediana edad53. La inactividad física es un factor contribuyente bien reconocido y el aumento en el índice de masa corporal un factor de riesgo aditivo para la ECC, especialmente en mujeres. El sedentarismo, que con frecuencia se combina con depresión, es un factor contribuyente importante para la ECC54.
Punto práctico 2. Hipertensión, consumo de cigarrillo, dislipidemia, diabetes, índice de masa corporal y síndrome metabólico son todos potentes predictores de eventos cardiovasculares. El riesgo cardiovascular asociado con hipertensión, trigliceridemia y diabetes aumenta en las mujeres luego de la menopausia y con el incremento en la edad.
La menopausia y las necesidades médicas resultantes
La población femenina está envejeciendo. En los países europeos se sabe de tiempo atrás que las mujeres sobreviven a los hombres55. Datos de Europa Occidental para 2002 revelan que por cada 100 mujeres de 60 a más años hay tan solo 70 hombres56.
Al final del siglo XX, la situación era menos favorable en los países en vías de desarrollo: a través de América Latina, África y la mitad sur de Asia menos de 10% de las mujeres alcanzaban los 60 años de edad57. Sin embargo, el futuro es más prometedor: durante 2006, incluso en los países más pobres, las mujeres empezaron a sobrevivir a los hombres55. Para 2050 se espera que la expectativa de vida mejore de manera importante en todo el mundo, llegando a que más de 30% de toda la población femenina sea de 60 años o más57. Por ende, muchas más mujeres experimentarán la transición menopáusica. Como la edad de la menopausia no está cambiando de manera sustancial, las mujeres en el futuro cercano pueden esperar a ser posmenopáusicas por 30 a 40% de sus vidas.
Pérdida de la función ovárica
La pérdida de actividad folicular ovárica debida a los niveles decrecientes de hormona folículo estimulante explica el declinar en la producción estrogénica en la menopausia58. Estos cambios hormonales impactan el sistema neuroendocrino, resultando en oleadas de calor, sudores nocturnos, insomnio, cambios en el estado de ánimo, ansiedad, irritabilidad y memoria y concentración pobres59. El tracto urogenital también es afectado, con atrofia genital como consecuencia, que puede resultar en incontinencia y dispareunia. Estas características llevan a muchas mujeres a buscar ayuda médica, pero muchas no están informadas de las implicaciones a largo plazo. El manejo de la enfermedad cardiovascular coloca grandes demandas en los recursos médicos. De manera similar, el impacto médico y socioeconómico de la osteoporosis es enorme, siendo responsable tan solo en Estados Unidos de 700.000 fracturas cada año, de las cuales 300.000 son del cuello femoral (cadera)60. El declinar cognitivo puede acelerarse luego de la menopausia debido a la deficiencia estrogénica y la enfermedad de Alzheimer es dos o tres veces más común en mujeres que en hombres.
Síntomas menopáusicos
Uno de los síntomas más frecuente y molesto reportado por las mujeres perimenopáusicas es el de oleadas de calor/sudoración nocturna, usualmente siendo más severos 6 a 12 meses luego de la última menstruación62. Sin embargo, las oleadas de calor pueden persistir por muchos años en algunas mujeres62-64. La terapia de reemplazo hormonal rápidamente reduce la intensidad y la severidad de estas oleadas. El reemplazo estrogénico es aún la terapia más confiable y efectiva para los síntomas vasomotores. Alternativas a la terapia de reemplazo hormonal, tales como las isoflavonas de soya, parecen ser de poco beneficio para las oleadas de calor y otros síntomas vasomotores66. Las mujeres posmenopáusicas reportan que su calidad de vida ha disminuido debido a sus síntomas físicos y aumento de ansiedad y depresión67. Una mejoría en la calificación de calidad de vida se puede lograr con terapia de reemplazo hormonal68. La terapia de reemplazo hormonal por períodos cortos ha mostrado que aumenta la expectativa de vida ajustada a calidad para mujeres con síntomas de la menopausia.69 En el largo plazo, la osteoporosis es un factor importante que contribuye a la pobre calidad de vida relacionada con la salud en mujeres posmenopáusicas.70 El estudio Women’s Health Initiative (WHI) ha demostrado que la terapia de reemplazo hormonal disminuyó de manera significativa la incidencia global de fracturas vertebrales y de cadera, incluso en una población no seleccionada de pacientes71.
Recomendaciones específicas sobre la duración de la terapia de reemplazo hormonal deben basarse en las características de la paciente y la dosis y tipo de terapia empleada. Luego de la publicación del WHI71, el pronunciamiento hecho por el Comité Ejecutivo de la Sociedad Internacional de Menopausia declaró que no hay nuevas razones para colocar limitaciones sobre la duración de la terapia6. Se consideró que no había justificación para el cese arbitrario en mujeres que iniciaron el reemplazo durante la transición menopáusica y permanecieron libres de síntomas mientras recibieron hormonas.
Punto práctico 3. La deficiencia estrogénica asociada con la transición menopáusica lleva a muchos síntomas vasomotores incapacitantes, incluyendo oleadas de calor y sudoración nocturna, trastornos sexuales y, a largo plazo, osteoporosis. Todos estos síntomas tienen impacto negativo sobre la calidad de vida. Mejoría en la calidad de vida se logra con la terapia de reemplazo hormonal, debido al alivio de los molestos síntomas de la menopausia.
La menopausia como un factor de riesgo cardiovascular
La incidencia anual de enfermedad cardiovascular varía de acuerdo al estado menopáusico72. El aumento de peso frecuentemente ocurre en la mujer perimenopáusica que no recibe terapia de reemplazo hormonal73. Esto se atribuye especialmente a un aumento en la grasa corporal, que se concentra en el abdomen (androide) más que subcutáneamente (ginecoide). El aumento en el índice de masa corporal tiende a reducir la sensibilidad a la insulina y a incrementar la tensión arterial sistólica, especialmente en mujeres74. La disminución en los niveles de colesterol de LDL es un contribuyente importante al aumento en la ECC75. Incrementos en la tensión arterial sistólica y diastólica coinciden con la menopausia16. Hoy se considera que la tensión sistólica elevada predice más eventos cardiovasculares que la tensión diastólica76. Aún más, un grado moderado de resistencia a la insulina está presente en las mujeres posmenopáusicas que no reciben terapia de reemplazo hormonal, llevando a incremento en los niveles de glucosa plasmática77. Así como se refiere a la deficiencia estrogénica, la atención se debe enfocar en el tratamiento de la hipertensión, el disbalance de lípidos y la intolerancia a la glucosa para minimizar el riesgo cardiovascular en las mujeres posmenopáusicas.
Punto práctico 4. Los cambios hormonales de la transición menopáusica resultan en cambios en los componentes individuales del síndrome metabólico y aumentan la probabilidad de diabetes y enfermedad cardiovascular.
El papel de la terapia de reemplazo hormonal
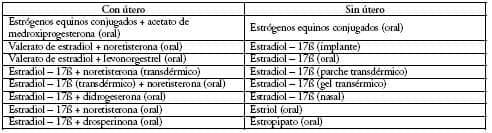
Un número de preparados hormonales está disponible (Tabla 4). El tipo, dosis y modo de administración de hormonas sexuales exógenas puede variar sus acciones fisiológicas. Los hallazgos recientes que los estrógenos transdérmicos, en contraste con las preparaciones orales, parecen no estar asociados con incremento en el riesgo de trombosis venosa son interesantes y desafiantes78,79. Esto se basa en la observación de que las preparaciones orales, a diferencia de las transdérmicas, que contienen estradiol, se asocian con un incremento marcado y rápido de proteína C reactiva79. De manera global la terapia de reemplazo hormonal ayuda a mantener la calidad de vida y, a largo plazo, también puede tener efectos benéficos sobre el sistema esquelético y disminuir la osteoporosis6.
Tabla 4. Preparaciones hormonales disponibles (y ruta de administración) para mujeres con y sin útero
Recientemente ha habido confusión con respecto al efecto de la terapia de reemplazo hormonal sobre el riesgo a largo plazo de cáncer de seno. Los datos sobre riesgo de cáncer de mama y terapia de reemplazo hormonal recolectados en el WHI confirman una posible asociación de uso prolongado con riesgo incrementado80, y por lo tanto este asunto debe ser evaluado cuidadosamente y discutido con la mujer antes de prescribir la terapia. El brazo de estrógenos equinos conjugados más acetato de medroxiprogresterona del estudio aleatorizado WHI mostraron que la razón de riesgo (HR) para cáncer de mama en la población global de pacientes fue 1.24 (IC 95% 1.01- 1.54)80. El incremento en el riesgo atribuido a la terapia de reemplazo hormonal combinada fue equiparable a aquel debido a tener sobrepeso/ obesidad o a consumir alcohol81. Sin embargo, el riesgo absoluto de cáncer invasivo de seno en el brazo de terapia de reemplazo hormonal combinada estuvo en el orden de menos de un caso por 1.000 mujeres-año80. Es interesante que no hubo riesgo para aquellas mujeres que nunca usaron hormonas antes del estudio y en aquellas menores de 60 años. En otras palabras, el estudio WHI claramente demuestra que la terapia hormonal de reemplazo por tiempo corto o intermedio, hasta por cinco años no induce un incremento detectable en el riesgo de cáncer de seno.
El WHI demuestra claramente que no todas las terapias de reemplazo hormonal pueden ser consideradas como iguales con respecto a los posibles efectos sobre el cáncer de mama.
De hecho, en una mujer con histerectomía tratada hasta por nueve años únicamente con estrógenosequinos conjugados orales, la incidencia de cáncer de seno mostró un descenso no significativo: comparado con placebo, los estrógenos equinos conjugados orales resultaron en una HR de 0.80 (IC 95% 0.62-1,04) para cáncer de mama82. Por lo tanto el estrógeno solo no parece incrementar de manera significativa el riesgo de cáncer de seno en mujeres posmenopáusicas. Al considerar los análisis ajustados por adherencia que marcaron seguimiento por seis meses luego de que una mujer se convirtió en no adherente, se observó una reducción mayor y significativa en el grupo de estrógenos equinos conjugados comparado con el grupo placebo (HR 0.67; IC 95% 0.47-0.97; P<0.03)82. Además el Estudio de Salud de las Enfermeras confirma que el reemplazo con solo estrógenos no se asocia con incremento en usuarias a corto plazo, pero en usuarias a muy largo plazo el riesgo fue elevado83. Los riesgos relativos e intervalos de confianza del 95% multivariados para cáncer de seno con el uso actual de estrógeno sin oposición por menos de 5, 5-9.9, 10-14.9, 15-19.9 y 20 o más años fue 0.96 (0.75-1.22), 0.90 (0.72-1.12), 1.06 (0.87-1.30), 1.18 (0.95- 1.48) y 1.42 (1.13-1.77) (Valor de p para tendencia <0.001). Por lo tanto el cáncer de seno puede no ser motivo de preocupación en mujeres que sufren de síntomas climatéricos luego de histerectomía si van a recibir terapia con solo estrógenos.
Punto práctico 5. El uso de terapia de reemplazo hormonal en la mujer perimenopáusica reduce los síntomas vasomotores y mantiene la calidad de vida. No hay evidencia conclusiva de que tal tratamiento incremente el riesgo de cáncer.