Invitado Internacional
Estómago operado por Úlcera Gastroduodenal y su evolución clínica, Endoscópica e histológica luego de la erradicación
A. PIERINI, M.D., F. MAROZZI, M.D., O. BROSUTÛ, M.D.,
M. GULLINO, M.D., A. BARRETT, M.D., N. GASTALDI, M.D.
SECCIÓN DE ENDOSCOPIA DIGESTIVA, SERVICIO DE CIRUGÍA GENERAL,
HOSPITAL J. B. ITURRASPE, BV. PELLEGRINI 3331, SANTA FE, ARGENTINA.
Resumen
Existe una relación directa entre la enfermedad ulcerosa péptica y la infección por Helicobacter pylori (H. pylori). El objetivo de este estudio fue el de evaluar la prevalencia de H. pylori en pacientes sometidos a gastrectomía o vagotomía con piloroplastia secundaria a úlcera péptica, y su evolución después de la erradicación de la bacteria.
Nuestro grupo de estudio encontró una baja prevalencia de infección por H. pylori en pacientes con gastrectomía o vagotomía con piloroplastia. Probablemente, el constante reflujo biliar en este tipo de cirugía produce cambios que inhiben la colonización de la bacteria.
Summary
There is a direct relation between peptic ulcer disease and infection with Helicobacter pylori.
The objective of this study was to evaluate the prevalence of H. pylori in patients in whom gastrectomy or vagotomy and pyroloplasty was performed because of peptic ulcer, and their evolution after erradication.
Our study group found that prevalence of H. pylori in patients with gastrectomy or vagotomy and pyloroplasty have a lower prevalence of infection. Probably, the constant biliary reflux produces important changes that inhibit the colonization of the bacteria.
Introducción
La cirugía se había constituido en un pilar fundamental en el tratamiento de la enfermedad ulceropéptica, hasta el advenimiento de los bloqueadores H2 e inhibidores de la bomba de protones.
Actualmente, se reconoce una estrecha relación entre la infección por Helicobacter pylori (H. pylori ) y la patología ulcerosa gastroduodenal.
El objetivo de este trabajo es estudiar la prevalencia de H. pylori en los pacientes que fueron sometidos a gastrectomía o vagotomía y piloroplastia por úlcera péptica y su evolución luego de la erradicación.
Materiales y Métodos
En el período comprendido entre el 1 º de abril de 1997 y el 30 de mayo de 1999, en la Sección de Endoscopia Digestiva del Servicio de Cirugía General del Hospital J.B. Iturraspe de la ciudad de Santa Fe, Argentina, se estudiaron 44 pacientes en quienes previamente se había efectuado hemigastrectomía tipo Billroth II en 39 (88,63%) y vagotomía troncal más piloroplastia en 5 (11,36%).
La edad media fue de 58 años (rango: 26-85) con predominio del sexo femenino (70,45%). El tiempo transcurrido desde la intervención quirúrgica hasta el ingreso fue, en promedio, de 8,7 años (rango:1 a 32).
La localización de la enfermedad ulcerosa fue úlcera gástrica, 10 pacientes; úlcera duodenal,12 pacientes, y en los 22 restantes, no se pudo recabar fehacientemente la localización de la enfermedad que originó la cirugía.
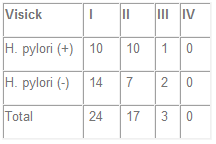
Los pacientes fueron citados y se les realizó una evaluación clínico – sintomatológica, una clasificación, en grupos según Visick (Tabla 1) y fibroendoscopia digestiva alta con evaluación del estado de la mucosa gástrica y la obtención de muestras para biopsia, para determinación de H. pylori por la prueba de ureasa y anatomía patológica.
Las muestras se obtuvieron de la siguiente manera: pacientes gastrectomizados, cuatro muestras del muñón gástrico en el fundus, y pacientes con vagotomía y piloroplastia, dos muestras de antro, dos de cuerpo y dos de fondo.
La prueba de ureasa fue leída dentro de las 12 horas después de obtenida la muestra. El estudio histológico fue procesado con tinciones de hematoxilina-eosina y de Giemsa.
Tabla 1. Clasificación clínica del resultado de la
cirugía gastrica según Visick (modificada).

Ninguno de los pacientes incluidos había recibido previamente tratamiento de erradicación de H. pylori, ni antibióticos ni inhibidores de la bomba de protones, por lo menos, 30 días antes de la fecha de ingreso.
Se consideró que el paciente sufría una infección por H. pylori cuando se demostró su presencia por alguno de los dos métodos utilizados.
De esta manera,se delimitaron dos grupos:
- Pacientes con H. pylori negativo (grupo control), que fueron seguidos sin ningún tratamiento.
- Pacientes con H. pylori positivo, a los que se les realizó tratamiento de erradicación con lanzoprazol, 30 mg cada 12 horas; amoxicilina, 1.000mg cada 12 horas, y claritromicina,500 mg cada 12 horas,por el término de 7 días.
Se realizó un control de la efectividad de la erradicación al mes de finalizado el esquema antibiótico, de la misma manera.
Ambos grupos fueron evaluados a los 6 y 12 meses del ingreso al estudio, con la misma metodología.En esta segunda etapa, 9 pacientes se perdieron del seguimiento (2 del grupo H.pylori positivo y 7 del grupo H. pylori negativo), 2 por óbito por causas no relacionadas con el estudio y los otros 7 por negativa a las citaciones.
Resultados
La prevalencia de infección por H. pylori, en nuestros pacientes, fue de 47,72% (n=21). Las proporciones para cada tipo de cirugía fueron: gastrectomía subtotal 46,15% (n=18) y vagotomías, 60% (n=3).
De acuerdo con el diagnóstico intraoperatorio, se hallaron los siguientes porcentajes de H. pylori positivos:úlceras gástrica, 50% (5 de 10); úlcera duodenal, 66,66% (8 de 12), y, de los 22 pacientes de localización desconocida, 36,66% fueron H. pylori positivos.
Con respecto a la evaluación endoscópica en todos los pacientes a quienes se les había realizado cirugía resectiva, se observó un patrón compatible con gastritis de tipo alcalino acompañado con importante reflujo biliar; esto se encontró en los pacientes infectados o libres de infección y no se modificó con el tratamiento de erradicación. Aquellos pacientes que no se sometieron a cirugía resectiva (vagotomía) mostraron un patrón endoscópico normal o de gastropatía crónica, sin modificarse con la erradicación.
El Visick inicial de los pacientes estudiados fue: Visick I, 24 pacientes (54,5%); Visick II, 17 pacientes (38,6%); Visick III, 3 pacientes (6,8%), y ningún paciente con Visick IV.
La relación entre el Visick inicial y la infección por H. pylori se muestra en la Tabla 2.
Tabla 2. Resultado de la detección de H. pylori por
mediode biopsia (Bx) y prueba de ureasa (U).

De los pacientes infectados (n=21), en 16 se realizó tratamiento de erradicación (76,1%), que fue exitoso en 13 pacientes (81,2%), de los cuales 10 (77%) mejoraron el Visick (9 pacientes de II a I y 1 de III a I ) en forma sostenida por el período de seguimiento de 12 meses.
En el análisis de los resultados de la anatomía patológica de nuestra población, se obtuvo que los pacientes libres de infección mostraron un patrón histológico de gastritis crónica leve en 16 (69,5%), gastritis crónica intensa en 6 (26%) y normal en 1 (4,34%). Por contrapartida,en los pacientes infectados se constató gastritis crónica con reactivación aguda en 12 (57,14%), gastritis crónica intensa en 4 (19,04%), gastritis crónica leve en 4 (19,04%) e histología normal en 1 (4,76%).
En el grupo de pacientes que logró la erradicación, en 9 (69,3%) mejoró en algún grado el aspecto histológico y en 4 permaneció sin ningun cambio, al igual que los pacientes en los que no se logró la erradicación y aquéllos que resultaron H. pylori negativos. Los 9 pacientes que mejoraron la histología están incluidos en el grupo que mejoró el puntaje clínico (Visick).
Los pacientes con H. pylori negativo no registraron cambios en el patrón endoscópico, histológico ni clínico, durante el período de seguimiento.
Comentario
Actualmente, la cirugía ha sido relegada a la resolución de las complicaciones de la enfermedad ulcerosa gastroduodenal, debido al papel fundamental que juegan los inhibidores de la bomba de protones. Esto ha sido aún más manifiesto al conocerse la relación causal de la enfermedad con la infección por H. pylori, aceptándose que la erradicación del mismo es un pilar fundamental en su tratamiento.
En nuestros pacientes, no encontramos recidiva de la enfermedad ulcerosa durante el período de seguimiento. Este resultado se contrapone con lo encontrado por otros autores, que observaron un 2-5% de recidiva en pacientes gastrectomizados y 15-25% en los vagotomizados; en este último grupo, en los casos de vagotomía incompleta.
Otros autores, como nosotros, no encontraron recurrencia ulcerosa a pesar de la persistente infección por H. pylori, luego de la cirugía; esto se explica por la modificación del estado secretorio con caída del BAO (basal acid output – secreción basal de ácido) y PAO (peek acid output – pico máximo de secreción) post – operatorio.
Cabe destacar que en estos pacientes, el control de la enfermedad úlcero-péptica se logró con cirugía a pesar de la presencia de H. pylori, probablemente por la disminución de la secreción ácida, basado en la célebre expresión “no ácido, no úlcera”; esto explica que la presencia de H. pylori es importante en la fisiopatología de la enfermedad, pero no el único factor.
En nuestro estudio,la prevalencia de infección por H. pylori:
Fue de 47,72%, menor que la cifra de infección encontrada en los pacientes con úlcera péptica. Otros autores han descrito prevalencias que oscilan entre 22 y 76% (1-3). Encontramos una tasa de infección de 46% en los pacientes gastrectomizados y 60% en los vagotomizados, en forma similar a otros grupos de trabajo.
Esta baja prevalencia podría explicarse porque la intervención quirúrgica provoca un cambio microambiental que dificulta la colonización por H. pylori (2), debido a la existencia casi constante de reflujo biliar en este tipo cirugía. Se ha demostrado que las sales biliares inhiben el crecimiento in vitro de esta bacteria, al agregarse al medio de cultivo (4,5).
Es interesante destacar que estudios que comparan la prevalencia de H. pylori luego de diversas técnicas de reconstrución después de gastrectomía por enfermedad ulcerosa, han hallado que las reconstrucciones tipo Y de Roux, que virtualmente impiden el reflujo biliar, se asocian a cifras muy elevadas de infección similares a las de la patología que originó la intervención (6-8).
Otro mecanismo posible podría ser la alcalinización gástrica que sigue a la intervención. Esta hipótesis es dudosa, dado que el tratamiento prolongado con omeprazol y la consiguiente hipoclor-hidria, no afecta de forma significativa la prevalencia de H. pylori (9,10).
Con respecto a la prevalencia del H. pylori posterior a cirugía gástrica, obtenida con la prueba de ureasa, nuestros resultados demostraron que la misma fue de 45% (20 pacientes). Otros autores no creen en la sensibilidad de este método de detección del H. pylori después de la cirugía de reducción ácida.
Nuestra tasa de erradicación con la triple terapia fue de 81,2%, cifra similar a la de otros estudios con el mismo esquema de tratamiento.
No encontramos cambios endoscópicos significativos luego de la erradicación de H.pylori.
Otra observación interesante es que, si bien no hay una clara relación entre la infección H. pylori y el Visick al ingreso (Tabla 3), 77% de los pacientes mejoraron el puntaje sintomatológico luego de la erradicación, lo que puede explicarse por la anulación del factor agresivo que ejerce esta bacteria sobre la mucosa de los pacientes.
Tabla 3. Relación de la infección por H. pylori con el Visick inicial.
Encontramos una fuerte correlación entre el aspecto histológico de la mucosa y la presencia de H. pylori, ya que tres cuartos (73,84%) de los pacientes negativos mostraron cambios leves o histología normal y la misma proporción (76,18%) de los pacientes infectados mostraron gastritis intensa o con reactivación aguda.
Analizamos el impacto de la erradicación en la evolución histológica, comprobando mejoría luego del tratamiento exitoso en 9 de 13 pacientes.
El reflujo biliar y la infección por H. pylori son condiciones sinérgicas predisponentes a la aparición de neoplasia gástrica. Esta bacteria fue categorizada como carcinógeno del grupo 1, por la International Agency for Cancer Research. Esto nos alienta a pensar que la eliminación de la noxa infecciosa podría jugar un papel importante en la prevención de dicha enfermedad, en este grupo de pacientes.
Proponemos la detección del H. pylori en todo paciente que se opere o haya sido operado por complicación de la enfermedad ulcerosa gastroduodenal, para su tratamiento erradicador post-operatorio, y así mejorar su condición clínica e histológica y, probablemente, disminuir los riesgos de recidiva y neoplasia.
Referencias
- 1. Boixeda D, Gisbert JP, de Rafael L, et al. Prevalencia de la infección por Helicobacter pylori en la gastrectomía y en la vagotomía. Revista Clínica Española 1995; 195: 757-60.
- 2. O`Connor HJ, Wyatt JI, Dixon MF, Axon ATR. Campylobacter-like organisms and reflux gastritis. J Clin Pathol 1986.
- 3. Lotterer E, Ludtke FE, Tegeler R, Bauer FE. The 13 C-urea breath test, Helicobacter pylori infection, and the operated stomach. J Clin Gastroenterol 1993; 16: 82-4.
- 4. Tompkins DS, West AP. Campylobacter pylori, acid and bile.J Clin Pathol 1987; 40: 1387-90.
- 5. Reina J, Blanco I, Alomar P. Sensibilidad de Campylobacter pylori a las distintas concentraciones de hidrógeno (pH) y sales biliares. Rev Esp Micro-biol Clin 1989; 4: 585-8.
- 6. Oferhaus GJA, Rieu PNMA, Jansen JBMJ, Joosten HJM, Lamers CBHN. Prospective comparative study of the influence of postoperative bile reflux on gastric mucosal histology and Campylobacter pylori infection. Gut 1989; 30: 1552-7.
- 7. Lamers CBHM, Rieu PNMA, Veenendaal RA, et al. Effect of partial gastrectomy on serum anti-Helicobacter pylori immunoglobulins in peptic ulcer patients. Dig Dis Sci 1991; 36: 1671-97.
- 8. O ´Connor HJ, Newbold KN, Alexander-Williams J, Thompson H, Drumm J, Donovan IA. Effect of Roux-en-Y biliary diversion on Cam-pylobacter pylori .Gastroenterology 1989; 97: 958-64.
- 9. Armstrong D, Viani F, Siegrist H. Does omeprazole increase gastric bacterial counts, nitrite or total nitrose compounds (NOC) in healthy sub-jects? Gastroenterology 1992; 102: A34.
- 10. O ´Connor HJ, Axon ATR, Dixon MF. Campylobacter-like organism unusual in type A (pernicious anaemia) gastritis. Lancet 1984; 2: 1091.