Definición
La gastrostomía endoscópica percutánea es una técnica que proporciona un fácil acceso a la cavidad gástrica con el objetivo de alimentar al paciente por largo tiempo o descomprimirlo (2).
La gastrostomía endoscópica percutánea fue desarrollada en 1980 por Jeffrey Ponsky (2). Este procedimiento permite que los pacientes puedan ser dados de alta rápidamente, ya que pueden ser manejados sin complicación en sus casas.
Estudios que comparan la gastrostomía endoscópica percutánea con la gastrostomía quirúrgica, han mostrado algunas ventajas para la primera, pero las opciones quirúrgicas deben ser consideradas siempre especialmente, en circunstancias en las que este procedimiento puede ser más difícil y más peligroso por ejemplo, ascitis.
Indicaciones
La gastrostomía endoscópica está indicada en pacientes con un tubo digestivo intacto, que requieran soporte nutricional, por lo menos, durante un mes.
Hay muchos pacientes que pueden beneficiarse de este método tales como pacientes neurológicos, pacientes con trauma, aquéllos con enfermedad pulmonar, cáncer, o bien, aquéllos con alteraciones anatómicas o funcionales (2-3). Los pacientes neurológicos son los que más frecuentemente requieren la realización de la gastrostomía, ya que muchos de ellos tienen alteración de la deglución.
Pacientes con accidentes cerebrovasculares, especialmente aquéllos con parálisis pseudomedular, encefalopatía hipóxica, trauma neurológico, demencia senil, enfermedad de Alzheimer, como también con otros síndromes orgánicos cerebrales, son buenos candidatos para una gastrostomía.
La gastrostomía también ha sido usada en pacientes con miastenia gravis, esclerosis múltiple, esclerosis lateral amiotrófica y otras enfermedades severas del sistema nervioso central.
Las enfermedades de las vías respiratorias altas o del tubo digestivo, pueden ser también una indicación para una gastrostomía, tales como trauma orofaríngeo, lesiones laringotraqueales, fracturas múltiples y severas de los huesos faciales, como también tumores de la cabeza, la garganta o el esófago, teniendo en cuenta que en pacientes con estenosis esofágica no se puede realizar ya que no permiten el paso del endoscopio.
La gastrostomía ha sido también usada para la descompresión gástrica o para las enfermedades terminales, como carcinoma irresecable del antro, y para el edema postquirúrgico en una yeyuno-gastroanastomosis o una piloroplastia; ésta también ha sido usada para la reintroducción de bilis en pacientes con fístula biliar externa (3).
En pacientes pediátricos, el procedimiento ha sido usado con excelentes resultados, en niños con enfermedades críticas o debilitantes que le impiden una adecuada succión o deglución.
Contraindicaciones
Hay contraindicaciones absolutas para realizar una gastrostomía endoscópica tales como la falta de transiluminación de la luz del endoscopio a la pared anterior del abdomen, la ascitis, la hipertensión portal, las alteraciones incorregibles de la coagulación, el compromiso severo de la función inmune y las cicatrices extensas de la pared abdominal.
Hay contraindicaciones relativas tales como la obesidad mórbida o el reflujo gastroesofágico. Aunque la gastrostomía endoscópica percutánea ha demostrado tener una baja tasa de morbilidad y mortalidad, el médico debe estar alerta para reconocer las complicaciones en su estado temprano para evitar consecuencias importantes (4-5). Las complicaciones pueden ocurrir con el procedimiento endoscópico, con la anestesia local o con la sedación, que en muy pocos casos es usada.
En relación con las complicaciones debido a la técnica endoscópica, puede presentarse perforación de una víscera diferente al estómago, como también la salida del contenido gástrico hacia la cavidad peritoneal, las cuales son poco frecuentes (menos del 1%) (1, 6).
En caso de estas complicaciones, la sonda de gastrostomía no se debe retirar hasta después de dos semanas, tiempo que tarda en formarse el trayecto fistuloso. Si se produce desalojo accidental de la sonda antes de dos semanas, no se debe intentar pasar una nueva sonda de gastrostomía sino una sonda nasogástrica para extraer el contenido gástrico durante varios días y alimentar el paciente en forma parenteral, dejando el tratamiento quirúrgico para pacientes con abdomen agudo.
Las infecciones de la herida:
Han sido comúnmente reportadas como complicación, aunque en algunos casos han sido muy severas produciendo fascitis necrotizantes. Se han hecho algunas modificaciones al procedimiento original para evitar o disminuir esta complicación, como la limpieza de la orofaringe con soluciones antisépticas como agua oxigenada o sustancias yodadas, y la administración de antibióticos profilácticos antes y después del procedimiento.
Se utiliza una cefalosporina de tercera generación, un gramo antes y otro seis horas después de la colocación de la sonda de gastrostomía (la mayoría de los textos americanos están de acuerdo con el uso de estos antibióticos profilácticos). Otro método para disminuir la infección de la herida, ha sido el de realizar la incisión por lo menos dos veces más grande que el diámetro del catéter que se va a colocar.
También ha ocurrido sangrado al realizar la gastrostomía, pero éste se autolimita en la mayoría de los pacientes, a no ser que tengan trastornos de coagulación o hipertensión portal.
Hay otro tipo de complicaciones directamente relacionadas con la gastrostomía tales como la broncoaspiración, el retiro del catéter de gastrostomía y el incremento del estoma de la gastrostomía con salida del alimento administrado alrededor de ésta. Estas complicaciones se pueden evitar con una buena técnica de colocación y el cuidado permanente de la sonda (7).
Equipos y Técnicas
Aunque se han descrito muchas variantes hay dos métodos mayores para realizar la gastrostomía endoscópica, los cuales son: la técnica de halar, que es la técnica de Ponsky, y la técnica de empujar, que es la técnica de Sacks-Vine.
La técnica de halar (Ponsky) fue la originalmente descrita y sigue siendo la más popular; sin embargo, la técnica de Sacks-Vine fue la utilizada en el primer equipo manufacturado comercialmente. Existen diferentes casas comerciales que fabrican estas sondas, fácilmente disponibles en el mercado.
Los procedimientos son esencialmente iguales. Lo importante es mantener la pared abdominal y la gástrica en contacto, sin interposición de víscera alguna; por tanto, un requisito absoluto para la colocación de la gastrostomía endoscópica es la transiluminación a través de la pared abdominal de la luz del endoscopio.
Usualmente se administran antibióticos profilácticos antes del procedimiento, para evitar la infección de la herida, y se hace el lavado de la cavidad oral con desinfectantes (5, 9).
El procedimiento se realiza con el paciente en posición supina y, como el riesgo de broncoaspiración está incrementado en esta posición, se debe tener un especial cuidado con la vía aérea.
Después de una sedación estándar, si es necesaria, se procede a realizar la esofagogastroduodenoscopia y, con la punta del endoscopio en el fondo, se debe identificar la curvatura mayor y la menor. La luz de la habitación debe disminuirse para observar mejor la transiluminación.
La localización exacta del sitio de la gastrostomía está determinada por la indentación en la pared abdominal del dedo índice; esta maniobra permite seleccionar el sitio sobre la piel en forma precisa, ya que el endoscopista verifica visualmente el punto de máxima indentación.
El sitio en la piel se puede marcar temporalmente con una firme indentación con un lapicero o simplemente con una X o un círculo.
Algunos autores manifiestan que la sola indentación es suficiente, sin necesidad de transiluminación, pero es aconsejable realizarla, en lo posible. El sitio ideal en la pared abdominal es el cuadrante superior izquierdo. En el estómago, un sitio alto en el cuerpo es mejor ya que esta área no tiene contracciones peristálticas. En la región antral, también se puede colocar, si no es posible en otro sitio (11).
La piel se prepara con un buen lavado quirúrgico y se procede a la colocación de un anestésico local, infiltrando además el tejido celular subcutáneo y la fascia. Se procede a realizar una incisión de aproximadamente un centímetro, extendiéndose hasta la grasa subcutánea; la incisión de un centímetro evita la infección de la herida ya que permite el drenaje de cualquier líquido subcutáneo.
El estómago se distiende con aire y se introduce una aguja No. 18 a través de la pared abdominal:
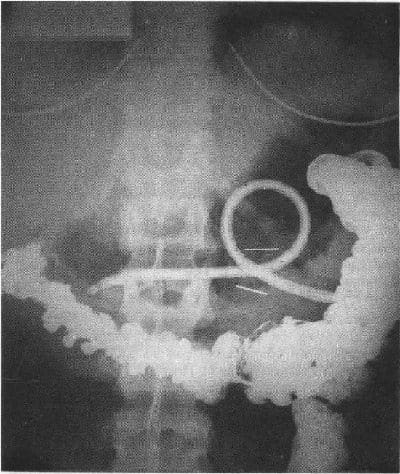
Su entrada al estómago es observada por el endoscopista, quien ha colocado previamente un asa de polipectomía abierta en el área de la indentación.
La aguja se remueve del catéter y se introduce una guía de alambre o una seda a través de éste, la cual es atrapada por el asa de polipectomía y traída a la boca retirando el endoscopio.
Una vez en la boca, la sonda se puede pasar anudándola a la seda (Ponsky), o a través de una guía de alambre (Sacks-Vine) y se extrae por la pared abdominal anterior.
No se debe dejar muy ajustada a la pared gástrica ya que se ha descrito su necrosis. Dependiendo de la condición previa del paciente, la alimentación puede comenzarse inmediatamente o después de un período de 24 horas (11-13).
La mayoría de los pacientes candidatos para la colocación de gastrostomía endoscópica han sido alimentados previamente por sonda nasogástrica. Para estos pacientes, la alimentación debería ser administrada en la cantidad usual 24 horas después de que la gastrostomía se haya realizado; en pacientes que no han recibido alimentación previa por sonda nasogástrica, la rápida introducción del alimento puede causar diarrea.
-
Retiro de la sonda de gastrostomía
La sonda de gastrostomía se puede remover porque se presenten fisuras o ruptura, porque se llegue a tapar o porque el paciente no la necesite.
Algunas pueden ser removidas percutáneamente con tracción suave, mientras que otras requieren el uso del endoscopio para su tracción mediante un asa de polipectomía. Aunque la sonda se puede cortar a nivel de la piel y puede dejarse pasar naturalmente, no es aconsejable ya que puede haber obstrucción intestinal y perforación en algunos casos.
El trayecto fistuloso formado en dos a cuatro semanas, entre la luz gástrica y el peritoneo parietal cierra rápidamente y, si el tubo se retira en forma accidental, debe colocarse inmediatamente para evitar tener que realizar otra gastrostomía (11-12).
Para el reemplazo, se puede usar una sonda de Foley con excelentes resultados. Sin embargo, debe tenerse cuidado, ya que la migración de la sonda Foley con el globo inflado puede producir obstrucción; ya está disponible una sonda de Foley corta con travesaño externo para prevenir la migración (13).
Otra opción es el llamado botón de gastrostomía que es manufacturado por diferentes casas comerciales.
Referencias
- 1. Wasiljew BK, Ujiki GT, Beal JM. Feeding gastrostomy complications and mortality. Am J Surg 1982; 143: 194.
- 2. Ponsky JL, Guarderer MWL. Percutaneous endoscopic gastrostomy: a non-operative technique for gastrostomy. Gastrointest Endosc 1981; 27: 9-11.
- 3. Strodel WE, Lemmer J, Eckhauster F et al. Early experience with endoscopic percutaneous gastroestomy. Arch Surg 1983; 118: 449-453.
- 4. Russell TR, Brotman M, Norris F. Percutaneous endoscopic gastrostomy: a new simplified and coste effective technique. Am J Surg 1984; 148: 132-137.
- 5. Gauderer MVL, Ponsky JL. A simplified technique for constructing a tube feeding gastrostomy. SGO 1981; 152: 83-85.
- 6. Larson DE, Fleming CR, Ott BJ, et al. Percutaneous endoscopic gastrostomy. Simplified access for enteral nutrition. Mayo Clin Proc 1983; 58: 103-107.
- 7. Strodel WE, Ponsky JL, Knol JA, et al. Percutaneous endoscopic gastrostomy. In: Dent TL, Strodel WE, Turcotte JG, (editors). Surgical endoscopy. Chicago: Year Book Medical Publishers, 1985.
Bibliografía
- 8. Greif JM, Ragland JJ, Ochsner MG, et al. Fatal necrotizing fascitis complicating percutaneous endoscopic gastrostomy. Gastrointestinal Endoscopy 1986; 32: 292-293.
- 9. Strodel WE, Eckhauser FE, Lemmer JH, et al. Endoscopic percutaneous gastrostomy. Contemp Surg 1983; 23: 17-23.
- 10. Mamel JJ. Percutaneous endoscopic gastrostomy. Am J Gastroenterol 1989; 84: 703.
- 11. Ponsky JL, Gauderer MWL. Percutaneous endoscopic gastrostomy: indications, limitations, techniques, and results. World J Surg 1989; 13: 165.
- 12. Geenen JE, Fleischer DE, Waye J. Techniques in therapeutic endoscopy. Second Edition. 199.
- 13. Cotton PB, Williams CB. Practical gastrointestinal endoscopy. Third Edition. 1990.
Autor: